Valoración de los cuidados recibidos por pacientes crónicos y objetivar factores relacionados con una mejor percepción de estos.
DiseñoEstudio descriptivo transversal, septiembre 2014-abril 2015.
EmplazamientoNueve centros de salud de Navarra (6 urbanos, 3 rurales), España.
ParticipantesMuestreo de oportunidad; 196 pacientes mayores de 65años con al menos una enfermedad crónica.
Mediciones principalesVariable resultado: Evaluación de cuidados recibidos mediante el test Patient Assessment of Chronic Illness Care (PACIC) (puntuación de 1 a 5; valores más altos indican mejor percepción sobre la calidad de los cuidados). Variables explicativas: calidad de vida mediante el EQ5D, índice de Katz y escala de valoración sociofamiliar de Gijón. Otras variables: sexo, edad, educación, índice de Charlson y número de enfermedades crónicas. Se valoró la asociación entre el valor numérico del PACIC con el resto de variables.
ResultadosLa valoración de los cuidados recibidos según el PACIC fue más alta a mayor número de enfermedades crónicas (rho: 0,196; p=0,006), a menor autonomía del paciente (incapacidad leve: media 2,9; DE: 0,6 vs. incapacidad moderada/severa: media 3,3; DE: 0,2; p=0,003), al empeorar la calidad de vida (EQ5D5L Index value rho: −0,227; p=0,001. EQ VAS rho: −0,145; p=0,043) y con un mejor entorno sociofamiliar (rho: −0,167; p=0,022).
ConclusionesLa percepción que los pacientes crónicos tienen sobre los cuidados recibidos es mejor conforme aumenta el número de enfermedades, disminuye su autonomía y empora su calidad de vida. El ámbito social del paciente influye en su percepción de cuidados, siendo esta percepción peor en ámbitos de mayor riesgo social.
The aim of this study is to assess the care received by chronic patients from their point of view and objectify the factors related with a better assessment of care.
DesignCross-sectional descriptive study realized between September 2014 and April 2015.
LocationNine Health Centers of Navarra (6 urban and 3 rural), Spain.
ParticipantsSampling opportunity of 196 patients aged over 65years presenting at least one chronic disease.
Main measuresOutcome variable: Evaluation of the care received through the Patient Assessment of Chronic Illness Care (PACIC) test (score 1 to 5, higher values indicate better perception about quality of care). Explanatory variables: quality of life employing the EQ5D instrument, Katz index and Gijón's socio-family evaluation scale. Other variables studied were: sex, age, education, Charlson index and number of chronic diseases. The association between the PACIC numerical value with the rest of the variables was calculated.
ResultsThe assessment of the care received according to the PACIC was higher with more chronic diseases (rho: 0.196; p=0.006), with less autonomy (mild or no disability: mean 2.9; SD: 0.6 vs. moderate or severe disability: mean 3.3; SD: 0.2; P=.003), in those with worse quality of life (EQ5D5L Index value rho: −0.227; P=.001. EQ VAS rho: −0.145; P=.043), and in those with a more favorable social situation (rho: −0.167; P=.022).
ConclusionsThe perception of chronic patients about the received care is better with an increased number of chronic diseases and with less autonomy and quality of life. The social environment influences the care perception of the patient, being this worse in environments with higher social risk.
Actualmente uno de los principales retos de nuestro sistema de atención sanitaria es la alta prevalencia de enfermos con múltiples enfermedades crónicas. Parece necesario realizar una reorientación en la gestión actual de estos pacientes, y hay una tendencia hacia una atención sanitaria integrada orientada a ellos1,2.
El Chronic Care Model (CCM, modelo de atención a las enfermedades crónicas)3 es uno de los modelos más adecuados para evaluar la calidad de los cuidados a los pacientes crónicos con resultados clínicos en los pacientes y mejoría en los procesos de atención4,5. Este modelo, desarrollado por el MacColl Center for Health Care Innovation de Seattle (EE.UU.) basa sus prácticas en la evidencia y en las revisiones de la literatura sobre cuidados efectivos. En base a estas recomendaciones propone cambiar cuidados con orientación aguda hacia cuidados organizados, estructurados, planeados, basados en una población proactiva y centrados en el paciente con patologías crónicas. Utiliza una combinación de equipos multidisciplinares e interacciones planificadas con los pacientes6. Dentro de este marco, el CCM identifica seis dimensiones esenciales que son claves para el logro de una óptima atención a los pacientes crónicos: organización del sistema sanitario, relaciones con la comunidad, apoyo al autocuidado, diseño del sistema asistencial, apoyo para la toma de decisiones y sistemas de información clínica.
En la gestión de las enfermedades crónicas existe un consenso acerca de que los pacientes adquieran un papel más activo en la definición y en las características de la asistencia recibida. Además, la medición y la evaluación de las experiencias de los pacientes sobre sus cuidados son una dimensión importante de la calidad de estos7. Dentro de este marco de actuación, el MacColl Center desarrolla el cuestionario The Patient Assessment of Chronic Illness Care (PACIC)8, que permite evaluar experiencias específicas de los pacientes sobre la calidad percibida de los cuidados recibidos y el entorno en que reciben estos cuidados, así como su congruencia con las seis dimensiones del CCM descritas anteriormente. El PACIC es un cuestionario breve, validado, traducido al castellano9 y autoinformado por el paciente que cuantifica la calidad de los cuidados centrados en el paciente, proactivos, planificados e incluye el establecimiento de objetivos de colaboración, resolución de problemas y apoyo al seguimiento. Consta de 5 subescalas («activación del paciente», «diseño del sistema/ayuda a la toma de decisiones», «consecución de objetivos/adaptación», «resolución de problemas/asesoramiento contextual» y «seguimiento/coordinación») que se alinean con las dimensiones del CCM. Proporcionan una puntuación global y otras específicas para cada subescala, presentando una buena consistencia interna para estas subescalas8.
Hay evidencias de que este tipo de medidas informadas por el paciente, como la mejor percepción de los cuidados recibidos, se correlacionan con mejores resultados en salud10-12.
Se debe tener en cuenta que la calidad de la atención es multidimensional y que hay varios aspectos y métodos relacionados con su medición13,14. La implicación y el compromiso por parte del paciente son imprescindibles para conseguir buenos resultados en la atención crónica15. La valoración de la experiencia asistencial del paciente sustituyen cada vez más a la mera evaluación de la «satisfacción» del paciente, ya que pueden destacar otros procesos de forma detallada como la autogestión de la enfermedad por parte del propio paciente, y son útiles para proporcionar retroalimentación a los profesionales de la salud16.
En la literatura médica se han relacionado los resultados de calidad percibida mediante el cuestionario PACIC con otros aspectos como son la activación del paciente8, la calidad de los cuidados y de apoyo para la autogestión17, las conductas de autocuidados18, la existencia de un programa de manejo de la enfermedad, la autoeficacia y el apoyo social19, entre otros factores.
En este artículo se llevó a cabo una evaluación de la percepción de los cuidados crónicos desde atención primaria en el entorno de la Comunidad Foral de Navarra utilizando el cuestionario PACIC, y se valoró si esta percepción estaba asociada con factores sociodemográficos y clínicos, incluidos calidad de vida y grado de dependencia.
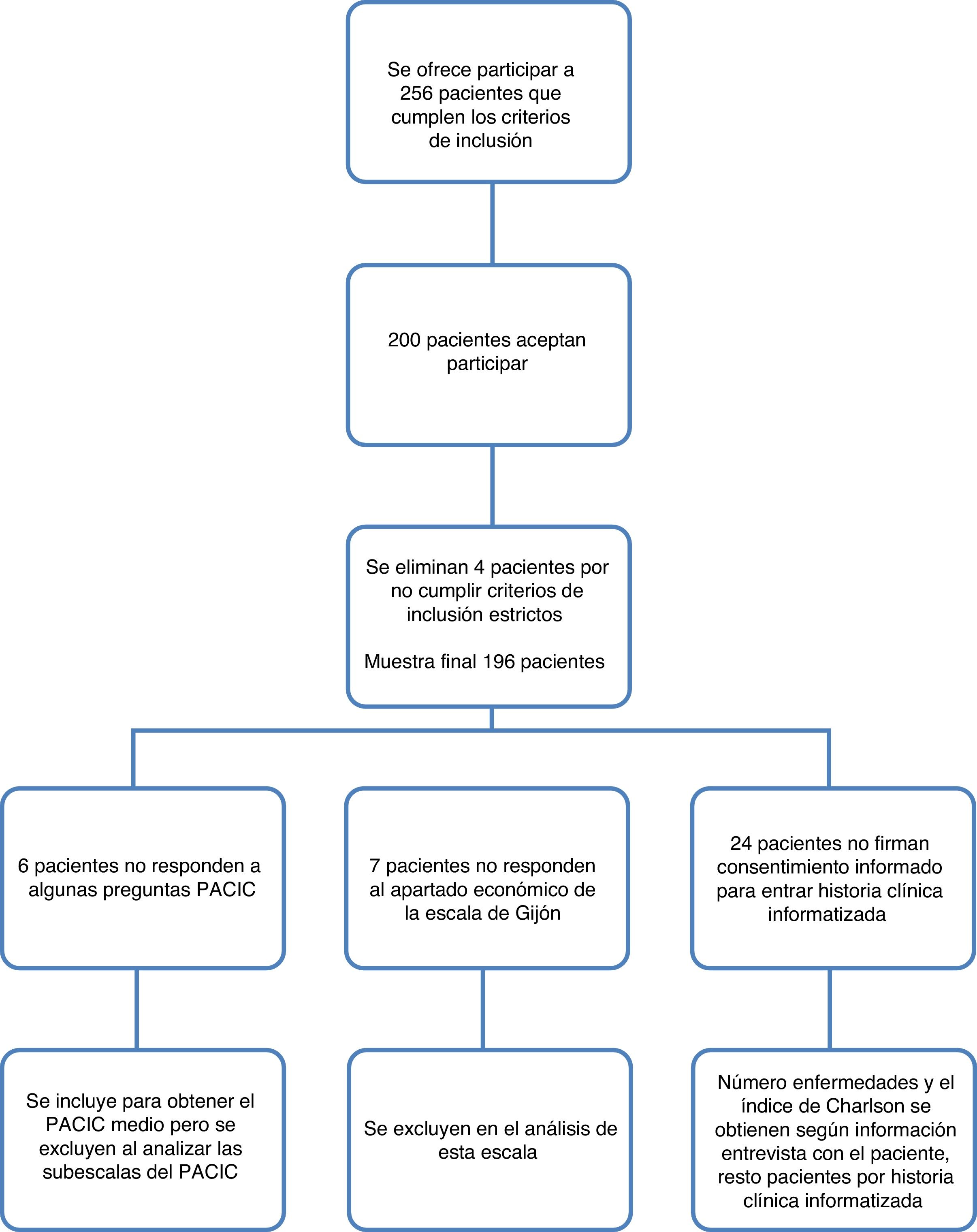
Material y métodosSe trata de un estudio observacional, de tipo descriptivo, transversal, basado en cuestionarios obtenidos a partir de entrevistas a pacientes con patologías crónicas. El estudio se realizó sobre una muestra final de 196 sujetos. Se incluyeron los pacientes según un muestreo de oportunidad en 9 centros de salud de Navarra. Dieciocho pacientes fueron domiciliarios. Los criterios de inclusión fueron tener más de 65años y al menos una enfermedad crónica del listado perfeccionado por el grupo de trabajo Multiple Chronic Conditions with Health and Human Services Office of the Assistant Secretary of Health20. Se ofreció participar en el estudio a pacientes que, cumpliendo los criterios de inclusión, tenían cita en la consulta de enfermería de algunos de los centros de salud participantes en relación con alguna de sus patologías crónicas entre septiembre de 2014 y abril de 2015.
Inicialmente se informó a cada paciente de las características y de la finalidad del estudio, solicitándole su participación de forma verbal para la cumplimentación de los cuestionarios, que fueron anónimos. Asimismo, se solicitó el consentimiento informado para acceder de forma puntual a la historia clínica informatizada con el fin de recoger las enfermedades crónicas del paciente y elaborar el índice de Charlson. En los casos en que no fue firmado, esta información se recogió de la entrevista con el paciente. En el caso de que el paciente no pudiese responder los cuestionarios por motivos de deterioro cognitivo, fue el cuidador principal el que respondió a ellos. Hay 4 casos en los que el cuidador principal respondió a todos los cuestionarios y otros 4 casos en los que el familiar ayudó a responder el cuestionario PACIC únicamente.
En la entrevista con el paciente se recogieron las siguientes variables resultado: evaluación por parte del paciente de los cuidados que recibe mediante el cuestionario PACIC validado al castellano (20 ítems, escala Likert de 5 puntos, donde valores más altos indican mejor valoración de los cuidados recibidos o cuidados que se alinean mejor con las dimensiones del CCM). Se recogieron otras variables explicativas: patologías crónicas, índice de Charlson21,22, valoración del estado de salud del paciente o calidad de vida mediante la escala EQ5D5L del EuroQol Group Association23 (5 dimensiones, escala Likert de 5 puntos, proporciona un índice de utilidad —EQ5D5L Index value— donde las respuestas se convierten en una sola puntuación ponderada entre 0 y 1, y también se puntúa como una escala analógica visual de 0: «peor estado de salud» a 100: «mejor estado de salud») y el índice de Katz24, que valora el grado de independencia de las actividades de la vida diaria. El riesgo social en el entorno sociofamiliar del paciente se evaluó mediante la escala de valoración sociofamiliar de Gijón25 (5 variables con 5 posibles respuestas que varían en gradiente).
Se incluyeron variables sociodemográficas: edad, sexo y lugar de realización de los test (domicilio o centro de salud) y variables socioeconómicas: nivel de estudios.
Las entrevistas fueron realizadas por un único profesional sanitario, médico de familia.
Análisis estadísticoLas variables cualitativas se expresaron en porcentajes con sus respectivos intervalos de confianza al 95%. Las variables cuantitativas se describieron con el valor de la media y con su desviación típica.
La comparación de variables entre grupos se realizó mediante test no paramétricos como la U de Mann Whitney y correlación de Spearman, dado que no se pudo asumir normalidad en las mismas. El nivel de significación estadística establecido fue del 5%. Se utilizó en el análisis IBM SPSS Satatistics 21.
Aspectos éticosEl estudio fue valorado y aprobado por el Comité Ético de Investigación Clínica de Navarra (fecha 23 mayo de 2014, Pyto. 59/2014).
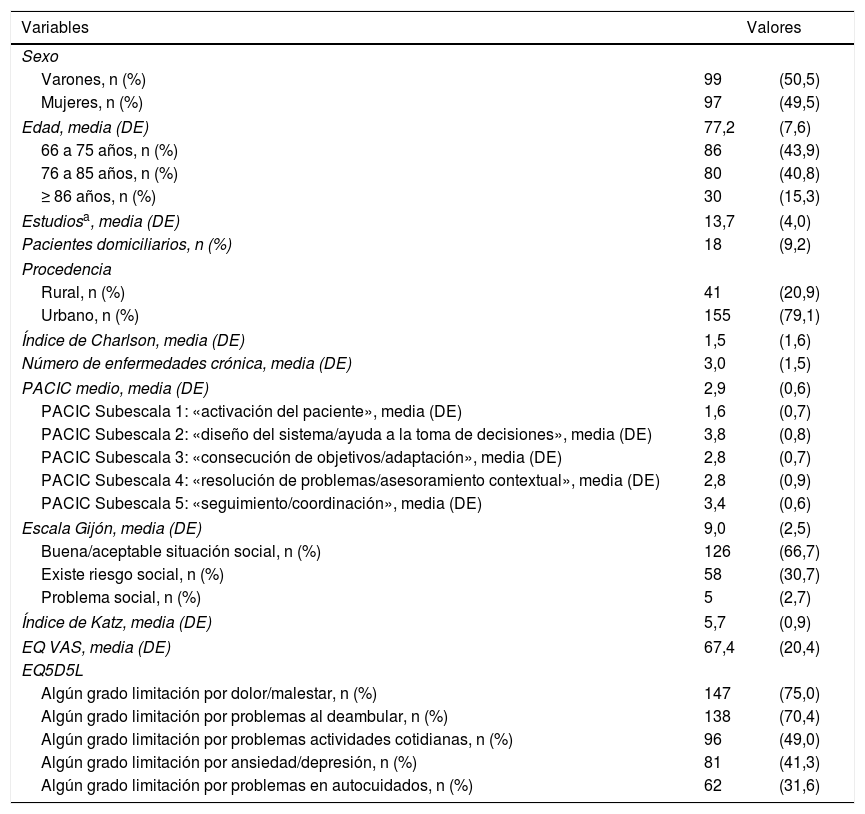
ResultadosLa tabla 1 recoge las características sociodemográficas, clínicas y resultados de las escalas en los 196 pacientes sobre los que finalmente se realizó el estudio, ya que se rechazaron 4 pacientes de la muestra inicial de 200 pacientes crónicos por no cumplir los criterios de inclusión, tal como se indica en el esquema general del estudio, siendo lo más destacado los siguientes resultados. La muestra final fue de 196 pacientes (99 varones y 97 mujeres) con una edad media de 77,2 (DE: 7,6) años. El índice de Katz medio en la muestra de pacientes fue de 5,7 (DE: 0,9), en una puntación entre 0: dependencia y 6: independencia total para las actividades de la vida diaria. El 33% (IC95%: 27,0-40,3) de los pacientes que respondieron a la escala de Gijón presentaron riesgo o problema social. La media del valor numérico del PACIC fue de 2,9 (DE: 0,6). La subescala del PACIC con puntación más baja fue la «activación del paciente», con un valor medio de 1,6 (DE: 0,7). En relación con la calidad de vida según el EQ5D5L, el 75,0% (IC95%: 68,5-80,5) de los pacientes vieron limitada su calidad de vida por dolor o malestar y el 70,4% (IC95%: 63,7-76,4) presentaron problemas de movilidad.
Características sociodemográficas y clínicas y resultados de las escalas en los pacientes de la muestra (n=196)
| Variables | Valores | |
|---|---|---|
| Sexo | ||
| Varones, n (%) | 99 | (50,5) |
| Mujeres, n (%) | 97 | (49,5) |
| Edad, media (DE) | 77,2 | (7,6) |
| 66 a 75 años, n (%) | 86 | (43,9) |
| 76 a 85 años, n (%) | 80 | (40,8) |
| ≥ 86 años, n (%) | 30 | (15,3) |
| Estudiosa, media (DE) | 13,7 | (4,0) |
| Pacientes domiciliarios, n (%) | 18 | (9,2) |
| Procedencia | ||
| Rural, n (%) | 41 | (20,9) |
| Urbano, n (%) | 155 | (79,1) |
| Índice de Charlson, media (DE) | 1,5 | (1,6) |
| Número de enfermedades crónica, media (DE) | 3,0 | (1,5) |
| PACIC medio, media (DE) | 2,9 | (0,6) |
| PACIC Subescala 1: «activación del paciente», media (DE) | 1,6 | (0,7) |
| PACIC Subescala 2: «diseño del sistema/ayuda a la toma de decisiones», media (DE) | 3,8 | (0,8) |
| PACIC Subescala 3: «consecución de objetivos/adaptación», media (DE) | 2,8 | (0,7) |
| PACIC Subescala 4: «resolución de problemas/asesoramiento contextual», media (DE) | 2,8 | (0,9) |
| PACIC Subescala 5: «seguimiento/coordinación», media (DE) | 3,4 | (0,6) |
| Escala Gijón, media (DE) | 9,0 | (2,5) |
| Buena/aceptable situación social, n (%) | 126 | (66,7) |
| Existe riesgo social, n (%) | 58 | (30,7) |
| Problema social, n (%) | 5 | (2,7) |
| Índice de Katz, media (DE) | 5,7 | (0,9) |
| EQ VAS, media (DE) | 67,4 | (20,4) |
| EQ5D5L | ||
| Algún grado limitación por dolor/malestar, n (%) | 147 | (75,0) |
| Algún grado limitación por problemas al deambular, n (%) | 138 | (70,4) |
| Algún grado limitación por problemas actividades cotidianas, n (%) | 96 | (49,0) |
| Algún grado limitación por ansiedad/depresión, n (%) | 81 | (41,3) |
| Algún grado limitación por problemas en autocuidados, n (%) | 62 | (31,6) |
DE: desviación estándar.
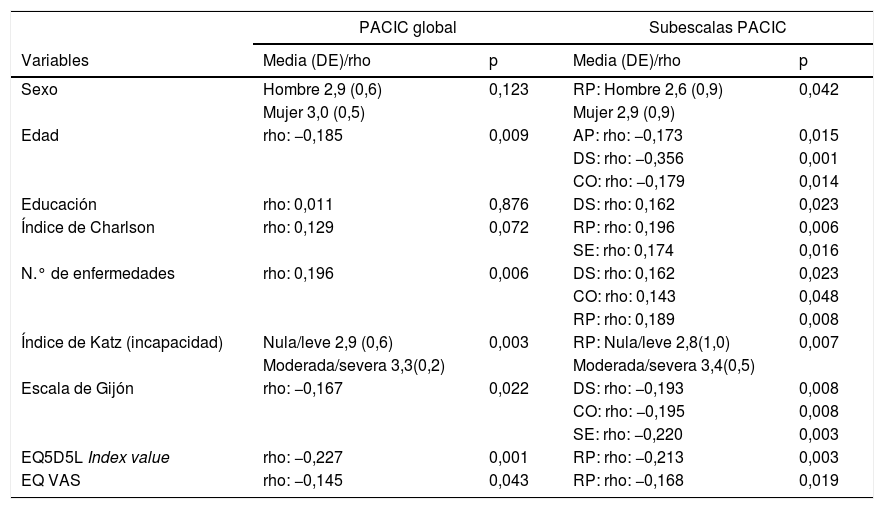
Los resultados del estudio sobre los factores relacionados con la puntuación proporcionada por los pacientes sobre la calidad de los cuidados crónicos recibidos mediante el PACIC se presentan en la tabla 2. Se obtuvo una correlación inversa con edad (rho: −0,185; p=0,009), la escala de Gijón (rho: −0,167; p=0,022) y la calidad de vida (EQ5D5L Index value rho: −0,227; p=0,001. EQ VAS rho: −0,145; p=0,043). Asimismo, la media del valor numérico del PACIC se correlacionó con el número de enfermedades de forma positiva (rho: 0,196; p=0,006) y se obtuvo una media de 0,4 puntos más alta en caso de incapacidad moderada o severa respecto a incapacidad nula o leve (p=0,003).
Relación entre los valores de PACIC y los factores sociodemográficos, clínicos y de calidad de vida de los pacientesa
| PACIC global | Subescalas PACIC | |||
|---|---|---|---|---|
| Variables | Media (DE)/rho | p | Media (DE)/rho | p |
| Sexo | Hombre 2,9 (0,6) | 0,123 | RP: Hombre 2,6 (0,9) | 0,042 |
| Mujer 3,0 (0,5) | Mujer 2,9 (0,9) | |||
| Edad | rho: −0,185 | 0,009 | AP: rho: −0,173 | 0,015 |
| DS: rho: −0,356 | 0,001 | |||
| CO: rho: −0,179 | 0,014 | |||
| Educación | rho: 0,011 | 0,876 | DS: rho: 0,162 | 0,023 |
| Índice de Charlson | rho: 0,129 | 0,072 | RP: rho: 0,196 | 0,006 |
| SE: rho: 0,174 | 0,016 | |||
| N.° de enfermedades | rho: 0,196 | 0,006 | DS: rho: 0,162 | 0,023 |
| CO: rho: 0,143 | 0,048 | |||
| RP: rho: 0,189 | 0,008 | |||
| Índice de Katz (incapacidad) | Nula/leve 2,9 (0,6) | 0,003 | RP: Nula/leve 2,8(1,0) | 0,007 |
| Moderada/severa 3,3(0,2) | Moderada/severa 3,4(0,5) | |||
| Escala de Gijón | rho: −0,167 | 0,022 | DS: rho: −0,193 | 0,008 |
| CO: rho: −0,195 | 0,008 | |||
| SE: rho: −0,220 | 0,003 | |||
| EQ5D5L Index value | rho: −0,227 | 0,001 | RP: rho: −0,213 | 0,003 |
| EQ VAS | rho: −0,145 | 0,043 | RP: rho: −0,168 | 0,019 |
AP: activación del paciente; CO: consecución de objetivos/adaptación; DE: desviación estándar; DS: diseño del sistema/ayuda a la toma de decisiones; rho: coeficiente de correlación de Spearman; RP: resolución de problemas/asesoramiento contextual; SE: seguimiento/coordinación.
En el análisis de las subescalas del PACIC (parte derecha de la tabla 2), se objetiva que la puntuación en «activación del paciente» se correlaciona principalmente con la edad, siendo mayor en pacientes más jóvenes (rho: −0,173; p=0,015). En la categoría «diseño del sistema/ayuda a la toma de decisiones» puntuaron más alto los pacientes más jóvenes (rho: −0,356; p<0,001), con más años de estudios (rho: 0,162; p=0,023) y con menor puntuación en la escala de Gijón, es decir, con buena/aceptable situación social (rho: −0,193; p=0,008). En la categoría «consecución de objetivos/adaptación» obtuvieron mayor puntuación los pacientes más jóvenes (rho: −0,179; p=0,014) y con mejor situación social en la escala de Gijón (rho: −0,195; p=0,008). En la subescala «resolución de problemas/asesoramiento contextual» puntuaron mejor los pacientes con mayor comorbilidad según el índice de Charlson (rho: 0,196; p=0,006), con más enfermedades crónicas (rho: 0,189; p=0,008), peor calidad de vida (EQ5D5L Index value rho: −0,213; p=0,003. EQ VAS rho: −0,168; p=0,019) y con menor grado de autonomía, con una diferencia de 0,6 puntos mayor en el grupo de incapacidad moderada o severa con respecto al grupo de incapacidad nula o leve (p=0,007). Finalmente, en la categoría «seguimiento/coordinación» puntuaron más alto los pacientes con mayor comorbilidad (rho: 0,174; p=0,016) y con mejor situación social (rho: −0,220, p=0,003).
DiscusiónEn este estudio se muestra que la percepción global de los cuidados recibidos por pacientes crónicos se encuentra en la media, y toma valores más altos en pacientes con mayor número de enfermedades crónicas, con mayor grado de dependencia y con peor calidad de vida, así como valores más bajos en pacientes con situación social desfavorable.
El resultado de la percepción global de los cuidados recibidos por los pacientes crónicos toma valores intermedios, con un valor medio de la puntuación numérica del PACIC de 2,9, lo que significa que los cuidados compatibles con el CCM se dieron en media «algunas veces» (1: nunca, 5: siempre). Este resultado es similar al obtenido en otros estudios17,19,26-29, en los que se obtuvo una puntuación en rango entre 2,419 y 3,217. En relación con las subescalas del PACIC, se objetiva que algunos elementos claves de los cuidados como el «diseño del sistema/ayuda a la toma de decisiones» y «seguimiento/coordinación» se dan con más frecuencia en la prestación de los cuidados crónicos, mientras que otros aspectos, como «activación del paciente», «fijación de objetivos» y «resolución de problemas/asesoramiento contextual», son menos frecuentes. Este resultado está de acuerdo con otros estudios30, que también obtienen la mayor puntuación en el ítem «diseño del sistema/ayuda a la toma de decisiones», pero en general no se encuentra valores tan bajos para la «activación del paciente». Esto indica que debemos enfatizar la implicación de nuestros pacientes con sus cuidados, para que tomen un papel más activo en la gestión de sus enfermedades. Es importante resaltar que la activación del paciente está relacionada con la calidad de la atención31,32.
En relación con la edad, en nuestro estudio se observa una correlación negativa con la media del valor numérico del PACIC. En la literatura se observan estudios contradictorios. Cramm y Nieboer27 observan lo mismo, mientras que Glasgow et al.8 obtienen una correlación ligeramente positiva entre el valor numérico del PACIC y la edad. En la valoración de estos resultados habría que tener en cuenta que nuestra muestra tiene una edad media 12años mayor que la representada en los estudios anteriores.
En nuestro estudio, el valor medio de la puntuación numérica del PACIC, la calificación que nuestros pacientes crónicos dan a sus cuidados, es mejor puntuada por los pacientes con mayor número de enfermedades crónicas. Estos resultados también los obtienen Houle et al.26, Harris et al.33 o Glasgow et al.8, donde el valor numérico del PACIC se correlaciona de forma positiva con el número de enfermedades crónicas. Este resultado parece concordar con el resto de resultados obtenidos, donde la tendencia es a calificar mejor los cuidados recibidos conforme la calidad de vida empeora o es mayor la dependencia.
A la vista de nuestros resultados, existe una correlación negativa entre el valor numérico del PACIC y la calidad de vida de nuestros pacientes medida por el EQ5D5L Index value y el EQ VAS. Estos datos también los muestran Glasgow et al.8. Llama la atención que, en general, los pacientes evalúan mejor los cuidados recibidos conforme empeora su estado de salud. Una posible explicación podría ser que, debido a su menor autonomía y mayor dependencia, el contacto con el sistema sanitario es más frecuente y su percepción de los cuidados recibidos es más positiva. Este resultado, no obstante, contradice a otros estudios que correlacionan el valor numérico del PACIC con la calidad de vida de forma positiva, como Randell et al.34 en pacientes con enfermedad inflamatoria intestinal y Schmittdiel et al.18.
En nuestro estudio, a peor entorno sociofamiliar según la escala de Gijón, los valores numéricos del PACIC son más bajos. Petersen et al.19 observan de forma similar que puntuaciones más altas del PACIC se asociaron con un mayor apoyo social. Esto se objetiva también en las subescalas del PACIC «diseño del sistema/ayuda a la toma de decisiones», «consecución de objetivos/adaptación» y «seguimiento/coordinación». Si la situación social empeora, la puntuación en la valoración de los cuidados también es más baja.
En relación con la comorbilidad, nosotros observamos una correlación positiva con las categorías del PACIC: «resolución de problemas/asesoramiento contextual» y «seguimiento/coordinación». Estos resultados son similares a los encontrados por Smidth et al.35, donde las personas mayores con multimorbilidad puntuaron más alto en todas las escalas del PACIC.
Este estudio hace una valoración detallada por parte del paciente crónico de los cuidados recibidos en un sentido amplio y ponemos el énfasis en la percepción del paciente. Como limitación del estudio, decir que no hacemos referencia a los cuidadores principales en la valoración de los cuidados, algo que en pacientes crónicos, con dependencia e incapacidad sería clave. Esto podría ser valorado de cara a estudios posteriores, pero aquí nos hemos centrado en la experiencia y en la percepción del paciente crónico.
A la vista de los resultados obtenidos se objetiva que, desde la perspectiva del paciente crónico, la percepción que tiene sobre los cuidados recibidos es mejor y, por tanto, la concordancia de estos cuidados con las dimensiones del CCM es mayor: conforme aumentan el número de enfermedades crónicas, a menor autonomía, al empeorar su calidad de vida y con una situación social más favorable. Además, se puede decir que desde la perspectiva del paciente crónico la «activación del paciente» es una dimensión de los cuidados que en atención primaria en Navarra es mejorable.
- -
Actualmente hay una alta prevalencia de enfermos con múltiples enfermedades crónicas y la gestión de estos pacientes se está replanteando con nuevas estrategias.
- -
Se está intentando plantear un modelo de afrontamiento, pero hay pocas evidencias sobre el punto de vista del paciente crónico sobre los cuidados recibidos.
- -
Determina factores relacionados con una mejor evaluación de los pacientes crónicos sobre los cuidados recibidos.
- -
La situación sociofamiliar del paciente crónico parece un punto clave en la valoración que realizan los pacientes sobre los cuidados recibidos, ya que al empeorar la situación social la evaluación realizada sobre los cuidados también decae.
Sin financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Trabajo aceptado como póster en el 15th European Congress of Internal Medicine 2016 con el título «Patients’ assessment of their chronic illness care».