La hernia diafragmática congénita es una malformación severa con mal pronóstico neonatal que frecuentemente se encuentra asociada a anomalías genéticas y malformaciones en otros sistemas. Una vez se ha diagnosticado, se ha de poner en marcha un protocolo de estudio con el objetivo primario de descartar anomalías asociadas y valorar factores pronósticos, esencialmente tamaño pulmonar y herniación hepática. Con ello se puede ofrecer un pronóstico de supervivencia relativamente preciso e individualizado a los padres. Las opciones de manejo disponibles en la actualidad incluyen la interrupción de la gestación, conducta expectante prenatal con tratamiento postnatal y terapia fetal. La terapia fetal se ofrece por parte del consorcio FETO (Barcelona, Londres, Lovaina) y otros centros en el mundo. Los resultados disponibles de varias series publicadas sugieren que la terapia fetal incrementa la supervivencia en un 35-40% respecto a la supervivencia de base. Existen diversos estudios aleatorizados multicéntricos para evaluar diferentes aspectos relevantes sobre la técnica y sus beneficios.
Congenital diaphragmatic hernia (CDH) is a severe congenital birth defect, which is commonly associated with genetic abnormalities and malformations in other systems. Once the diagnosis is made, there should be a thorough evaluation to confirm that the malformation is isolated, as well as an assessment of prognostic factors, essentially lung size and liver herniation. With these parameters an individualized and relatively accurate prognosis can be offered to parents. Management options include termination of pregnancy, conservative prenatal management and post-natal treatment, or fetal therapy. Fetal therapy consists of fetal endoscopic tracheal occlusion (FETO) and is offered in a small number of centers worldwide. Available evidence suggests that prenatal treatment might increase the chances of survival by 35-40% compared with baseline survival. Several randomized trials are now underway to assess the impact of therapy on very severe and moderate cases of CDH.
La hernia diafragmática congénita (HDC) es un defecto que ocurre en 1 de cada 3.000 nacidos vivos, de los que en aproximadamente el 60% ocurre de forma aislada sin otras anomalías congénitas. Esto supone alrededor de 1/5.000 recién nacidos1, y unos 100 casos/año en España.
Se produce como consecuencia del desarrollo anormal del septo transverso y el cierre incompleto de los canales pleuroperitoneales que ocurre entre las 6 y las 10 semanas de gestación, lo que provoca la herniación de las vísceras abdominales a la cavidad torácica. La compresión ocasionada por los órganos abdominales herniados interfiere en el proceso normal de desarrollo del árbol traqueobronquial2 llevando finalmente a la hipoplasia pulmonar e hipertensión pulmonar, responsables de la mayoría de las muertes neonatales asociadas a la HDC. En algunos casos se produce una anomalía primaria del desarrollo pulmonar, con hipoplasia pulmonar severa, siendo la hernia diafragmática consecuencia secundaria a la misma3. Este mecanismo podría explicar las diferencias existentes en el resultado perinatal y en la respuesta a terapia prenatal en casos que aparentemente son similares.
El defecto más frecuente ocurre en la región posterolateral izquierda del diafragma (hernia de Bodahlek), pero puede ser derecho en el 15% de los casos o bilateral en cerca del 1-2%4–7. La agenesia completa del diafragma y la eventración son manifestaciones muy raras8.
El diagnóstico prenatal de la HDC es relativamente sencillo y se ha incrementado gracias a los programas de screening ecográfico prenatal9, pasando de ser un diagnóstico de urgencia neonatal a una condición cada vez más conocida ya desde la etapa fetal. Una vez diagnosticada la HDC se debe poner en marcha un protocolo de estudio encaminado a determinar si se trata de una enfermedad aislada ya que es frecuente su asociación a otras anomalías.
El manejo perinatal de la HDC está rodeado por un gran número de interrogantes con respecto a la predicción de resultado postnatal, el impacto y selección de casos para terapia fetal, así como la mejor estrategia de tratamiento postnatal. Encontrar la mejor respuesta a estas preguntas se ve dificultado por la baja prevalencia de la enfermedad, su heterogeneidad clínica y la carencia de protocolos estandarizados de manejo postnatal. Pero es nuestra intención llevar a la práctica clínica el establecimiento de un pronóstico individualizado basado en parámetros objetivos pudiendo de esta manera definir un protocolo de manejo prenatal cimentado en las mejores evidencias disponibles.
DiagnósticoLa HDC ha pasado de ser un diagnóstico de urgencia en cirugía infantil a una condición conocida desde la etapa fetal, lo cual ha permitido planear un nacimiento de forma controlada en un sitio con las condiciones necesarias para la adecuada reanimación y manejo neonatales.
El diagnóstico prenatal de la HDC se ha incrementado de manera importante en los últimos 25 años gracias a los programas de screening ecográfico prenatal9. La valoración sistemática de la anatomía fetal que incluye la visualización de los diafragmas, la ecogenicidad pulmonar y la posición del corazón permite detectar el defecto y la presencia de vísceras abdominales herniadas hacia el tórax haciendo posible que más de la mitad de los casos de HDC sean diagnosticados prenatalmente.Las características ecográficas varían dependiendo del lado de la hernia, siendo más fácil de diagnosticar las HDC izquierdas que las HDC derechas, pues en estas últimas la ecogenicidad del pulmón e hígado son similares y la cámara gástrica es intraabdominal. A pesar de esto, la desviación mediastínica a la izquierda, el corte de 4 cámaras anormal y el hecho de que en muchos casos pueda observarse la vesícula biliar en el tórax hacen posible su diagnóstico de forma cada vez más frecuente. Asimismo, pueden encontrarse otros signos ecográficos, inespecíficos, como la presencia de líquido libre en el tórax, que es más frecuente en las HDC derechas, y polihidramnios causado por alteración en la deglución fetal.
Dentro de los diagnósticos diferenciales han de tenerse en cuenta: malformación adenomatoidea quística (MAQ), secuestro bronco-pulmonar, atresia bronquial, quistes de diferente origen (broncogénicos, entéricos, neuroentéricos, del timo) y teratomas mediastínicos, entre otras. Estas condiciones se presentan con imágenes intratorácicas más o menos heterogéneas y desplazamiento del mediastino, pero los órganos intraabdominales no están desplazados y en general se puede confirmar la integridad de las líneas diafragmáticas.
Una vez realizado el diagnóstico de hernia diafragmática congénita ha de ponerse en macha un protocolo de estudio orientado a:
- 1.
Determinar si se trata de una HDC aislada.
- 2.
Establecer su severidad y pronóstico.
- 3.
Determinar si es candidato a terapia prenatal para mejorar el pronóstico postnatal.
En alrededor del 40%10 de los casos la HDC está asociada a una alteración cromosómica, se encuentra formando parte de un síndrome genético o tiene malformaciones concomitantes en otros sistemas, dentro de las cuales destacan en orden de frecuencia: malformaciones cardíacas (52%), nefrourológicas(23%), SNC (14%) y gastrointestinales(10%)11. Por lo tanto, es necesario realizar una exploración ecográfica dirigida a la detección de estas malformaciones, incluyendo una ecocardiografía fetal, como parte de la evaluación ecográfica inicial4,12.
El riesgo de anomalías cromosómicas es de alrededor del 15%, principalmente trisomías 18 y 2113, por lo que se suelen acompañar de otras malformaciones estructurales mayores. Los síndromes genéticos no cromosómicos se pueden encontrar en alrededor del 25-30%, siendo los más comunes el síndrome de Fryns14, de Simpson Golabi-Behmel15, de Pallister Killian (tetrasomía 12p)16 y el Brachmann-de-Lange, que adicionalmente suelen presentar hallazgos ecográficos significativos adicionales a la HDC, en especial trastornos del crecimiento fetal, la presencia de facies dismórficas y malformaciones distales de las extremidades.
En nuestra experiencia, hay que tener especialmente en cuenta el síndrome de Pallister Killian (tetrasomía 12p), que está asociado a retraso mental severo, y puede presentarse sin otros hallazgos ecográficos aparte de la HDC. El diagnóstico se realiza en líquido amniótico por el hallazgos de una tetrasomía 12p en mosaico pero requiere de un grupo con experiencia16. Hoy en día se cuenta con análisis por microarrays diseñados para HDC pero su aplicación clínica aún está en fase de estudio.
Valoración de la severidadLa predicción prenatal del resultado postnatal en la HDC es uno de los grandes retos para los especialistas en medicina materno fetal. La probabilidad de supervivencia y morbilidad deben ser calculados para cada caso en particular basándose en los parámetros objetivos que tengan la mejor evidencia disponible. De los parámetros evaluados hasta el momento describiremos:
- -
Lado del defecto.
- -
Medición del tamaño pulmonar mediante el lung-to-head ratio (LHR).
- -
Presencia de herniación hepática.
- -
Valoración de la circulación pulmonar.
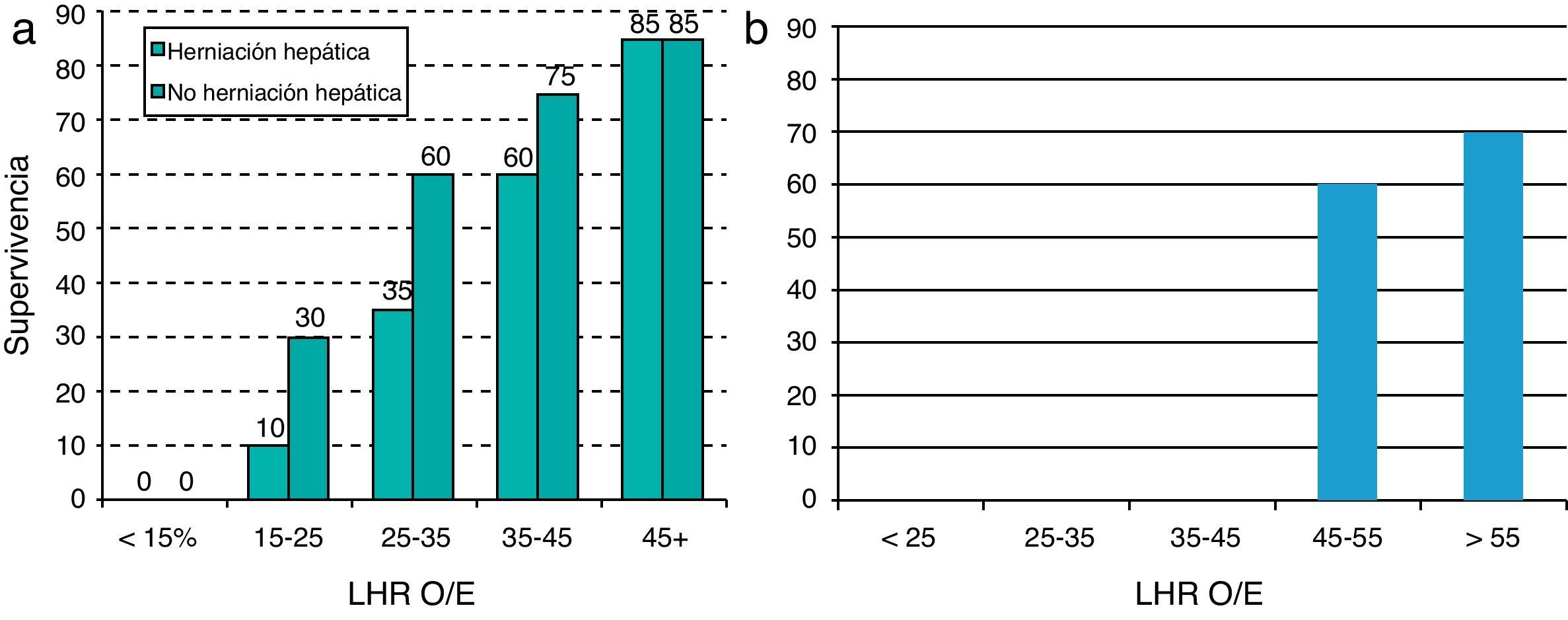
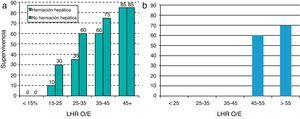
La gran mayoría de estudios evaluando el pronóstico han sido realizados en HDC izquierdas. Actualmente, la mayoría de autores están de acuerdo en que la HDC derecha se asociada a mayor morbilidad y mortalidad, lo cual probablemente sea secundario al mayor grado de herniación hepática4–7,17–19. En este sentido, Jani et al. demuestran cómo el lado del defecto es un predictor independiente de mal resultado postnatal, con una tasa global de supervivencia en HDC derecha del 44%, y virtualmente sin supervivencia cuando el LHR O/E estaba por debajo de 45% (fig. 1)20.
Tamaño pulmonar: lung to head ratioEl impacto de la HDC sobre el tamaño pulmonar se ha expresado por medio de la relación del área pulmonar contralateral a la HDC con la circunferencia cefálica, la cual se conoce como LHR, y aunque su valor predictivo en cuanto a supervivencia ha sido cuestionado por el limitado número de mediciones y los protocolos no estandarizados de manejo neonatal, actualmente es el mejor método, y el más aceptado, para la predicción de supervivencia20,21.
La medición del LHR para predecir el resultado en fetos con HDC fue propuesta por Metkus et al. en 199622. El área pulmonar no es constante durante el embarazo, y se incrementa 16 veces comparada con las 4 veces que crece la circunferencia cefálica entre las 12 y las 32 semanas. Para eliminar este efecto de la edad gestacional sobre el LHR, recientemente Peralta et al. proponen la proporción entre el LHR medido respecto al esperado en un feto normal para su edad gestacional (LHR O/E). Las fórmulas que permiten el cálculo del LHR esperado se presentan en la tabla 123.
Fórmulas para calcular el LHR esperado normal para la edad gestacional usados para el cálculo del LHR O/E
| LHR esperado | Usando diámetro máximos | Usando trazado |
| Pulmón izquierdo | −2,449+0,299×GA −0,004×GA2 | −1,424+0,176×GA −0,002×GA2 |
| Pulmón derecho | −3,314+0397×GA −0,004×GA2 | −2,218+0,268×GA −0,003×GA2 |
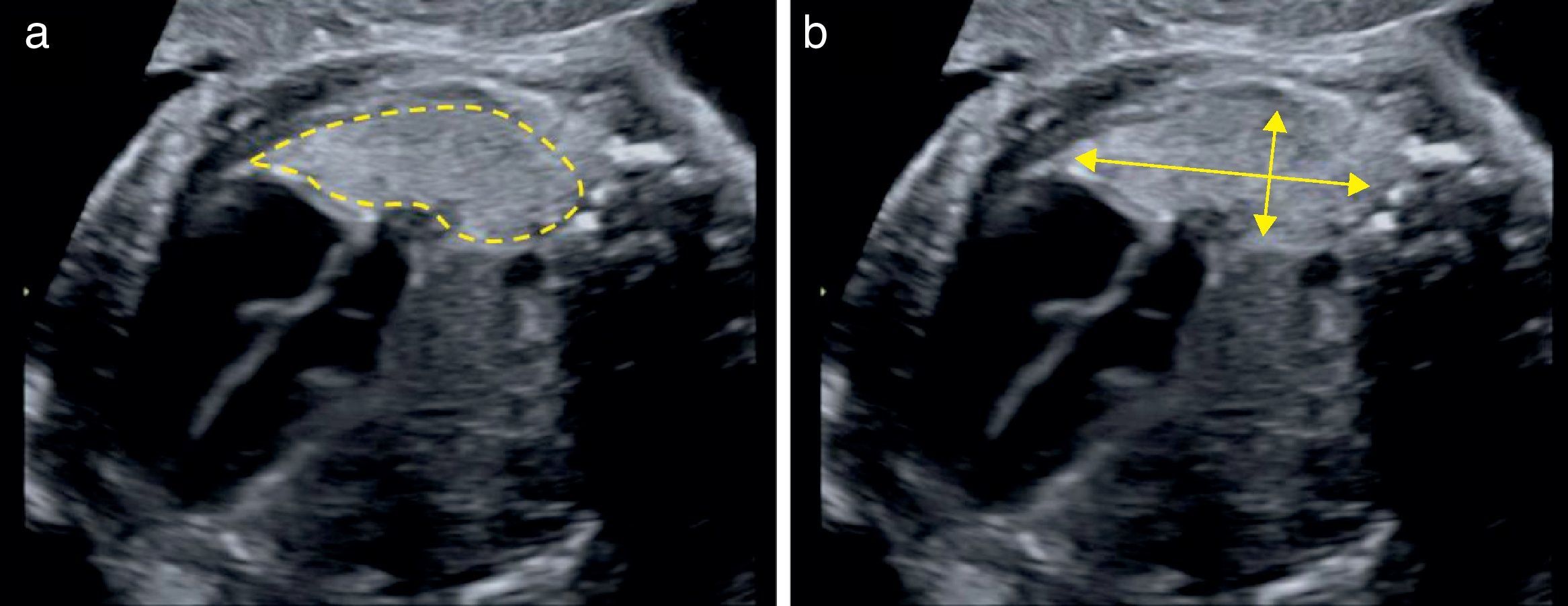
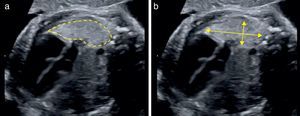
Para el cálculo del LHR O/E, debe seguirse el protocolo descrito en la tabla 2 pudiendo utilizarse la medición tanto de los diámetros máximos como del trazado del contorno pulmonar (fig. 2).
Protocolo de medición del LHR O/E
| El pulmón contralateral a la HDC debe quedar próximo a la sonda |
| Obtener corte axial del tórax a nivel de 4 cámaras cardíacas |
| Evitar la sombra producida por las costillas |
| Magnificar la imagen hasta que el tórax fetal ocupe toda la pantalla |
| Ubicar los marcadores, o calipers, de acuerdo con el método de medición del área pulmonar |
| División del área pulmonar por la CC (mm) para obtener LHR |
| Dividir el LHR obtenido por LHR esperado para la EG para obtener el LHR O/E |
Hemos descrito la curva de aprendizaje para lograr una buena competencia en la medición del LHR, que incluye la realización de 77 exploraciones24 siguiendo el protocolo de medición descrito previamente.
Otros métodos que se han usado para establecer el tamaño pulmonar se han basado en el volumen pulmonar en 3 dimensiones, ya sea por medio de ecografía 3D o por RMN fetal25–30.
La RMN fetal es una modalidad de imagen que permite una valoración morfológica y volumétrica del pulmón fetal. En algunos casos puede paliar algunos de los factores limitantes de la ecografía, como la obesidad materna, el oligohidramnios, la posición fetal u otras enfermedades torácicas que puedan limitar la obtención de una buena ventana acústica. En la actualidad su uso clínico se limita a la confirmación de hallazgos ecográficos, así como a la visualización de herniaciones mínimas no visibles por ecografía. En general, la ecografía en manos expertas coincide casi siempre con la RMN, por lo que no la consideramos como una prueba imprescindible en el protocolo diagnóstico y pronóstico.
Presencia de herniación hepáticaLa herniación del hígado al tórax la presentan cerca del 50% de los casos de HDC izquierdas, mientras que siempre forma parte del diagnóstico en las HDC derechas. Desde siempre ha sido un factor reconocido como predictor de supervivencia, claramente asociado a peor pronóstico (fig. 1a), y confirmado en varios metaanálisis recientes31,32.
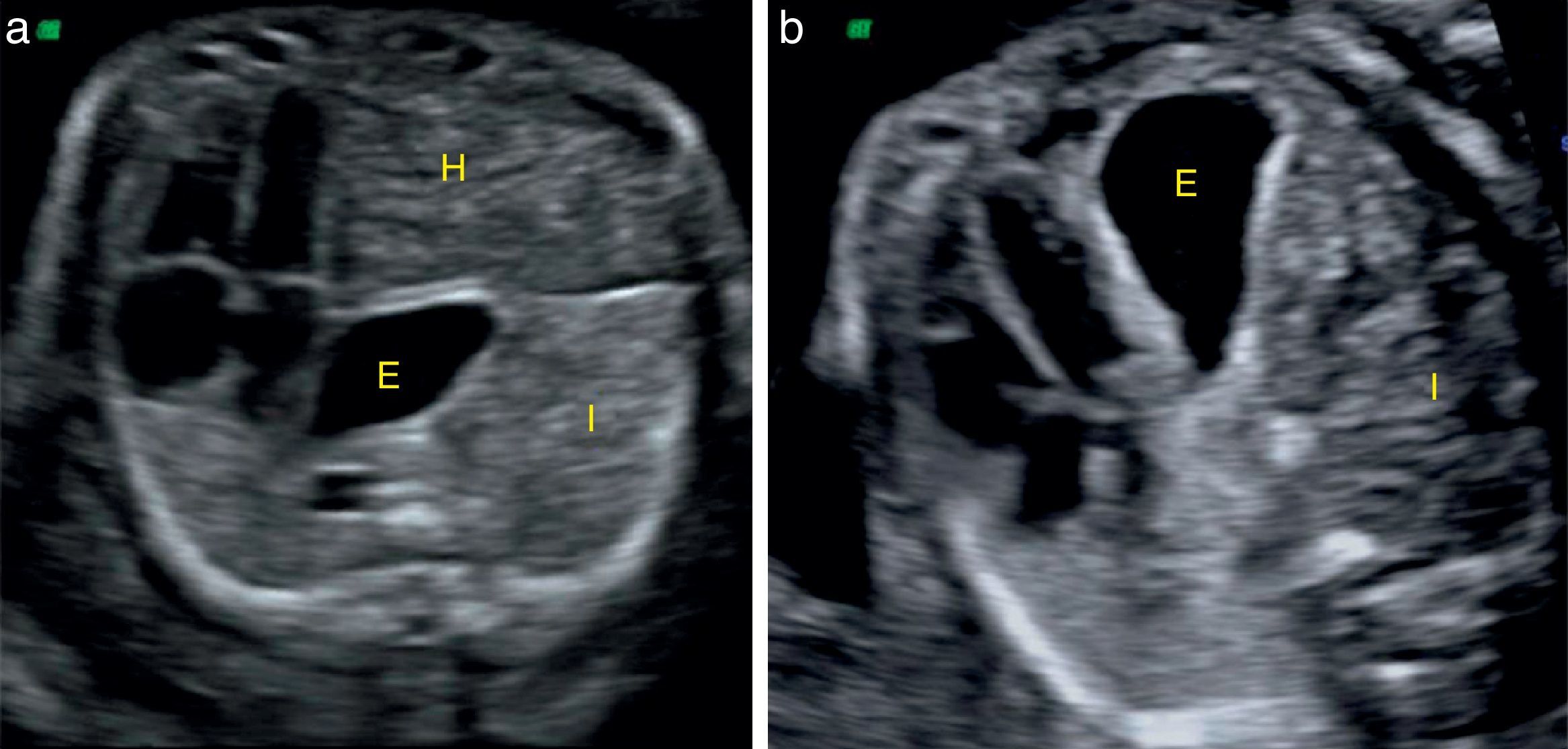
La valoración de la herniación hepática puede realizarse por medio de su visualización directa en el tórax. Existen también signos indirectos, como la posición del estómago, el cual se encuentra desplazado posteriormente en caso de herniación hepática (fig. 3a) o se encuentra muy anterior cerca del esternón en ausencia de esta (fig. 3b). Otro signo indirecto es la desviación del trayecto de la vena umbilical, que nos indica la posición del hígado.
Lógicamente la posibilidad de cuantificar el grado de herniación hepática podría mejorar su valor predictivo33,34. Actualmente se está trabajando para poder realizarlo mediante RMN, aunque de momento se carece de un método suficientemente estandarizado que permita su aplicación clínica.
Valoración de la circulación intrapulmonarEste apartado pertenece por el momento a la investigación, aunque los resultados recientes sugieren que lo incorporaremos en un futuro en la práctica clínica. El desarrollo vascular y el de la vía aérea se encuentran estrechamente vinculados, y, como se ha demostrado en varios estudios, existe una fuerte correlación entre la reducción de la perfusión tisular, el incremento en la impedancia de la arteria intrapulmonar y la disminución del tamaño pulmonar evaluado por LHR O/E35–37.
Así, la valoración de la circulación pulmonar puede formar parte de las herramientas que ayudan a la predicción de supervivencia e hipertensión pulmonar.
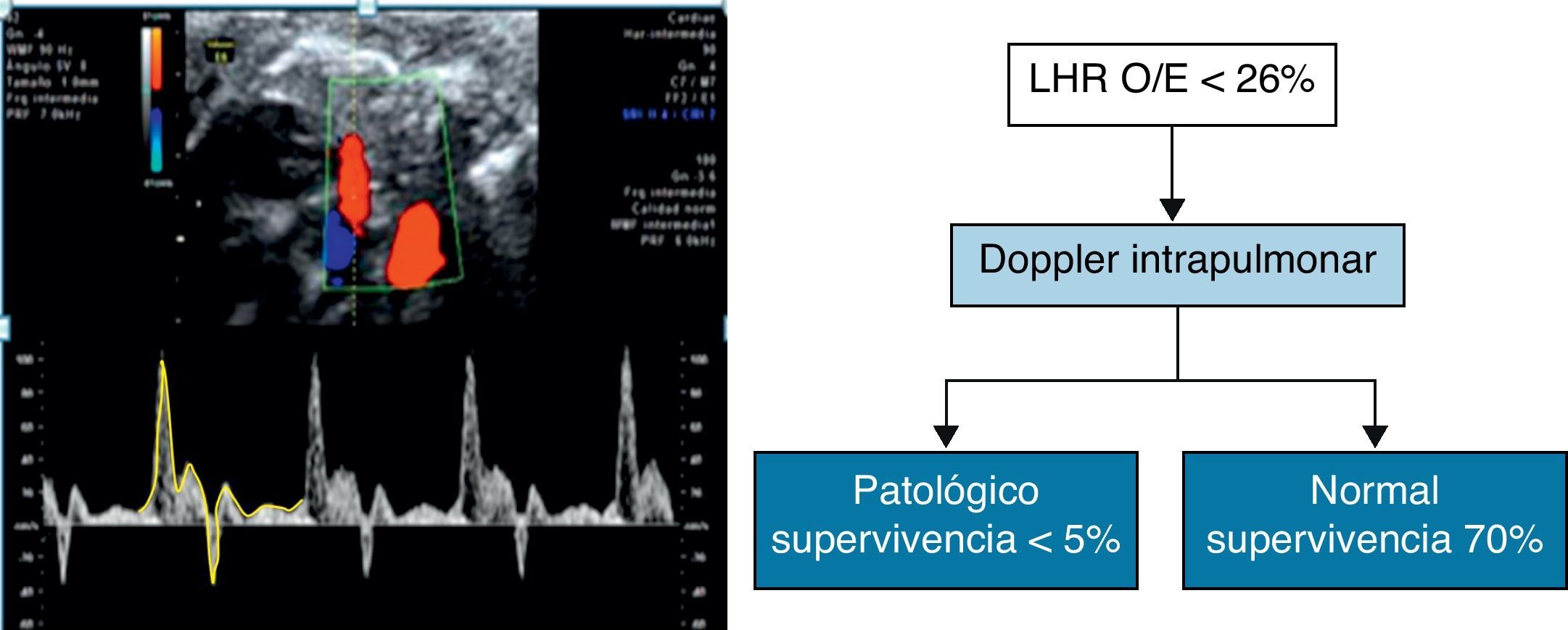
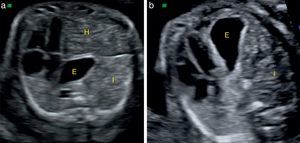
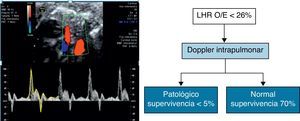
Se han estudiado diferentes parámetros de vascularización pulmonar como el número de ramas, diámetro de los vasos, reactividad a la inhalación de oxígeno por la madre, índice de pulsatilidad (IP), velocidad, entre otros35–40, así como su correlación con el LHR O/E y la morbimortalidad perinatal41. En nuestro centro usamos la combinación de la medición mediante doppler del IP y del pico reverso al inicio de la diástole en la primera rama intrapulmonar de la arteria pulmonar del pulmón contralateral como predictores de supervivencia42. Especialmente en el grupo de HDC izquierdas de mal pronóstico (LHR O/E < 26), la evaluación doppler nos permite discriminar subgrupos de pacientes que se beneficiarán de la realización de terapia fetal (fig. 4).
Otro parámetro de valoración de la vascularización pulmonar propuesto por nuestro grupo es el estudio de la fracción sanguínea en movimiento «fractional moving blood volume», que es una medida de perfusión pulmonar realizada en el pulmón contralateral a la HDC. Nos permite valorar los cambios que ocurren en la perfusión pulmonar después de realizar un tratamiento prenatal y se ha mostrado útil en la predicción de supervivencia cuando se asocia a la respuesta del tamaño pulmonar. Su uso combinado nos permite establecer una nueva valoración pronóstica según la evolución de estos parámetros evaluados 1-3 semanas después de la intervención33 y nos ayuda a predecir la posibilidad de supervivencia43.
Terapia prenatal en la hernia diafragmática congénitaUna vez establecido que se trata de una HDC aparentemente aislada y que se ha definido el pronóstico, han de plantearse las opciones de manejo que incluyen la interrupción de la gestación en aquellos casos extremadamente graves con muy pocas posibilidades de supervivencia (<5-10%), si es un opción para los padres, el manejo convencional postnatal, sin intervención prenatal, para los casos con mejor pronóstico de supervivencia (>60-70%) y la terapia fetal en aquellos casos con un pronóstico intermedio (supervivencia estimada <60-70%)44. Este proceso de asesoría debe realizarse por un grupo multidisciplinario, incluyendo especialistas en medicina fetal, genética, neonatología y cirugía pediátrica.
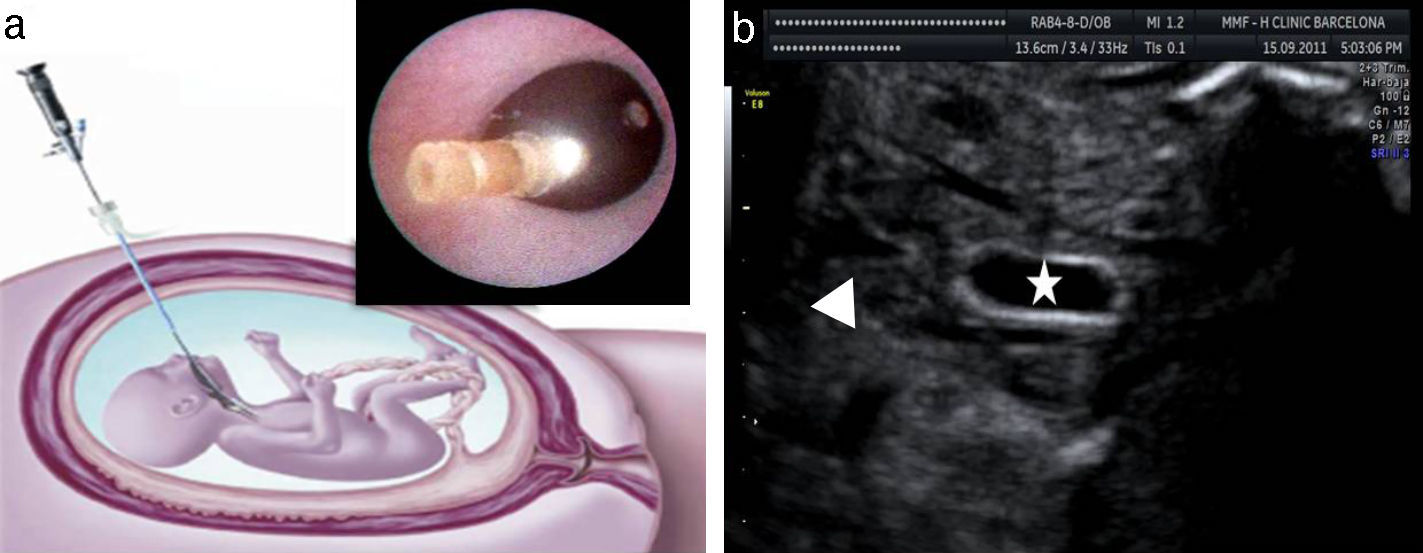
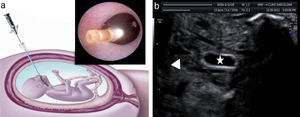
La estrategia actual se basa en la oclusión traqueal fetoscópica con balón (fetal endoscopic tracheal occlusion [FETO]) (fig. 5)45. La oclusión impide la salida del fluido pulmonar e induce un crecimiento acelerado del pulmón mediante un estímulo mecánico directo y también por la secreción de factores de crecimiento que actuarían a nivel local46. Los datos más recientes muestran que el tratamiento con oclusión traqueal fetal incrementa globalmente la supervivencia en un 35-40% respecto al pronóstico inicial47,48. La FETO con balón no es una solución definitiva, pero permite estimular el crecimiento pulmonar de forma muy marcada en un subgrupo de casos.
El balón se coloca por medio de una fetoscopia. Se procede a la intubación fetal y al acceso a la tráquea en un momento variable que puede oscilar entre las 27 y 32 semanas de gestación según la severidad del caso. Se realiza bajo anestesia regional o local en la madre y con anestesia e inmovilización fetal. Su duración media es de 17min. La duración del procedimiento está en directa relación con el riesgo de RPM y con la experiencia del grupo que la realiza. Nuestro grupo actualmente cuenta con una experiencia de más de 300 casos tratados, siendo el tiempo medio de intervención inferior a los 10min en las últimas 150 fetoscopias45,48.
Durante la fase de oclusión traqueal se recomienda que la paciente permanezca cerca del centro de referencia, ya que es necesaria una experiencia suficiente para el manejo de la vía aérea fetal. Entre 2-4 semanas más tarde, y en función de la respuesta que observemos, se retira el balón endotraqueal. Idealmente se realiza mediante una segunda fetoscopia, aunque en algunos casos puede ser necesario recurrir a la punción eco-guiada, o a la técnica ex-utero intrapartum treatment (EXIT). Con la retirada in-utero del balón se puede permitir un parto vaginal y un rápido retorno de la paciente a su unidad de referencia. Pero el argumento más importante para la retirada in-utero se deriva de estudios en ovejas donde se demuestra que se mejora de manera significativa el grado de madurez pulmonar49. Del mismo modo, existe una mayor supervivencia en los casos en que el balón fue retirado con más de 24h antes del nacimiento, lo que permite que el feto realice antes de nacer una limpieza del material contenido en tráquea y árbol respiratorio mediante movimientos respiratorios50.
La RPM continúa siendo la complicación más frecuentemente asociada al tratamiento. En nuestra experiencia, la tasa de RPM en las siguientes 3 semanas de la oclusión es cercana al 15%, siendo antes de las 32 semanas alrededor del 8%. Sin embargo, aun después de ocurrir la RPM, es posible realizar un manejo expectante de manera que conseguimos alargar la edad gestacional al nacimiento, incluso sin diferencias significativas respecto al grupo de manejo expectante sin fetoscopia, ya que en este último la tasa de parto prematuro ya se encuentra incrementada en sí misma.
Hay pocos efectos secundarios del balón sobre la tráquea en desarrollo51. Se ha observado que neonatos y niños presentan una tráquea de mayor dimensión (traqueomegalia), que no parece tener traducción clínica importante52, y que se va normalizando con el crecimiento del niño53.
El reto principal consiste en identificar el subgrupo de casos que van a responder a la terapia fetal. El tratamiento ha de permitir evidenciar que existen casos con una gran respuesta, mientras que otros no responden en absoluto o en un grado insuficiente al tratamiento. Estos últimos probablemente presentan formas de hipoplasia pulmonar primaria acompañando a la hernia diafragmática. Como es habitual en patología fetal malformativa, lo que se nos aparece como una misma malformación, con frecuencia está formado por diferentes entidades, con etiopatogenias y fisiopatologías diferentes. Así, la HDC se puede presentar como casos con un defecto diafragmático aislado, en los cuales el desarrollo pulmonar fue inicialmente normal, y por tanto susceptibles de ser «rescatados» con un tratamiento que incremente la presión a nivel de vías respiratorias y estimule el crecimiento pulmonar, como la oclusión traqueal. En otros casos, la hernia forma parte de un conjunto más complejo de anomalías en las cuales no es posible estimular el crecimiento dado que el pulmón, en su conjunto o en alguna de sus partes (aérea y/o vascular) presenta un componente primario de anomalías del desarrollo. Estos casos difícilmente pueden ser rescatados con tratamientos mecánicos como la oclusión traqueal. Como se menciona al inicio de este párrafo, la selección de los casos con buena respuesta permitiría seleccionar grupos con probabilidades muy altas de supervivencia, y por tanto facilitará la aceptación del tratamiento para los progenitores. En los casos de mal pronóstico, evitará tratamientos y angustia innecesarios para padres y profesionales. Esperamos que la utilización de parámetros como la vascularización pulmonar y otros a desarrollar en los próximos años ayudarán de forma clara a mejorar esta predicción y a consolidar esta terapia como una opción más dentro del arsenal terapéutico de la medicina fetal.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.