Sin lugar a dudas, la clave en la “pérdida de audición” está en la detección e intervención temprana, ya que los dos primeros años de vida son los más importantes para la adquisición del habla y del lenguaje. La meta de la identificación e “intervención temprana es minimizar o prevenir los efectos adversos”.
Undoubtedly, the key in “hearing loss” is early detection and intervention since the first two years of life are the most important for the acquisition of speech and language. The goal of identification and early intervention is to prevent or at least minimize adverse effects.
La audición constituye un sentido fundamental en la vida de un individuo, en especial en el aprendizaje y en las relaciones interpersonales. La audición es la vía principal a través de la cual se desarrolla el lenguaje y el habla, uno de los más importantes atributos humanos. Cualquier trastorno en la percepción auditiva de un niño, a edades tempranas, inevitablemente afectará su desarrollo lingüístico y comunicativo, también los procesos cognitivos y, consecuentemente, la integración escolar, social y laboral. La habilidad del cerebro de aprender lenguaje y la palabra disminuye en el tiempo de deprivación auditiva, entonces demos a los niños la mejor posibilidad de aprender a oír y hablar haciendo una identificación temprana. La plasticidad neural es muy importante en la audición.
NEURODESARROLLOEl desarrollo del oído interno comienza alrededor de la tercera semana de gestación y se encuentra completamente desarrollado para el tiempo del parto.
La mielinización de la vía auditiva se inicia en el sexto mes de gestación.
Al nacer se ha mielinizado hasta la tercera neurona (tubérculo cuadrigémino posterior).
Al 6to mes de vida postnatal se mieliniza la unión entre la tercera y la cuarta neurona (área 4l y 42 de Brodmann).
Hasta los dos años se extiende a las áreas asociadas del lenguaje (2l y 22de Brodman entre otras). La corteza cerebral auditiva incrementa su espesor a expensas de las capas profundas por migración hasta los 12 años.
La mielinización auditiva es diferente en bebés inmaduros y/o prematuros.
El proceso de interconexión y tendido de redes dendríticas reviste especial importancia para:
- 1.
El desarrollo de las funciones psicomotoras.
- 2.
La secuencia del neurodesarrollo.
- 3.
Las funciones del aprendizaje.
- 4.
La comunicación.
- 5.
Especialmente entre el tercer trimestre de gestación y el segundo año de vida postnatal.
Cortesía del NIH.
La potencialidad es máxima desde el nacimiento hasta los 2 años de vida (período crítico) y con la que se obtienen óptimos resultados. A partir de los 2 a 5 años decrece. La pérdida de audición infantil es un importante problema de salud por las consecuencias que tiene en el desarrollo emocional, académico y social del niño; así como también en adultos mayores afecta la calidad de vida y se vincula con depresión y demencia. En 1993 la Declaración del Consenso de los National Institutes of Health (NIH) estableció que los problemas auditivos deberían ser reconocidos tan tempranamente en la vida como sea posible, (lo aconsejado sería antes del sexto mes de vida), de modo tal que el proceso de rehabilitación pueda aprovechar completamente la plasticidad del sistema sensorial en desarrollo. Hoy escapa a cualquier duda la necesidad de implementar estrategias para la detección precoz de la hipoacusia en el recién nacido. El objetivo principal de esta detección es el tratamiento precoz de la hipoacusia sobre todo en la etapa prelocutiva (primeros 2 años de vida).
Cortesía Sick Childrens.
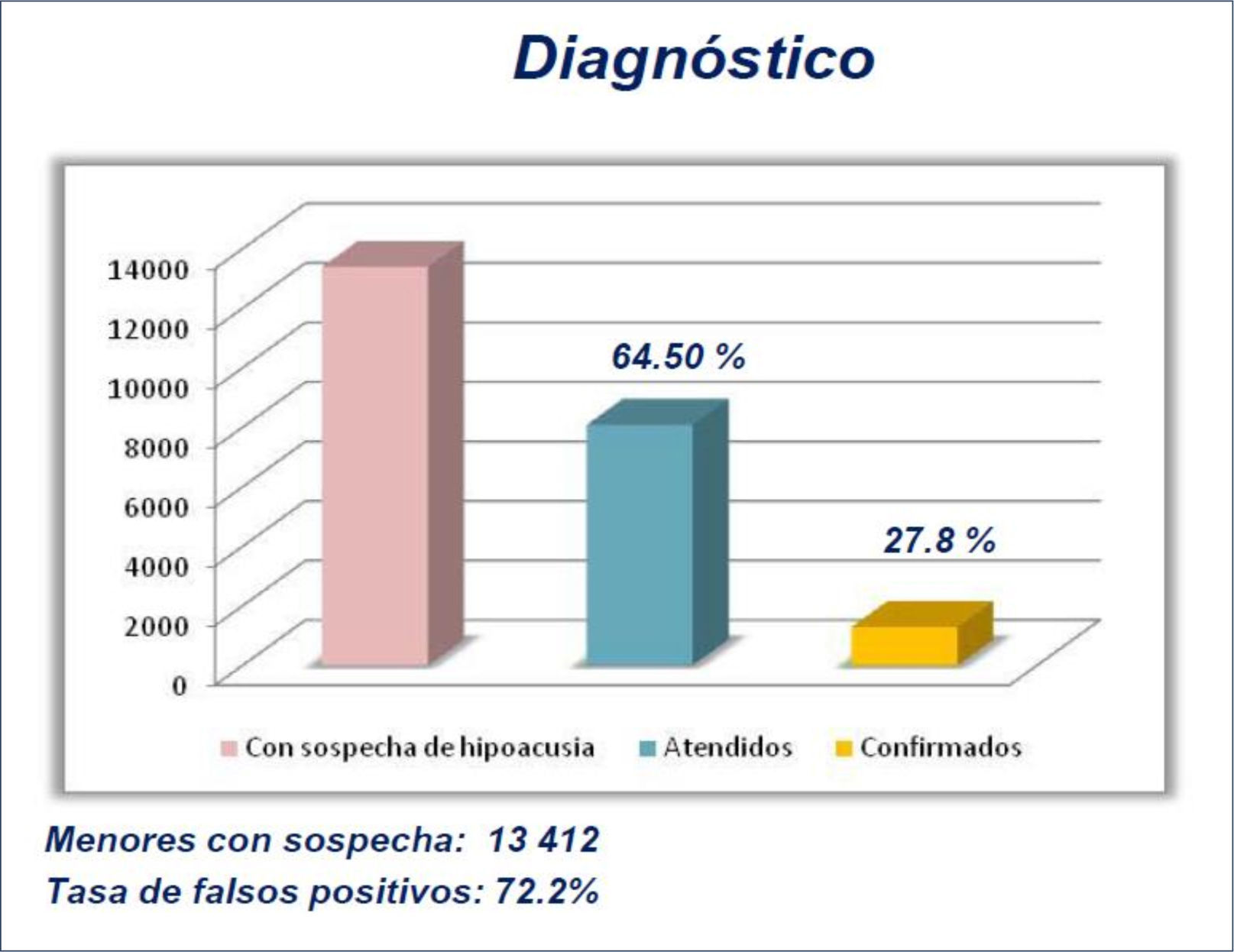
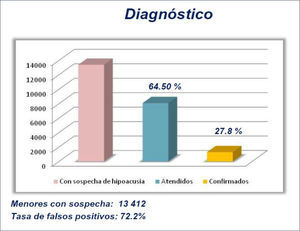
Desde los resultados de estudios epidemiológicos se estima que la pérdida de audición en recién nacidos se presenta entre 3 a 5 por cada mil nacimientos.
Por distintas razones únicamente se identifica el 50% de los niños con pérdida de audición significativa. El 50% de los casos con pérdida de audición que no fueron diagnosticados en los primeros años de vida, llegan al diagnóstico en la etapa adulta.
CAUSAS DE LA PÉRDIDA DE AUDICIÓNPara abordar la epidemiología de la Hipoacusia infantil severa y profunda podemos establecer tres grupos de causas principales: genéticas (al menos el 50% de todos los casos), adquiridas y malformativas, tal y como se resume en la tabla 1 que es cortesía de la OMS.
principales caUsas de sordera infantil
| GENÉTICAS |
| Autosómicas recesivas: hipoacusia profunda aislada, pérdida de tonos altos aislada, sindorme de Lange-Jerevell-Nielsen, síndrome de Pendred, síndrome de Usher. Autosómicas dominantes: hipoacusia profunda aislada, síndrome de Waardenbrug, síndrome de Treacher Collins, síndrome de Alport. Recesivas ligdas al cromosoma X: hipoacusia profunda asociada con daltonismo, síndrome tipo Alport. Mitocondriales: síndrome de Kearns-Sayre. |
| ADQUIRIDAS |
| Infecciones -Congénitas: toxoplasmosis, rubéola, clitomegalovirus, herpes simple, sífilis -Meningitis bacteriana, paperas, masoiditis Hiperbilirrubinemia Complicaciones de la prematuriedad Ototoxicidad -Antibioticos: kamamicina, neomicina, estreptomicina, gentamicina, vancomicina, otros aminoglucosidos. -Furosemida, cisplatino, entre otros. Traumatismo de cráneo, ruptura timpánica, luxación de los huesesillos, fractura del temporal Trauma acústico |
| MALFORMATIVAS |
| Microsomía hemifacial. Síndrome de Goldenhar. Síndrome de Treacher Collins. Microotia. Malformación de Mondini. |
La etiología de la pérdida auditiva puede permanecer incierta en el 30 o 40% de los niños. Sin embargo, la mayoría de las pérdidas auditivas congénitas son hereditarias y se han identificado cerca de 200 tipos entre sindrómicas y no sindrómicas. Entre el 20 y el 30% de los niños con pérdida auditiva significativa presentan clínica asociada que puede tener importancia en el manejo del paciente. Otra manera de entender las hipoacusias es determinando el momento en que se produce la pérdida auditiva. Desde esta perspectiva las hipoacusias se clasifican en prelinguales, en las que la lesión se produjo con anterioridad a la adquisición del lenguaje (0-2 años); perilinguales, cuando sucedió durante la etapa de adquisición del lenguaje (2-5 años) y postlinguales, cuando la pérdida auditiva es posterior a la estructuración del mismo.
CONSECUENCIAS DE LA PÉRDIDA DE AUDICIÓNLas consecuencias de la pérdida de audición son diversas y complejas. Las reacciones frente a la perdida de la audición varían de un individuo a otro, pero la mayoría de las personas con discapacidad auditiva pueden experimentar alguno de estos problemas.
a. Consecuencias FuncionalesUna de las principales consecuencias de la pérdida de audición no tratada son signos y síntomas clínicos; tales como:
- -
Sensación de cansancio continuo.
- -
Cefaleas.
- -
Vértigo.
- -
Tensión muscular.
- -
Estrés.
- -
Trastornos gastrointestinales.
- -
Alteraciones del sueño.
- -
Hipertensión.
- -
Dificultades en la alimentación.
- -
Dificultades en la vida sexual.
- -
Problemas de autoestima.
- -
Dificultad para hacer deportes o actividades artísticas.
Cortesia Yoshiyuki Kawashima.
Otra consecuencia muy determinante es que en los niños el desarrollo del habla se retrasa y esta limitación de la capacidad para comunicarse tiene efectos perjudiciales en el rendimiento escolar y social.
b. Consecuencias emocionales y psíquicasLos problemas de comunicación y el acceso limitado a los servicios pueden tener efectos importantes en la vida cotidiana y generar sensación de soledad, aislamiento y frustración, sobre todo en las personas mayores que padecen pérdida de audición.
Una persona con sordera congénita que no haya tenido la oportunidad de aprender en la infancia el lenguaje de señas se puede sentir totalmente excluida de la vida social.
Entre las consecuencias psicológicas se incluyen:
- -
Sensación de vergüenza.
- -
Sentimientos de culpabilidad e ira.
- -
Astenia.
- -
Problemas de concentración.
- -
Depresión o melancolía.
- -
Sensación de constante preocupación y sentimientos de frustración.
- -
Ansiedad y de desconfianza e inseguridad.
- -
Disminución marcada de la autoestima.
Además, la pérdida de audición no tratada puede generar irritabilidad y que la persona sea intolerante con los demás. Algunas personas pueden incluso presentar ideas paranoides.
c. Consecuencias SocialesPara muchas personas que sufren pérdida de audición no tratada puede ser muy difícil participar en actividades sociales, incluso dentro de su propia familia.
Desde los aspectos sociales dicha pérdida puede producir problemas como aislamiento y retraimiento, pérdida de atención, distracción y problemas laborales (abandono del trabajo o jubilaciones anticipadas). Estos pacientes experimentan problemas en la actividad social debido a las dificultades de comunicación por ejemplo con familiares y amigos.
El 71% de las personas que sufren pérdida de audición se siente aislados, el 39% evita las reuniones con personas nuevas y el 91% tenía dificultades para desenvolverse en los lugares púbilicos (OMS).
d. Consecuencias EconómicasEn los países con escaso desarrollo económico, los niños con pérdida de audición rara vez son escolarizados. Asimismo, entre los adultos con pérdida de audición la tasa de desempleo es mucho más alta.
Todos los estudios al respecto muestran que las personas afectadas por una hipoacusia padecen retraso en el lenguaje y en consecuencia, tienen peores expectativas laborales y profesionales y una gran proporción de los que tienen empleo ocupan puestos de categoría inferior en relación con la fuerza de trabajo en general.
La mejora en el acceso a la educación y a los servicios de rehabilitación profesional, así como la sensibilización de los empleadores acerca de las necesidades de las personas con pérdida de audición, permitiría reducir las tasas de desempleo de este grupo.
Además de las consecuencias económicas individuales que ocasiona, la pérdida de audición repercute considerablemente en el desarrollo socioeconómico de las comunidades y los países.
En Europa, la pérdida de audición no tratada cuesta 214 mil millones de euros al año. Dependiendo del grado de la pérdida auditiva, el costo social varía de 2200 al 11000 euros por persona al año. Estas cifras no incluyen la pérdida de ingresos y pérdida en recaudación de impuestos por desempleo o jubilación anticipada debido a la pérdida de audición (OMS).
e. Relación con el desarrolloLa discapacidad está íntimamente ligada con el desarrollo, observándose al igual que con la salud en general, una relación bidireccional entre la discapacidad y la pobreza. La discapacidad aumenta la probabilidad de las familias de caer en la pobreza y la pobreza, a su vez, aumenta el riesgo de discapacidad (Informe Mundial sobre Discapacidad, 2011).
Los estudios en esta materia muestran cómo la probabilidad de que las familias experimenten desventajas económicas y sociales es mayor entre las que tienen algún miembro con algún tipo de discapacidad respecto a las que no los tienen.
Los canales por los cuales la discapacidad repercute negativamente en la posición socio-económica de las familias incluyen los efectos negativos sobre la educación, el empleo, los ingresos futuros esperados y los gastos asociados a la discapacidad.
Los niños con discapacidad tienen menos probabilidad de concurrir a la escuela o tienen una formación parcial o especial con una formación de capital humano inferior a la de los niños sin discapacidad, lo cual repercutirá en menores posibilidades laborales y menores niveles de productividad en la edad adulta. Por otro lado, las personas con alguna discapacidad tienen una probabilidad mayor de estar desempleadas y tienen un ingreso promedio inferior a las que no presentan discapacidad, siendo muy difícil que las personas con discapacidad se beneficien del desarrollo y escapen de la pobreza debido a la discriminación en el empleo, el acceso limitado al transporte, entre otros factores (Informe Mundial sobre Discapacidad, 2011).
Finalmente, los costos sanitarios que enfrentan las familias en presencia de alguna discapacidad son muy superiores y no siempre dichos gastos tienen cobertura por parte de los estados. En consecuencia, estos hogares tienen mayores probabilidades de ser pobres, aumentando las inequidades.
La posibilidad de desarrollar una discapacidad también ha sido ampliamente estudiada y se sabe que hogares pobres tienen una probabilidad mayor de tener algún miembro con discapacidad. En este sentido, el bajo peso al nacer, la malnutrición, la ausencia de acceso al saneamiento son factores que pueden dar lugar a la aparición de condiciones de salud relacionadas con la discapacidad.
En este punto es importante enfatizar el enfoque que se ha comenzado a dar a la discapacidad en los últimos años, el modelo social de la discapacidad. Este modelo considera el problema de la discapacidad como eminentemente social, con foco en la integración de las personas discapacitadas a la sociedad. La discapacidad deja de ser una característica de la persona, sino que algunas son un conjunto de condiciones individuales y otras son creadas por el ambiente social. En este contexto se superan las medidas económicas tradicionales o el concepto de utilidad habitualmente utilizado en evaluación económica de tecnologías sanitarias para destacar el concepto de derechos y de desarrollo como libertad (3). El concepto de pobreza, en general, y de las personas con discapacidad, en particular, incluye la exclusión social y la privación de participación y no solo la ausencia de recursos materiales (Sen, 1993; Sen, 1999; Dubois, 2009)1,2,3 es parte primordial de este concepto.
En este contexto la discapacidad se asocia a la falta de capacidad. Con lo cual mejorarla tiene un efecto directo para reducir las consecuencias de la misma y aumentar las oportunidades de las personas con dichas capacidades reducidas. La responsabilidad del problema requiere, por lo tanto, de la actuación de la sociedad en su conjunto, con obligaciones bastante claras de los Estados en pos de la reducción de estas inequidades bajo un enfoque de derechos y valores y analizando las opciones disponibles en el diseño de políticas adecuadas (5).
Sin embargo, tal como se deja expuesto en el Informe Mundial de la Discapacidad del 2011 y aún bajo la reconocida relación entre discapacidad y pobreza, la discapacidad no estuvo explícitamente mencionada dentro de los Objetivos de Desarrollo del Milenio (ODM) de Naciones Unidas, ni en las metas para alcanzarlos.
La discapacidad comienza a aparecer en la agenda en el informe de los ODM de 2010, donde se mencionan las menores posibilidades de los niños con discapacidad y el círculo no virtuoso entre discapacidad, educación y marginación. Posteriormente, en el año 2013 una resolución de la ONU (A/68/95 de 2013) hace hincapié en que un enfoque inclusivo de desarrollo tiene que atender las preocupaciones de las personas con discapacidad que no tiene en cuenta el marco internacional del desarrollo basado en los ODM, alentando el debate desde una perspectiva de discapacidad en la agenda posterior a 2015. La misma resolución da cuenta de la ausencia de estadísticas fiables a nivel internacional en relación a la discapacidad4. Sin embargo, finalmente, tampoco se incluyó la discapacidad en la actualización de los ODM que se llevó adelante en 20155.
En este contexto, se observa de manera significativa y aparecen con mucho énfasis en América Latina las tres D: Demografía, desigualdad y derechos.
Conclusiones del Programa, el tamizaje auditivo universal es la única alternativa real y efectiva en la detección de Hipoacusia congénita.
La intervención antes de los seis meses de edad permite a los menores con hipoacusia un desarrollo del habla y del lenguaje similar al de sus pares oyentes.
La Academia Americana de Pediatría recomienda el tamiz auditivo con el propósito de realizar el diagnóstico antes de los tres meses de edad y la intervención y habilitación auditiva antes de los seis.
Las cifras de relevadas de tratamientos implementados (especialmente de implantes cocleares no parecen estar en relación a la magnitud del programa, parece un valor bajo en relación a los diagnósticos realizados).
(Es una foto autorizada)
Prevención primaria (evitar que ocurra)
Mejora de condiciones socio-sanitarias de las personas (agua potable, viviendas, luz, cloacas)
Embarazos controlados: Mejor acceso a la salud- Menos prematuros. Vacunación: Calendario con 16 vacunas gratuitas.
Prevención secundaria (evitar que deje secuelas): Instalación de políticas públicas para Screening neonatal.
Diagnóstico e intervención oportunos planes para el otorgamiento de ayudas auditivas.
Prevención terciaria (disminuir secuelas): Tratamiento de rehabilitación adecuado. Integración escolar.
Inserción laboral y en la sociedad.
Tener la opción de “decidir” qué tipo de intervención quiere una familia para su hijo con hipoacusia.
Importancia de asistir, acompañar y apoyar, a todo el grupo familiar, ya que sin su participación activa, no será posible el progreso del niño.
Sin lugar a dudas, la clave en la pérdida de audición está en la detección e intervención temprana ya que los dos primeros años de vida son los más importantes para la adquisición del habla y del lenguaje. La meta de la identificación e intervención temprana es minimizar o prevenir los efectos adversos.
La limitada información disponible de prevalencia e incidencia sobre hipoacusia y trastornos auditivos en Latinoamérica, el costo de la tecnología, recursos humanos poco preparados y materiales limitados, y los servicios de salud restringidos, pueden ser razones para que el tratamiento con implantes cocleares tenga una baja prioridad en los sistemas de salud de la región.
La situación de la hipoacusia en Latinoamérica es tan variada como países existen.
Las organizaciones que se ocupan de esta problemática deberían apuntar a promocionar que la detección temprana de la hipoacusia y el acceso a tratamientos adecuados impacte de gran manera en la salud, genere grandes beneficios para la sociedad gracias a la plena integración social, laboral y económica de los afectados.
Latinoamérica necesita buena información epidemiológica y una discusión profunda con los gobiernos que, si bien tienen programas o leyes no han avanzado en su implementación. Allí hay una gran oportunidad.
De los datos censales se puede inferir que Latinoamérica es una región en crecimiento, su población es joven y va en aumento. Si bien es una región de países en desarrollo, con índices económicos de bajos ingresos, la cantidad de personas con hipoacusia irá creciendo al ritmo del crecimiento de la población. La hipótesis de trabajo debería ser el aumento de la incidencia de hipoacusia en los países de la región.
SÍNTESISEl camino que deben recorrer los organismos de salud va del derecho de los recién nacidos a ser evaluada su capacidad auditiva al suministro de un implante coclear.
La puesta en marcha sería comenzar a poner en práctica el tamizaje auditivo obligatorio, obtener y procesar datos epidemiológicos robustos para luego plantear las estrategias para el suministro de las soluciones auditivas necesarias.
La autora es Directora Regional y Market Access-Cochlear Latinoamérica.
Sen A. Development as freedom. New York, Knopf, 1999.
Las imágenes usadas han sido autorizadas para su publicación.
Sen A. Inequality reexamined. New York and Cambridge, Russell Sage and Harvard University Press, 1992.
Dubois JL, Trani JF. Extending the capability paradigm to address the complexity of disability. Alter, 2009,3:192-218.
Resolución A/68/95 de 2013. Disponible en http://www.un.org/es/comun/docs/?symbol=A/68/95.
Los ODM, acordados por la comunidad internacional en el año 2000 y avalados por 189 países, son un conjunto unificado de objetivos de desarrollo que contemplan las necesidades de las personas más pobres y marginadas del mundo. Una actualización de los mismos se realizó en 2015.