INTRODUCCION
Las fístulas arteriovenosas (A-V) a nivel del miembro superior suelen ser de origen quirúrgico, normalmente entre arteria y venas radiales, con el fin de obtener una derivación para la realización de hemodiálisis. Otro tipo, menos frecuente, son las traumáticas y dentro de éstas las iatrogénicas. Nuestro caso pertenece a este último grupo. A nivel de los vasos femorales para realizar cateterismo cardíaco, abordaje femoral para arteriografía o procedimientos diagnósticos o terapéuticos de radiología vascular1,2 pueden aparecer con mayor frecuencia. En el primer año de vida, el origen fue la punción de un vaso deliberada (para la implantación de un catéter) o accidental (en el curso de extracción analítica)3. En adultos son muy raras a nivel de los vasos del miembro superior, sobre todo braquiales. También se han descrito tras la punción pleural o la inserción de drenaje torácico1,4. Nair et al5 han comunicado recientemente un caso de fístula A-V espontánea, a nivel poplíteo, tras una arteritis por virus de la inmunodeficiencia humana (VIH).
CASO CLINICO
Presentamos un caso clínico evolucionado (1 año) de fístula A-V, que comenzó a los tres meses de haberse realizado una punción venosa aspirativa (vacutainer) para un control analítico de rutina. El paciente, un varón de 18 años, notó en la cara anterointerna de la flexura del codo derecho sensación de aumento de calor y que describía como si "la sangre le fluyese a mayor velocidad y repercutiese sobre su piel", junto con adormecimiento de algunos dedos de la mano derecha y aumento del grosor de sus venas. A la autoexploración percibía vibración en sus dedos al presionar la zona y que cuando levantaba el brazo o presionaba con más fuerza disminuía dicha sensación.
Tras la exploración médica del paciente se observó el aumento del sistema venoso, frémito y un soplo continuo a la auscultación, que se irradiaba hasta la muñeca homolateral. El pulso radial estaba conservado y no existía claudicación de dicho miembro superior derecho.
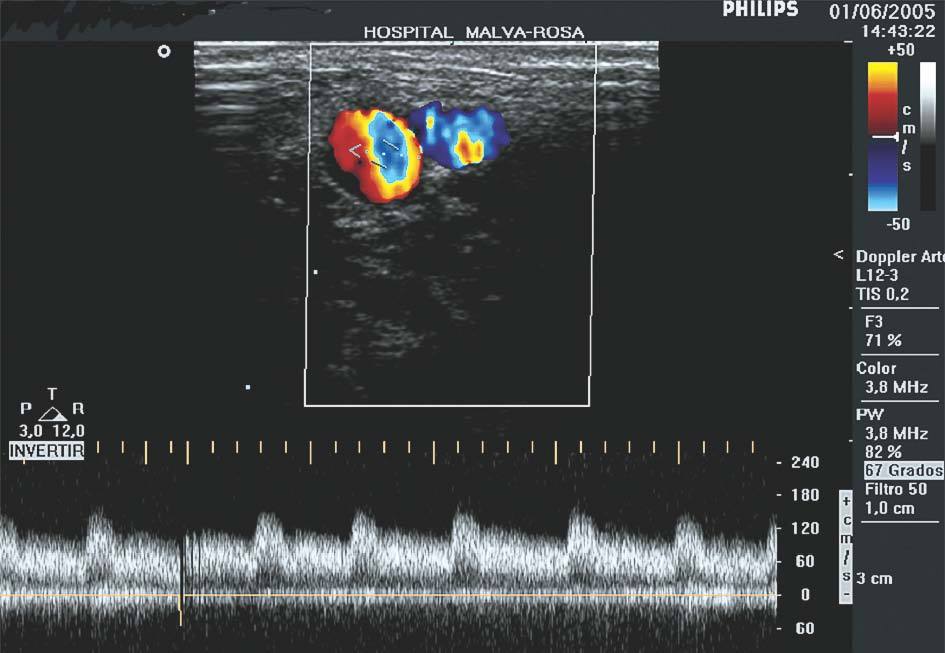
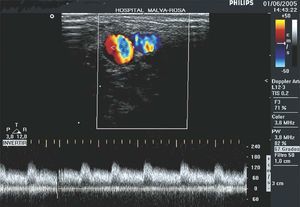
Se remitió al paciente a nuestro servicio de radiología para estudio ecográfico doppler, realizándose éste con sonda lineal multifrecuencia (con tramo comprendido entre 10-12 mHz) mediante cortes transversales en los que identificamos con doppler color la arteria humeral y la vena basílica. Proximal a la lesión en la arteria humeral existía un flujo normal. La vena basílica presentaba un gran aumento del flujo de retorno, con señales arterializadas demostradas en el doppler espectral (fig. 1). A nivel de la lesión se apreció una turbulencia importante con paso del flujo en aproximadamente un 80% a la vena basílica a través de la fístula. Distal a la lesión existía una disminución del flujo en la arteria radial y flujo de apariencia normal en la vena distal.
Figura 1. Ecografía doppler color que muestra un flujo turbulento en la vena por arterialización del flujo venoso.
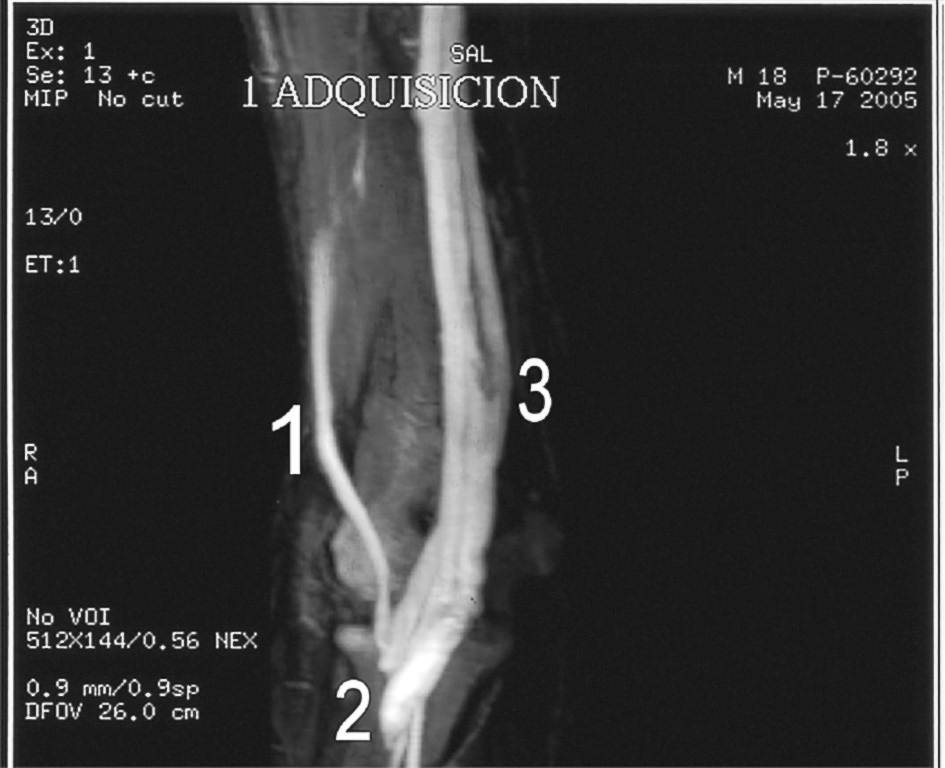
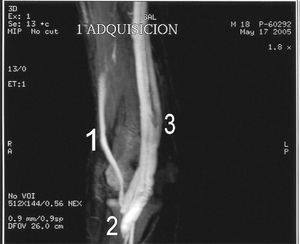
Dada la rareza de la lesión, y con la sospecha ecográfica de fístula A-V, se decidió realizar también un estudio mediante angiorresonancia magnética (ARM) que confirmó el diagnóstico ecográfico. Tras varias adquisiciones, una vez introducido el contraste se producía una repleción casi instantánea de la arteria braquial a la vena basílica, lo que indicaba la existencia de una fístula A-V, a la altura de la flexura del codo y más concretamente a la altura de la eminencia bicipital del radio. A medida que pasaba el tiempo, se veía cómo se replecionaban las venas basílica, cefálica accesoria y cefálica, no pudiendo determinar el sistema arterial distal a la fístula (fig. 2).
Figura 2. Angiorresonancia que muestra flujo en la arteria humeral (1) y la fístula arteriovenosa (A-V) (2) y la rápida y precoz repleción del sistema venoso (3).
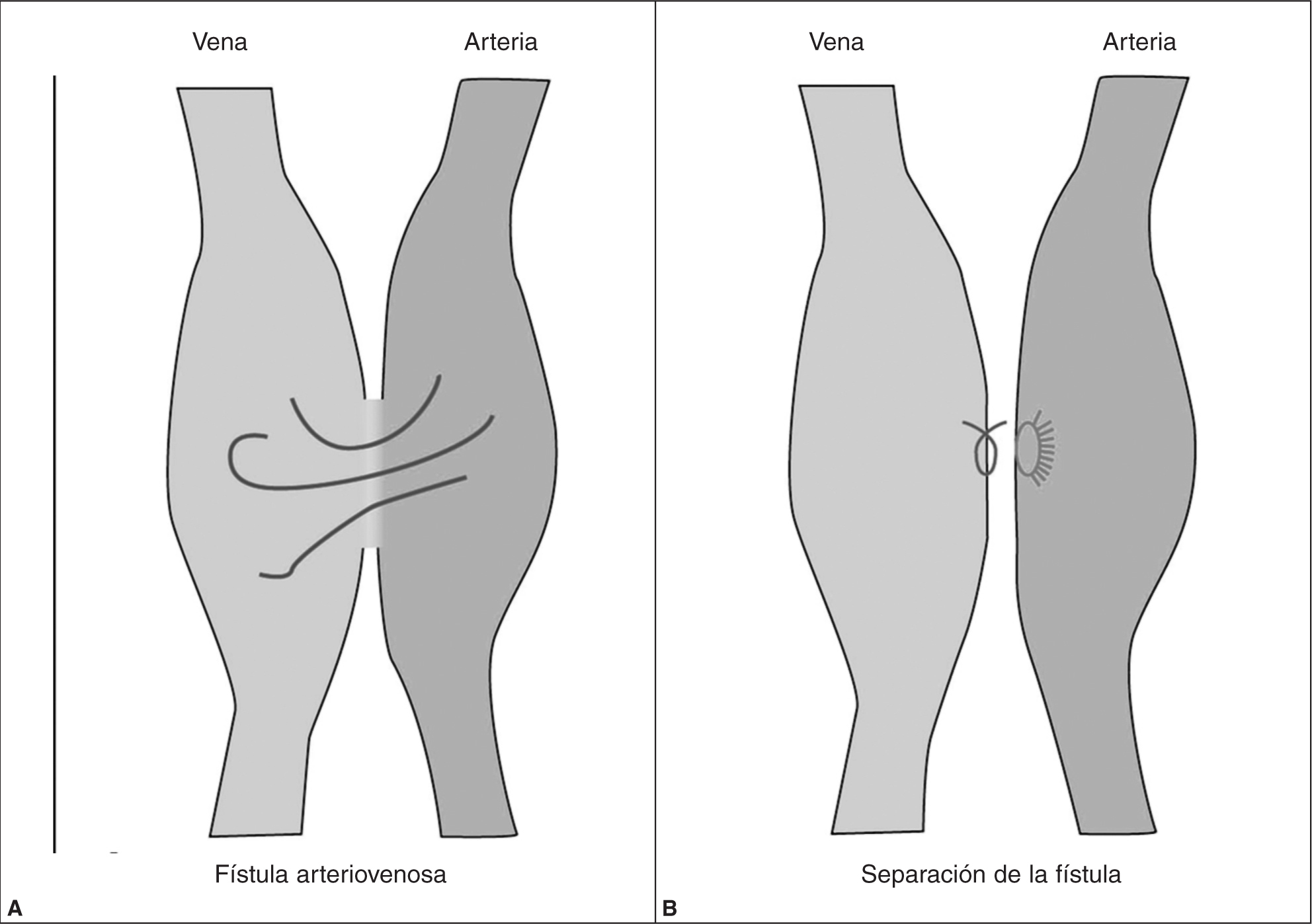
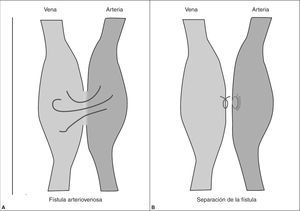
Se remite al paciente al cirujano vascular que decide el tratamiento quirúrgico. Tras incisión de planos se observa fístula A-V de alto débito, con comunicación de unos 4 mm de diámetro. Se realizó la sección de la fístula, ligadura de cabo venoso y colocación de parche venoso en orificio arterial con cierre de planos. Tras la operación se prescribió de tratamiento hemorreológico HBPM 20 mg subcutáneo cada 24 horas y lofton 150 mg vía oral cada 8 horas, cuya finalidad es evitar la trombosis en los vasos que han sido separados. A los 4 meses de la intervención el paciente se encontraba asintomático, sin evidencia clínica de reaparición o recidiva de la fístula (fig. 3).
Figura 3. Representación esquemática de una fístula arteriovenosa (A-V) y su tratamiento. A: se observa el paso turbulento de sangre de la arteria a la vena con un aumento del calibre de ésta. B: separación quirúrgica de la fístula, con sutura del orificio venoso y parche venoso en el orificio arterial.
DISCUSION
Las fístulas A-V en extremidades se pueden clasificar en tres tipos: congénitas, traumáticas y quirúrgicas. Las congénitas no suelen plantear dudas diagnósticas, ya que suelen ser responsables de la despigmentación cutánea y de otras alteraciones tróficas, dándose en un entorno evidente (síndrome de Klippel-Trenaunay).
Las traumáticas más frecuentes son causadas por heridas penetrantes de arma blanca o bala, y las intervenciones médicas. En nuestro caso no había antecedente de traumatismo externo sobre la zona, excepto el antecedente iatrogénico (la punción venosa realizada) tres meses antes de la aparición de la clínica.
La historia clínica y la exploración pueden orientar el diagnóstico, pero precisa de los métodos de imagen para descartar otras entidades nosológicas.
La ecografía descarta lesiones ocupantes de espacio como quistes sinoviales y hematomas intramusculares, entre otras entidades. Cuando la clínica nos hace sospechar una patología vascular, el principal diagnóstico diferencial que hay que efectuar es entre la fístula A-V y el pseudoaneurisma (tabla 1).
El pseudoaneurisma es un hematoma pulsátil secundario a sangrado en los tejidos blandos, con formación de una cápsula fibrosa y comunicación persistente entre el vaso y el espacio fluido. La pared del vaso no consigue cerrarse, y la sangre fluye de uno a otro espacio durante el ciclo cardíaco. La mayoría de los hematomas y pseudoaneurismas se generan a dos centímetros o menos del daño arterial.
La formación de un pseudoaneurisma es una complicación rara, pero bien documentada, de la cateterización de la arteria femoral, presentando una incidencia del 0,1%. Las causas más importantes son los traumatismos penetrantes. La ecografía permite, en general, una diferenciación entre ambas entidades. La visualización del canal de comunicación permite un diagnóstico seguro de fístula A-V. Un signo indirecto es la dilatación de la vena y la pobre respuesta a la maniobra de Valsalva. En el caso que nos ocupa la ecografía orientó hacia la presencia de una fístula A-V y la ARM confirmó dicho diagnóstico.
Las complicaciones que puede provocar una fístula A-V principalmente son: trombosis, hiperdébito y estenosis.
El tratamiento en nuestro caso fue de cirugía abierta, pero también se ha ensayado la cirugía percutánea, aunque con un 30% de recidivas.
Dado el gran número de procedimientos analíticos que se solicitan en la práctica médica diaria, queremos con este caso mostrar que aunque infrecuentes son posibles cierto número de lesiones iatrogénicas que pueden provocar las punciones venosas. En ocasiones se quiere realizar una gasometría arterial a nivel de la flexura del codo, por no poder obtenerla de la arteria radial, hay que tener cuidado, pues se punciona la vena y se podría crear una fístula. De hecho, hay gasometrías que desechamos pues tienen mezcla de sangre arterial y venosa. El médico de Atención Primaria debe conocer dicha posibilidad, establecer la sospecha cuando se produzca y solicitar los estudios pertinentes para confirmar dicha sospecha.
Correspondencia: J.M. Sáez Pérez.
C/ Valle del Cardós, 8 bajo.
Residencial Miravalles.
46011 Rocafort. Valencia. España.
Recibido el 08-02-06; aceptado para su publicación el 20-06-06.