Conocer el grado de control de la PA y las estrategias terapéuticas en pacientes hipertensos.
Material y métodosEstudio analítico transversal, sobre 229 pacientes hipertensos de la consulta de 2009. Se registraron las variables: edad, sexo, HTA, diabetes mellitus, lesiones de órganos diana, además de realizar un ECG y análisis de sangre y orina. La medida de PA se realizó siguiendo normas estandarizadas y se calculó la media aritmética de 2 tomas sucesivas. Se consideró que había buen control cuando el promedio era inferior a 140/90 en general, y menor de 130/80mmHg en pacientes con diabetes, insuficiencia renal o enfermedad cardiovascular.
ResultadosEl 56,77% eran mujeres con una edad media de 70,29±1,56 años. El 41,92% de los pacientes y el 23,61% de los diabéticos presentaban buen control de PA, siendo peor a mayor edad (33,33% en mayores de 85 años), p=0,0013; y mayor RCV (33,33%), p=0,004. Se realizaron cambios terapéuticos en el 57,14% de los casos con mal control. Los ARA-II fueron los fármacos más empleados (66,27%) y los diuréticos en las combinaciones (88,24%). El análisis multivariante mostró que el mal control metabólico de DM influía en el mal control de PA (R=0,15; p=0,01).
ConclusionesEl control de las cifras de PA en nuestro centro de AP es peor en pacientes diabéticos. El control de la PAS es peor a mayor edad y mayor RCV. Los ARA-II y diuréticos son los fármacos más empleados en el tratamiento de la HTA. El mal control metabólico de la DM es la variable que más influye en el control de la PA.
To find out the level of BP control and therapeutic strategies in hypertensive patients.
Material and methodsCross-sectional study on 229 hypertensive patients seen in 2009. Variables were recorded: age, sex, hypertension, diabetes mellitus, target organ damage, as well as an ECG and blood and urine tests. The BP measurement was performed following a standard protocol and the arithmetic mean of two successive measurements was calculated. It was assumed that there was good control when the mean was less than 140/90 in general, and less than 130/80mmHg in patients with diabetes, renal or cardiovascular disease.
ResultsThere were 56.77% women, with a mean age of 70.29±1.56 years. Good BP control was observed in 41.92% of patients and 23.61% of the diabetics, being worse with increasing age (33.33% older than 85 years), p=0.0013, and increased cardiovascular risk (33.33%), p=0.004. Therapeutic changes were made in 57.14% of cases with poor control. ARA-II drugs were used (66.27%) and diuretics in combination (88.24%). Multivariate analysis showed that poor metabolic control of DM affected the poor control of BP (R=0.15, p=0.01).
ConclusionsThe control of BP values at our centre is worse in diabetic patients. The control of the BP is worse with increasing age and greater cardiovascular risk. ARA-II and diuretics are the drugs most used in the treatment of hypertension. Poor metabolic control of DM is the most influential variable in the control of the BP.
La hipertensión arterial (HTA) representa la puerta de entrada para la prevención del riesgo cardiovascular (RCV), es decir, para el control del RCV total considerando la hipertensión y otros factores de riesgo cardiovascular (FRCV) adicionales1. Al igual que en el resto del mundo, en España la prevalencia de la HTA es elevada, con unas cifras que alcanzan el 40% en adultos2 y el 68% en mayores de 60 años3. La HTA es un poderoso indicador de riesgo para la supervivencia constituye una de las primeras causas de muerte y discapacidad en el mundo debido a sus complicaciones cardiovasculares, renales y neurológicas4, habiéndose relacionado con unas 40.000 muertes/año en mayores de 50 años5. Además, no hay que olvidar que es el factor de riesgo responsable de más del 50% de los casos atendidos en nuestro país de insuficiencia cardíaca6. Como consecuencia de todo lo expuesto, la HTA es causa de un gran volumen de costes sanitarios y sociales en los países desarrollados7.
En nuestro medio, el diagnóstico y seguimiento de la HTA se realiza en Atención Primaria (AP)8, donde se destinan una parte importante de los recursos sanitarios al control y tratamiento de este factor de riesgo9.
Según las guías clínicas de ámbito internacional, el objetivo último del tratamiento antihipertensivo debe ser reducir la morbi-mortalidad cardiovascular mediante la reducción de las cifras de presión arterial (PA) y minimizar el impacto de otros factores de riesgo asociados10–13. Esta reducción de la morbi-mortalidad implica controlar estrictamente la PA, ya que la relación entre las cifras de PA y el RCV es continua14.
Entre los pacientes con Diabetes Mellitus (DM) la prevalencia de HTA es hasta 2 veces superior15 y además, presentan mayor riesgo de desarrollar enfermedad cardiovascular (ECV), en comparación con los no diabéticos de iguales características16,17. El control riguroso de la PA en estos pacientes ha demostrado reducir significativamente la mortalidad y prevenir las complicaciones micro y macrovasculares, siendo una medida altamente coste-efectiva16.
Sin embargo, a pesar de que el buen control de la PA se ha relacionado con mejor pronóstico de los pacientes hipertensos y, de forma especial en hipertensos diabéticos, las cifras de control en nuestro país apenas superan el 40%18, que es superior a la alcanzada en estudios previos, pero todavía insuficiente, para considerar a los pacientes bien controlados19.
Ante lo expuesto previamente, se diseñó el presente estudio con el objetivo de conocer el grado de control de la PA en pacientes hipertensos, así como las estrategias terapéuticas empleadas.
Material y métodosSe realizó un estudio transversal sobre una muestra de los pacientes, correspondientes a cuatro cupos de AP de un centro de salud rural, que acuden de forma programada para seguimiento de HTA, a lo largo del año 2009.
Se incluyeron un total de 229 pacientes de los que se registraron las siguientes variables: edad, sexo, peso, talla, perímetro abdominal, consumo de tabaco y alcohol, antecedentes personales de factores de riesgo (HTA, DM, dislipemia), daño orgánico subclínico (hipertrofia ventricular izquierda, descenso del filtrado glomerular) y enfermedad clínica asociada (cardiopatía isquémica, insuficiencia cardíaca, retinopatía, ictus, vasculopatía periférica e insuficiencia renal). Además, a cada paciente se le realizaron las pruebas complementarias correspondientes a su seguimiento: ECG, análisis de sangre y orina, de los que se registraron la glucemia, HbA1c (en pacientes con DM), filtrado glomerular estimado por fórmula MDRD y microalbuminuria en muestra matutina. Se consideró obeso al paciente que tenía un índice de masa corporal igual o superior a 30kg/m2, hipercolesterolémico o diabético al que tenía registrado en la historia clínica alguna de esas enfermedades o al que cumplía los correspondientes criterios diagnósticos a lo largo del seguimiento o recibía tratamiento farmacológico. Finalmente, se evaluó el RCV de cada paciente mediante los factores de RCV (edad de riesgo, HTA, DM, Dislipemia, Obesidad, Perímetro de cintura de riesgo, tabaquismo y alcoholismo).
Mediciones realizadasLa medida de la PA se realizó siguiendo las recomendaciones de la guía de la Sociedad Española de Hipertensión/Liga Española para la Lucha contra la Hipertensión (SEH-LELHA)20: después de que el paciente permaneciera 5min en reposo, se le practicaron 2 mediciones separadas 2min en posición de sentado, y se obtuvo la media aritmética de ambas. En caso de encontrar diferencias iguales o superiores a 5mmHg entre las 2 mediciones, se procedía a realizar una tercera. Para la medición de la PA se utilizó un esfigmomanómetro de mercurio calibrado recientemente o un dispositivo electrónico automático. Se consideró que el paciente tenía buen control de la HTA (control óptimo) cuando la PAS y la PAD (media aritmética de las 2 medidas efectuadas en la visita) eran inferiores a 140mmHg y 90mmHg, respectivamente10–13; en los pacientes con diabetes, enfermedad renal crónica o enfermedad cardiovascular (ECV) el control óptimo se estableció en unos valores de PAS y PAD menores de 130 y 80mmHg, respectivamente20. Se consideró mal control de la DM en los casos en los que la HbA1c era superior a 7%21.
Se consideró fumador a toda persona que hubiera fumado durante el último mes al menos un cigarrillo al día22. La detección del consumo elevado de alcohol se realizó por medio de la entrevista clínica, y se sospechó que existía cuando la ingesta por día era igual o superior a 4 cervezas, 4 vasos de vino, 2 whiskys (o similar) o 3 carajillos23.
En todos los pacientes se revisó el ECG realizado en consulta para identificar la existencia de Hipertrofia Ventricular Izquierda (HVI), mediante criterios de Cornell24 y Sokolow-Lyon25, según recomiendan las sociedades científicas10–13,20.
El Filtrado Glomerular (FG) se calculó a partir de la creatinina plasmática a través de la fórmula MDRD simplificada (FG [ml/min/1,73m2]=186×[creatinina plasmática (mg/dl)−1,154×edad−0,203×(0,742 si es mujer)×(1,212 si es de raza negra)])26. Clasificando a los pacientes con daño renal en los casos en que presentaran FG inferior a 60ml/min/1,73m2, microalbuminuria (30–299mg/24h), proteinuria (300mg/24h o más), creatinina sérica elevada20.
Análisis estadísticoEl procesamiento y análisis de los datos se realizó con el paquete G-STAT 2.0 para Windows. En el análisis estadístico se utilizaron los distintos parámetros descriptivos: media, desviación estándar (DE) y cálculo de proporciones. La normalidad de las variables numéricas se analizó mediante las pruebas de Kolmogorov-Smirnov y de la homocedasticidad. Las variables cuantitativas se resumen en su media±intervalo de confianza al 95% (IC95%), excepto las que no presentaban distribución normal en las que se empleó mediana±rango intercuartílico. Se evaluó la asociación entre variables cualitativas con el test de la x2. Se analizó el comportamiento de cada variable cuantitativa por cada una de las variables independientes mediante la t-Student o Mann-Whitey-Wilcoxon, según correspondiese, y se realizó un análisis multivariante para evaluar el efecto de diferentes variables como el sexo, edad, peso, perímetro de cintura, antigüedad de la HTA, presencia de DM, mal control metabólico, antigüedad de la DM, presencia de lesiones subclínicas o clínicas en órganos diana, presencia de HVI estimado por ECG, microalbuminuria, filtrado glomerular y número de fármacos antihipertensivos sobre el mal control de la PA.
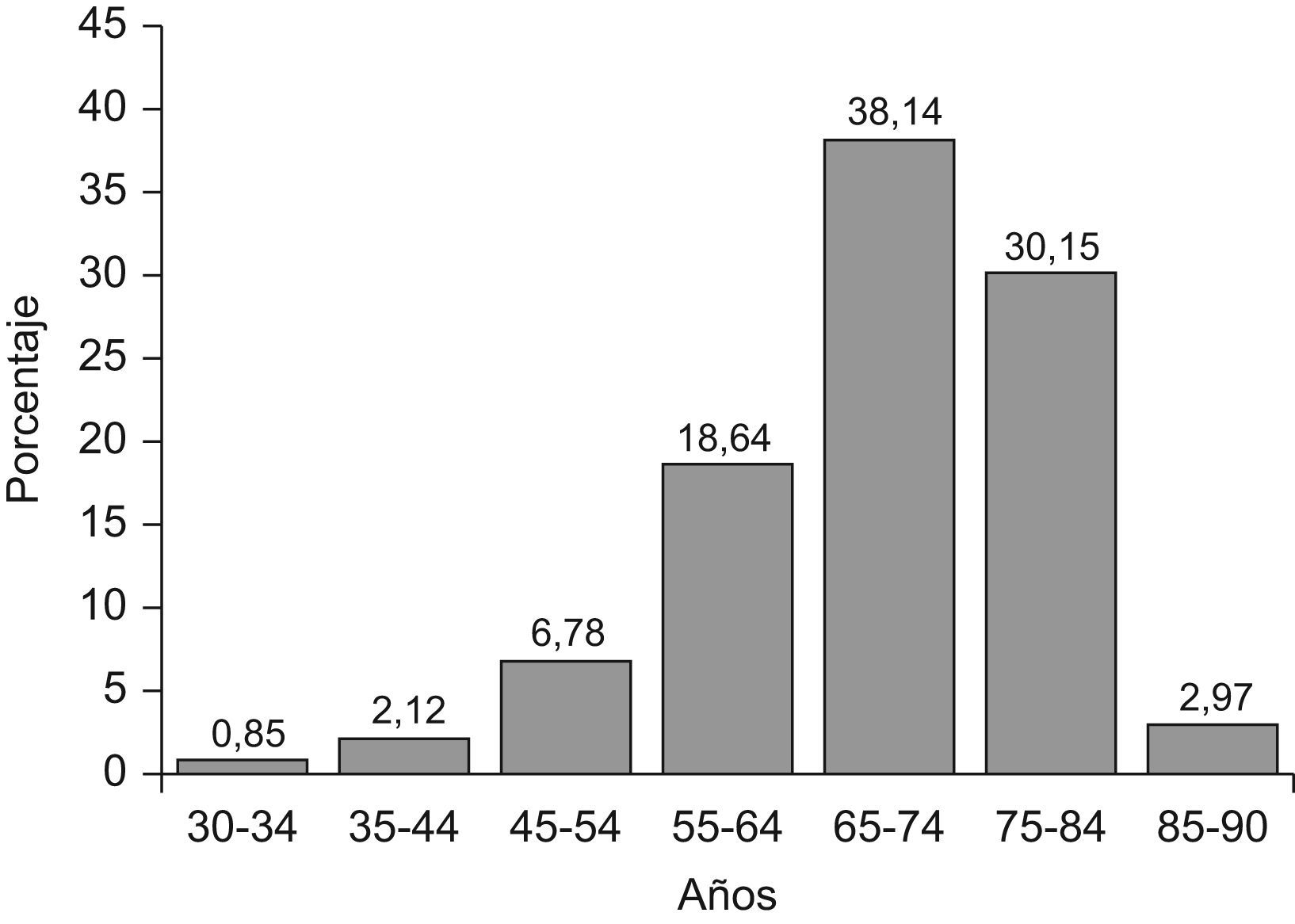
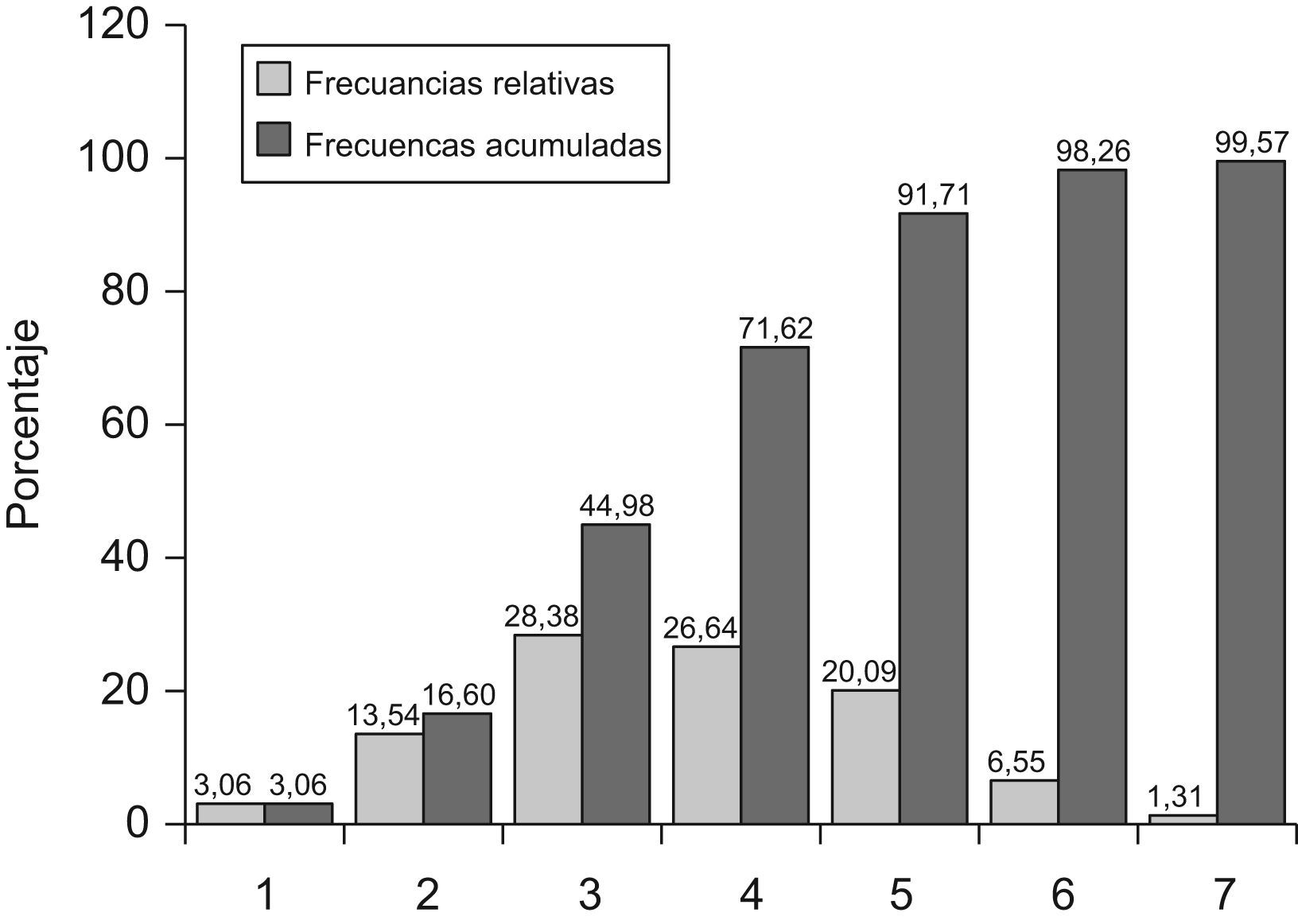
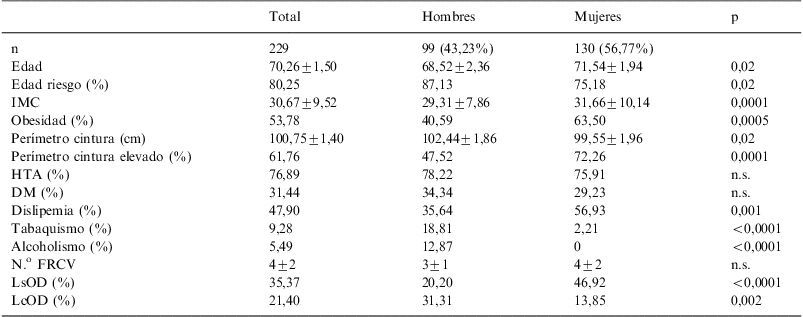
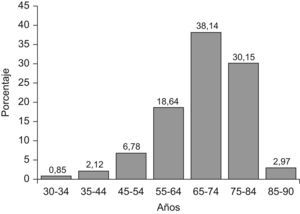
ResultadosSe revisaron los registros de 229 pacientes (56,77%, mujeres) con una edad media de 70,29±1,56 años, siendo el intervalo de edad comprendido entre los 65 y 75 años el que agrupaba mayor porcentaje de pacientes (38,15%) (fig. 1). El resto de características clínicas y epidemiológicas se muestran en la tabla 1. Se encontraron diferencias estadísticamente significativas para la mayoría de las variables, según el sexo del paciente, y la población femenina resultó ser la de mayor edad (p=0,02), presentar mayor obesidad abdominal (p<0,0001), mayor prevalencia de dislipemia (p=0,001) y mayor prevalencia de lesiones subclínicas en órganos diana (p<0,0001). Por el contrario, los varones presentaron mayor hábito tabáquico (p<0,0001) y consumo de alcohol (p<0,0001) y mayor prevalencia de lesiones clínicas en órganos diana (p=0,002). En la figura 2 se muestran las frecuencias relativas y absolutas, en la muestra, de la asociación de factores de RCV.
Características clínicas y epidemiológicas de la muestra
| Total | Hombres | Mujeres | p | |
| n | 229 | 99 (43,23%) | 130 (56,77%) | |
| Edad | 70,26±1,50 | 68,52±2,36 | 71,54±1,94 | 0,02 |
| Edad riesgo (%) | 80,25 | 87,13 | 75,18 | 0,02 |
| IMC | 30,67±9,52 | 29,31±7,86 | 31,66±10,14 | 0,0001 |
| Obesidad (%) | 53,78 | 40,59 | 63,50 | 0,0005 |
| Perímetro cintura (cm) | 100,75±1,40 | 102,44±1,86 | 99,55±1,96 | 0,02 |
| Perímetro cintura elevado (%) | 61,76 | 47,52 | 72,26 | 0,0001 |
| HTA (%) | 76,89 | 78,22 | 75,91 | n.s. |
| DM (%) | 31,44 | 34,34 | 29,23 | n.s. |
| Dislipemia (%) | 47,90 | 35,64 | 56,93 | 0,001 |
| Tabaquismo (%) | 9,28 | 18,81 | 2,21 | <0,0001 |
| Alcoholismo (%) | 5,49 | 12,87 | 0 | <0,0001 |
| N.o FRCV | 4±2 | 3±1 | 4±2 | n.s. |
| LsOD (%) | 35,37 | 20,20 | 46,92 | <0,0001 |
| LcOD (%) | 21,40 | 31,31 | 13,85 | 0,002 |
DM: diabetes mellitus; FRCV: factores de riesgo cardiovascular; HTA: hipertensión arterial; IMC: índice de masa corporal; LsOD: lesión subclínica de órganos diana; LcOR: lesión clínica de órganos diana.
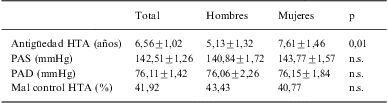
La PAS media fue de 142,51±1,26mmHg y la PAD media de 76,11±1,42mmHg, por sexos no se observaron diferencias estadísticamente significativas, (tabla 2). En el subgrupo de pacientes diabéticos estas cifras fueron 142,86±4,10mmHg y 74,76±2,66mmHg, respectivamente. La antigüedad media de la HTA fue de 6,56±1,02 años, siendo significativamente mayor en las mujeres (p=0,01).
Características de la PA, por sexos
| Total | Hombres | Mujeres | p | |
| Antigüedad HTA (años) | 6,56±1,02 | 5,13±1,32 | 7,61±1,46 | 0,01 |
| PAS (mmHg) | 142,51±1,26 | 140,84±1,72 | 143,77±1,57 | n.s. |
| PAD (mmHg) | 76,11±1,42 | 76,06±2,26 | 76,15±1,84 | n.s. |
| Mal control HTA (%) | 41,92 | 43,43 | 40,77 | n.s. |
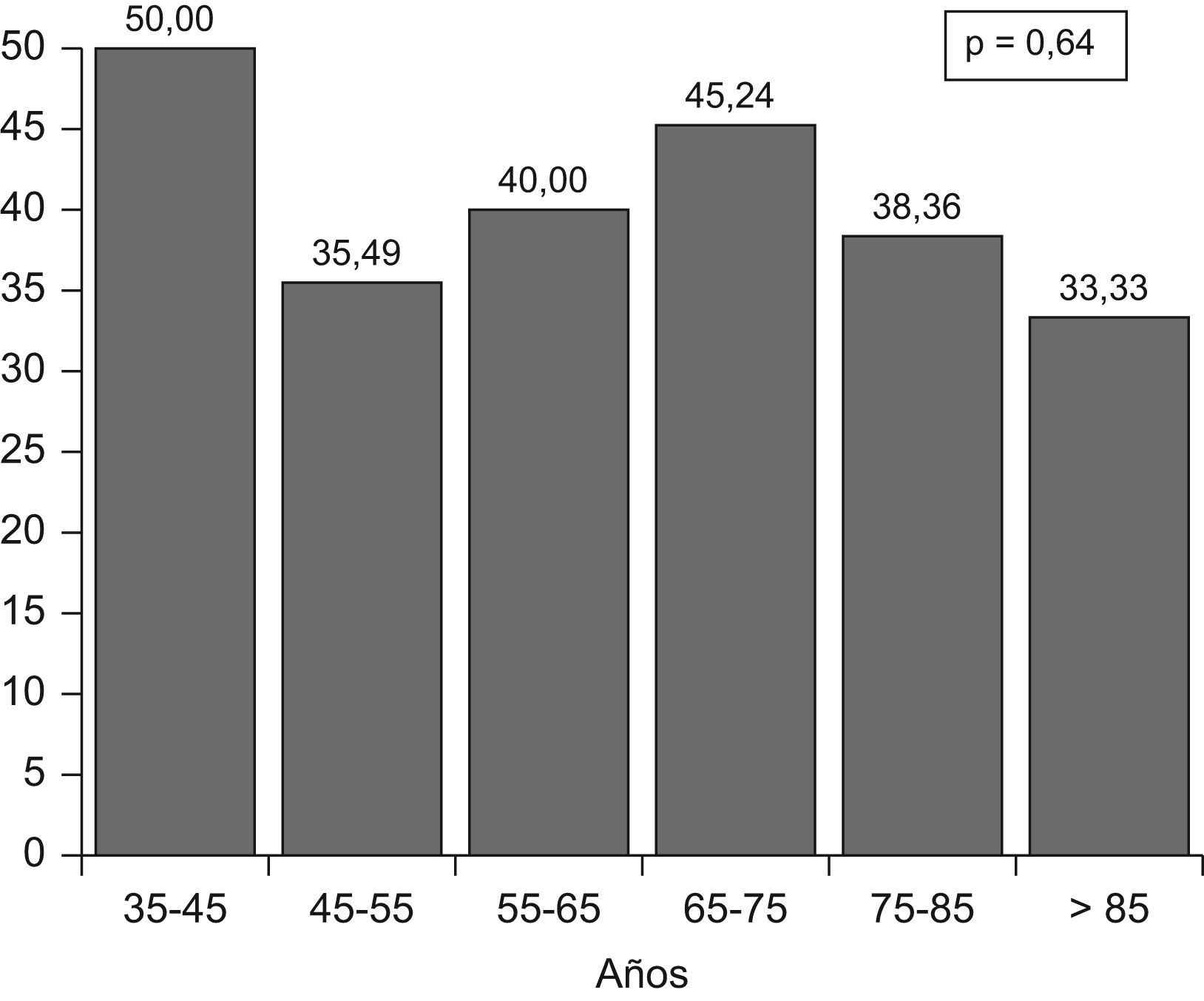
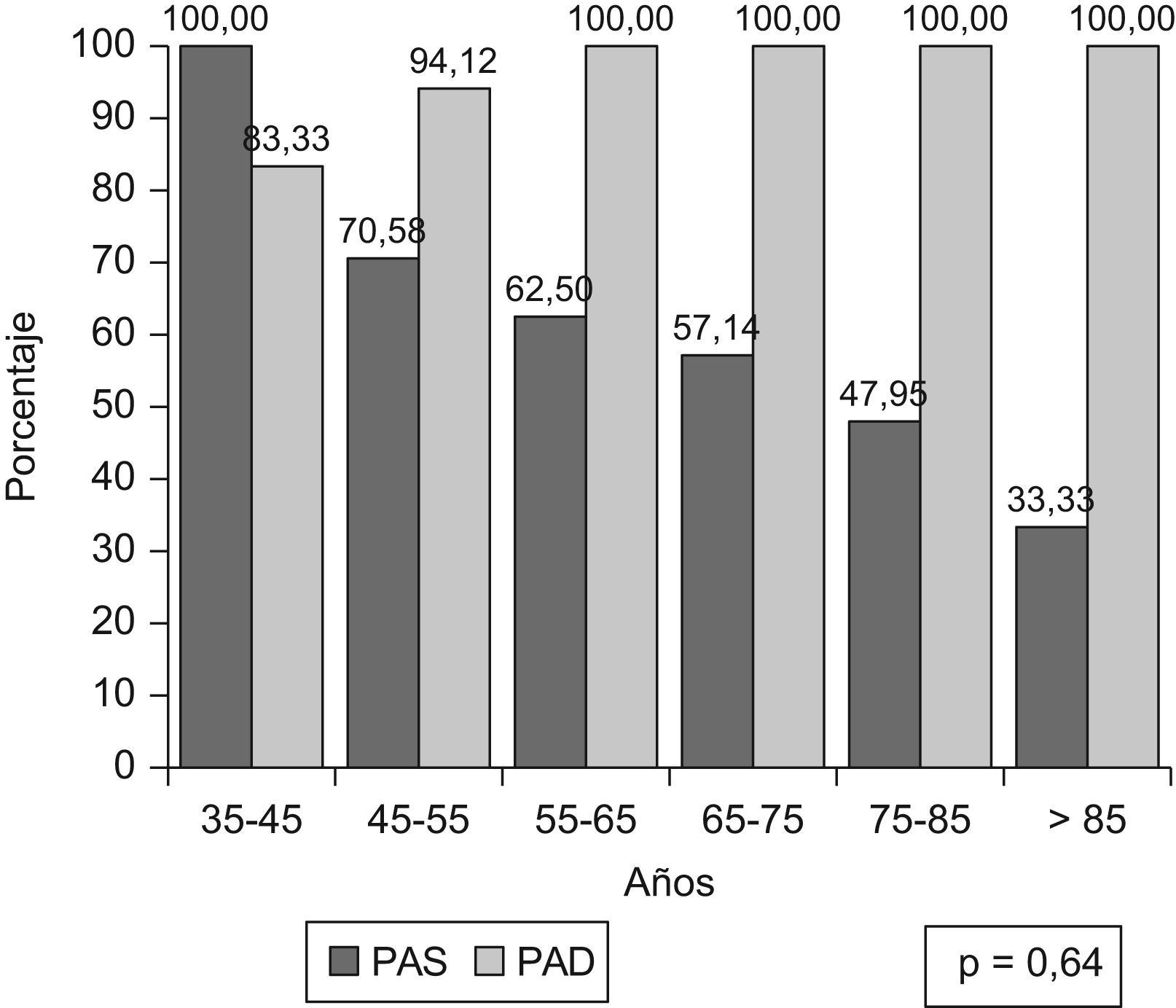
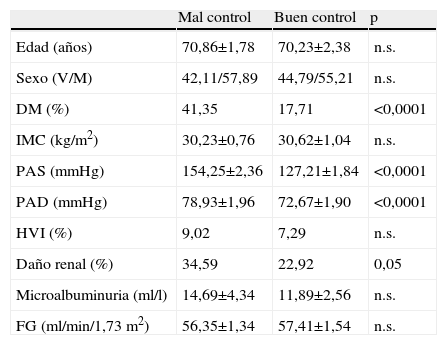
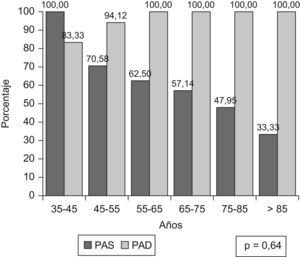
El 41,92% presentó buen control de la PAS y de la PAD, y el 23,61% en el grupo de hipertensos diabéticos. En la tabla 3 se muestran las características clínico-epidemiológicas de los pacientes controlados y no controlados. No se encontraron diferencias estadísticamente significativas en las edades medias ni entre los grupos de edad (fig. 3), pero al analizar por separado ambos componentes de la PA por intervalos de edad, (fig. 4), se observa que a mayor edad el control de la PAD mejora, mientras que el de la PAS es peor (p=0,0013).
Características clínicas y epidemiológicas en pacientes, según el control de HTA
| Mal control | Buen control | p | |
| Edad (años) | 70,86±1,78 | 70,23±2,38 | n.s. |
| Sexo (V/M) | 42,11/57,89 | 44,79/55,21 | n.s. |
| DM (%) | 41,35 | 17,71 | <0,0001 |
| IMC (kg/m2) | 30,23±0,76 | 30,62±1,04 | n.s. |
| PAS (mmHg) | 154,25±2,36 | 127,21±1,84 | <0,0001 |
| PAD (mmHg) | 78,93±1,96 | 72,67±1,90 | <0,0001 |
| HVI (%) | 9,02 | 7,29 | n.s. |
| Daño renal (%) | 34,59 | 22,92 | 0,05 |
| Microalbuminuria (ml/l) | 14,69±4,34 | 11,89±2,56 | n.s. |
| FG (ml/min/1,73m2) | 56,35±1,34 | 57,41±1,54 | n.s. |
M: mujeres; V: varones.
La prevalencia de DM fue de 31,44%, de los que presentaron mal control metabólico el 15,28%. Las cifras medias de PAS y PAD fueron 142,86±4,11mmHg y 74,76±2,66mmHg, respectivamente, sin que se observaran diferencias estadísticamente significativas (PAS: 143,25±1,91mmHg y PAD: 77,11±1,72mmHg; p=0,87 y p=0,13, respectivamente).
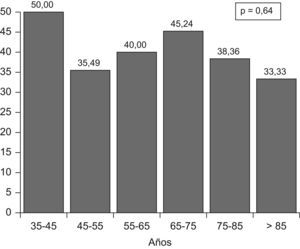
El grado de control fue similar en todos los grupos de edad, 35,29% en edades comprendidas entre 45 y 55 años, 40% entre los 55 y 65 años, 45,24% entre los 65 y 75 años y 38,36% en mayores de 75 años; p=0,64. La correlación entre la edad y la PAS no mostró correlación entre ambas (fig. 4, p=0,46), sin embargo, si mostró correlación con la PAD (fig. 5, p<0,0001).
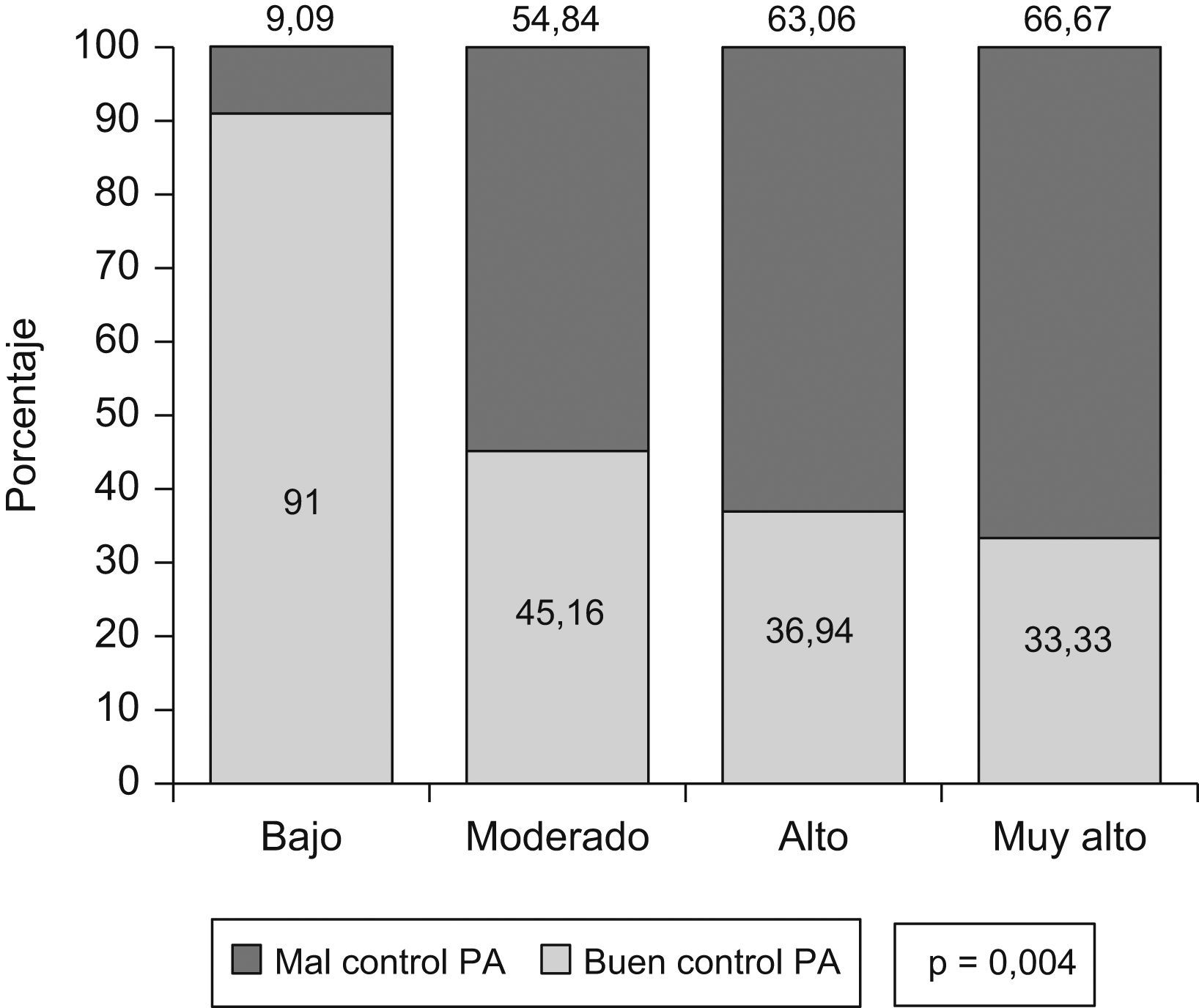
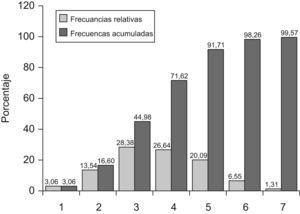
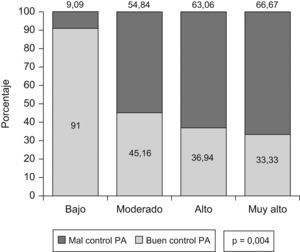
Se clasificó la muestra según el RCV en pacientes de muy alto riesgo (13,56%), alto riesgo (62,71%), riesgo moderado (17,51%) y bajo riesgo (6,21%), observándose que el control de la PA era significativamente peor (p=0,004) en los pacientes de mayor RCV, (fig. 5).
La prevalencia de HVI fue del 8,30% en la muestra, y no se observaron diferencias estadísticamente significativas según el grado de control de la PA (p=0,64), (tabla 3). La prevalencia de daño renal subclínico fue del 29,69%, siendo mayor la prevalencia en los pacientes con mal control de la HTA (p=0,05), no se observaron diferencias estadísticamente significativas entre ambos grupos ni en la microalbuminuria ni en el filtrado glomerular.
El 10,48% de los pacientes hipertensos, no recibían ningún fármaco antihipertensivo y el grado de control alcanzado fue del 54,17%; el 36,24% recibían 1 fármaco y el grado de control fue del 48,19%. El uso de combinaciones se emplearon en el 32,75% de los pacientes que recibían 2 fármacos, el 14,85% recibían 3 fármacos y el 4,80% recibían 4 o más fármacos; el grado de control alcanzado fue del 49,33%, 17,65% y 0%, respectivamente. Ante el mal control de la HTA, los facultativos modificaron el tratamiento farmacológico en el 57,14% de los casos. La modificación más frecuente fue añadir un nuevo fármaco (68%), seguida de la sustitución de fármaco más añadir otro (21,33%).
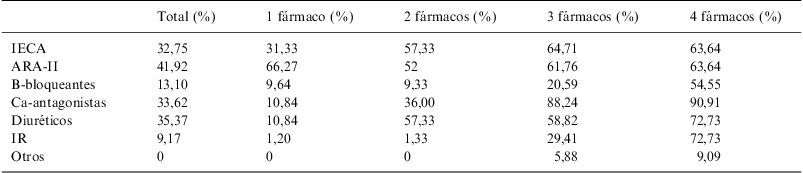
En la tabla 4 se muestran las familias farmacológicas empleadas para el tratamiento antihipertensivo, siendo los ARA-II los fármacos más empleados tanto globalmente (41,92%) como individualmente (66,27%), en las combinaciones con 2 fármacos, los más empleados son los IECA (57,33%) y los diuréticos en el resto de combinaciones (88,24% para las combinaciones de tres fármacos y el 90,91% en las de cuatro fármacos).
Fármacos empleados, según combinaciones
| Total (%) | 1 fármaco (%) | 2 fármacos (%) | 3 fármacos (%) | 4 fármacos (%) | |
| IECA | 32,75 | 31,33 | 57,33 | 64,71 | 63,64 |
| ARA-II | 41,92 | 66,27 | 52 | 61,76 | 63,64 |
| B-bloqueantes | 13,10 | 9,64 | 9,33 | 20,59 | 54,55 |
| Ca-antagonistas | 33,62 | 10,84 | 36,00 | 88,24 | 90,91 |
| Diuréticos | 35,37 | 10,84 | 57,33 | 58,82 | 72,73 |
| IR | 9,17 | 1,20 | 1,33 | 29,41 | 72,73 |
| Otros | 0 | 0 | 0 | 5,88 | 9,09 |
ARA-II: antagonistas del receptor de angiotensina-II; IECA: inhibidores del enzima convertidor de angiotensina; IR: inhibidores directos de la renina.
El análisis multivariante mediante regresión logística mostró la única variable relacionada positivamente con el mal control de las cifras de PA fue el mal control metabólico de la DM (R=0,15; p=0,01).
DiscusiónEl grado de control de PA alcanzado en nuestro estudio fue de 41,92%, cifra superior a la mostrada en estudios como Dicopress (27%)27 y pero muy similar a la mostrada en estudios más recientes como el Prescap 2006 (41,40%)18 en población hipertensa atendida en AP, y el grado de control de PA en el grupo de pacientes diabéticos en nuestro estudio fue del 23,61% también superior al mostrado en el estudio Controlpress 2003 (15,01%)28 o Dicopress (6,6%)27. En nuestro estudio se confirma, una vez más, que el grado de control de la PA es peor en pacientes diabéticos, y en general en pacientes con elevado RCV, como se puede observar en la figura 5. También es peor el control a mayor edad de los pacientes, especialmente de la PAS, (fig. 4), hecho que se relaciona con la mayor prevalencia de HTA sistólica aislada en estas edades5,8. Ya se ha comentado previamente la importancia del control de la PA en la reducción de la morbi-mortalidad cardiovascular de los pacientes hipertensos14,15, así como el bajo porcentaje de control que existe en nuestro entorno, especialmente en pacientes con DM16, a pesar de que haya mejorado progresivamente superando escasamente el 40%18.
La prevalencia de DM en nuestro estudio fue del 31,44%, ligeramente superior a la mostrada por estudios diseñados para evaluar el control de la PA en AP, como el Prescap 200618 y el Eric-HTA29 que mostraron prevalencias del 26,20% y 30,40%, respectivamente; y ligeramente inferior al de otros diseños cuyo objetivo principal era evaluar el RCV de pacientes hipertensos, como Dicopress27 o Control-Project30 que mostraron prevalencias del 36,60% y 39,60%, respectivamente.
Epidemiológicamente, nuestra muestra es similar a la de los estudios que estamos referenciando, con una mayor prevalencia de mujeres (56,77%) y una edad media avanzada (70,29±1,56 años), siendo el intervalo de edad mayoritario el comprendido entre los 65 y los 75 años. Estos datos se repiten en todos los estudios anteriormente citados tanto en Controlpress 2003 (50,30%; 64±12 años)28, como Prescap 2006 (53,70%; 64,6±11,3 años)18 o Dicopress (52,70%; 64,6 años)27. Este dato nos permite pensar que en todos los centros de AP tenemos pacientes hipertensos de similares características clínicas y epidemiológicas por lo que el abordaje terapéutico y resultados obtenidos son comparables.
Desde el estudio Framingham31 ya conocemos que los pacientes con HVI identificada por ECG se relaciona con mayor morbi-mortalidad cardiovascular, independientemente de la edad, sexo y cifras de PA10–13,31. Si además, tenemos en cuenta que la HVI ya aparece precozmente en sujetos con hipertensión moderada, es evidente pensar que la presencia de HVI como lesión subclínica de órgano diana obliga al médico a un tratamiento farmacológico más agresivo10–13,32, y por lo tanto, obliga a iniciar tratamiento farmacológico en estos pacientes. La prevalencia de HVI en nuestro caso que empleamos la combinación de los criterios de Cornell y Sokolow-Lyon alcanzó el 8,30%, ligeramente superior al 7,50%18 mostrada por el estudio PRESCAP 2006 pero muy inferior al 20,30%29 o 25,40%27 de los estudios Eric-HTA y Dicopress, respectivamente. También existen importantes diferencias con poblaciones hospitalarias como es el caso del estudio VIIDA33 que presentó una prevalencia de HVI por ECG del 25,04%. El estudio Ricarhd34 diseñado específicamente para identificar lesiones de órganos diana renal y cardíaco, mostró una prevalencia del 22,9%. Ante estos datos, se podría pensar que solo en los casos en los que se busca activamente la HVI, para analizar su prevalencia o identificar pacientes de alto RCV, se observan prevalencias elevadas, mientras que en estudios descriptivos centrados globalmente en HTA la prevalencia es notablemente inferior, sin embargo, nosotros realizamos ECG a todos los pacientes incluidos obteniendo la prevalencia anteriormente referida. En nuestro caso, no observamos una prevalencia significativamente superior de HVI en pacientes con mal control de HTA (9,02 vs 7,29%, p=0,64). Estos datos pueden hacer pensar que un tratamiento farmacológico más intensivo y más adecuado de la HTA y que abarque otros FRCV, como la DM, permitirá alcanzar los objetivos terapéuticos de PA y reducir la prevalencia de lesiones de órganos diana, aunque esta circunstancia debería ser analizada con más detalle y con un diseño más adecuado que el nuestro, por ejemplo, empleando criterios electrocardiográficos más sensibles35 o incluso mediante ecocardiografía.
El RCV lo evaluamos según las guías europeas de HTA11 y nos mostró que la mayor parte de nuestros pacientes son de alto y muy alto RCV, 62,71% y 13,56%, respectivamente. Otros estudios que han analizado este mismo aspecto han mostrado cifras, globalmente, similares como Prescap 200636 (33,5% y 18,4%), Dicopress27 (37% y 36%, respectivamente) y Control-Project30 (29,40% y 34,50%, respectivamente). En nuestro estudio, la coexistencia de DM así como de otros FRCV y la presencia de lesión subclínica de órganos diana (LsOD) condicionan una elevada prevalencia en estos grupos de pacientes, por otro lado, el buen control de las cifras de PA ha podido influir en que un porcentaje de pacientes que en otros estudios pertenecen al grupo de muy alto RCV, en el nuestro se incluyan en el de alto RCV. El control de la HTA en estos pacientes de alto o muy alto riesgo, en nuestro estudio, ha sido inferior al control medio en la muestra (36,94% y 33,33%, respectivamente, fig. 5), sin embargo es superior al control observado en el estudio que mostraba un control global más similar al nuestro: Prescap 200636 (27,4% y 6,8%, en alto y muy alto RCV). La guía europea de HTA tiene la ventaja para el cálculo del RCV su elevada sensibilidad y justifica la elevada prevalencia de hipertensos de alto y muy alto RCV, comparado con las tablas Framingham empleadas en estudios como el Control-Project30 y que muestran prevalencias inferiores.
Un importante sesgo que hemos analizado ha sido la selección de individuos de la muestra, ya que empleamos sujetos que acuden a la consulta de crónicos a revisión, y lo hacen de forma voluntaria, lo que podría reflejar un perfil de paciente más cumplidor de nuestras recomendaciones terapéuticas e higiénico-dietéticas de lo que sería habitual esperar en sujetos de la población normal. Frente a esto, realizamos una revisión de los registros de crónicos y comprobamos que el porcentaje de pacientes hipertensos que no acuden regularmente a las consultas son un porcentaje mínimo menor del 1%) y que difícilmente pueda influir en el resultado del estudio.
Entre las limitaciones de nuestro estudio destacan tres. La primera, el diseño transversal, que es poco adecuado para establecer relaciones causales y que podría justificar la falta de asociación entre el mal control de la PA y la presencia de HVI y daño renal subclínico en nuestro estudio, sin embargo el objetivo del estudio era definir el control de las cifras de PA y los fármacos empleados para ello en nuestra población, por lo que el diseño sí es adecuado para cumplir este objetivo. Por otro lado, el empleo de los criterios de Cornell y Sokolow-Lyon del ECG para identificar la HVI, ya que otros criterios como duración-voltaje u otras técnicas como la ecocardiografía muestran mayor sensibilidad y especificidad pero por disponibilidad, eficiencia y sensibilidad, el ECG es la técnica de elección en las guías internacionales de HTA10–13, especialmente en AP; y el empleo de otros criterios debemos de plantearlo para el diseño de futuros estudios. Finalmente, el emplear una sola medida de PA en una visita puntual al azar puede no ser representativa de la PA habitual de un sujeto concreto, pero sí muestra una buena correlación con la PA promedio observada a lo largo de un año en todo el grupo37. Lo que permite pensar que la tasa de control observada en este estudio probablemente refleja la situación de la muestra analizada a lo largo del último año.
El porcentaje de pacientes no tratados en nuestro estudio (10,48%) es muy superior a la media aportada por otros estudios como Controlpress 200328 (2,2%), Dicopress27 (3,5%) o Control-Project30 (1,3%) lo que puede justificar el bajo control alcanzado en este grupo (54,17%) y que relacionamos con la inercia terapéutica. El 34,24% de nuestros pacientes fueron tratados con un solo fármaco, cifra inferior a la mostrada por estudios como Controlpress 200328 (58,4%), Prescap 200618 (44,4%), Dicopress27 (38,3%) o Control-Project (55,6%), sin embargo el grado de control alcanzado fue superior, por ejemplo en el estudio Prescap 200618 el grado de control alcanzado en los pacientes en monoterapia fue del 45,4%. El 32,75% de nuestros pacientes recibían la combinación de dos fármacos, similar al aportado en Controlpress 200328 (32,3%), o Control-Project30 (32,2%), pero inferior al mostrado por estudios como Prescap 200618 (41,2%) o Dicopress27 (40,2%), sin embargo el porcentaje de control alcanzado fue del 49,33%, superior al mostrado por el estudio Prescap 200618 en este mismo grupo de pacientes (40,7%). El 14,18% de nuestros pacientes recibían tres fármacos, cifra superior a la observada por el estudio Controlpres 200328 (9,3%) y similar a la de la mayoría de estudios como Prescap 200618 (14,5), Dicopress27 (18%) y Control-Project30 (10,8%), aunque el grado de control alcanzado (17,65%) fue muy inferior al Prescap 200618 (40,7%). Ante estos datos debemos suponer que el porcentaje de pacientes que reciben tratamiento farmacológico, si corregimos esta circunstancia, nos permitiría alcanzar mejores cifras del grado de control de PA y en el grupo de pacientes que reciben tratamiento farmacológico combinado, deberemos también mejorar el control ya que este es bajo.
A pesar de esta aparente inercia terapéutica, en nuestro estudio, se realizaron cambios en el tratamiento farmacológico en el 57,14% de los pacientes con mal control de la PA, cifra superior a la mostrada en estudios como Controlpress 200328 (15,4%), Prescap 200638 (30,4%) o Control-Project30 (44,9%). La conducta más frecuente adoptada por parte del médico fue añadir un nuevo fármaco (68%), al igual que en los estudios Prescap 200638 (46,3%) o Control-Project30 (25%), seguido de la combinación de sustituir un fármaco y añadir otro más (21,33%), no reflejada en otros estudios en los que solo se analizan por separado. El estudio Controlpress 200328 mostró un porcentaje de sustitución de fármacos del 44,3%, en Prescap 200638 se sustituyó algún fármaco en el 22,8% de los casos y en el Control-Project30 en el 21,4%.
Ante todo lo expuesto previamente podemos concluir que: el control de las cifras de PA en nuestro centro de AP se alcanza en el 41,92% de los casos y en el 23,61% de los diabéticos. El control de la PAS es peor a mayor edad y mayor RCV. Los ARA-II y diuréticos son los fármacos más empleados en el tratamiento de la HTA. El mal control metabólico de la DM es la variable que más influye en el control de la PA.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.