En febrero de 2022, el Grupo Emergente de Cirugía Torácica de la Sociedad Española de Neumología y Cirugía Torácica inició un estudio multicéntrico sobre el manejo quirúrgico del neumotórax espontáneo primario (NEP). Como paso previo, se desarrolló esta encuesta cuyo objetivo fue conocer la situación actual en nuestro país, y así, concretar y dirigir dicho proyecto.
MétodoSe realizó un estudio descriptivo a partir de los resultados de esta encuesta lanzada a través de la plataforma Google Docs®. La encuesta se envió a todos los cirujanos torácicos nacionales en activo, un total de 319. Esta constaba de 20 preguntas que incluían datos demográficos, quirúrgicos y de seguimiento.
ResultadosSe obtuvieron 124 respuestas (39% del conjunto de médicos especialistas y médicos en formación del territorio nacional). Las indicaciones más consistentes fueron: recidiva homolateral para 124 (100%), falta de resolución del episodio para 120 (96,7%), profesiones de riesgo para 104 (84%) y neumotórax bilateral para 93 (75%). El abordaje de elección para el 100% de los encuestados fue la videotoracoscopia. De estos, 96 contemplaban la resección pulmonar de las lesiones evidentes (77%). En relación con la técnica de pleurodesis, la abrasión pleural es la técnica más utilizada por 70 de los encuestados (56,7%), mientras que 49 (40%) realiza pleurodesis química con talco, bien sola, o en combinación con la pleurodesis mecánica.
ConclusionesSi bien hay cierta consistencia en algunos aspectos del manejo quirúrgico del NEP, esta encuesta hace evidente la variabilidad en cuanto a las técnicas de pleurodesis aplicadas entre los cirujanos de nuestro país.
In February 2022, the Emerging Thoracic Surgery Group of the Spanish Society of Pneumology and Thoracic Surgery initiated a multicenter study on the surgical management of primary spontaneous pneumothorax (PSP). As a preliminary step, this survey was developed with the aim of finding out the current situation in our country to specify and direct this project.
MethodA descriptive study was carried out based on the results of this survey launched through the Google Docs® platform. The survey was sent to all active national thoracic surgeons, a total of 319. It consisted of 20 questions including demographic, surgical and follow-up data.
ResultsWe obtained 124 responses (39% of all specialists and doctors in training in the national territory). The most consistent indications were: homolateral recurrence for 124 (100%), lack of resolution of the episode for 120 (96.7%), risk professions for 104 (84%) and bilateral pneumothorax for 93 (75%). The approach of choice for 100% of respondents was videothoracoscopy. Of these, 96 contemplated pulmonary resection of obvious lesions (77%). Regarding the pleurodesis technique, pleural abrasion was the technique most used by 70 respondents (56.7%) while 49 (40%) performed chemical pleurodesis with talc either alone or in combination with mechanical pleurodesis.
ConclusionsWhile there is some consistency in some aspects of surgical management of PSP, this survey makes evident the variability in pleurodesis techniques applied among surgeons in our country.
El neumotórax espontáneo primario (NEP) es una de las patologías más frecuentes en adolescentes y adultos jóvenes, con tasas de hospitalización entre 14,3-22,7 casos por 100.000 habitantes1–3. A pesar de la existencia de guías clínicas específicas, en la actualidad existe una amplia variabilidad en cuanto al manejo clínico de pacientes con NEP.
Algunas de las indicaciones quirúrgicas más ampliamente aceptadas son la recidiva homolateral, el primer episodio contralateral, episodio bilateral sincrónico, la no resolución del primer episodio o un NEP complicado (hemo-neumotórax o neumotórax a tensión)4–8. Aunque la bullectomía con pleurodesis es la técnica quirúrgica de elección, las tasas de recidiva tras la cirugía publicadas varían ampliamente en relación con el abordaje quirúrgico9,10, la realización o no de bullectomía, así como la extensión de la resección11,12 y a la técnica de pleurodesis empleada13–16.
En febrero de 2022, el Grupo Emergente de Cirugía Torácica (GECT) de la Sociedad Española de Neumología y Cirugía Torácica (SEPAR) inició el primer estudio multicéntrico nacional prospectivo, denominado GEMENEP (Grupo Español Multicéntrico de Estudio del Neumotórax Espontáneo Primario), cuyo objetivo es analizar los resultados derivados de las distintas opciones terapéuticas en el tratamiento quirúrgico del NEP. Como paso previo a dicho estudio, el GECT desarrolló esta encuesta a fin de conocer la situación actual respecto al manejo quirúrgico del NEP entre los cirujanos torácicos del territorio nacional, y así poder concretar y dirigir los distintos aspectos del estudio multicéntrico GEMENEP.
MétodoDesde el GECT-SEPAR se confeccionó una encuesta relacionada con aspectos del manejo del NEP. La plataforma utilizada para acceder a la encuesta fue Google Docs, con respuestas anónimas.
Se invitó a participar a todos los cirujanos torácicos nacionales en activo a través de invitación institucional desde la secretaría de la SEPAR. La fecha de lanzamiento de la encuesta fue el 7 de abril de 2021, realizándose un recordatorio a través de correo electrónico el 28 de abril de 2021, así como varios recordatorios a través de redes sociales (LinkedIn, Twitter y Facebook). El cierre de la encuesta fue el 5 de mayo de 2021.
Se realizaron 20 preguntas que englobaban datos demográficos de los encuestados, datos sobre la cirugía y sobre el seguimiento (tabla 1). Todas las preguntas eran de obligado cumplimiento para poder continuar con la encuesta, excepto la pregunta 16.
Cuestionario de preguntas sobre datos demográficos y relacionadas con el manejo del NEP recidivado
| Preguntas y opciones de respuesta |
|---|
| 1. ¿Cuál es su edad? |
| 25-29 años. |
| 30-39 años. |
| 40-49 años. |
| 50-59 años. |
| Más de 60 años. |
| 2. ¿Cuál es su sexo? |
| Varón. |
| Mujer. |
| 3. Usted es… |
| médico especialista en cirugía torácica. |
| médico en formación en cirugía torácica. |
| 4. Número de años de experiencia profesional desde el inicio de la residencia: |
| Menos de 5 años. |
| Entre 5 y 10 años. |
| Entre 10 y 20 años. |
| Más de 20 años. |
| 5. Comunidad Autónoma donde desarrolla su actividad profesional: |
| Campo abierto a respuesta. |
| 6. ¿En qué tipo de hospital trabaja usted? |
| Público universitario. |
| Público no universitario. |
| Concertado. |
| Privado. |
| 7. ¿Cuántos NEP se operan en su centro al año? |
| Menos de 10 casos. |
| Entre 10 y 20 casos. |
| Entre 20 y 30 casos. |
| Más de 30 casos. |
| 8. ¿Cuándo indica cirugía en el NEP? (Respuesta múltiple) |
| En el primer episodio siempre. |
| En el primer episodio solo si existe fuga aérea persistente (> 5 días) o falta de expansión pulmonar. |
| Presencia de lesiones evidentes en pruebas de imagen. |
| Neumotórax bilateral. |
| Neumotórax complicado (hemoneumotórax o neumotórax a tensión). |
| Neumotórax recidivante ipsilateral (aquél que ocurre posterior a un control ambulatorio correcto comprobado radiológicamente) o contralateral. |
| Profesiones de riesgo (buceadores, pilotos de avión, policías…). |
| 9. ¿Cómo maneja la recidiva de un NEP? |
| Cirugía urgente sin/con drenaje previo. |
| Colocación de drenaje si precisa y cirugía durante el ingreso. |
| Colocación de drenaje si precisa, resolución del episodio y cirugía programada en nuevo ingreso. |
| Punción-aspiración con cirugía durante el ingreso. |
| Punción-aspiración, resolución del episodio y cirugía programada en nuevo ingreso. |
| Manejo del episodio sin planteamiento quirúrgico posterior. |
| 10. ¿Cuándo realiza usted una TAC torácico preoperatorio en un paciente con NEP recidivado? |
| Nunca. |
| De forma rutinaria. |
| Si se aprecian lesiones en la Rx de tórax. |
| Como parte de la planificación para la intervención quirúrgica. |
| 11. ¿Qué vía de abordaje realiza con más frecuencia? |
| Toracotomía. |
| Videotoracoscopia tres puertos. |
| Videotoracoscopia dos puertos. |
| Videotoracoscopia uniportal. |
| Cirugía robótica. |
| 12. ¿Cuándo realiza resección pulmonar? (Respuesta múltiple) |
| Resección apical siempre. |
| Resección apical solo si existen lesiones macroscópicas evidentes. |
| Resección de las lesiones evidentes en todo el parénquima pulmonar. |
| Nunca. |
| 13. ¿Realiza alguna técnica de pleurodesis? |
| Siempre. |
| Solo en presencia de lesiones evidentes. |
| Nunca. |
| 14. ¿Qué técnica de pleurodesis prefiere? |
| Pleurectomía. |
| Pleurodesis mecánica por abrasión. |
| Pleurodesis química con talco. |
| Pleurodesis química con otros agentes esclerosantes. |
| Pleurodesis mixta (física + química). |
| 14. Pleurodesis química con otros agentes esclerosantes. Indique cuál utiliza: |
| Pregunta con respuesta abierta. |
| 15. ¿Qué tipo de pleurodesis realiza? |
| Parcial/Apical. |
| Total. |
| 16. En caso de no realizar pleurodesis química con talco, ¿cuál es el motivo? |
| Riesgo de complicaciones médicas postquirúrgicas. |
| Riesgo de complicaciones en posibles reintervenciones futuras. |
| Otros. |
| 17. ¿Cuánto tiempo mantiene el drenaje tras el cese de la fuga postoperatoria? |
| Al identificar cese de la misma independientemente del tiempo postoperatorio. |
| 24 h tras el cese de la fuga. |
| 48 h tras el cese de la fuga. |
| 72 h tras el cese de la fuga. |
| 18. ¿Qué tiempo de seguimiento postoperatorio realiza? |
| No realizo seguimiento. |
| 1 mes. |
| 3 meses. |
| 6 meses. |
| 1 año. |
| 19. Si realiza seguimiento postoperatorio, ¿qué prueba de imagen realiza durante el mismo? |
| Radiografía de tórax. |
| TAC de tórax. |
| 20. ¿Qué índice de recidiva postoperatoria ha observado en su centro? |
| Menos del 1%. |
| 1-5%. |
| Más del 5%. |
| No lo sé. |
Se realizó un estudio descriptivo a partir de los datos obtenidos en la encuesta. Los resultados se analizaron y fueron expresados en valores absolutos y porcentajes, aplicando la representación gráfica más conveniente según el dato a representar. Toda la información fue tratada de forma confidencial de acuerdo con la vigente Ley Orgánica de Protección de Datos.
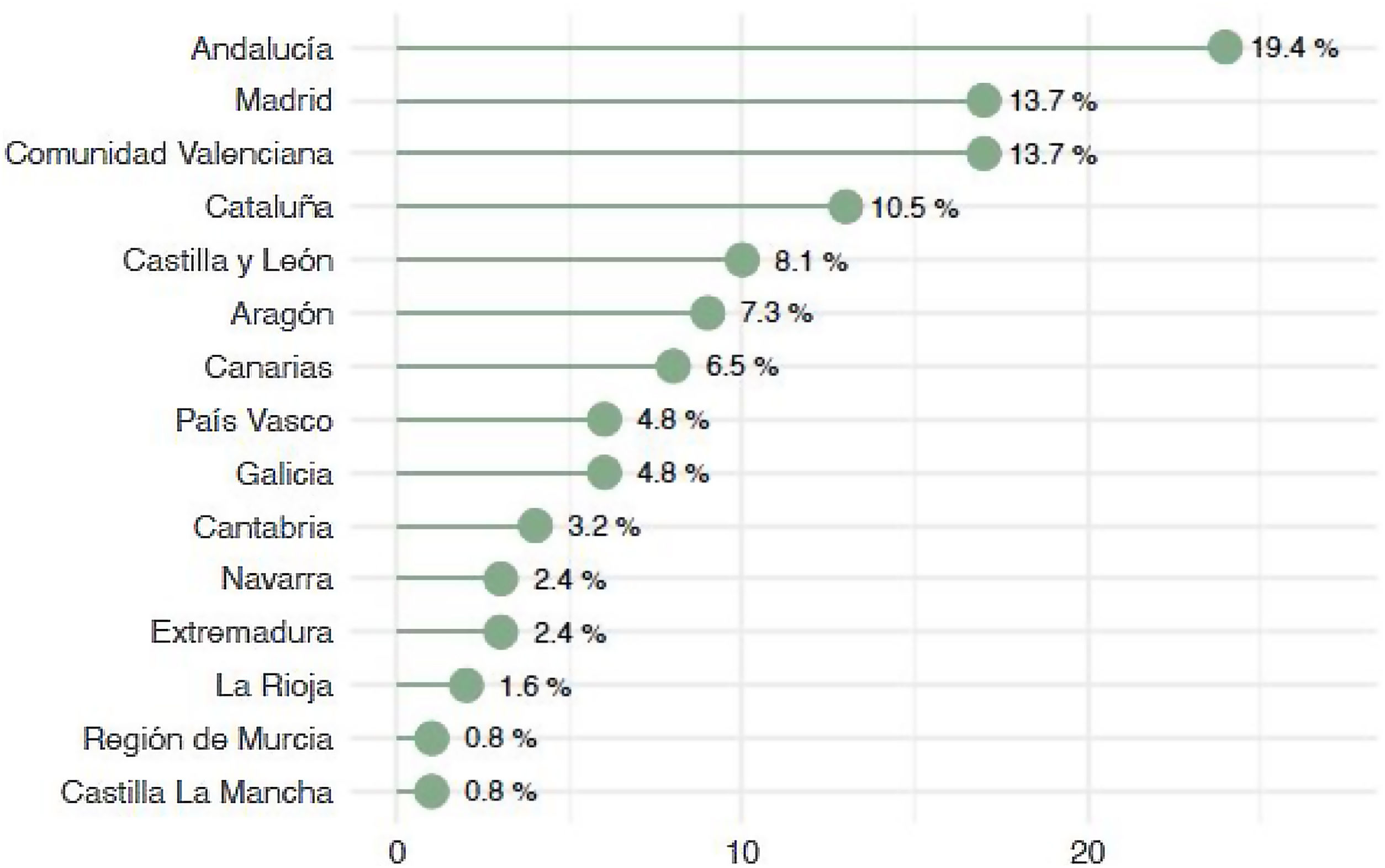
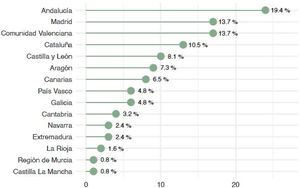
ResultadosSe obtuvieron 124 respuestas, de las cuales 95 (76,6%) corresponden a especialistas y 29 (23,4%) a médicos en formación, siendo 73 varones (58,8%) y 51 mujeres (41,2%). El grupo de edad más frecuente fue el comprendido de 30 a 39 años (37%). En relación con la experiencia quirúrgica, 40 de los encuestados (32%) cuentan con una experiencia entre 10-20 años, 35 (28%) menos de cinco años y 29 (23%) más de 20 años, interviniendo el 50% más de 30 casos al año. La mayoría de los profesionales, 114 (92%) ejercen su actividad en hospitales públicos universitarios. La distribución geográfica de la encuesta se refleja en la figura 1.
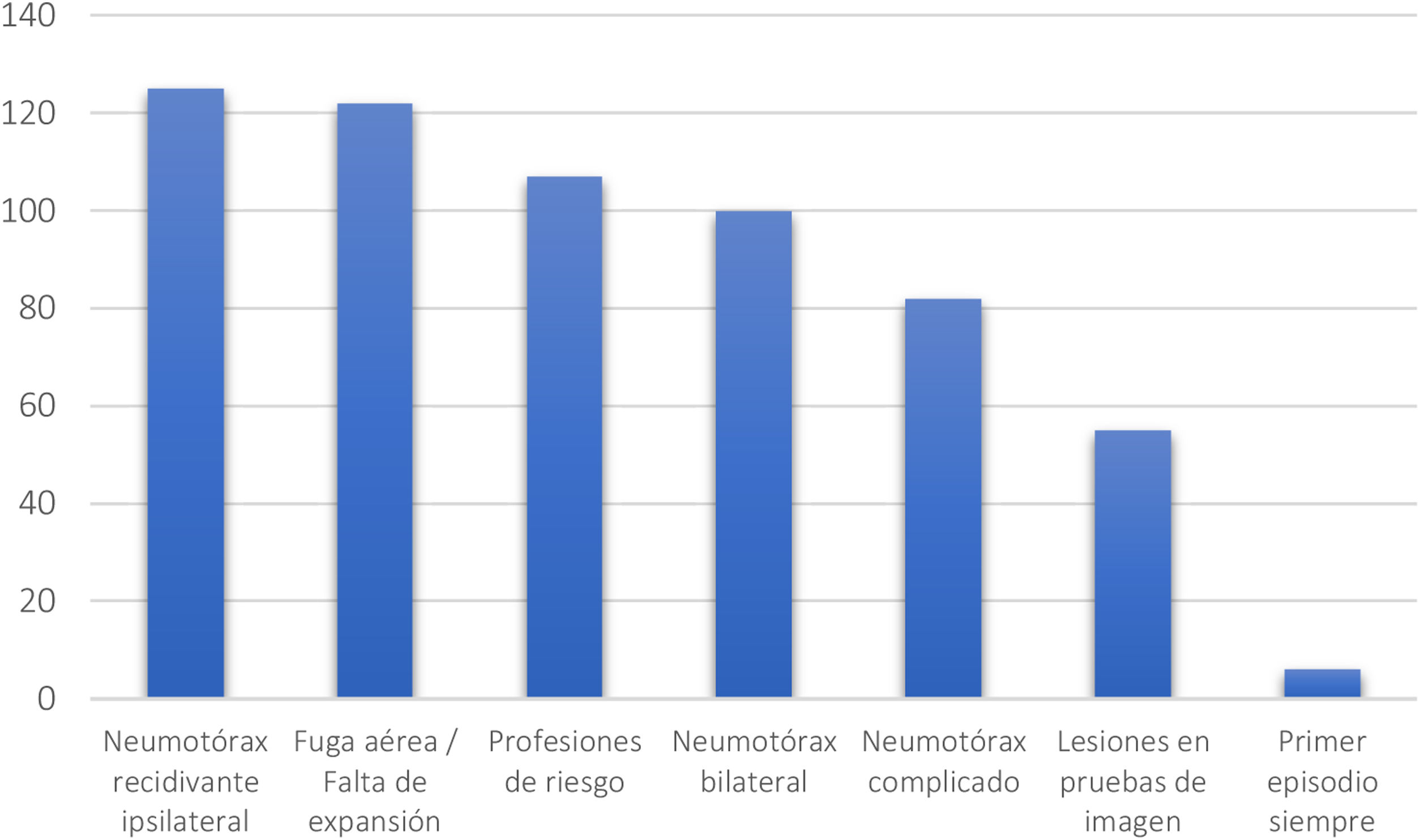
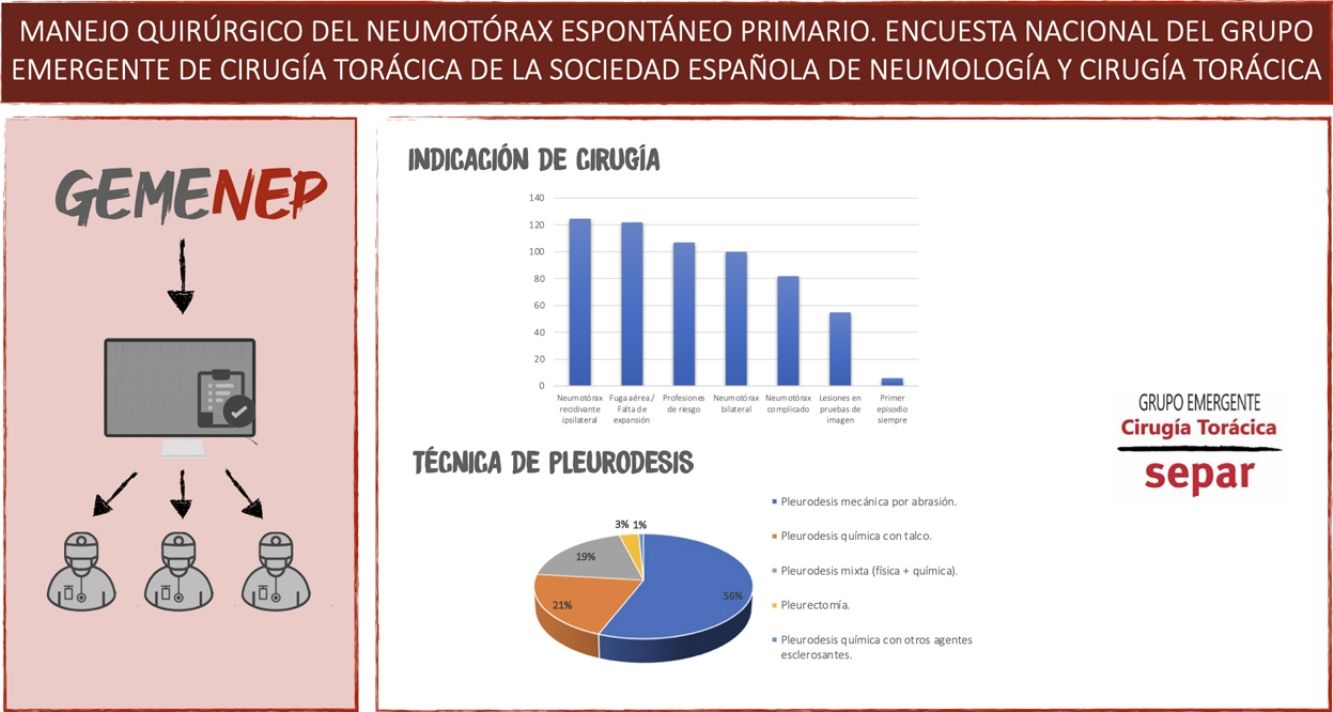
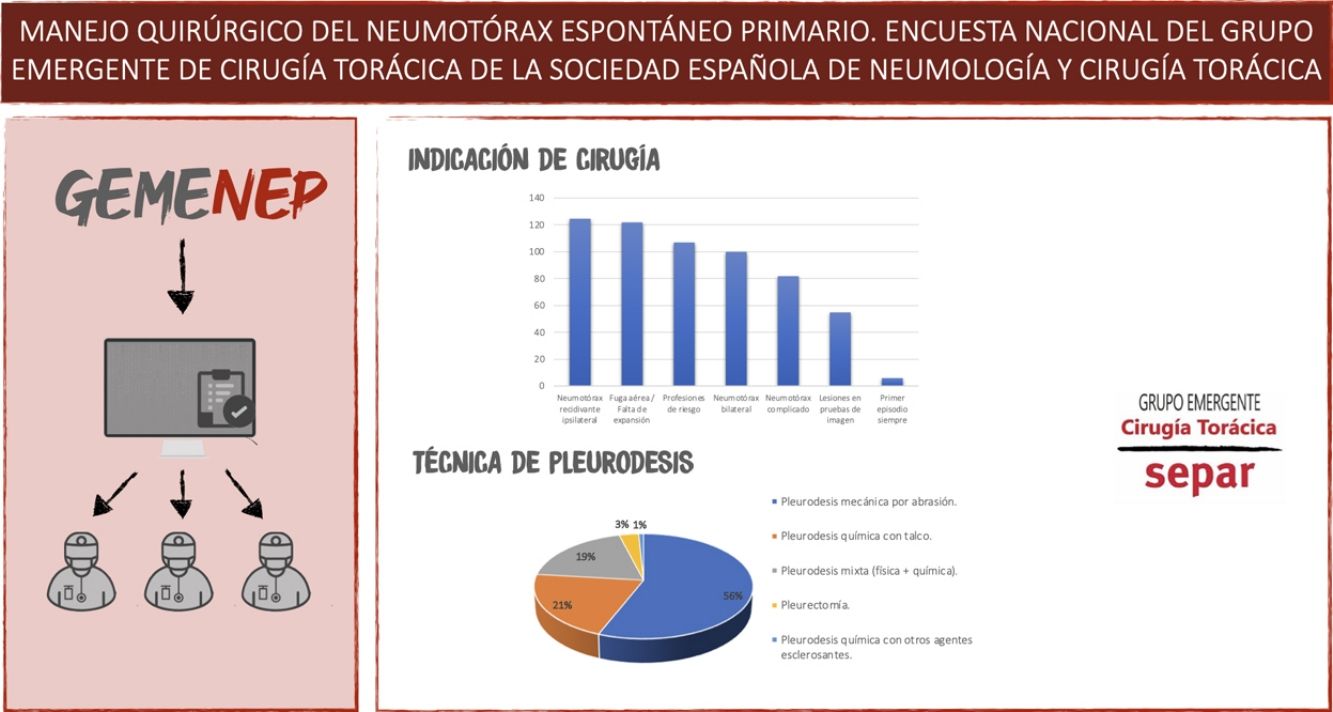
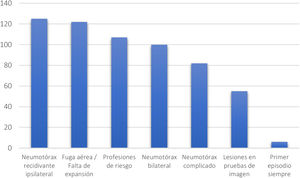
Respecto a los estudios radiológicos, 50 de los participantes (40%) no indican la realización de TAC en ningún caso, 46 (37%) la solicitan si se aprecian lesiones en la radiografía simple de tórax y 21 (17%) la piden como parte de la planificación quirúrgica. Solo siete de los profesionales (5,6%) la realizan de manera rutinaria. En cuanto a la indicación quirúrgica, las indicaciones más frecuentes fueron el neumotórax recidivante ipsilateral para 124 encuestados (100%) y la presencia de fuga aérea persistente o falta de expansión pulmonar para 120 (96,7%) (fig. 2).
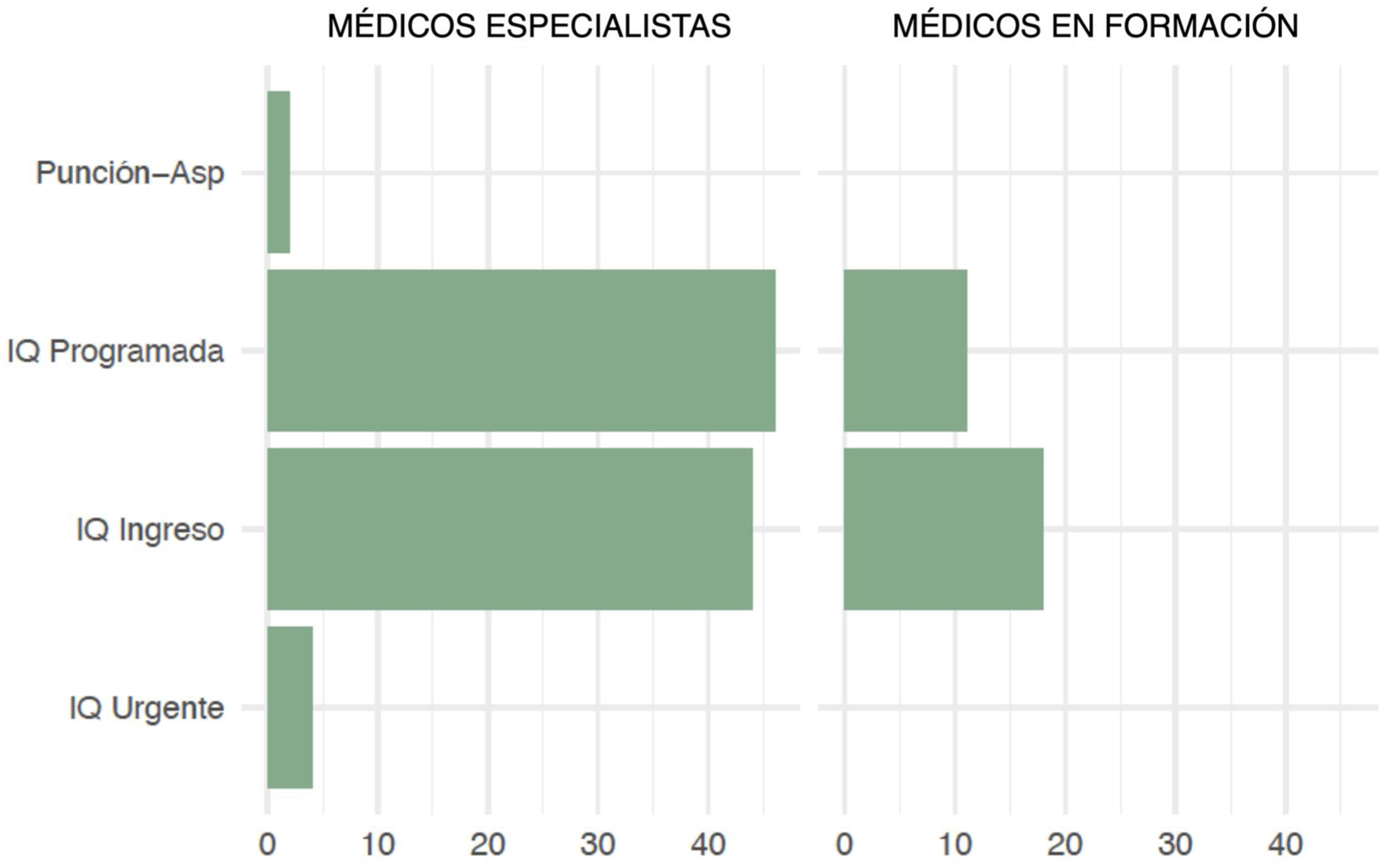
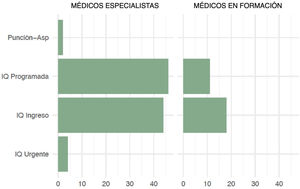
Para el manejo inicial de la recidiva del neumotórax, 61 de los encuestados (49%) colocan un drenaje pleural si es preciso e intervienen al paciente durante el mismo ingreso mientras que 57 (46%) resuelven el episodio con drenaje, si procede, e intervienen al paciente de forma programada en un nuevo ingreso.
En cuanto a la vía de abordaje, la videotoracoscopia por dos puertos es la preferida por 77 de los cirujanos participantes (62%), dividiéndose el resto entre videotoracoscopia de un puerto en 26 (21%) y de tres puertos en 21 (17%). Ninguno de los encuestados maneja la intervención del neumotórax recidivado mediante cirugía robótica.
La indicación más frecuente para la resección pulmonar es la presencia de lesiones evidentes en cualquier parte del parénquima para la mayoría de los encuestados (96, 77%), seguida de la resección únicamente apical si hay lesiones macroscópicas para 50 (40%) y de la resección apical siempre para 44 (35%).
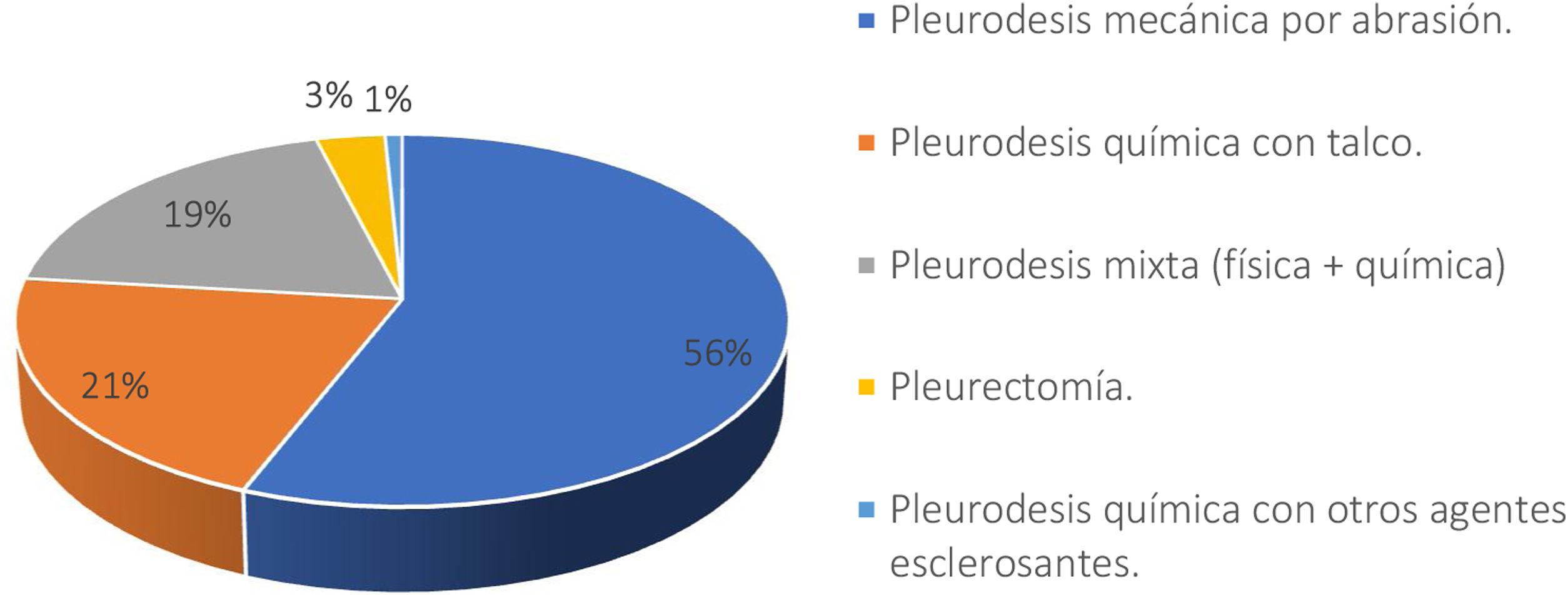
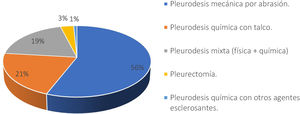
Respecto a la pleurodesis, 120 de los encuestados (96,7%) realiza alguna técnica siempre, mientras que tres (2,4%) la reservan para cuando existe presencia de lesiones evidentes y solo uno (0,8%) no la realiza nunca. La extensión de la pleurodesis es total (toda la cavidad pleural) para 83 de los profesionales (67%) y parcial o apical para 41 (33%). La técnica de pleurodesis más utilizada es la abrasión pleural para 70 (56,4%); 26 realizan pleurodesis química con talco (21%); 23 (18,5%) realizan pleurodesis mixta (física y química); y cuatro (3,2%) utilizan la pleurectomía como técnica de pleurodesis preferida (fig. 3).
Entre los 82 participantes (65%) que rechazan la utilización del talco como técnica de pleurodesis, la principal causa para 70 de ellos (85%) es la posibilidad de complicaciones en posibles reintervenciones quirúrgicas futuras. Otros motivos indicados fueron las complicaciones médicas (3,6%), la edad joven de los pacientes (3,6%), la preferencia de otras técnicas (1,2%) o el riesgo de fibrotórax (1,2%). El 5,4% de los profesionales no especificaron la causa.
Respecto al manejo postoperatorio, 69 de los profesionales (55,6%) mantiene el drenaje 24 h tras el cese de la fuga; 30 (24%) lo mantiene 48 h tras el cese de la misma; y 25 (20%) lo retira tras el cese de la fuga independientemente del tiempo de postoperatorio. En cuanto al seguimiento postoperatorio, este se limita a un mes para 98 de los encuestados (79%), realizándose mediante control radiológico con radiografía simple de tórax en la mayoría de los casos (98,4%).
En relación con el índice de recidiva observado en su práctica clínica, 56 (45%) indican que presentan una tasa de recidiva entre el 1 y el 5%; 46 (37%) menor del 1%; y 4 (3,2%) mayor del 5%. Para 18 de los encuestados (14,5%) la tasa de recidiva es desconocida.
Se compararon las respuestas entre especialistas y médicos en formación en busca de diferencias entre ambos grupos en las cuestiones consideradas más relevantes (tabla 2) (fig. 4). Únicamente se observaron diferencias estadísticamente significativas en la opción de respuesta «Resección apical siempre» de la pregunta «¿Cuándo realiza resección pulmonar?» (p = 0,001).
Comparación de respuestas entre médicos especialistas y médicos en formación
| Pregunta | Médicos en formación | Especialistas | p |
|---|---|---|---|
| ¿Cuándo realiza usted un TAC torácico preoperatorio en un paciente con NEP recidivado?Nunca.De forma rutinaria.Si se aprecian lesiones en la Rx de tóraxComo parte de la planificación para la intervención quirúrgica. | 14 (48,3%)1 (3,4%)8 (27,6%)6 (20,7%) | 36 (37,9%)6 (6,3%)38 (40%)15 /15,8%) | 0,541 |
| ¿Cuándo indica cirugía en el NEP? (Respuesta Múltiple)Primer episodio siemprePrimer episodio solo si FAP o falta de expansión pulmonarLesiones evidentes en pruebas de imagenNeumotórax bilateralNeumotórax complicadoNeumotórax recidivante ipsilateral o contralateralProfesiones de riesgo | 1 (3,4%)27 (93,1%)9 (31%)22 (75,9%)15 (51,7%)28 (96,6%)22 (75,9%) | 5 (5,3%)88 (92,6%)39 (41,1%)74 (77,9%)63 (66,3%)91 (95,8%)79 (83,2%) | 1.0001.0000,3870,8030,1881.0000,192 |
| ¿Cuándo realiza resección pulmonar? (Respuesta múltiple)Resección apical siempreResección apical solo si lesiones macroscópicas evidentesResección de las lesiones evidentes en todo el parénquima pulmonarNunca | 3 (10,3%)16 (55,2%)23 (79,3%)0 (0%) | 42 (43,8%)35 (36,5%)74 (77,1%)1 (1%) | 0,0010,0871.0001.000 |
| ¿Qué técnica de pleurodesis prefiere?PleurectomíaPleurodesis mecánica por abrasiónPleurodesis química con talcoPleurodesis química con otros agentes esclerosantesPleurodesis mixta (física + química) | 0 (0%)15 (51,7%)6 (20,7%)0 (0%)8 (27,6%) | 4 (4,2%)55 (57,3%)20 (20,8%)1 (1%)16 (16,7%) | 0,644 |
| ¿Cuánto tiempo mantiene el drenaje tras el cese de la fuga postoperatoria?Al identificar cese de la misma independientemente del tiempo postoperatorio24 h tras el cese de la fuga48 h tras el cese de la fuga | 5 (17,2%)21 (72,4%)3 (10%) | 20 (21,1%)48 (50,5%)27 (28,4%) | 0,083 |
FAP: fuga aérea persistente; NEP: neumotórax espontáneo; Rx: radiografía.
El NEP supone uno de los principales motivos de ingreso en los servicios de cirugía torácica. Si bien las guías clínicas muestran consenso en el manejo de la recurrencia del NEP, existe cierta variabilidad en su abordaje quirúrgico, bien en la realización o no de resección pulmonar, así como en la técnica de pleurodesis a aplicar4–8. Desde el GECT-SEPAR se acordó realizar una encuesta nacional para conocer la práctica real en nuestro país y así tener una información más veraz de cara a poner en marcha un estudio multicéntrico nacional sobre el manejo quirúrgico del NEP.
Pese a la alta incidencia del NEP17, no hay muchas encuestas que recojan la práctica clínica habitual de esta patología. La encuesta más reciente realizada para evaluar el manejo del NEP fue la realizada por Nawaz et al. en 2019 entre los cirujanos torácicos de Reino Unido18. De un total de 80 cirujanos torácicos, se obtuvo respuesta de 56, lo que supone una tasa de respuestas del 70%. Nuestra encuesta obtuvo 124 respuestas de 319 cirujanos torácicos nacionales, lo que supone un 39% de respuestas. Si bien nuestra tasa de respuestas fue menor que la publicada por la encuesta británica, la distribución de estas fue representativa de todo el territorio nacional, obteniéndose respuesta de cirujanos de 15 de las 17 Comunidades Autónomas.
Aunque las indicaciones de cirugía están establecidas por las distintas guías publicadas, aún existen cierta variabilidad respecto a quién y cuándo ofrecer la cirugía en los pacientes con NEP. La indicación quirúrgica viene dada por un mayor riesgo de recidiva. El riesgo de recurrencia estimado tras el primer episodio de NEP es amplio, variando en la literatura más reciente entre el 10 y el 30% en un periodo de seguimiento de uno a cinco años6,19. Sin embargo, la tasa de recidiva tras el segundo episodio asciende a más del 60%20, siendo este el motivo por el que se estableció la indicación de cirugía tras el segundo episodio de NEP ipsilateral4. En nuestra encuesta se observó una respuesta unánime respecto a esta indicación donde el 100% de los encuestados opera los casos de NEP con recidiva ipsilateral. Esta tasa de respuesta difiere de la publicada en la encuesta británica donde solo el 39% de los cirujanos operan tras el segundo episodio de NEP. Aunque las guías plantean casos concretos en los que indicar la cirugía en el primer episodio de NEP4–8, no se aprecia tanto consenso al respecto de estas indicaciones entre los profesionales encuestados. Solo el 4,8% opera siempre en el primer episodio, independientemente de las complicaciones, siendo este resultado inferior al 9% en la encuesta inglesa18. La definición de fuga aérea persistente varía en la bibliografía publicada, aunque las guías españolas coinciden en definirla como aquella que se mantiene más allá de cinco días tras la colocación de un drenaje pleural4,5. El 92,8% de los encuestados indican cirugía en caso de fuga aérea persistente o falta de reexpansión pulmonar, dato similar a la práctica reflejada en la encuesta británica donde el 95% contemplan la cirugía en este escenario. El 64% de los cirujanos participantes opera pacientes con un NEP con debut complicado (neumotórax a tensión o hemoneumotórax) y el 85% indica cirugía en pacientes con profesión de riesgo, a diferencia de la encuesta inglesa donde solamente el 34% de los encuestados indica la cirugía en tales circunstancias.
Respecto al estudio preoperatorio de pacientes con NEP, las principales guías clínicas4–6 no recomiendan el uso rutinario de tomografía axial computarizada (TAC). La guía de patología pleural publicada por la British Thoracic Society (BTS) la recomienda solo cuando haya dificultad para diferenciar un neumotórax de una enfermedad pulmonar bullosa, cuando se sospeche colocación anómala del tubo torácico o cuando resulte difícil interpretar la radiografía simple de tórax por la existencia de enfisema subcutáneo7. Sin embargo, en el año 2013 se publicó un estudio retrospectivo con 176 pacientes donde se observó que el riesgo de recurrencia ipsilateral para los pacientes con bullas en la TAC de alta resolución era del 68,1% en comparación con el 6% en los pacientes sin estas, presentando el riesgo más alto (75%) aquellos pacientes con lesiones múltiples y bilaterales21. En la práctica clínica habitual recogida en nuestra encuesta, solo el 5,6% de los encuestados solicita una TAC de manera rutinaria y el 40% no lo solicita en ningún caso. A pesar del estudio de Casali et al., la TAC no se contempla en las guías como parte del estudio preoperatorio. Esto puede deberse a los resultados de diversos estudios que plantean dudas respecto a la utilidad de la TAC de tórax en el manejo del neumotórax. Martínez-Ramos en un estudio prospectivo no demuestra que la presencia de bullas en la TAC esté relacionada con mayor número de recidivas22. De igual forma, una revisión retrospectiva americana concluyó que la TAC de tórax no parece preciso para la localización de bullas subpleurales ni un estudio negativo permite predecir menor tasa de recurrencia23.
La videotoracoscopia es el abordaje más aceptado para la cirugía del NEP. Pese a que un metaanálisis mostró una tasa de recidiva cuatro veces mayor con respecto a la toracotomía (5,4 vs. 1,1%, respectivamente)24, la videotoracoscopia ha demostrado menor pérdida sanguínea, menor dolor postoperatorio, menor estancia hospitalaria y menores costes que los procedimientos abiertos resultando en un mejor balance riesgo-beneficio25–27. En nuestra encuesta, el 100% de los encuestados elige la videotoracoscopia como abordaje inicial, ya sea multipuerto o uniportal, para la cirugía del NEP. En relación con la técnica quirúrgica, las dos guías nacionales para el manejo del NEP contemplan la identificación y resección de zonas patológicas, asociando una técnica de pleurodesis como tratamiento de elección4,5. La realización o no de la resección de lesiones ha sido cuestionada en los últimos años. Esta implicaría eliminar la causa de fuga aérea en pacientes con NEP. Sin embargo, un trabajo de Noppen et al. introdujo el concepto de porosidad pleural al demostrar la presencia de fuga aérea en zonas de parénquima sin alteración patológica evidente28. Así mismo, en una serie de 97 pacientes a los que solo se les realizó pleurodesis química con talco, tras una mediana de seguimiento de 5,1 años, la tasa de éxito fue del 95%29. Aun así, la práctica habitual es la resección de las lesiones patológicas identificadas durante la cirugía. En nuestra encuesta, el 77,6% de los encuestados realiza únicamente resección de todas las lesiones evidentes, mientras que el 36% realiza siempre resección apical.
Si bien existe amplio consenso en la bibliografía en cuanto a asociar una técnica de pleurodesis a la resección pulmonar en la cirugía del NEP, no existe tanto consenso respecto a qué técnica aplicar, pudiendo encontrarse distintos trabajos que muestran ventajas de todas las técnicas30–33. Según diversos estudios, la pleurodesis con talco presenta menor índice de recidivas, aunque podría presentar más efectos adversos, como son empiema en el postoperatorio temprano o reducción de la capacidad pulmonar33,34. Sin embargo, un metaanálisis publicado en 2007 concluyó la seguridad del talco sin afectación de la función pulmonar en pacientes jóvenes en los que se usó como método de pleurodesis35. Así mismo, un reciente metaanálisis concluyó la superioridad de la pleurodesis química frente a la mecánica en términos de recidiva36. En nuestra encuesta, el 96,8% de los cirujanos realiza alguna técnica de pleurodesis siempre asociada a la resección pulmonar. La variabilidad existente en la literatura se ve reflejada en nuestros resultados donde el 56% de los encuestados opta por la pleurodesis mecánica únicamente, mientras que el 40% realizan pleurodesis química con talco, ya sea sola o en combinación con pleurodesis mecánica. Este último escenario donde se combinan dos técnicas de pleurodesis ha sido publicado en los últimos años con excelentes resultados. Un reciente metaanálisis que incluyó tres ECA y dos trabajos retrospectivos observó que aquellos pacientes en los que se llevó a cabo un tratamiento combinado tuvieron un riesgo un 63% menor de recidiva que aquellos sometidos a una única técnica de pleurodesis (RR 0,37, IC 95% 0,18-0,76, p = 0,006)16.
Ninguna de las guías clínicas actuales sobre el manejo del NEP contemplan cuál es la mejor estrategia de seguimiento posquirúrgico, limitándose a un control postoperatorio al alta7. Entre nuestros encuestados, el seguimiento se limita a un mes (79%) y solo con radiografía simple de tórax (98,4%).
Como hemos comentado, el objetivo principal de la cirugía del neumotórax es prevenir episodios posteriores. La BTS en su guía estima que la tasa de recidiva de neumotórax tras cirugía es menor al 5%, lo cual comparte la mayoría de los cirujanos (82,4%) en nuestra encuesta7. Sin embargo, llama la atención que el 14,5% de los encuestados no conoce la tasa de recidiva de los pacientes intervenidos en su centro. Uno de los aspectos más interesantes a la hora de abordar el manejo de los pacientes con NEP es conocer aquellos factores predisponentes a la recidiva. Son muchos los trabajos publicados que intentan determinar dichos predictores de recurrencia. Uno de los más recientes es un trabajo multicéntrico italiano que incluyó a 843 pacientes. El único factor de riesgo de recidiva fue la fuga aérea postoperatoria13. Otros factores de riesgo publicados han sido la edad37, el margen desde la línea de grapas a la zona patológica38 o el uso de AINES39. Conocer estos factores podría ayudar a crear grupos de pacientes según el riesgo de recidiva y valorar qué técnica debemos ofrecerles o incluso un planteamiento quirúrgico inicial.
Una de las principales limitaciones de este trabajo es la baja tasa de respuesta, un 39%, lo que hace poco generalizables los resultados. Los encuestados pueden no ser representativos de todos los cirujanos torácicos de nuestro país. No obstante, creemos que la amplia variabilidad geográfica de las respuestas permite tener una idea aproximada del abordaje de esta patología en nuestro medio. Así mismo, el carácter descriptivo de la encuesta no permite sacar conclusiones robustas respecto al manejo del NEP en nuestro país. Por otra parte, si bien la mayoría de los pacientes con NEP son tratados por cirujanos torácicos, existen otras especialidades que abordan esta patología, lo que conlleva la pérdida de información de manejo de dicha entidad. Una potencial limitación podría venir dada por la representatividad de las respuestas proporcionadas por los médicos en formación. Solo se observaron diferencias significativas en la realización de una resección pulmonar apical siempre, a pesar de la existencia o no de lesiones macroscópicas, donde los especialistas se mostraron más partidarios que los médicos en formación a la hora de considerarla. Consideramos que la falta de diferencias estadísticamente significativas va en favor de los resultados generales de la encuesta y evidencia el manejo en nuestro país del NEP recidivado por parte de los cirujanos torácicos.
ConclusiónGracias a esta encuesta tenemos una mejor aproximación del manejo quirúrgico del NEP actual a nivel nacional. Si bien hay ciertos aspectos en los que la mayoría de los cirujanos encuestados coinciden, como las indicaciones quirúrgicas o el abordaje quirúrgico, sorprende la variabilidad en cuanto a la técnica de pleurodesis utilizada para prevenir la recidiva del NEP. Si bien la pleurodesis mecánica es la técnica elegida por el 56% de los cirujanos encuestados, la pleurodesis química con talco u otro agente esclerosante es utilizada por el 40% de ellos. Esta encuesta hace visible la necesidad de estudiar y unificar criterios en cuanto al abordaje del NEP de cara a ofrecer la mejor opción terapéutica en cada situación.
Contribuciones de los autoresJosé Luis Recuero Díaz, MD, PhD. Concepción y el diseño del estudio, adquisición de los datos, análisis e interpretación de los datos. Redacción del artículo y la revisión crítica de su contenido intelectual. Aprobación final de la versión que se presentará.
Héctor Milián Goicoechea, MD. Concepción y el diseño del estudio. Redacción del artículo y la revisión crítica de su contenido intelectual. Aprobación final de la versión que se presentará.
Patricia Carmona Soto, MD. Concepción y el diseño del estudio y análisis e interpretación de los datos. Redacción del artículo y la revisión crítica de su contenido intelectual. Aprobación final de la versión que se presentará.
Carlos Gálvez Muñoz, MD, PhD. Redacción del artículo y la revisión crítica de su contenido intelectual. Aprobación final de la versión que se presentará.
Irene Bello Rodríguez, MD. Redacción del artículo y la revisión crítica de su contenido intelectual. Aprobación final de la versión que se presentará.
Santiago Figueroa Almánzar, MD. Redacción del artículo y la revisión crítica de su contenido intelectual. Aprobación final de la versión que se presentará.
Giovanna Foschini Martínez, MD, PhD. Redacción del artículo y la revisión crítica de su contenido intelectual. Aprobación final de la versión que se presentará.
Marta Genovés Crespo, MD. Redacción del artículo y la revisión crítica de su contenido intelectual. Aprobación final de la versión que se presentará.
José Soro García, MD. Redacción del artículo y la revisión crítica de su contenido intelectual. Aprobación final de la versión que se presentará.
José Luis García Fernández MD, PhD. Redacción del artículo y la revisión crítica de su contenido intelectual. Aprobación final de la versión que se presentará.
Pedro Rodríguez Suárez MD, PhD. Redacción del artículo y la revisión crítica de su contenido intelectual. Aprobación final de la versión que se presentará.
Andrés Obeso Carrillo, MD. Redacción del artículo y la revisión crítica de su contenido intelectual. Aprobación final de la versión que se presentará.
FinanciaciónEste trabajo no ha recibido ningún tipo de financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Los autores agradecen a todos los cirujanos torácicos participantes en la presente encuesta su contribución a la misma y al Área de Cirugía Torácica de SEPAR por el soporte para llevarla a cabo.