Se presenta el caso de una paciente que consulta por aparición de lesiones cutáneas de características inflamatorias de 10 días de evolución, posteriores a la picadura de una medusa, con progresión de los síntomas a broncoespasmo severo, fallo ventilatorio, intubación orotraqueal y manejo en la unidad de cuidados intensivos (UCI) considerando reacción de hipersensibilidad tardía, siendo necesario el inicio de pulsos de esteroides con mejoría progresiva, liberación del soporte ventilatorio invasivo y el egreso de la UCI. A pesar de la baja frecuencia de aparición, la severidad de estas reacciones puede poner en riesgo la vida del paciente, y se hace necesario conocer su fisiopatología y manejo.
A case is presented involving a patient who sought medical attention due to the appearance of inflammatory skin lesions 10 days after a jellyfish sting. The symptoms progressed to severe bronchospasm, and respiratory failure, necessitating orotracheal intubation and management in the intensive care unit (ICU), considering a delayed hypersensitivity reaction. Initiation of steroid pulses was deemed necessary, leading to progressive improvement, subsequent liberation from invasive ventilatory support, and discharge from the intensive care unit. Despite the low frequency of appearance, the severity of these reactions that can put the patient's life at risk makes it necessary to know their pathophysiology and management.
Las medusas pertenecen al filo cnidarios. El filo se subdivide en 5 clases: estaurozoos (stauromedusae); scyphozoa (verdaderas medusas); hydrozoa (hombre de guerra portugués, corales de fuego e hidroides) (fig. 1); cubozoos (medusas de caja); y anthozoa (anémonas de mar y corales verdaderos). El filo además está compuesto por unas 10.000 especies, de las cuales 100 se sabe que confieren peligro para los humanos1.
Los tentáculos de los cnidarios están armados con millones de nematocistos explosivos (cápsulas urticantes). Activados por el contacto, disparan pelos urticantes hacia la dermis para producir hilos de ronchas dolorosas e irritantes. Los venenos de los cnidarios contienen péptidos, aminas vasoactivas, prostaglandinas, cininas, enzimas digestivas y neurotoxinas de canales iónicos2.
El riesgo de envenenamiento para los seres humanos varía ampliamente desde no ser peligroso hasta la infame Chironex fleckeri (medusa de caja australiana), uno de los animales más venenosos y peligrosos para humanos, ya que un metro de contacto con sus tentáculos puede provocar un colapso cardiovascular inmediato y la muerte incluso minutos después de una picadura3.
Presentación del casoPaciente mujer de 30 años, con antecedente de obesidad, que consulta por un cuadro de 10 días de evolución consistente en la aparición de placas eritematosas, con edema perilesional posterior al contacto con una medusa, relatando manejo inicial con baños de vinagre y orina humana; posteriormente, presenta sensación de prurito, dolor lancinante, punzante, que no mejora con el manejo sintomático con analgésicos ni esteroide local.
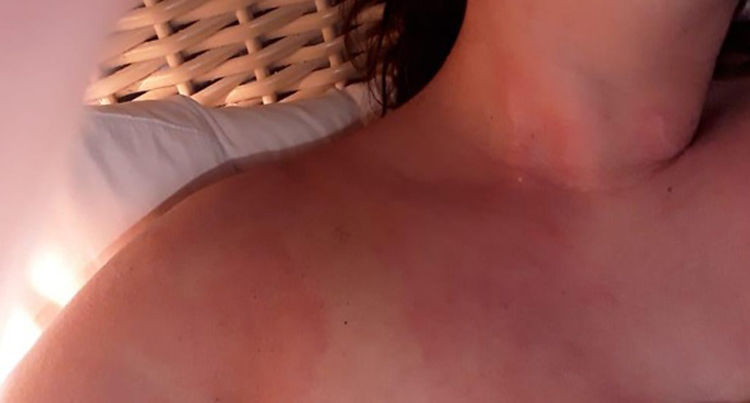
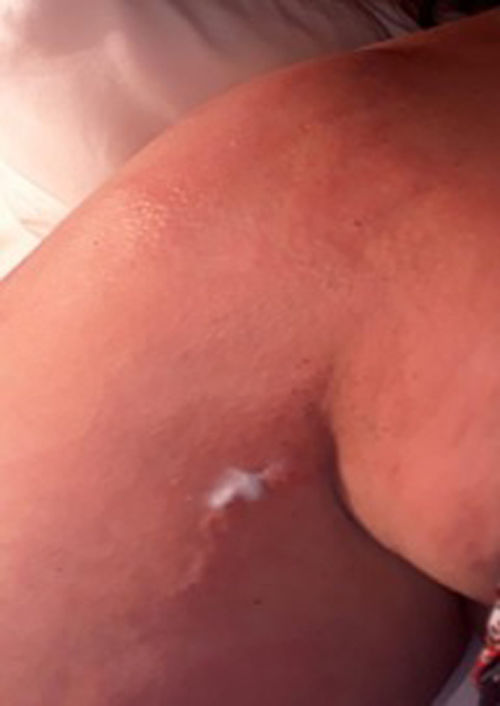
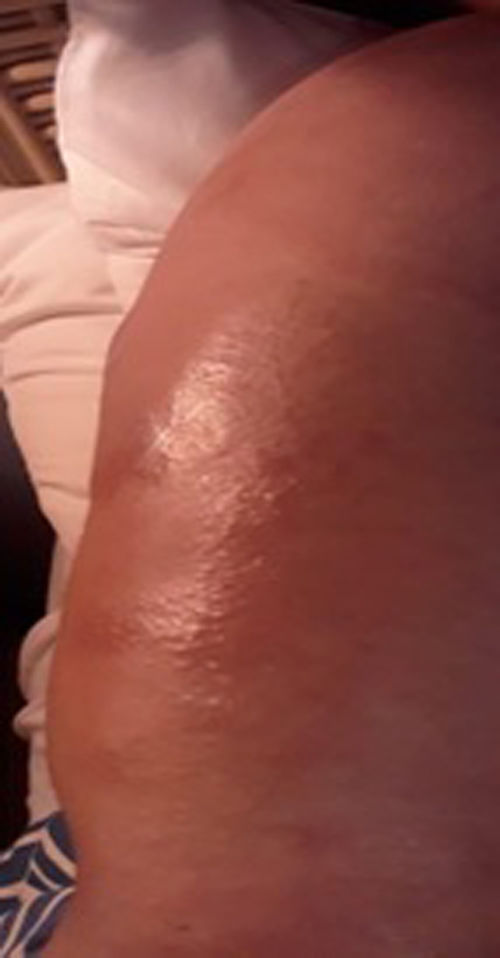
Al ingreso al servicio de urgencias presentaba signos vitales: presión arterial 139/89mmHg, frecuencia cardiaca 89 latidos/minuto, frecuencia respiratoria: 18 respiraciones/minuto, saturación: 97%. Al examen físico destacaba en la región cervicotorácica (fig. 2), el hombro (fig. 3), el brazo (fig. 4), el antebrazo derecho y el pliegue antecubital placas eritematosas extensas con edema perilesional, hiperalgesia y calor local. Se tomaron los siguientes paraclínicos de ingreso: hemograma con leucocitosis (12,6 x 10^3/ul), sin anemia (Hb12 g/dL), plaquetas normales (276 x 10^3/ul), radiografía de tórax sin alteraciones que sugieran causa pulmonar o cardiaca.
Recibe manejo inicial en el servicio de urgencias con clemastina, ranitidina, hidrocortisona, y opioides. Durante su estancia presenta un cuadro de disnea de medianos esfuerzos, sibilancias audibles a distancia, frecuencia respiratoria de 20 respiraciones por minuto, saturación 84%, FiO2 21%, por lo que se inició suplencia de oxígeno con mejoría a saturación 90%, FiO2 28%. Se extendieron los estudios de etiologías cardiacas y pulmonares con electrocardiograma normal, y dada una probabilidad intermedia punteada por la escala de Wells se solicitó un angioTAC negativo para embolia pulmonar. Tuvo una evolución tórpida por edema palpebral, que se extendió a manos y pies, con estridor laríngeo, por lo que se indicó dosis adicional de esteroide (dexametasona) sin respuesta clínica.
Se consideró entonces el traslado a unidad de cuidados intensivos en relación con broncoespasmo severo y riesgo de fallo ventilatorio. Posterior a su ingreso en la unidad de cuidados intensivos se hizo necesario asegurar la vía aérea con intubación orotraqueal, inicio de sedoanalgesia con midazolam y fentanilo e inicio de soporte ventilatorio mecánico invasivo en modo controlado por volumen.
Fue valorada por toxicología, quienes consideraron reacción de hipersensibilidad tipo IV secundaria a picadura de carabela portuguesa (hombre de guerra portugués) dada la presentación clínica. Se decidió entonces manejo con pulsos de esteroide, metilprednisolona a razón de 1g cada día por 3 días, sumado a antihistamínico de primera generación tipo hidroxicina 100mg cada 6horas durante 3días.
La paciente tuvo una evolución clínica satisfactoria pasados 3días de manejo, por lo que se progresó en liberación de la ventilación y la extubación programada fue tolerada de forma satisfactoria. Se trasladó a la paciente a hospitalización general y fue dada de alta con buen pronóstico, dada la recuperación total posterior al evento inicial, los pocos días de estancia en UCI, así como la liberación temprana del soporte ventilatorio.
RevisiónLas picaduras de medusa ocurren en la mayoría de las aguas costeras del mundo, e incluyen miles de picaduras menores debidas a Physalia sp. y picaduras menos comunes de medusas de caja (Cubozoa) que ponen en peligro la vida4. Aunque la mayoría de las especies viven en aguas tropicales y templadas, también se pueden encontrar en ambientes marinos fríos. Se sabe que las poblaciones de medusas pasan por oscilaciones importantes cada 20 años y su número ha ido aumentando globalmente en los últimos años, con más áreas geográficas afectadas5.
Las medusas tienen el cuerpo en forma de campana y puede tener diversos tamaños. Según esto varia el número de tentáculos, que pueden medir desde algunos milímetros hasta varios metros, dependiendo la especie, e igualmente puede variar su color.
EpidemiologíaSe estima que en 2006 se produjeron 150 millones de envenenamientos por cnidarios5. Medusas caja o avispas marinas del norte de Australia (Chironex fleckeri) y otros cubomedusoides han sido responsables de más de 100 muertes registradas en la región del Australo-Indo-Pacífico. Las picaduras de la carabela portuguesa (Physalia spp.) y la medusa china (Stomolophus nomurai) rara vez son fatales. En el norte de Queensland, Florida, el Caribe y Tailandia picaduras de diminutos cubomedusoides (de 10 a 30mm), como irukandji (Carukia barnesi) puede ser letales2.
Se han publicado muchos informes de incidentes graves con picaduras de medusas, incluida la incidencia masiva que se produjo en la costa este de Australia en 2006, donde más de 30.000 personas fueron picadas por la medusa azul. Con un número menor de picaduras también se han registrado envenenamientos en Aquitania, costa de Francia, 154 casos en 2010 y 885 en 20116. Se tiene reporte de picaduras en América que se extienden desde las costas chilenas y argentinas hasta las costas estadounidenses. Se hacen más frecuentes en aguas cálidas. En Colombia no se dispone de datos exactos de los eventos.
FisiopatologíaEl veneno de las medusas entra en el cuerpo humano a través de la epidermis cuando es traspasada por el túbulo del nematocisto. Cabe destacar que estos organelos pueden permanecer viables incluso si el organismo ha muerto y en pequeños fragmentos de tentáculos rotos.
El veneno de los cnidarios consiste en una compleja combinación de elementos bioactivos, incluyendo componentes tales como serotonina e histamina, junto con proteínas de alto peso molecular. De estas han sido descritas lipasas, proteasas, inhibidores de proteasas, hialuronidasas, doxoiribonucleasas, L-amino oxidasas, lectinas tipo C, neurotoxinas, bloqueadores de canales iónicos, toxinas formadoras de poros y proteínas secretoras ricas en cisteína5.
El efecto del veneno de las medusas parece ser predominantemente de naturaleza tóxica, ejerce su efecto localmente, pero puede también entrar en el torrente sanguíneo causando síntomas sistémicos5. Sin embargo, se ha descrito que algunos componentes del veneno pueden actuar como antígenos, provocando una respuesta inmune innata, formación de anticuerpos y activación de la memoria inmunológica5.
Pueden producirse síntomas más graves de angioedema y shock anafiláctico debido a una gran liberación de histamina. Esto solo resulta de la exposición previa a un veneno con una composición tóxica similar, o una especie de medusa con reacción cruzada como Pelagia noctiluca con una picadura de Physalia physalis. Están asociadas con reacciones alérgicas debido a una reacción exagerada del sistema inmunológico a los antígenos7.
Una reacción de hipersensibilidad de tipo iv desencadenada por un antígeno secuestrado en la piel, o por un antígeno de reacción cruzada en el veneno, se postula que es la génesis de las reacciones tardías y persistentes después de las picaduras de medusas5.
Dentro de los efectos del veneno se encuentran: cardiotoxicidad, formación de poros en la membrana que aumentan la concentración intracelular de calcio y sodio, aumento en la producción de óxido nítrico, reacciones de hipersensibilidad tipo iv y síndrome de Irukandji, que consiste en dolor lumbar, calambres en las 4 extremidades, dolor abdominal y torácico, temblores, sudoración, ansiedad, inquietud, náuseas, vómitos, dolor de cabeza y palpitaciones1.
Manifestaciones clínicasLas manifestaciones varían en función de la especie de medusa, así como en la extensión del contacto; estas pueden ser locales (tabla 1) o sistémicas (tabla 2).
El tratamiento dependerá de las manifestaciones que se presenten, así como de la severidad de las mismas. Existen diversas aproximaciones, las cuales incluyen alcohol, vinagre o soda, con grados variables de respuesta, que van de ser completa en algunos casos hasta no tener efecto. Algunos estudios han planteado que el uso de algunas de estas sustancias podría empeorar el cuadro, dado que inducen liberación del veneno de los nematocistos restantes, esto dependiendo de la especie de medusa involucrada3,5.
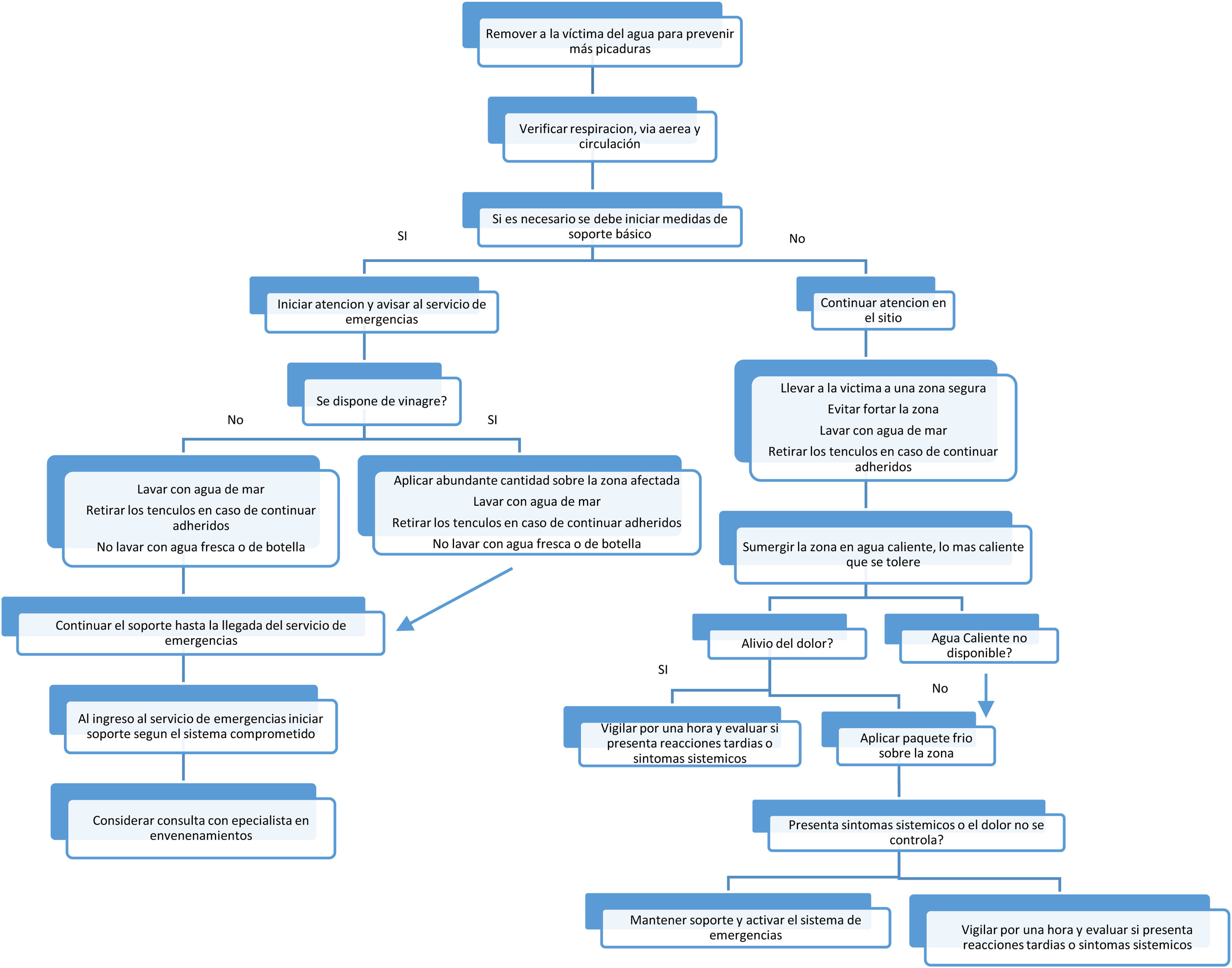
El tratamiento está basado en 3 pilares: 1) aliviar los efectos locales del veneno (dolor y daño tisular); 2) prevenir una mayor descarga de los nematocistos; y 3) controlar las reacciones sistémicas, incluido el shock1 (fig. 5).
El primer paso incluye:
- -
Sacar a la víctima del agua para prevenir más picaduras. Si es necesario se deben iniciar medidas de soporte (soporte vital básico) y trasladar al departamento de emergencias.
- -
Prevenir la descarga de nematocistos lavando la zona con agua de mar; no debe usarse agua en botella debido a que cambios en la osmolaridad pueden inducir descargas de veneno adicionales. Dependiendo del tipo de la especie que sospeche como culpable es posible lavar la zona con vinagre, como es el caso de Carybdea marsupialis (Cubozoa) o Chrysaora hysoscella (Scyphozoa).
- -
Quitar los tentáculos que se encuentren adheridos a la piel.
- -
Sumergir de ser posible el sitio de la lesión en agua caliente, tan caliente como sea tolerada por el paciente.
- -
En caso de no tener mejoría probar con paquetes fríos.
- -
Controlar los síntomas con analgésicos, antihistamínicos o corticoides, según sea necesario.
Las complicaciones severas, como la toxicidad cardiovascular que se manifiesta como fallo cardiaco o choque, anafilaxia y hemólisis se atenderán con manejo estándar para cada una de ellas. Además, es posible que sea necesario el uso de esteroides parenterales en caso de que se sospeche reacciones de hipersensibilidad.
La nitroglicerina es el tratamiento de primera línea para la hipertensión relacionada con el síndrome de Irukandji5. Su impacto sobre la dilatación venosa y arterial proporciona ventajas en víctimas con peligro de muerte por edema pulmonar. En la hipertensión persistente una infusión de nitroglicerina puede iniciarse y ajustarse a la presión arterial deseada. Su uso está contraindicado en personas que usan inhibidores de la fosfodiesterasa5.
El magnesio ha sido utilizado de forma exitosa en el tratamiento del síndrome de Irukandji. Fue iniciado infiriendo la base hiperadrenérgica de la hipertensión en este síndrome y al efecto bien conocido en la reducción de la resistencia vascular sistémica con la administración en estados hiperadrenérgicos8.
PrevenciónEl método más importante de prevención en las picaduras que pueden comprometer la vida es la conciencia del problema. En Tailandia las autoridades han generado programas de prevención y manejo inicial instalando recipientes con vinagre en áreas de alto riesgo. Otra medida es la señalización en múltiples idiomas acerca de posibles encuentros con medusas, usar ropa de licra o neopreno que cubra el tórax y las extremidades9.
Se ha probado la eficacia de un inhibidor de picaduras medusa (Nidaria Technology Ltd, Jordan Valley, Israel) en un estudio de casos y controles, para prevenir las picaduras por C fuscescens en 24 voluntarios normales aleatoriamente asignados a recibir el inhibidor vs. placebo, previniendo los síntomas en 10 de los asignados al grupo expuesto y disminuyendo la sintomatología en los otros210, pero con bajo poder estadístico debido al bajo número de participantes.
DiscusiónLas picaduras de medusa son accidentes con animales marinos relativamente frecuentes en todas las costas del mundo, siendo en su mayoría accidentes leves, los cuales se resuelven con tratamiento local con distintas sustancias como vinagre, alcohol, agua de mar y, en tiempo corto, días en su mayoría. Las presentaciones severas inician en un tiempo cercano a la picadura, produciendo en su mayoría colapso cardiovascular y respiratorio como efectos directamente relacionados con el veneno, pero en este caso es posible que no se trate de un efecto conexo con este, sino una reacción tardía de hipersenbilidad tipo iv. En este caso se presentaron síntomas leves al inicio, progresando a síntomas severos de forma tardía, lo cual no coincide con las descripciones encontradas en la literatura.
La explicación a este tipo de reacción puede ser el secuestro de antígenos, en este caso el veneno de la medusa, que se encuentra dentro de nematocistos que liberan su contenido de forma tardía dando un margen de tiempo para una sensibilización previa con el veneno liberado de forma temprana. Esta forma de presentación hizo necesario el manejo con pulsos de metil prednisolona por indicación de toxicología, dada la pobre respuesta al manejo previo con otros esteroides inhalados, tópicos y sistémicos, así como adrenalina y agonistas B2.
Dado que son pocas las reacciones severas que se presentan por picaduras de medusas, y aún menos las que se presentan de forma tardía, los estudios realizados al respecto son escasos, lo que hace que el tratamiento de este tipo de reacciones esté basado en reportes de casos, series de casos con pocos participantes y estudios en animales. Por lo anterior no hay ensayos aleatorizados ni metaanálisis que soporten con evidencia concluyente los tratamientos ofrecidos. Esto, sumado a la falta de un registro detallado de las especies de medusa que habitan las costas de nuestro país y los posibles efectos derivados de una picadura de estas, haciendo énfasis en las especies potencialmente letales.
Por lo anterior se hace necesario reforzar las medidas de prevención, como el aviso en las playas de la presencia de estos animales en el agua, dependiendo de la especie predominante la disposición de recipientes con vinagre o el uso de trajes protectores.
De este caso podemos aprender que aunque en su mayoría son leves, las reacciones a las picaduras por medusas severas son escasas, pero pueden ser fatales, llevando a los pacientes a requerir soporte cardiovascular y respiratorio en la unidad de cuidados intensivos, así como asistencia multidisciplinar que incluye especialistas en toxicología.
Conflicto de interesesNo existe conflicto de intereses.