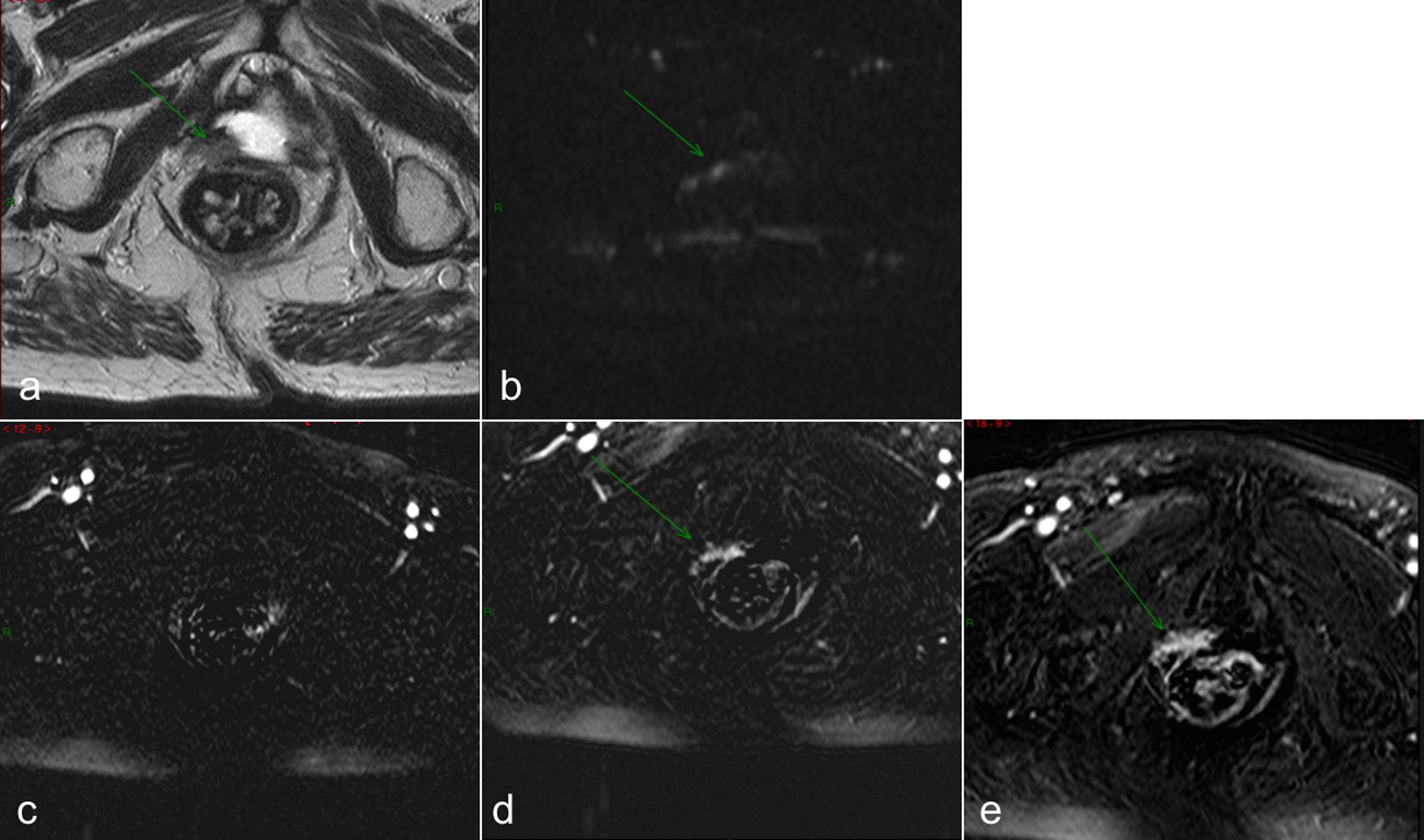
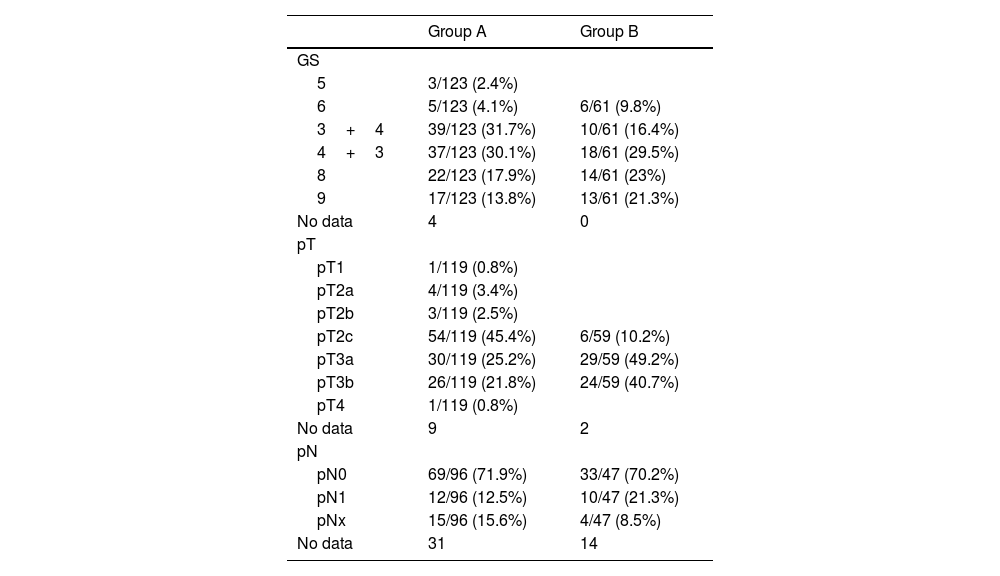
To evaluate PSA value in mp-MRI results prediction, analyzing patients with high (GS≥8, pT≥3, pN1) and low grade (GS<8, pT<3, pN0) Prostate Cancer (PCa).
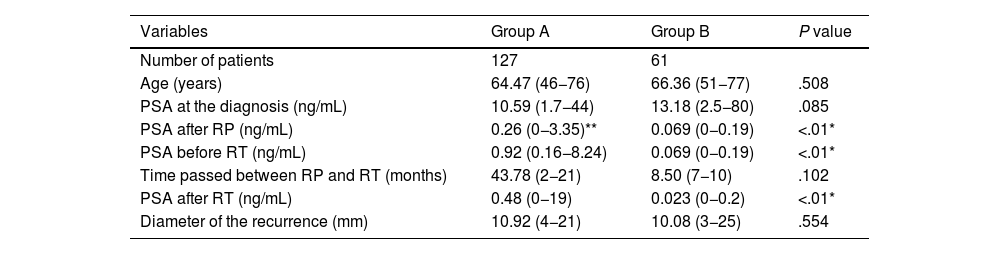
Materials and methodsOne hundred eighty-eight patients underwent 1.5-Tmp-MRI after Radical Prostatectomy (RP) and before Radiotherapy (RT). They were divided into 2 groups: A and B, for patients with biochemical recurrence (BCR) and without BCR but with high local recurrence risk. Considering Gleason Score (GS), pT and pN as independent grouping variables, ROC analyses of PSA levels at primary PCa diagnosis and PSA before RT were performed in order to identify the optimal cut-off to predict mp-MRI result.
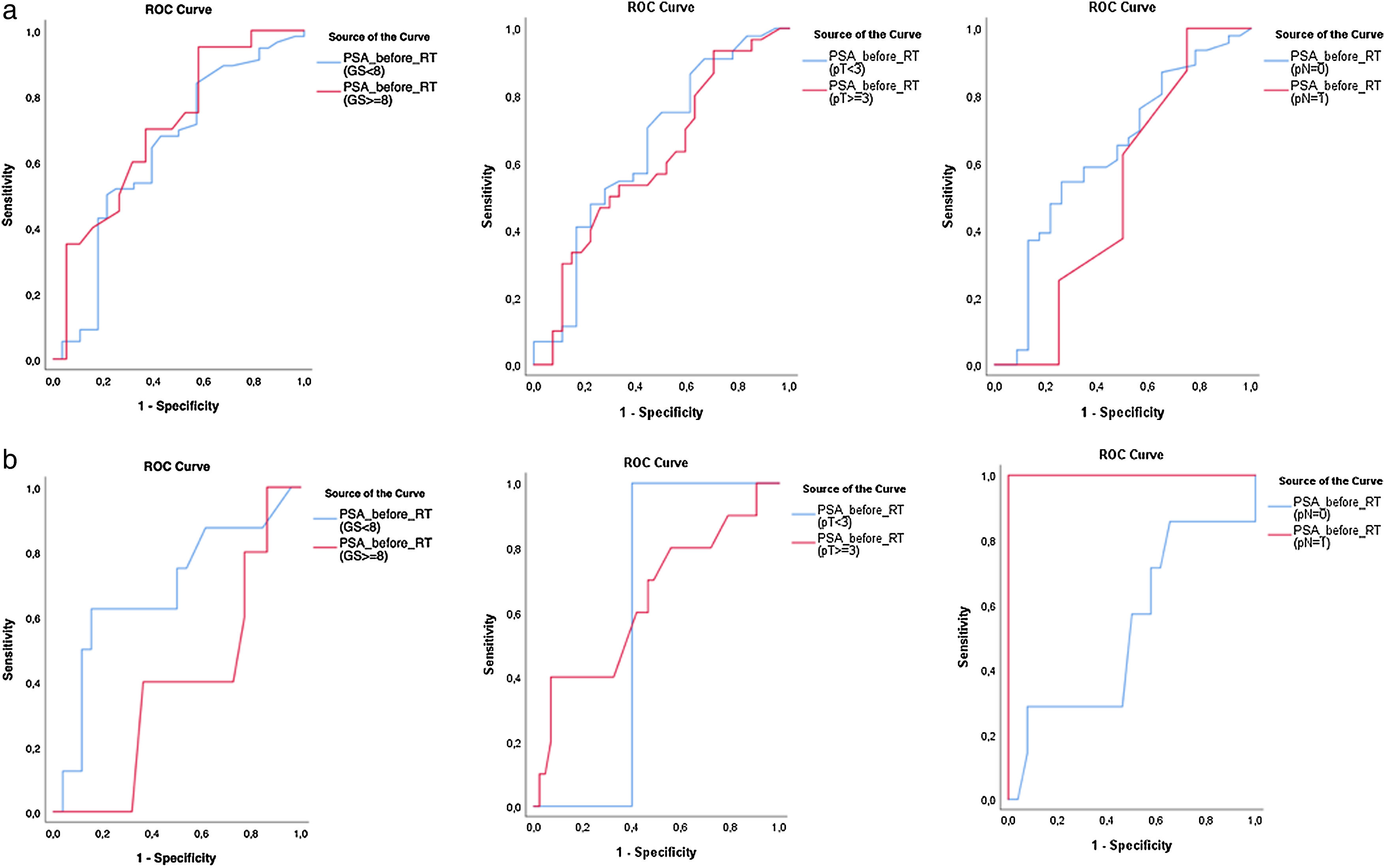
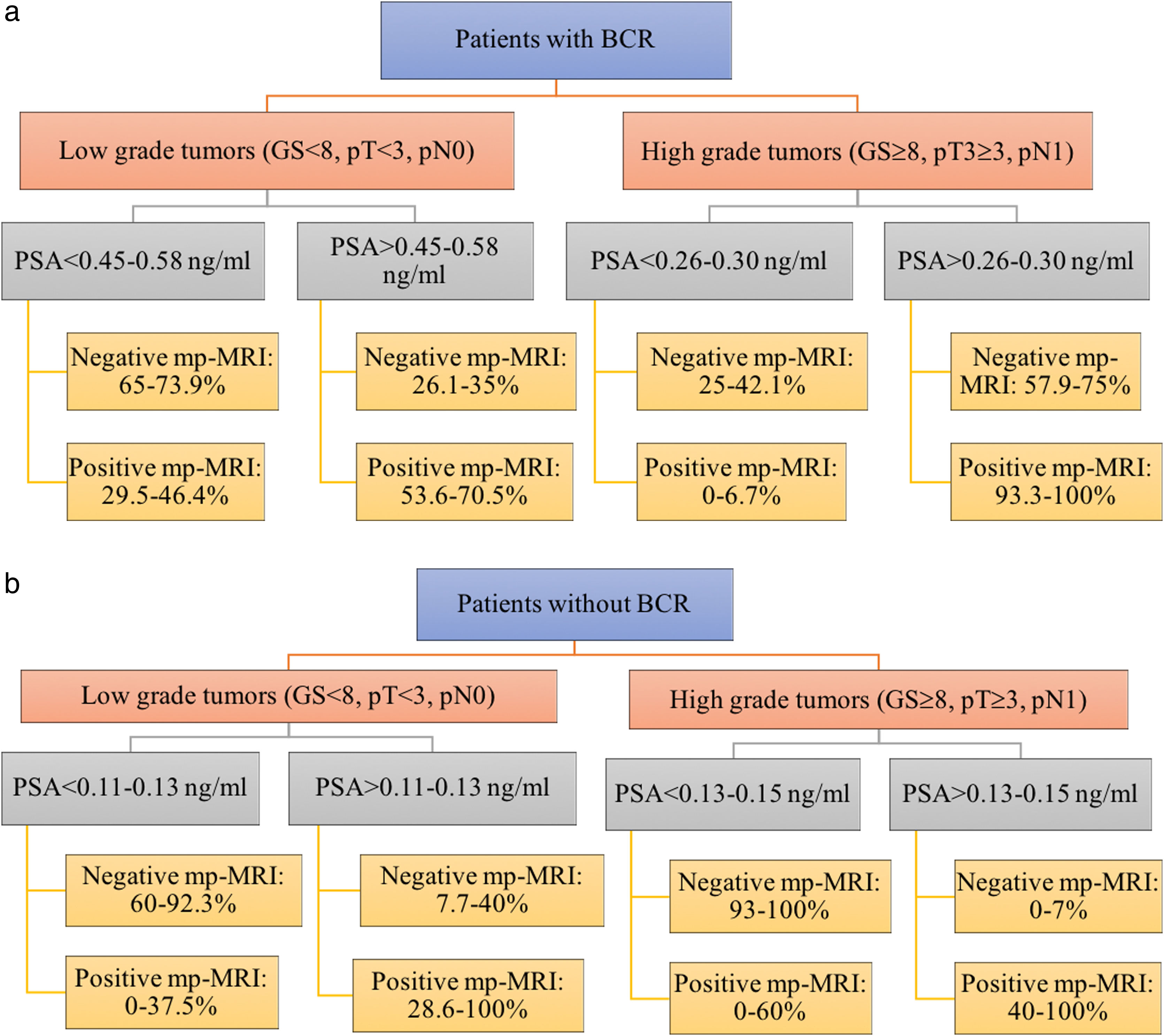
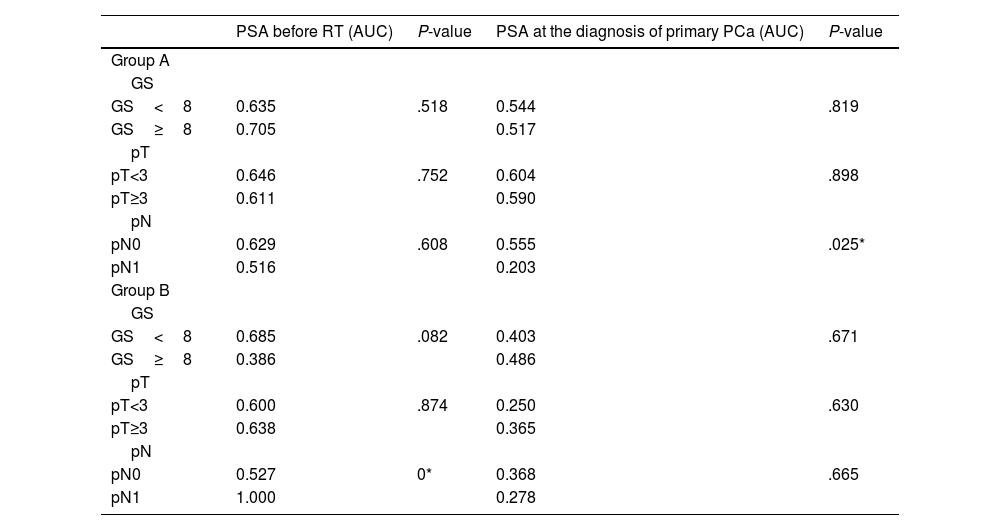
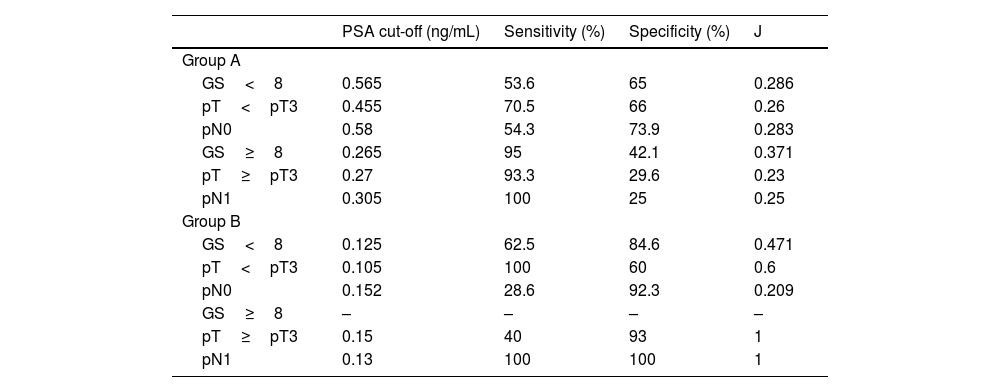
ResultsGroup A and B showed higher AUC for PSA before RT than PSA at PCa diagnosis, in low and high grade tumors. For low grade tumors the best AUC was 0.646 and 0.685 in group A and B; for high grade the best AUC was 0.705 and 1 in group A and B, respectively. For low grade tumors the best PSA cut-off was 0.565−0.58ng/mL in group A (sensitivity, specificity: 70.5%, 66%), and 0.11−0.13ng/mL in B (sensitivity, specificity: 62.5%, 84.6%). For high grade tumors, the best PSA cut-off obtained was 0.265−0.305ng/mL in group A (sensitivity, specificity: 95%, 42.1%), and 0.13−0.15ng/mL in B (sensitivity, specificity: 100%).
ConclusionMp-MRI should be performed as added diagnostic tool always when a BCR is detected, especially in high grade PCa. In patients without BCR, mp-MRI results, although poorly related to pathological stadiation, still have a good diagnostic performance, mostly when PSA>0.1−0.15ng/mL.
Evaluar el valor del PSA en la predicción de los resultados de la RMmp en pacientes con cáncer de próstata (CaP) de alto (GS≥8, pT≥3, pN1) y bajo grado (GS<8, pT<3, pN0).
Materiales y métodosCiento ochenta y ocho pacientes se sometieron a una RMmp de 1,5-T después de la prostatectomía radical y antes de la radioterapia. Los pacientes se dividieron en 2 grupos: el grupo A incluía pacientes con recidiva bioquímica (RB) y el grupo B pacientes sin RB pero con alto riesgo de recidiva local. Teniendo en cuenta la puntuación de Gleason, pT y pN como variables de agrupación independientes, se realizaron análisis ROC de los niveles de PSA en el momento del diagnóstico del CaP primario y antes de la radioterapia con el fin de identificar el punto de corte óptimo para predecir el resultado de la RMmp.
ResultadosEn los grupos A y B, el ABC (área bajo la curva) del PSA antes de la RT fue superior que el del PSA en el momento del diagnóstico del CaP, en tumores de bajo y alto grado. Para los tumores de bajo grado, el mejor ABC fue de 0,646 y 0,685 en el grupo A y B, respectivamente; para los tumores de alto grado, el mejor ABC fue de 0,705 y 1 en el grupo A y B, respectivamente. Para los tumores de bajo grado, el punto de corte óptimo del PSA fue de 0,565–0,58ng/mL en el grupo A (sensibilidad, especificidad: 70,5%, 66%), y de 0,11–0,13ng/mL en el B (sensibilidad, especificidad: 62,5%, 84,6%). Para los tumores de alto grado, el punto de corte de PSA óptimo fue de 0,265–0,305ng/mL en el grupo A (sensibilidad, especificidad: 95%, 42,1%), y de 0,13–0,15ng/mL en el grupo B (sensibilidad, especificidad: 100%).
ConclusiónLa RMmp se debe realizar como herramienta diagnóstica complementaria siempre que se detecte una RB, especialmente en el CaP de alto grado. En pacientes sin RB, los resultados de la RMmp, aun difiriendo del estadio patológico, siguen teniendo un buen rendimiento diagnóstico, sobre todo cuando el PSA es>0,1–0,15ng/mL.