Determinar la tasa de decepción o concordancia entre la respuesta de los pacientes con enfermedad pulmonar obstructiva crónica (EPOC) sobre su hábito tabáquico y la medición del mismo por cooximetría en una consulta monográfica EPOC.
DiseñoEstudio observacional prospectivo para determinar la concordancia entre los valores de cooximetría y la respuesta a entrevista clínica sobre hábito tabáquico.
EmplazamientoConsulta monográfica de EPOC, Neumología, Sevilla.
ParticipantesPacientes con diagnóstico confirmado de EPOC en cualquier grado.
IntervencionesEntrevista clínica y medición de monóxido de carbono mediante cooximetría.
Mediciones principalesValores de cooximetría, respuestas sobre hábito tabáquico, variables sociodemográficas.
ResultadosSe incluyó un total de 169 pacientes (n: 169) de los cuales, 107 presentaron valores menores o iguales 6 ppm frente a 62 con valores mayores a 6 ppm, determinando una prevalencia de tabaquismo activo del 36,7%.
La tasa de decepción fue del 19,5% del total de la muestra (24,3% de entre todos los que afirmaban no fumar), con una kappa de Cohen de 0,48 y p < 0,000. El 40% de los pacientes confesó no haber dicho la verdad.
No se encontró ninguna relación de este dato con la edad, el consumo acumulado de tabaco ni el FEV1. Se halló una relación significativa con el sexo (tasa de decepción: 31,8% en las mujeres vs. 15,2% en los hombres, p 0,017).
ConclusionesA pesar de nuestros intentos para que los pacientes dejen de fumar, la tasa de decepción en nuestra consulta fue considerable, mayor entre las mujeres, exfumadores recientes o en proceso de abandono, por lo que sería fundamental incorporar medidas objetivas como el cooxímetro en el abordaje de este tipo de pacientes.
To determine the deception rate or concordance between the interview on smoking and cooximetry in COPD patients from a monographic consultation.
DesignProspective observational study to evaluate the concordance between the values of cooximetry and the response to a clinical interview on smoking.
SettingCOPD monographic consultation, Pneumology, Seville.
ParticipantsPatients with a confirmed diagnosis of COPD in any degree.
InterventionsClinical interview and measurement of carbon monoxide by cooximetry.
Main measurementsCooximetry values, responses on smoking, sociodemographic variables.
Resultsn: 169. 107 patients presented values less than or equal to 6 ppm compared to 62 with values greater than 6 ppm, determining a prevalence of active smoking of 36.7%.
The deception rate was 19.5% of the total sample (24.3% of all those who claimed not to smoke), with a Cohen kappa of 0.48 and p < 0.000. 40% of patients confessed not having told the truth.
No relationship of this data was found with age, accumulated tobacco consumption or FEV1. A significant relationship with sex was found (deception rate: 31.8% in women vs. 15.2% in men, p 0.017).
ConclusionsIn spite of our attempts to make patients stop smoking, a considerable deception rate was found in our consultation; higher among women, recent ex-smokers or in the process of abandonment, so it would be essential to incorporate objective measures such as the cooximeter in the approach of this type of patient.
A pesar de que el tabaquismo se considera una enfermedad prevenible y tratable, ocasiona aproximadamente 6 millones de muertes anuales, manteniéndose como un importante problema de salud pública con numerosos estudios que han relacionado su consumo con la génesis de numerosas enfermedades cardiovasculares, cerebrovasculares, pulmonares y neoplásicas1.
Según informes de la Organización Mundial de la Salud (OMS) sobre las tendencias en la prevalencia del tabaquismo 2000-2025, aunque su consumo parece haber disminuido, en los últimos años, su prevalencia continúa estando elevada1. En concreto, en España la prevalencia de tabaquismo según la última Encuesta Nacional de Salud (2017) fue de un 22,08%, siendo en las mujeres de un 18,76% y en los varones de 25,58%, observándose un incremento no significativo en las mujeres a pesar de que la prevalencia en el sexo femenino venía descendiendo desde 1997 según dicha encuesta. En los varones el descenso es constante desde 1993 (44%)2.
Por otro lado, sabemos que el tabaco es el principal factor de riesgo para el desarrollo de patologías como la enfermedad pulmonar obstructiva crónica (EPOC)3 y, sin embargo, la prevalencia de tabaquismo en este grupo de pacientes se ha descrito incluso mayor que la de la población general (del 25 al 40% de fumadores activos entre los pacientes que ingresan por una exacerbación de EPOC, según diferentes estudios4,5). En este sentido, el éxito en el abandono del tabaco continúa presentándose como un reto diario en la práctica clínica, cobrando especial interés el desarrollo de estrategias específicas que pierden utilidad si no somos capaces de detectar a aquellos pacientes que continúan fumando a pesar de encontrarse en seguimiento en una consulta específica de neumología.
En la práctica habitual, es fundamental realizar una entrevista clínica exhaustiva con especial atención al hábito tabáquico; sin embargo, se ha sugerido en alguna publicación6 que entre el 60 y el 80% de las personas encuestadas no le comunican a los médicos información que podría ser de importancia para su salud, en muchos casos por sentirse avergonzados o no querer ser juzgados. A pesar de ello, son pocos los estudios que han evaluado específicamente esta situación en cuanto al tabaquismo7–12 y con resultados dispares, existiendo algunos trabajos que apoyan la necesidad de confirmar las respuestas de los pacientes con mediciones objetivas como la cooximetría9,12, encontrándose discrepancias entre la entrevista y la cooximetría de entre el 7 y el 11%12.
Por ello, el objetivo de nuestro trabajo fue determinar la tasa de decepción o concordancia entre la respuesta de los pacientes EPOC sobre su hábito tabáquico y la medición del mismo por cooximetría en una consulta monográfica de neumología.
Material y métodosParticipantes: Pacientes de la consulta monográfica de EPOC del Hospital Virgen Macarena de Sevilla que accedieron a participar en el estudio bajo firma de consentimiento informado y con los siguientes criterios:
Criterios de inclusión- •
Mayores de 40 años.
- •
Ambos sexos.
- •
Historia tabáquica previa con cualquier índice de consumo acumulado.
- •
Diagnóstico de EPOC estable en cualquier grado evaluado por espirometría postbroncodilatación (FEV1 < 80%, FEV1/FVC < 70) según recomendaciones GOLD13.
- •
Otras patologías pulmonares diferentes a EPOC (asma bronquial, deformidad de caja torácica, lesiones fibróticas pulmonares secundarias: TBC, bronquiectasias, etc.).
- •
Negativa a participar en el estudio.
Diseño del estudio: Estudio longitudinal, prospectivo, observacional con inclusión consecutiva de todos los pacientes con diagnóstico de EPOC (fumadores, exfumadores o en programa de abandono) que acudieron a una consulta de neumología desde junio a noviembre de 2018. El presente trabajo sigue las recomendaciones STROBE para estudios observacionales. A todos los pacientes, independientemente de que existiera registro previo sobre el hábito tabáquico en la historia clínica, se les realizó una entrevista clínica con valoración del consumo de cigarrillos en el momento de la consulta. Para corroborar la respuesta obtenida en la entrevista se llevó a cabo medición de monóxido de carbono (CO) mediante cooximetría según recomendaciones de GesEPOC para el manejo del tabaquismo en pacientes EPOC14.
Se consideró fumador aquellos con valores de CO > 6 ppm (incluyendo así a fumadores esporádicos en los que se suelen obtener valores entre 6 y 10 ppm) y se interrogó sobre posible exposición pasiva al tabaco u otras fuentes de CO, excluyéndose del estudio a aquellos en los que se constató esta situación. Se definió como «tasa de decepción» al porcentaje de pacientes que refería no fumar en la entrevista clínica, pero presentaba valores mayores a 6 ppm en cooximetría, siguiendo la denominación que se da a este respecto en la literatura anglosajona15.
A aquellos pacientes en los que se identificó tabaquismo activo se les realizó consejo básico para dejar de fumar y se les interrogó sobre sus expectativas en cuanto al abandono, siendo remitidos posteriormente a nuestra unidad especializada en deshabituación tabáquica.
Variables y métodos de mediciónLa variable principal de nuestro estudio fue la concordancia entre la medición de CO y la respuesta dada en la entrevista sobre hábito tabáquico (Fuma/No fuma).
Para medir la concentración de CO en aire espirado se empleó un monitor avanzado de CO marca MicroCO Meter, de CareFusion. El CO es uno de los componentes más importantes del humo del tabaco. Con cada calada, un fumador está inhalando unos 400 ppm de CO. La vida media del CO es corta (de dos a cinco horas), normalizándose sus valores tras dos o tres días sin fumar. De esta manera la medición de este parámetro nos ayuda en la detección de consumos de tabaco recientes.
Para realizar la medición se le indicó al paciente que realizara una inspiración profunda, manteniendo posteriormente una apnea durante unos 15 segundos y seguidamente procediendo a la espiración lenta, prolongada y completa.
Las variables secundarias fueron las demográficas (edad, sexo), de gravedad de la EPOC (volumen espiratorio forzado en el primer segundo o FEV1 cc, %), índice paquetes/año (IPA), registro previo en historia clínica sobre estado de fumador y valores de CO.
Análisis estadístico: Los valores se expresan como media ± desviación estándar en el caso de variables cuantitativas o porcentaje en el caso de variables cualitativas. La comparación entre grupos se realizó mediante el método de la X2 para variables categóricas y t Student para las continuas con distribución normal o test de Mann-Whitney para distribución no normal o muestras muy pequeñas. Se empleó la kappa de Cohen para determinar la concordancia entre la respuesta sobre hábito tabáquico y la medición por cooximetría (reclasificando a los pacientes como fumadores [CO > 6 ppm] o no fumadores). El análisis estadístico se realizó utilizando el paquete informático de análisis estadístico SPSS para Windows (SPSS, Chicago, IL, USA versión 24). En todos los casos, se consideró el mínimo nivel de significación p < 0,05.
Aspectos éticos: Este estudio ha sido presentado y aprobado por el Comité de Ética e Investigación Clínica del Hospital Universitario Virgen Macarena de Sevilla.
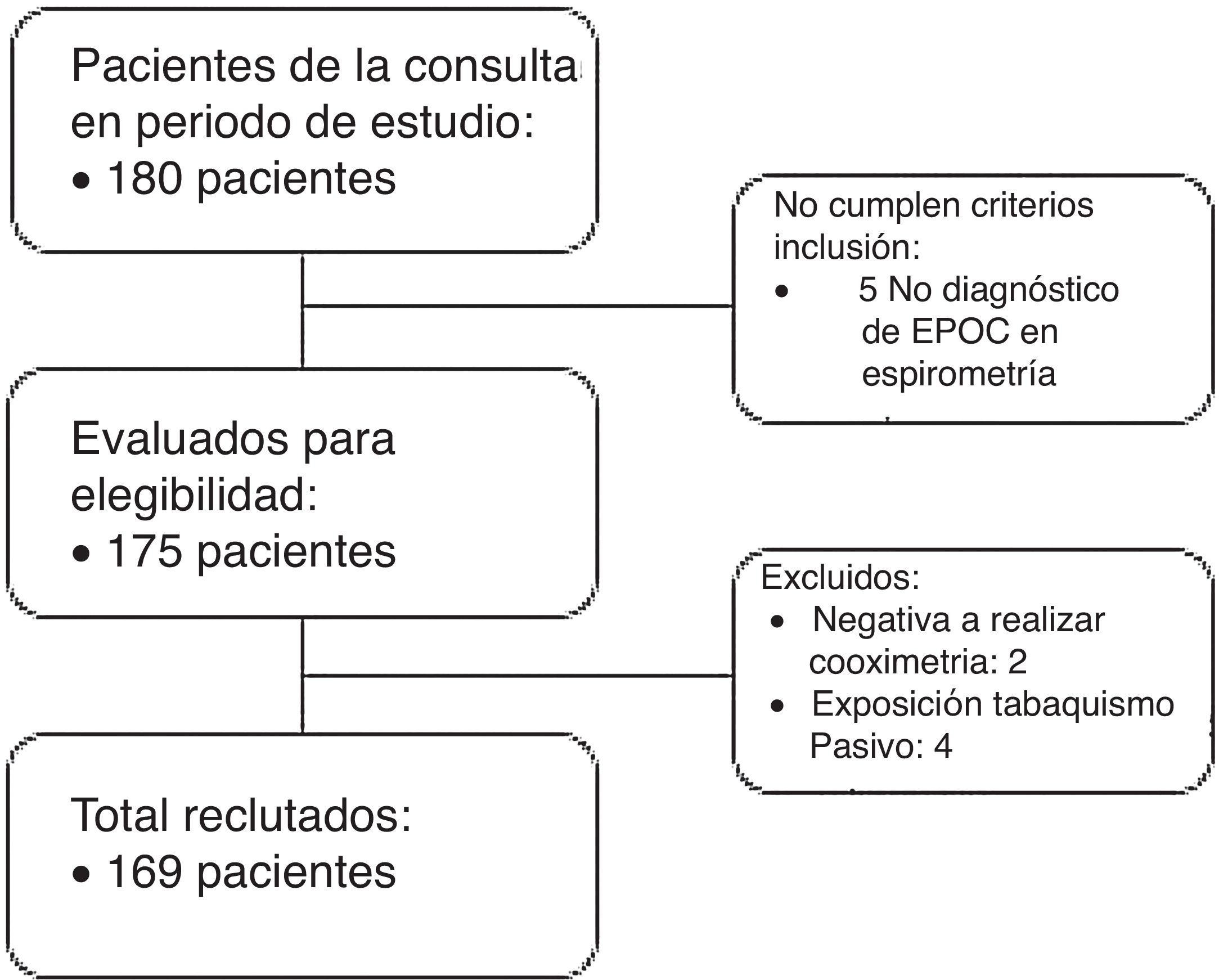
ResultadosSe evaluaron 180 pacientes, de los que finalmente se incluyeron para estudio 169 (fig. 1). Sólo dos pacientes se negaron a participar. Un 74% fueron hombres. La edad media fue de 64 ± 10,13 años, con un IPA medio de 53 ± 26 y un FEV1 medio de 1.452,74 ± 779,5 cc. Los valores de CO oscilaron entre 0 y 35 ppm.
Los pacientes fueron divididos en dos grupos en función de los resultados de la cooximetría: valores menores o iguales 6 ppm fueron considerados como no fumadores y valores mayores a 6 ppm como fumadores. Encontramos que 107 pacientes presentaban valores menores o iguales 6 ppm (CO medio 4,8 ± 1,2) frente a 62 con valores mayores a 6 ppm (CO 21 ± 8,1), determinando una prevalencia de tabaquismo activo del 36,7% en los pacientes EPOC que acudían a nuestra consulta monográfica.
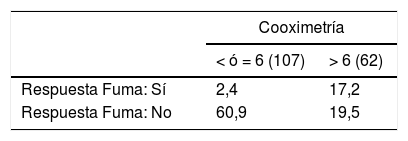
Las respuestas de los pacientes a la entrevista sobre el hábito tabáquico y los valores de CO registrados tras reclasificarse según valor de CO se muestran en la tabla 1.
Destaca que el 19,6% de los pacientes afirmó ser fumador activo (29 con CO > 6 y 4 fumadores ocasionales que presentaron CO < 6), aunque se encontraron valores de CO > 6 ppm en el 36,7% de la muestra (tabla 1). Esto conlleva que la tasa de decepción fue del 19,5% del total de la muestra (24,3% de entre todos los que afirmaban no fumar), con una kappa de Cohen de 0,48 (lo que determina una concordancia moderada entre entrevista y cooximetría) y p < 0,000 (tabla 1). El 40% de los pacientes que afirmaban no fumar, pero presentaban valores elevados de CO, confesó no haber dicho la verdad.
Al analizar la relación de variables como la edad, la función pulmonar o el IPA previo, no se encontró ninguna relación (tabla 2). Sin embargo, encontramos una relación significativa con el sexo (tasa de decepción: 31,8% de las mujeres vs. 15,2% de los hombres, p 0,017).
Comparativa del grupo de pacientes que informan erróneamente frente al grupo de pacientes que informan verazmente
| Informan verazmente (136) | Informan erróneamente (33) | p | |
|---|---|---|---|
| Edad (años)* | 61,9 ± 9,8 | 66,2 ± 10,4 | NS |
| IPA (paq/año)* | 49,7 ± 23,9 | 56,2 ± 27,8 | NS |
| FEV1 (%)* | 50,3 ± 17,2 | 50,7 ± 19 | NS |
| Fumador (%) | 0 | 100 | 0,000 |
| Exfumador reciente (%) | 41 | 59 | 0,000 |
| Exfumador > 5 años (%) | 0 | 100 | 0,000 |
| Programa de abandono (%) | 20 | 80 | 0,000 |
Por último, analizamos el hábito que teníamos registrado previamente en la consulta (fumador, en proceso de abandono, exfumador reciente o exfumador > 5 años) en relación a los valores de CO. El porcentaje de pacientes en los que no hubo concordancia entre la respuesta de la entrevista y la medición CO fue mayor en el grupo de pacientes en los que se había registrado el hábito como exfumador reciente en la consulta previa (41%) (tabla 2).
DiscusiónLos resultados de nuestro trabajo muestran el patrón de consumo real de los pacientes con diagnóstico de EPOC que acuden a una consulta monográfica de neumología, reflejando la prevalencia elevada de tabaquismo activo entre los mismos y, fundamentalmente, la presencia de un número no despreciable de pacientes que informan erróneamente cuando se le interroga respecto a este hábito, resultando este un dato escasamente estudiado en la literatura en este subgrupo de pacientes.
En concreto, encontramos que más de un tercio de los pacientes EPOC seguidos en consulta específica continuaban fumando, datos similares a los descritos en estudios como el AUDIPOC5. Otros trabajos aportan datos parecidos describiendo prevalencias confirmadas mediante cooximetría en torno al 31% entre pacientes EPOC de consulta8.
El hallazgo principal de nuestro trabajo fue encontrar que prácticamente uno de cada cuatro (24,3%) EPOC evaluados en la consulta no fue veraz en su respuesta, cifras inferiores a las que señala Lores et al. en su trabajo, con una tasa de decepción del 34% en el subgrupo de pacientes EPOC evaluados7. En una comunicación reciente a congreso con una muestra pequeña de pacientes EPOC se encontró una tasa de decepción del 27%16, resultados más parecidos a los nuestros. En contraposición, existen estudios como el de Barrueco et al. que no encuentran discordancias entre la medición de CO y el reporte del paciente, no aconsejando la cooximetría de manera rutinaria sino como un simple instrumento de motivación. Sin embargo, estos datos deben analizarse con cautela y tener en cuenta que la muestra estudiada se trataba de pacientes que acuden a una consulta específica a dejar de fumar, normalmente de manera voluntaria, y en los que existe una menor «necesidad» de negar su situación frente al tabaco10. En este sentido, la entrevista motivacional es una herramienta fundamental en la consulta de deshabituación tabáquica que nos ayuda a trabajar la posible «resistencia» del paciente reflejada como negación, sin embargo, en la consulta habitual este aspecto suele ser más descuidado por el médico. Otro trabajo, aunque señala mejor concordancia entre la medición de CO y la entrevista que el nuestro, registra hasta un 5% más de pacientes que se reclasificaron como fumadores tras emplear la cooximetría8. Por último, en un trabajo reciente que analiza la relación entre el cumplimiento de la oxigenoterapia domiciliaria y el hábito tabáquico determinó que un 18,11 y 6,18% de los pacientes estudiados mintió acerca de su hábito tabáquico, aunque el punto de corte establecido en este caso para considerar al paciente como fumador fue de 5 (fumador probable) y 10 ppm (fumador seguro) de CO, respectivamente, y además la muestra no se restringía sólo a pacientes con EPOC17.
En nuestro trabajo, también encontramos una relación significativa con el sexo, siendo más alta la tasa de decepción entre las mujeres, en contra de lo encontrado en el trabajo de Lores et al., en el que la tasa de decepción fue casi el doble entre los hombres7.
Es de destacar que, de forma general, los pacientes que llevan más de cinco años sin fumar siempre contestaron la verdad, mientras que los grupos de más riesgo fueron aquellos que habían abandonado el hábito hacía menos de cinco años (41%) o se encontraban en proceso de abandono (20%). Resultados similares muestra en este caso Lores et al.7 en el que el grupo de exfumadores era también el de mayor discrepancia informativa.
La principal limitación de nuestro estudio radica en la existencia de sesgos en la medición de CO, ya que debemos considerar un porcentaje de error en la medición de dicho parámetro18 en función de diferentes factores que determinan falsos positivos (errores de calibración, exposición a fuentes de calefacción, contaminación atmosférica, gases de automóviles, porfiria, intolerancia a la lactosa y tabaquismo pasivo) y falsos negativos (calibración defectuosa, fumadores irregulares y leves o varias horas sin fumar). En cuanto a los falsos positivos, se registró en la entrevista clínica los antecedentes de forma exhaustiva y, aunque la calibración del cooxímetro fue adecuada, no pudimos controlar el factor contaminación atmosférica o gases de automóviles. Hay que destacar que el 40% de los pacientes confesó no haber sido veraz, por lo que se corroboró que se trataban de verdaderos positivos. En el 60% restante, no se evidenció causa de posible falso positivo, considerándose como fumador, en cualquier caso. En cuanto a los falsos negativos pudimos detectar cuatro fumadores ocasionales que dijeron la verdad en la entrevista clínica, pudiendo ser clasificados de manera correcta.
Además, hay que señalar que los resultados obtenidos van a depender del número de cigarrillos consumidos, del patrón de consumo, el tipo de tabaco, el número y profundidad de inhalaciones, del tiempo de apnea y del número de horas transcurridas desde el último cigarrillo. También se ha señalado que, por el patrón de consumo de los pacientes EPOC que realizan inhalaciones más profundas, es posible encontrar mayores concentraciones de CO medido por cooximetría que los obtenidos en los fumadores sin EPOC14.
Por último, el punto de corte por el que se clasifica a los pacientes como fumador podría ser controvertido, ya que aunque con el punto elegido garantizamos detectar incluso fumadores esporádicos y evitar falsos negativos, hay que señalar que en situaciones en las que existe una obstrucción al flujo aéreo (asma, EPOC, bronquiectasias) los valores de CO exhalado pueden ser más elevados, alterándose la relación entre el CO y la %COHb sugiriéndose en estos casos elevar el punto de corte a 10 ppm19.
Diversos trabajos han intentado determinar el punto de corte de CO ideal20–24, proponiéndose valores de 8 a 10 ppm22. Sin embargo, en otros se objetivó que valores de 3 ppm clasificaban correctamente al 97,1% de la población, independientemente del sexo y de la raza, y que con valores de 8 y 10 ppm, se clasificaban erróneamente a un 14 y 20,6%, respectivamente, de fumadores como abstinentes24.
Finalmente, en nuestro trabajo se estableció el punto de corte en 6 para garantizar la inclusión, inclusive de fumadores esporádicos.
ConclusionesCon base en nuestros resultados, teniendo en cuenta las posibles limitaciones, podemos concluir que a pesar de nuestros intentos porque los pacientes dejen de fumar, encontramos una tasa de decepción considerable en nuestra consulta; mayor entre las mujeres, exfumadores recientes o en proceso de abandono. En estos casos ni tan siquiera llegamos a realizar intervenciones mínimas para el abandono del tabaco, siendo por tanto fundamental buscar estrategias que nos ayuden a detectar a este perfil de pacientes en los que la intervención para el abandono del tabaco es un pilar básico de su tratamiento.
Contribución de los autores- -
Planificación y elaboración del proyecto de investigación: Virginia Almadana Pacheco.
- -
Diseño y obtención de datos: Virginia Almadana Pacheco, Julio César Rodríguez Fernández, Rafael Perera Louvier.
- -
Análisis y presentación de resultados: Virginia Almadana Pacheco, Cristina Benito Bernáldez, Estefanía Luque Crespo.
- -
Borrador del artículo y revisión crítica del contenido intelectual: Virginia Almadana Pacheco.
- -
Aprobación definitiva de la versión presentada: Agustín S. Valido Morales.
La presente investigación no ha recibido ninguna beca específica de agencias de los sectores públicos, comercial o sin ánimo de lucro.
Conflicto de interesesNo existen conflictos de intereses.