Aunque se dispone de mejores diagnósticos y tratamientos, la insuficiencia cardíaca (IC) es una causa importante de muerte en España. El objetivo de este estudio es describir el tratamiento y las características de la población con IC crónica, clasificada según la fracción de eyección del ventrículo izquierdo (FEVI).
DiseñoEstudio observacional de cohortes de base poblacional en atención primaria (AP).
EmplazamientoCataluña, 2014-2018.
ParticipantesSe incluyeron pacientes adultos con diagnóstico incidente de IC clasificada según la FEVI.
IntervenciónAnálisis de los datos de salud registrados en la base de datos Sistema de Información para el Desarrollo de la Investigación en AP (SIDIAP).
Variables principalesDemográficas, FEVI, comorbilidades y uso de fármacos para la IC.
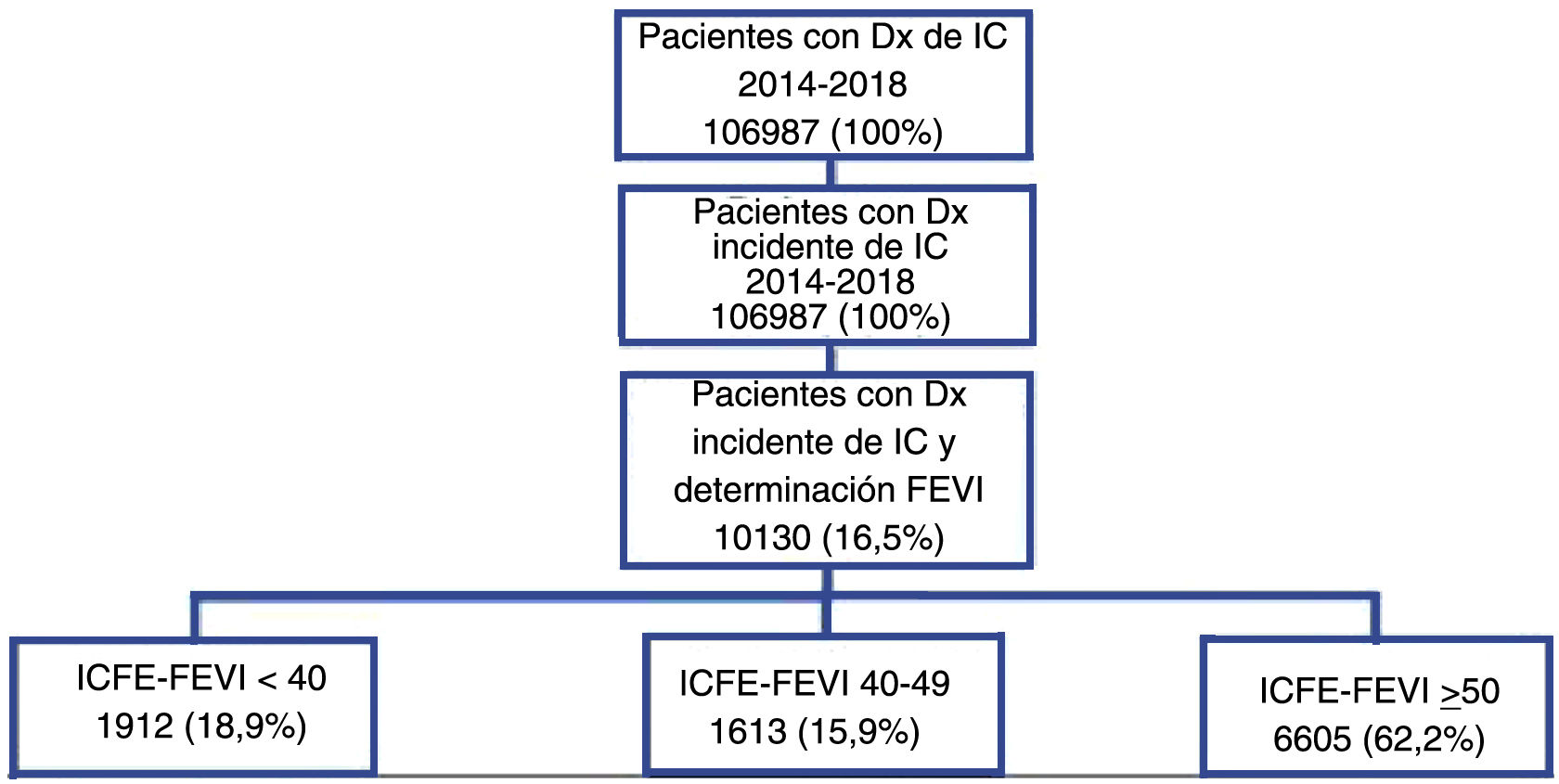
ResultadosSe incluyeron 10.130 pacientes; el 18,9% con FEVI<40 (ICFEr), el 15,9% con FEVI 40-49 (ICFEi) y el 65,2% con FEVI≥50 (ICFEp), este último grupo con mayor proporción de mujeres (57,5%) y una mayor edad media (80,2 años). La población con ICFEi era similar a la de ICFEr en edad, género, comorbilidades o tratamiento. Las comorbilidades más frecuentes eran la hipertensión (78.3%), la dislipemia (54%) y la fibrilación auricular (41,5%). Los tratamientos más frecuentes fueron los β-bloqueantes, con diferencias según la FEVI (FEVIr 1.515 [79,2%], FEVIi 1.142 [70,8%] y FEVIp 3.371 [51,0%]), seguido de los diuréticos de asa (65,7%).
ConclusionesEl tratamiento farmacológico de la IC varía en función de la FEVI. El tratamiento y las características poblacionales de los pacientes con ICFEi son similares a aquellos con ICFEr.
Despite better diagnoses and treatments, heart failure (HF) is an important cause of death in Spain. The objective of this study is to describe the characteristics and treatment of a population with chronic HF classified according to the left ventricular ejection fraction (LVEF). Population-based observational cohort study in Primary Health Care. Catalonia, Spain, during 2014–2018. Adults with HF classified by the LVEF. Analysis of electronic health data registered in SIDIAP (Information System for Research in Primary Care). Demographics, LVEF, comorbidities, and use of drugs for HF. 10,130 patients were included; 18.9% with LVEF<40 (HFrEF), 15.9% with LVEF 40-49 (HFmEF) and 65.2% with LVEF≥50 (HFpEF), this last group with a higher proportion of women (57.5%) and higher mean age (80.2 years-old). People with HFmEF were similar to those with HFrEF in age, gender, comorbidities and treatment. The most frequent comorbidities were hypertension (78.3%), dyslipidaemia (54%) and atrial fibrillation (41.5%). The most frequent pharmacological treatments were β blockers with differences according to the LVEF [HFrEF 1515 (79.2%), HFmEF 1142 (70.8%) and HFpEF 3371 (51%)], followed by loop diuretics (65.7%). HF is a prevalent disease. Having information on LVEF could guide its pharmacological management. The HF population has persistent cardiovascular risk factors and habits. Treatment and population characteristics of patients with HFmEF are similar to those with HFrEF.
La insuficiencia cardíaca (IC) ocupa el sexto lugar dentro de las 15 causas de muerte más frecuente en España, y en Cataluña ocupa el cuarto lugar en consumo de recursos, siendo farmacia y atención primaria (AP) las partidas más importantes de gasto tras la atención hospitalaria1–3. En EE. UU. la prevalencia ha ido en aumento, y en un estudio en Reino Unido se ha descrito una disminución en la edad de aparición de la IC4,5. Aunque se dispone de mejores diagnósticos y medicamentos para su tratamiento, el pronóstico no es bueno, y la morbimortalidad ha aumentado por mayor exposición a factores de riesgo relacionados con su desarrollo (hipertensión arterial [HTA], diabetes mellitus tipo 2 [DM2], enfermedad pulmonar obstructiva crónica [EPOC]), persistencia de hábitos tóxicos, obesidad y envejecimiento poblacional)6.
La clasificación funcional New York Heart Association (NYHA) de la IC orienta sobre la gravedad de los síntomas y la tolerancia al ejercicio7,8. La IC puede ser clasificada en base a la función sistólica del ventrículo izquierdo, es decir, la fracción de eyección del ventrículo izquierdo (FEVI), en rangos de FEVI normal o preservada (≥50%, ICFEp), FEVI reducida (<40%, ICFEr) y FEVI intermedia (40-49%, ICFEi)7,9.
Los grupos farmacológicos con evidencia en ensayos clínicos sobre el pronóstico, disminución en mortalidad e ingresos hospitalarios en IC son: los β-bloqueantes, los inhibidores de la enzima convertidora de la angiotensina (IECA), los antagonistas del receptor de angiotensina II (ARA II) y los antagonistas del receptor mineralocorticoide (ARM)7,9,10. Los diuréticos tiazídicos y de asa mejoran los síntomas de congestión7. En España el sacubitrilo/valsartán (SAC/VAL) está indicado en ICFEr sintomática, péptido natriurético de tipo B (BNP) o fracción N-terminal del pro péptido natriurético cerebral (NT-proBNP) elevados, tasa de filtrado glomerular estimada ≥30ml/min7 y FEVI≤35%11. La ivabradina está indicada en pacientes con ICFEr con FEV ≤35%, disfunción sistólica, ritmo sinusal, frecuencia cardíaca (FC) ≥75/min y en angina crónica estable sintomática, con una FC>60/min asociada al tratamiento estándar con β-bloqueantes, cuando el tratamiento con β-bloqueantes no es tolerado o está contraindicado12. Recientemente se ha autorizado el uso de dapagliflozina en el tratamiento de la ICFEr y se están evaluando otros inhibidores del cotransportador de sodio-glucosa tipo 2 (iSGLT2) en el tratamiento de la IC. Dapagliflozina ha demostrado reducción en la incidencia de la variable combinada de muerte cardiovascular y empeoramiento de la IC13–15.
Las guías de práctica clínica incluyen múltiples recomendaciones para el manejo de la ICFEr7,9,10. Para aquellos pacientes con ICFEp las guías se centran en el control de las comorbilidades como la HTA, fibrilación auricular (FA), cardiopatía isquémica (CI) y DM210. En la Guía Europea de Insuficiencia Cardíaca (ESC 2016) se definió el rango intermedio ICFEi, para estimular investigaciones en sus características fisiopatológicas y tratamiento16.
Debido a que el manejo de la IC es diferente según la FEVI, es necesario caracterizar a los pacientes según este parámetro para poder tomar la decisión sobre qué tipo de tratamiento se les prescribirá. El objetivo del presente estudio era analizar si se determina la FEVI de manera rutinaria en los pacientes con IC que son atendidos en AP, y describir y analizar las diferencias entre las características clínicas y los diferentes tratamientos utilizados en la población con IC clasificada según la FEVI (ICFEr, ICFEi e ICFEp).
MétodosDiseñoEstudio observacional transversal de base poblacional.
Fuente de datosLa información se obtuvo de la base de datos SIDIAP que contiene información seudonimizada procedente de la historia clínica informatizada (ECAP) de AP del Instituto Catalán de la Salud (ICS). El ICS gestiona 279 equipos de AP, con una población de referencia de 5,8 millones de ciudadanos, aproximadamente el 80% de la población catalana. SIDIAP es altamente representativa de toda Cataluña en términos de distribución geográfica, edad, género y práctica clínica habitual17.
Los datos obtenidos corresponden a variables sociodemográficas, medidas antropométricas, índice socioeconómico MEDEA (índice de privación basado en indicadores socioeconómicos que permite detectar áreas con desigualdades socioeconómicas y permite estudiar asociaciones entre indicadores socioeconómicos y desigualdad. Está categorizado en 5 quintiles para población urbana y una categoría de población rural)18, hábitos tóxicos, variables analíticas, características de la IC (se seleccionaron los últimos datos registrados de NYHA y FEVI durante el período de estudio), diagnósticos clínicos (registrados mediante códigos CIE-10: Décima Edición de la Clasificación Internacional de Enfermedades)19, tratamiento farmacológico de la IC prescrito y comedicaciones activas tras del diagnóstico de la IC (registrados mediante códigos ATC20: acrónimo de Anatomical Therapeutic Chemical classification system (tabla S1, datos suplementarios).
PoblaciónPacientes ≥18 años con nuevo diagnóstico de IC durante el período 2014-2018, con al menos 2 meses de seguimiento en SIDIAP y al menos una determinación de FEVI.
Exposición a los grupos farmacológicos para el tratamiento de la ICLa exposición a fármacos se estudió con datos de prescripción activa en ECAP tras diagnóstico de IC para los siguientes tratamientos: IECA/ARA II, β-bloqueantes, diuréticos ARM, diuréticos de asa, otros diuréticos, ivabradina y SAC/VAL.
Análisis estadísticoLas principales variables de interés se describieron mediante frecuencias absolutas y porcentajes para las variables categóricas y media±desviación estándar (DE) para las variables continuas.
Posteriormente, se efectuó un análisis multivariado centrado en estimar aquellos factores más relevantes para clasificar a los pacientes en las diferentes categorías de FEVI. El análisis consistió en 2 fases, primero se seleccionaron las variables que mejor clasifican los pacientes entre los niveles de FEVI mediante el algoritmo de machine learning gradient boosting machine (GBM)21, y posteriormente se ajustó un modelo de regresión multinomial con las variables más importantes del GBM, un total de 13, para estimar los odds ratio (OR) y su intervalo de confianza (IC, método de Wald) del 95% con respecto al FEVI de referencia (FEVIr<40).
Todos los análisis se realizaron con el paquete estadístico R 4.1.
ResultadosDurante el período de estudio 106.987 personas tenían diagnóstico registrado de IC, de los cuales el 57,4% (n=61.406) eran incidentes y 10.130 (16,5%) tenían al menos un registro de FEVI y constituyeron la población de estudio (fig. 1). En la tabla 1 se describen las características sociodemográficas y clínicas de estos pacientes, que tenían una edad media de 78,4 años (DE: 10,9) y el 51,6% eran varones.
Características sociodemográficas y clínicas de la población con diagnóstico incidente de insuficiencia cardíaca y registro FEVI
| n (%) | Pacientes con insuficiencia cardíaca | |||
|---|---|---|---|---|
| Total | Clasificación según FEVI | |||
| n=10.130 | FEVIr<40,n=1.912 (18,9%) | FEVIi 40-49,n=1.613 (15,9%) | FEVIp≥50, n=6.605 (65,2%) | |
| Varones | 5.225 (51,6) | 1.352 (70,7) | 1.066 (66,1)* | 2.807 (42,5)* |
| Edad, media±DE | 78,4±10,9 | 73,8±2,8 | 76,6±11,8* | 80,2±9,5* |
| MEDEA | ||||
| Rural | 1.776 (17,5) | 343 (17,9) | 269 (16,7) | 1.164 (17,6) |
| Urbano | 8.351 (82,4) | 1.568 (82,0) | 1.344 (83,3) | 5.439 (82,3) |
| U4-U5 | 2.983 (29,5) | 525 (27,5) | 474 (29,4) | 1.984 (30,1)* |
| IMC (kg/m2), media±DE | 30,0±5,5 | 28,6±5,1 | 29,5±5,5* | 30,5±5,6* |
| IMC≥30kg/m2 | ||||
| Missing 5,6% | 4.264 (44,6) | 580 (33,7) | 604 (40,0)* | 3080 (48,6)* |
| Hábito tabáquico | ||||
| Missing 1,7% | 3.961 (39,8) | 986 (53,2) | 805 (51,0) | 2.170 (33,3)* |
| Consumo de alcohol de alto riesgo | ||||
| Missing 4,9% | 178 (1,8) | 48 (2,7) | 33 (2,2) | 97 (1,5)* |
| NYHA clase I-II | 2.822 (28,0) | 521 (27,2) | 470 (29,1) | 1.831 (27,7) |
| NYHA clase III-IV | 905 (9,0) | 221 (11,6) | 154 (9,5) | 530 (8,0) |
| NYHA missing 63% | ||||
| Comorbilidades | ||||
| Accidente isquémico transitorio | 174 (1,7) | 24 (1,3) | 21 (1,3) | 129 (2,0)* |
| Anemia ferropénica | 1.140 (11,3) | 155 (8,1) | 160 (9,9) | 825 (12,5) |
| Arteriopatía periférica | 1.068 (10,5) | 232 (12,1) | 184 (11,4) | 652 (9,9)* |
| Accidente cerebrovascular | 960 (9,5) | 164 (8,6) | 160 (9,9) | 636 (9,6) |
| Cardiopatía isquémica | 2.874 (28,4) | 771 (40,3) | 697 (43,2) | 1.406 (21,3)* |
| Diabetes mellitus tipo 2 | 3.744 (37,0) | 709 (37,1) | 617 (38,3) | 2.418 (36,6) |
| Dislipemia | 5.470 (54,0) | 965 (50,5) | 844 (52,3) | 3.661 (55,4)* |
| Fibrilación auricular | 4.200 (41,5) | 649 (33,9) | 650 (40,3)* | 2.901 (43,9)* |
| Hipertensión arterial | 7.930 (78,3) | 1.261 (66,0) | 1.182 (73,3)* | 5.487 (83,1)* |
| Enfermedad pulmonar obstructiva crónica | 1.673 (16,5) | 309 (16.2) | 274 (17,0) | 1.090 (16,5) |
| FG (ml/min/1,73m2), media±DE | ||||
| 45-60 | 62,6±20,0 | 64,9±20,0 | 63,6±20,3* | 61,7±19,9* |
| 30-45 | 2.021 (22,9) | 346 (21,5) | 315 (22,7) | 1.360 (23,4)* |
| <30 | 1.283 (14,6) | 216 (13,4) | 190 (13,7) | 877 (15,1)* |
| Missing 13% | 576 (6,5) | 79 (4,9) | 88 (6,4) | 409 (7,0)* |
| Colesterol total (mg/dl), media±DE | ||||
| <200 | 180,7±42,0 | 177,5±43,5 | 177,0±42,3 | 182,4±41,4 |
| Missing 11,9% | 6.195 (69,5) | 1.101 (71,4) | 992 (72,1) | 4.102 (68,3) |
| Colesterol LDL (mg/dl), media±DE | ||||
| <100mg/dl | 104,0±34,6 | 102,2±36,0 | 101,6±34,7 | 105,0±34,2 |
| Missing 16,3% | 4.175 (49,3) | 752 (52,4) | 676 (52,6) | 2.747 (47,7) |
| Cotratamientos | ||||
| Antagonistas canales de calcio | 2.587 (25,5) | 223 (11,7) | 362 (22,4)* | 2.002 (30,3)* |
| Antiagregantes plaquetarios | 3.800 (37,5) | 894 (46,8) | 763 (47,3) | 2.143 (32,4)* |
| Antiarrítmicos | 3.381 (33,4) | 788 (41,2) | 651 (40,4) | 1.942 (29,4)* |
| Anticoagulantes orales | 3.987 (39,4) | 676 (35,3) | 640 (39,6)* | 2.671 (40,5)* |
| Antidiabéticos | 3.324 (32,8) | 653 (34,2) | 542 (33,6) | 2.129 (32,2) |
| Hipolipemiantes | 5.577 (55,1) | 1.153 (60,3) | 983 (60,9) | 3.441 (52,1)* |
| Nitratos y vasodilatadores | 2.531 (25,0) | 543 (28,4) | 518 (32,1)* | 1.470 (22,3)* |
| Terapia respiratoria | 2.786 (27,5) | 428 (22,4) | 410 (25,4)* | 1.948 (29,5)* |
FG: filtrado glomerular; Hábito tabáquico: incluye fumador y exfumador con respecto a nunca haber fumado; FEVI: fracción de eyección del ventrículo izquierdo; FEVIr: fracción de eyección del ventrículo izquierdo reducida; FEVIi: fracción de eyección del ventrículo izquierdo intermedia; FEVIp: fracción de eyección del ventrículo izquierdo preservada; IMC: índice de masa corporal; MEDEA: índice de privación socioeconómica a partir de datos censales, relacionado con mortalidad, a mayor quintil, situación más desfavorable37; NYHA: New York Heart Association.
En los grupos con FEVIr y FEVIi hubo un mayor porcentaje de varones que de mujeres (el 70,7 y 66,1%, respectivamente) y el grupo con FEVIp eran mayores (80,2 años), siendo la población con ICFEr la más joven (74 años). La población con ICFEp tenía un mayor porcentaje de obesos (48,6%) y la de ICFEr presentaba mayor frecuencia de hábito tabáquico (53,2%). La HTA fue la comorbilidad más descrita en toda la población con IC (78,3%) y con mayor frecuencia en los pacientes con ICFEp (83,1%). La CI era más frecuente en pacientes con ICFEr (40,3%) e ICFEi (43,2%) frente a los pacientes con ICFEp (21,3%). La población con ICFEr se caracterizó por tener menor dislipemia (50,5%), menor fibrilación auricular (33,9%) y mejor función renal (filtrado glomerular: 65ml/min).
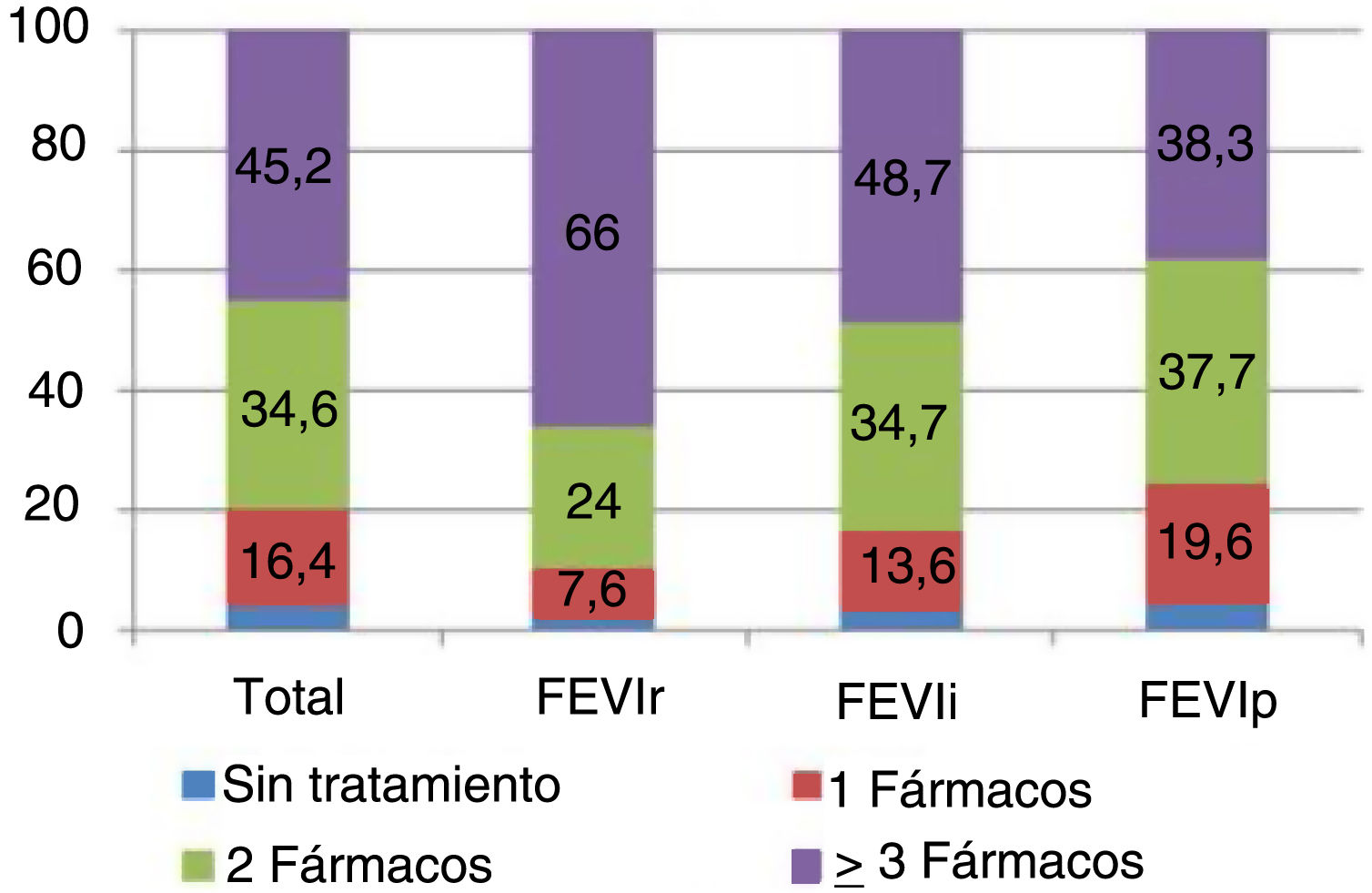
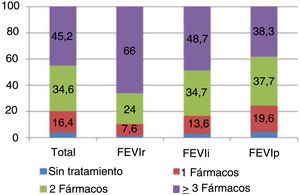
El 3,8% (n=10.130) de la población de estudio no tenía prescrito ningún tratamiento farmacológico para la IC, el 16,4% estaban tratados con un solo fármaco, el 34,6% con 2 fármacos y el 45,2% con al menos 3 fármacos (fig. 2). En el grupo de pacientes con ICFEr, el 66% (n=1.912) recibían al menos 3 fármacos para la IC, de manera que a mayor FEVI se prescribieron un menor número de fármacos para el tratamiento de la IC.
En la tabla 2 se pueden observar los grupos farmacológicos prescritos para el total de pacientes con IC y estratificados según la FEVI tras el diagnóstico. Globalmente, el grupo más frecuentemente prescrito fue IECA/ARA II (69,4%) seguido de los diuréticos de asa (65,7%) y β-bloqueantes (59,5%). En ICFEr se observó el mayor uso de β-bloqueantes (79,2%).
Grupos farmacológicos prescritos
| n (%) | Pacientes con insuficiencia cardíaca | |||
|---|---|---|---|---|
| Totaln=10.130 | Clasificación según FEVI | |||
| FEVIr<40,n=1.912 (18,9%) | FEVIi 40-49*n=1.613 (15,9%) | FEVIp≥50*n=6.605 (65,2%) | ||
| β-bloqueantes | 6.028 (59,5) | 1.515 (79,2) | 1.142 (70,8) | 3.371 (51,0) |
| Diuréticos de asa | 6.656 (65,7) | 1.314 (68,7) | 1.009 (62,6) | 4.333 (65,6) |
| IECA/ARA II | 7.025 (69,4) | 1.425 (74,5) | 1.153 (71,5) | 4.447 (67,3) |
| ARM | 1.813 (17,9) | 853 (44,6) | 305 (18,9) | 655 (9,9) |
| Otros diuréticos | 1.945 (19,2) | 173 (9,0) | 250 (15,5) | 1.522 (23,0) |
| Ivabradina | 374 (3,7) | 185 (9,7) | 73 (4,5) | 116 (1,8) |
| SAC/VAL | 142 (1,4) | 113 (5,9) | 21 (1,3) | 8 (0,1) |
ARM: antagonistas del receptor mineralocorticoide; FEVI: fracción de eyección del ventrículo izquierdo; FEVIi: fracción de eyección del ventrículo izquierdo intermedia; FEVIp: fracción de eyección del ventrículo izquierdo preservada; FEVIr: fracción de eyección del ventrículo izquierdo reducida; IECA/ARA II: inhibidores de la enzima convertidora de angiotensina/antagonistas del receptor de angiotensina II; SAC/VAL: sacubitrilo/valsartán.
Los resultados del análisis multivariado para estimar los factores clínicos que podían presentar una asociación con las diferentes clasificaciones de FEVI, tomando como referencia la FEVIr se muestran en la tabla 3. El sexo masculino presentó una menor probabilidad de presentar FEVIp (OR: 0,43; IC 95%: 0,4-0,5). Una mayor edad (OR: 1,02; IC 95%: 1,01-1,03), la obesidad (OR: 1,67; IC 95%: 1,5-2), la HTA (OR: 1,64; IC 95%: 1,4-2), el tratamiento con otros diuréticos (OR: 1,85; IC 95%: 1,5-2,2), así como con antagonistas de los canales de calcio (ANTCA) (OR: 2,34; IC 95%: 2-3) se asociaron a la FEVIp. El resto de enfermedades y cotratamientos presentaron asociaciones no significativas respecto a los pacientes con FEVIr. Tener una FEVIi no se asociaba al sexo masculino (OR: 0,82; IC 95%: 0,69-0,99) y no hubo diferencias en la edad respecto a FEVIr. Las variables con asociación positiva con la FEVIi fueron la obesidad (OR: 1,3; IC 95%: 1,1-1,5), la CI (OR: 1,26; IC 95%: 1,1-1,5), el tratamiento con ANTCA (OR: 1,8; IC 95%: 1,5-2,2) y otros diuréticos (OR: 1,4; IC 95%: 1,12-1,76). Para el resto de tratamientos de la IC se observaron asociaciones negativas tanto para la FEVIp como para la FEVIi respecto a la FEVIr.
Análisis multivariado de características demográficas, factores de riesgo cardiovascular, comorbilidades y exposición a fármacos en función de los grupos FEVIi y FEVIp con respecto al grupo de referencia FEVIr
| Variable | FEVIi 40-49OR (IC 95%) | Valor de p | FEVIp≥50OR (IC 95%) | Valor de p |
|---|---|---|---|---|
| Edad | 1,00 (0,99-1,01) | 0,218 | 1,02 (1,01-1,03) | <0,001 |
| Sexo, masculino | 0,82 (0,69-0,99) | 0,034 | 0,43 (0,4-0,5) | <0,001 |
| Hábito tabáquico | 0,93 (0,78-1,1) | 0,384 | 1,12 (0,96-1,3) | 0,144 |
| Obesidad | 1,28 (1,1-1,5) | 0,002 | 1,67 (1,5-2) | <0,001 |
| HTA | 1,05 (0,9-1,3) | 0,586 | 1,64 (1,4-2,0) | <0,001 |
| CI | 1,26 (1,1-1,5) | 0,011 | 0,67 (0,6-0,8) | <0,001 |
| β-bloqueantes | 0,75 (0,6-0,9) | 0,002 | 0,40 (0,34-0,5) | <0,001 |
| IECA/ARA II | 0,81 (0,7-0,96) | 0,018 | 0,59 (0,5-0,7) | <0,001 |
| ARM | 0,35 (0,3-0,4) | <0,001 | 0,21 (0,2-0,25) | <0,001 |
| Otros diuréticos | 1,40 (1,12-1,76) | 0,003 | 1,85 (1,5-2,2) | <0,001 |
| Ivabradina | 0,62 (0,5-0,8) | 0,003 | 0,33 (0,24-0,45) | <0,001 |
| SAC/VAL | 0,25 (0,15-0,42) | <0,001 | 0,03 (0,02-0,07) | <0,001 |
| ANTCA | 1,79 (1,5-2,2) | <0,001 | 2,34 (2-3) | <0,001 |
ANTCA: antagonistas canales de calcio; ARM: antagonistas del receptor mineralocorticoide; CI: cardiopatía isquémica; FEVIi: fracción de eyección del ventrículo izquierdo intermedia; FEVIp: fracción de eyección del ventrículo izquierdo preservada; FEVIr: fracción de eyección del ventrículo izquierdo reducida; Hábito tabáquico: fumador y exfumador; HTA: hipertensión arterial; IECA/ARA II: inhibidores de la enzima convertidora de angiotensina/Antagonistas del receptor de angiotensina II; OR: odds ratio; SAC/VAL: sacubitrilo/valsartán.
Todos los OR están ajustados también para antiagregantes plaquetarios, terapia respiratoria, anticoagulantes orales y anemia ferropénica
En nuestro estudio describimos una distribución de la FE similar a la descrita en otros estudios para la ICFEi (15,9%) aunque desarrollados en ámbito hospitalario22. Sin embargo, la proporción de pacientes con ICFEp (65,2%) fue superior a la hallada en varios estudios8,23,24 y similar a la descrita en el estudio de base poblacional sueco de Koh et al.25.
En cuanto a las características sociodemográficas, la edad media en cada grupo de FEVI fue similar a algunos de los estudios mencionados8,24,25, a excepción del estudio de Farré et al. en el que los pacientes de todos los grupos eran más jóvenes, pero eran pacientes seguidos habitualmente en hospitales23. El grupo con mayor proporción de mujeres fue el de ICFEp, similar al de estos estudios, y por ello se halló una menor frecuencia de tabaquismo en este grupo (33,3%) frente al de ICFEi (51%) y ICFEr (53,2%)26.
Desde 2016 la Sociedad Europea de Cardiología clasificó a aquellos pacientes con FE entre el 40-49% como de rango intermedio describiendo semejanzas en cuanto a la etiología isquémica respecto a los pacientes con FE reducida27. Desde entonces múltiples investigaciones se han realizado para no solo describir las comorbilidades y tratamiento de estos pacientes, sino también su pronóstico28. En la cohorte de la SECH Long-Term Registry la ICFEr mostró una mayor tasa de mortalidad al año (8,8%) respecto a la ICFEi (7,6%) y la ICFEp (6,3%).
El registro global de insuficiencia cardíaca congestiva (G-CHF, por sus siglas en inglés) que incluye más de 20.000 pacientes de 40 países distintos presenta datos de una población más joven (edad media: 63 años) y con mayor prevalencia de ICFEr (50%). Los datos de este registro son en un 30% de pacientes hospitalizados por IC, a diferencia del nuestro que es un registro de AP29.
La FEVI es un parámetro diagnóstico y pronóstico que permite clasificar la IC en 3 grupos30: ICFEr, ICFEi e ICFEp, sin que exista evidencia de que estos grupos sean fisiopatológicamente independientes o indiquen diferentes fases de la historia natural de la enfermedad22. Ecográficamente resultados con una FEVI preservada no descartan una disfunción ventricular, y su medida aislada no puede guiar el tratamiento farmacológico31. La clasificación NYHA es una herramienta que ayuda a estimar la limitación funcional de los pacientes con IC y orienta la terapia farmacológica32. En nuestro estudio el registro de la NYHA era muy bajo (no descrita en el 63% de los pacientes) y esto fue similar para los tres grupos con IC clasificados según FEVI, lo que dificulta la interpretación y la comparación de nuestros resultados con otros estudios. Teniendo en cuenta que son datos de AP, la prevalencia de estadios NYHA 3-4 (9%) es menor que la recogida en la cohorte de la SECH Long-Term Registry (26%)28. Una explicación podría ser que los pacientes con estadios más avanzados y mayor complejidad en su tratamiento son seguidos en el ámbito hospitalario, y por eso no disponemos de sus registros. En la base de datos italiana describen tan solo un cuarto de la población con IC (26%) con seguimiento exclusivo por cardiología33.
La comorbilidad más frecuente en todos los grupos fue la HTA, de forma similar a otros estudios con prevalencias hasta del 90% en pacientes con ICFEp, como se recoge en una revisión sistemática reciente34 o en el ESC Heart Failure Long-Term registry, con una prevalencia del 67% de HTA tratada28. Nuestra prevalencia de DM fue más elevada que en el registro italiano y en el registro multinacional previamente mencionados (37 frente al 30%)29,33, así como mayor la prevalencia de hábito tabáquico (40%) respecto al registro multinacional (inferior al 10%).
Respecto al manejo farmacológico de la IC, los grupos terapéuticos más frecuentes fueron los IECA/ARA II, β-bloqueantes, diuréticos de asa y ARM, puesto que son los fármacos recomendados. Se encontraron diferentes proporciones en los grupos según FEVI, con un uso de ARM, SAC/VAL o ivabradina mucho mayor en ICFEr respecto a ICFEi y ICFEp, también siguiendo las directrices de las guías y similar al registro ESCHF Long-Term Registry7,9,10,28. En el manejo de la ICFEp es donde se observó mayor tendencia a la prescripción de ANTCA, lo que puede deberse a que la HTA fue la comorbilidad más prevalente (83,1%), y la menor de antiarrítmicos (el 29,4% en ICFEp frente al 41,2% en ICFEr y el 40,4% en ICFRi). En el ESCHF Long-Term Registry los pacientes con ICFEp tenían mayor prescripción de diuréticos que los de ICFEi al igual que en nuestra cohorte de pacientes28.
La enfermedad coronaria es la principal etiología en la ICFEr e ICFEi. Tal y como se observó en nuestro estudio los pacientes con FEVIi presentaron una asociación a la CI (OR: 1,26; IC 95%: 1,1-1,5), que no apareció en aquellos con una FEVIp 0,67; IC 95%: 0,6-0,8)25,35.
Con la introducción de los iSGLT2 en el arsenal terapéutico para el manejo de la IC es esperable que en el futuro haya cambios en el tratamiento farmacológico de estos pacientes14,15,36,37.
Fortalezas y limitacionesLa base de datos SIDIAP ofrece ventajas considerables con respecto al tamaño de la muestra y alta representatividad de la población estudiada, minimizando sesgos de memoria y largos períodos de seguimiento, lo que permite realizar estudios farmacoepidemiológicos fiables con menor coste y tiempo38. Sin embargo, estos registros pueden no ser completos para algunas variables y en el caso específico de este estudio el 83,5% de la población con diagnóstico incidente de IC quedó fuera del análisis por carecer de descripción de la FEVI. Dentro del global de la población en Cataluña, el 20% que no pertenece a los centros del ICS no fue incluida en el estudio.
La base de datos SIDIAP es una base de atención primaria por lo que se podría pensar que aquellos pacientes más graves tienen un seguimiento exclusivamente hospitalario, si bien la prescripción y los tratamientos crónicos son manejados desde AP, por lo que creemos que los datos mostrados en este estudio son un reflejo de los pacientes con IC en Catalunya.
No realizamos el seguimiento de los pacientes según su clasificación acorde a la FEVI o los cambios que se pudieron haber producido en la misma por lo que no podemos estimar diferentes resultados en mortalidad u otras variables como ingresos hospitalarios que serían de interés para los pacientes con IC22,28,39.
ConclusionesLa IC puede ser clasificada según la FEVI, ayudando al clínico en su manejo terapéutico.
Este estudio permite observar las características clínicas y el tratamiento estratificado según FEVI de los casos incidentes de IC en Cataluña, aportando información no solo acerca de los grupos más estudiados FEVIr y FEVIp sino sobre aquellos con FEVIi cuya caracterización clínico-terapéutica aún carece de consenso científico.
Con la base establecida en nuestro estudio, se podrían realizar estudios prospectivos para evaluar la eficacia del tratamiento respecto a la mortalidad por IC y al número de ingresos hospitalarios por reagudizaciones de la IC.
La población con ICFEi se asemeja a la que presenta ICFEr en tratamiento, comorbilidades, edad, género y persistencia de factores de riesgo cardiovascular, mientras que el grupo con mayor proporción de pacientes, mayor edad, obesidad y población femenina es el de ICFEp.
En este estudio los IECA/ARA II, diuréticos de asa y β-bloqueantes fueron los grupos farmacológicos de uso más frecuente para el tratamiento de IC. Otros diuréticos y ANTCA se asociaron a una mayor prescripción en los pacientes con FEVIp y SAC/VAL, ivabradina, ARM en aquellos con FEVIi y FEVIr. Evaluar la eficacia y seguridad del uso de estos fármacos según la FEVI podría ayudar en el consenso del tratamiento con mejor precisión en su uso.
- •
Los pacientes con insuficiencia cardíaca (IC) pueden ser clasificados según su fracción de eyección ventricular izquierda (FEVI), sin una clara evidencia del tratamiento basado en esta clasificación.
- •
La (IC) con fracción de eyección ventricular reducida (ICFEr) es un problema de salud pública debido al riesgo incrementado de mortalidad asociado.
- •
La descripción de las características sociodemográficas y clínicas de una larga cohorte de pacientes con IC clasificada en función de la FEVI (preservada ICFEp, intermedia ICFEi o reducida ICFEr) y de los diferentes tratamientos farmacológicos recibidos por dichos pacientes.
- •
Una estimación clínica y farmacológica de los factores asociados con las 3 clasificaciones basadas en la FEVI: ICFEp, ICFEi e ICFEr.
Este estudio fue presentado como trabajo del Máster oficial de Farmacología de la Universitat Autònoma de Barcelona (Dioselina Díaz Baena, 2019). Los datos se obtuvieron a partir de una solicitud del Programa de Armonización Farmacoterapéutica del Área del Medicamento de CatSalut.
AutoríasMGS: Ha participado en la redacción del protocolo, interpretación de los datos, redacción del artículo y da su aprobación para la versión final enviada para publicación.
DDB: Ha participado en la redacción del protocolo e interpretación de los resultados obtenidos, así en la redacción del artículo y da su aprobación para la versión final enviada para publicación.
DO: Ha participado en el diseño y análisis de los datos, así como en la revisión crítica del contenido intelectual y da su aprobación para la versión final enviada para publicación.
AGL: Ha participado en la concepción, interpretación de resultados y redacción del articulo y da su aprobación para la versión final enviada para publicación.
RM: Ha participado en la concepción, diseño y adquisición de los datos. Ha participado en la interpretación de los resultados y en la revisión crítica del contenido intelectual y da su aprobación para la versión final enviada para publicación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.