Presentamos el caso de un paciente de 76 años, ingresado en la Unidad de Cuidados Críticos, en el que, en el transcurso de las primeras horas tras la implantación de un marcapasos definitivo, sufre un cuadro de shock hemodinámico severo, objetivándose hemotórax masivo en el lado del implante, siendo diagnosticado de pseudoaneurisma en una rama dependiente de la arteria mamaria derecha, mediante tomografía computarizada, y tratado a través de abordaje endovascular.
We present the case of a 76-year-old patient, admitted to the Critical Care Unit, in which, in the course of the first hours after the implantation of a permanent pacemaker, he suffered a picture of severe hemodynamic shock, showing massive hemothorax in the side of the implant, being diagnosed of pseudoaneurysm in a dependent branch of the right mammary artery, by means of computed tomography, and treated through endovascular approach.
Presentamos el caso de un paciente de 76 años, pluripatológico, con antecedentes de hipertensión arterial, dislipemia, fibrilación auricular (FA) crónica, diabetes mellitus, SAHOS, enfermedad renal crónica, e intervenido hace 20 años de revascularización miocárdica mediante bypass arteria mamaria izquierda-arteria descendente anterior y arteria radial izquierda-rama marginal. Ingresa en la Unidad de Cuidados Críticos (UCI) de nuestro hospital tras presentar un cuadro de pérdida de conciencia, con presencia de FA a 60 latidos/minuto con QRS ancho en el primer electrocardiograma obtenido, recuperándola asociada a episodio, de corta duración, de rigidez y desviación de la mirada a la derecha. Se realiza tomografía computarizada de cráneo que descarta lesiones agudas. Dada la estabilidad clínica del paciente se traslada a planta de hospitalización de Neurología para continuar estudio. Por sus antecedentes y el primer electrocardiograma registrado, se realiza ecocardiografía, que informa de función sistólica conservada, pero con defectos segmentarios de la contractilidad, y cateterismo, en el que se objetiva que los puentes están permeables y la arteria coronaria derecha presenta una oclusión crónica. El paciente presenta un episodio de taquicardia a 140 latidos/minuto con QRS ancho, decidiéndose su traslado a UCI de nuevo para monitorización y tratamiento. Sin embargo, al llegar a UCI, el paciente sufre una taquicardia ventricular sin pulso y, finalmente asistolia, por lo que se inician maniobras de reanimación avanzadas (RCP), con la intubación del paciente, y consiguiendo un ritmo cardíaco consistente en FA rápida. Es valorado de forma urgente por Cardiología, quien considera la taquicardia como un artefacto, y que el diagnóstico del paciente son pausas prolongadas con bloqueo alternante de rama, con una FA de base, por lo que recomiendan la implantación de un marcapasos definitivo. Posteriormente al cuadro de asistólica y RCP, se reduce la sedación del paciente, objetivando exploración neurológica sin alteraciones, logrando destete progresivo y extubación. Se programa, preferentemente, para implantación de marcapasos definitivo VVIR Biotronik (Biotronik, Berlín, Alemania, Europa) por la vena subclavia derecha, por elección del cirujano, mediante técnica de Seldinger, y debido a que no progresaba el cable a través de la vena cefálica, bajo anestesia local, sin otras incidencias, y con buenos parámetros agudos. El paciente estaba en ese momento antiagregado con aspirina 100mg/día y con clexane 60mg/12 h, sin dosis desde 12 h previas a la cirugía.
Sin embargo, a las dos h tras el implante, el paciente presenta deterioro hemodinámico súbito con necesidad de fármacos vasoactivos y ventilación mecánica no invasiva, con imagen de posible hemotórax derecho en radiografía de tórax, con atelectasia de dicho pulmón. Además, por la anemización franca se trasfunden 3 concentrados de hematíes. Nos avisan al equipo cardiovascular de guardia, que ante la imagen de la radiografía y, con el objetivo de localizar el origen de dicho sangrado, solicitamos una tomografía de tórax con contraste urgente. En dicha prueba de imagen, se objetiva hemotórax derecho severo, sin visualizar una extravasación clara de contraste a nivel de la arteria subclavia, pero con alta sospecha de ser la responsable del sangrado. Debido a los antecedentes de cirugía cardíaca previa del paciente, con los injertos permeables, y la situación urgente del cuadro con un sangrado activo, se comenta con Radiología Vascular, quienes mediante angiografía localizan un pseudoaneurisma en una rama dependiente de la arteria mamaria derecha, canalizándose y embolizándola con Onyx (Medtronic, Minneapolis, Minnesota, Estados Unidos), con ausencia de flujo en el control realizado.
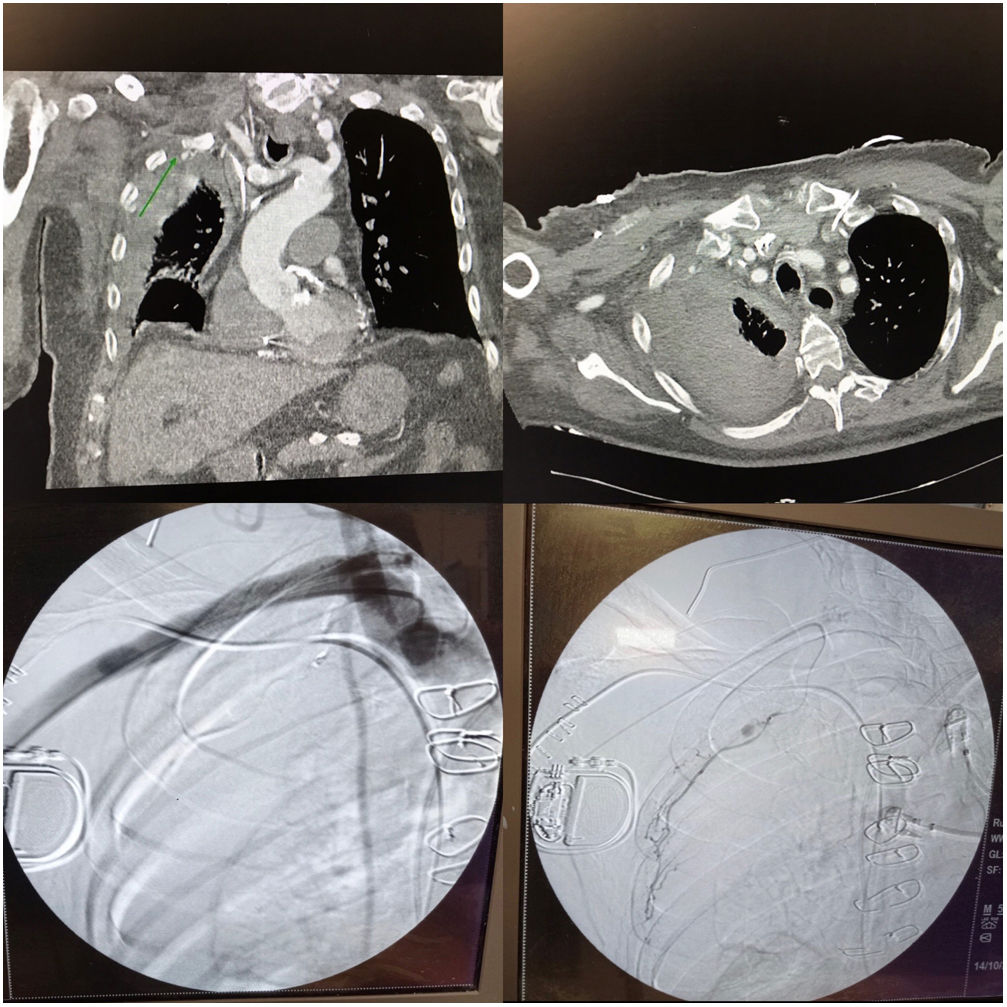
Posteriormente, el paciente precisó de trasfusión de 2 concentrados de hematíes, y fue posible la retirada progresiva de soporte vasoactivo. Una vez estable, fue dado de alta de UCI y trasladado a la planta de hospitalización de Medicina Interna para continuar con sus cuidados. En dicha planta, el paciente evolucionó de forma lenta, pero progresiva, con cierta dificultad respiratoria, con persistencia de atelectasia más derrame pleural derecho, siendo valorado por Cirugía Torácica que no ve beneficio en la colocación de un drenaje por la probable condensidad del mismo (fig. 1).
Las dos imágenes superiores corresponden al TC diagnóstico, señalando en la imagen superior izquierda con una flecha verde el pseudoaneurisma de la arteria mamaria interna derecha, posible origen del sangrado. En las dos imágenes inferiores se muestra la angiografía terapéutica, la última con sustracción, en la que se ha pasado la guía por la mamaria y por su rama afectada. El color de la figura solo puede apreciarse en la versión electrónica.
Todo procedimiento quirúrgico conlleva sus riesgos, incluso la implantación de un marcapasos, añadiendo el componente de indicación preferente de la cirugía y el grado de comorbilidad y fragilidad del paciente de este caso, en el que la indicación de colocación estaba validada por Cardiología. Cabe destacar que, actualmente, la implantación de un marcapasos es una cirugía con una alta seguridad, una mortalidad muy baja y una tasa de complicaciones asociadas, según algunos estudios, entre un 6 y un 9%. Sin embargo, en la aparición de dichas complicaciones, intervienen varios factores, por ejemplo1:
- –
La experiencia del implantador y del servicio. Según algunos estudios, un operador experimentado en la implantación de marcapasos presenta una tasa de aparición de complicaciones asociadas inferior al 2%.
- –
El tipo de acceso vascular, bien punción de la vena subclavia, ecoguiada o no ecoguiada, bien por disección de la vena cefálica.
- –
El tiempo quirúrgico empleado para la colocación del marcapasos. Generalmente a menor experiencia del implantador, mayor tiempo quirúrgico1.
En cuanto a los últimos factores anteriores, no hay ningún estudio que haya demostrado la superioridad de un acceso vascular sobre todo. De hecho, en implantadores experimentados, las tasas de neumotórax, que es una de las complicaciones más importantes asociadas a la punción de la vena subclavia es muy baja, apareciendo en un paciente de un estudio de 743 implantes. Por otra parte, en ese mismo estudio, se demostró que un tiempo superior a 30 min, conllevaba un riesgo mayor de aparición de complicaciones, pero que estas complicaciones eran generalmente en forma de dislocación del electrodo y hematoma en el bolsillo del generador. Como conclusiones principales de dicho estudio, se demostraron como factores con significación estadística para la aparición de complicaciones, una baja experiencia del operador y un paciente en insuficiencia cardíaca en el momento del implante2.
En otro estudio centrado en las complicaciones tras implantación de marcapasos, con una tasa de hasta el 10%, se extrajeron los siguientes factores de riesgo:
- -
Sexo femenino.
- -
Índice de masa corporal bajo.
- -
Tasa de implantaciones por operador inferior a 50 al año y del centro inferior de 750.
- -
Dispositivo de doble cámara, upgrade y/o revisión de cable.
- -
Carácter urgente del procedimiento3.
Por tanto, es evidente que la cirugía del marcapasos, y los dispositivos en general, han mejorado mucho llegando a ser una cirugía muy segura hoy en día, pero que no está exenta de complicaciones, algunas de ellas muy graves, por lo que no hay que olvidarse de ellas, tanto en la valoración preoperatoria, en la indicación como en la evolución postoperatoria precoz y tardía. Una de estas complicaciones graves, aunque poco frecuente, es la que se presenta en este caso, en la que ha resultado vital un diagnóstico precoz y la posibilidad de disponer de un tratamiento endovascular eficaz y mínimamente agresivo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.