Las técnicas de imagen cardiovascular han revolucionado el manejo de la aterosclerosis coronaria. Gracias a ellas, la valoración de la presencia y extensión de la enfermedad aterosclerótica en los diferentes territorios arteriales es mucho más sencilla, contando con la ventaja de que se trata de técnicas no invasivas. En este capítulo, se recogen de manera resumida la utilidad de las diferentes modalidades de imagen cardiovascular en el diagnóstico y la estratificación pronóstica del paciente cardiovascular.
Cardiovascular imaging techniques have revolutionized the management of coronary atherosclerosis. Due to this, the assessment of the presence and extension of atherosclerotic disease in the different arterial territories is much simpler, with the advantage that they are non-invasive techniques. This chapter summarises the usefulness of the different cardiovascular imaging modalities in the diagnosis and prognostic stratification of the cardiovascular patient.
La aterosclerosis es una enfermedad progresiva, que comienza desde las primeras décadas de la vida, y que puede llegar a desarrollar complicaciones cardiovasculares, como el síndrome coronario agudo, o la muerte súbita cardiaca, entre otras1. En consecuencia, la detección de la aterosclerosis en su fase subclínica es fundamental para poder intensificar el tratamiento y el control de los factores de riesgo, y de esta forma disminuir la morbilidad y la mortalidad asociada a las enfermedades cardiovasculares1,2.
Las guías de práctica clínica recomiendan la estratificación de riesgo para determinar la probabilidad de que un paciente sufra un evento cardiovascular aterosclerótico, de tal forma, que a mayor riesgo, el tratamiento deberá ser más intensivo3. La estratificación de riesgo propuesta por la Sociedad Europea de Cardiología se basa en la tabla SCORE (Systematic Coronary Risk Estimation), en la que se tienen en cuenta diferentes variables clínicas (edad, sexo, fumador), de la exploración física (presión arterial sistólica) y analíticas (colesterol/colesterol HDL). Además, hay determinadas circunstancias (evento cardiovascular aterosclerótico previo, diabetes, enfermedad renal crónica, hipercolesterolemia familiar) en los que no hace falta realizar el cálculo SCORE, ya que directamente entraría en la categoría de riesgo cardiovascular alto o muy alto, según los casos (tabla 1)3. Sin embargo, los sistemas tradicionales de estratificación no son capaces de detectar adecuadamente el riesgo de desarrollar complicaciones cardiovasculares hasta en un 30% de los eventos, sugiriendo la necesidad de buscar parámetros subrogados que permitan una mejor identificación del riesgo. De hecho, las guías señalan que existen determinados condicionantes/situaciones que hay que tener en cuenta, ya que su presencia puede aumentar el riesgo cardiovascular. Estos condicionantes/situaciones pueden ser clínicas, sociales, pero también resultados obtenidos de las pruebas de imagen (tabla 1)3.
Estratificación de riesgo cardiovascular y factores modificadores de riesgo de acuerdo con las Guías de la Sociedad Europea de Cardiología y la Sociedad Europea de Aterosclerosis de 2019
| Categorías de riesgo cardiovascular | |
| Muy elevado | Prevención secundaria (evento aterosclerótico previo a nivel cardiaco, cerebral o enfermedad arterial periférica) clínico o documentado por imagen (placa significativa en coronariografía o TAC coronario con ≥ 2 vasos principales con lesiones significativas o placa significativa en ecografía carotídea).Diabetes con lesión microvascular (microalbuminuria, retinopatía o neuropatía) o ≥ 3 factores de riesgo adicional o diabetes tipo 1 de inicio precoz y larga duración (> 20 años).Enfermedad renal crónica severa (filtrado glomerular < 30 mL/min/1,73 m2).Hipercolesterolemia familiar con evento aterosclerótico previo u otro factor de riesgo mayor.SCORE ≥ 10%. |
| Elevado | Factores de riesgo aislados muy elevados (colesterol total > 310 mg/d; colesterol LDL > 190 mg/d; presión arterial ≥ 180/110 mmHg).Hipercolesterolemia familiar sin otros factores de riesgo mayores.Diabetes sin daño microvascular, con una duración ≥ 10 años u otro factor de riesgo adicional.Enfermedad renal crónica severa (filtrado glomerular 30-50 mL/min/1,73 m2).SCORE ≥ 5-10%. |
| Moderado | Diabéticos en pacientes jóvenes (diabetes tipo 1 < 35 años; diabetes tipo 2 < 50 años), con duración < 10 años, sin otros factores de riesgo.SCORE ≥ 1-5% |
| Bajo | SCORE < 1% |
| Factores que modifican el riesgo cardiovascular | |
| Clínicos | De imagen |
| Baja clase socioeconómicaObesidadSedentarismoEstrésHistoria familiar de enfermedad cardiovascular prematura (varones/mujeres < 55/60 años)Enfermedades inflamatorias crónicas mediadas por inmunidadEnfermedad psiquiátrica graveTratamiento por VIHFibrilación auricularSíndrome de apnea obstructiva del sueñoHígado graso no alcohólico | Hipertrofia ventricular izquierda (electrocardiograma, ecocardiograma, resonancia magnética).Carga de placa arterial en ecografía carotídea o femoral.Índice de calcio coronario en TAC. |
Tomada de Mach et al.3.
Las técnicas no invasivas de imagen permiten la detección de la aterosclerosis subclínica en los diferentes lechos vasculares, desde un punto de vista tanto anatómico, como funcional, y permiten realizar una aproximación individual de la enfermedad cardiovascular aterosclerótica, que va más allá del simple análisis de la presencia de los diferentes factores de riesgo. De esta forma, se puede reasignar el riesgo en sujetos asintomáticos que tienen un riesgo cardiovascular aparentemente bajo o moderado1-3. Por lo tanto, las técnicas no invasivas de imagen suponen una ventana de oportunidad, ya que permiten realizar una mejor clasificación del riesgo cardiovascular de manera individualizada, identificando a aquellos pacientes se beneficiarían más de una intervención más intensiva, pero también a aquellos individuos que tienen un riesgo cardiovascular realmente bajo, y en los que simple consejos sobre los cambios en el estilo de vida serían suficientes como medida de prevención cardiovascular3-5.
En este sentido, la evaluación ecográfica de la carga de placa arterial carotídea o femoral, así como del calcio coronario mediante TAC podrían considerarse en la evaluación de pacientes en prevención primaria, como un modificador del riesgo cardiovascular3. Por lo tanto, se está produciendo un cambio en el paradigma del estudio de la aterosclerosis, desde los marcadores indirectos (factores de riesgo cardiovascular, factores sociales, etc.), al estudio directo de las placas (placa vulnerable, severidad de las estenosis, carga global de aterosclerosis), y desde la búsqueda de afectación en un único territorio vascular, a la búsqueda de la carga de aterosclerosis en los diferentes lechos vasculares3,5.
Ultrasonidos carotídeosLos ultrasonidos doppler son el método más común para determinar la presencia de aterosclerosis carotídea. Tanto las placas carotídeas, como las estenosis de las arterias carotídeas son fácilmente detectadas por esta técnica debido a que son arterias muy superficiales. En cambio, la medición del grosor íntima-medio carotídeo es más complejo, debido a diferencias en la definición precisa de los límites para considerar si el grosor se encuentra incrementado de acuerdo con el segmento analizado, si se considera el grosor medio o el grosor máximo, si se mide la arteria desde un único ángulo o varios ángulos, si se considera la parte interna o externa de la arteria, o si se emplea un sistema automático o manual de medición6.
Datos de los estudios Framingham7, MESA (Multi-Ethnic Study of Atherosclerosis)8 y ARIC (Atherosclerosis Risk In Communities)9 muestran que la detección de placas carotídeas mejora la reclasificación neta en un 7-10% en la población de edad media10. Aunque se ha reportado que la detección del calcio coronario puede ser un mejor método para mejorar la estimación del riesgo cardiovascular que los ultrasonidos carotídeos, ambos proporcionan un valor añadido a la simple valoración de los factores de riesgo cardiovascular10,11. Más interesante resulta la medición de la carga de placa arterial carotídea por ultrasonidos, que permite detectar de una manera sencilla la presencia de aterosclerosis, y se asocia con un mayor riesgo de enfermedad cardiovascular11.
Aunque varios estudios han mostrado que tanto el aumento del grosor íntima-medio carotídeo, como la placa carotídea se asocian con la presencia de otros factores de riesgo y han mostrado su utilidad en la reclasificación de pacientes aparentemente con un riesgo cardiovascular intermedio12, la detección por ultrasonidos de la placa carotídea tiene una mayor capacidad de discriminación para predecir futuros eventos cardiovasculares que la medición del grosor íntima-media carotídeo13. El estudio BioImage (A Clinical Study of Burden of Atherosclerotic Disease in an At-Risk Population) objetivó que la carga de placa carotídea mejoraba la predicción de riesgo y la reclasificación en comparación con los factores de riesgo cardiovascular11, de tal forma, que a mayor carga de placa aterosclerótica, mayor riesgo de eventos cardiovasculares.
Recientemente, se han presentado las recomendaciones de la Sociedad Americana de Ecocardiografía sobre la determinación de la placa arterial carotídea por ultrasonidos (2D, 3D) para la caracterización de la aterosclerosis y la evaluación del riesgo cardiovascular14. En este consenso se clasifican a los sujetos en cuatro grados, en función de la presencia de placas carotídeas, y la altura de las mismas, para estratificar su riesgo cardiovascular:
- -
Grado 0: no placa carotídea = pacientes de bajo riesgo.
- -
Grado i: placa con altura < 1,5 mm = pacientes de riesgo bajo.
- -
Grado ii: placa con altura ≥ 1,5 mm o grosor íntima-media carotídeo ≥ 1,5 mm = pacientes de riesgo intermedio.
- -
Grado iii: placa con altura ≥ 2,5 mm o grosor íntima-media carotídeo ≥ 2,5 mm = pacientes de riesgo elevado.
En los pacientes con riesgo intermedio o elevado, se debe valorar además la presencia de parámetros modificadores de lesión de la placa y vulnerabilidad del paciente (neovascularización, ecolucencia).
Las guías europeas para el manejo del paciente con dislipemia señalan que se debe considerar la realización de la ecografía arterial para la determinación de la carga de placa arterial carotídea, como un modificador del riesgo cardiovascular en sujetos con riesgo bajo o moderado (recomendación IIa, nivel de evidencia B)3.
Ultrasonidos femoralesAntes de la realización de los ultrasonidos a nivel femoral, es importante realizar una adecuada exploración física, que incluya la detección de los pulsos de los miembros inferiores, así como la auscultación de posibles soplos, y por supuesto, la realización del índice tobillo-brazo. Un índice tobillo-brazo < 0,90 es diagnóstico de enfermedad arterial de las extremidades inferiores. Un índice tobillo-brazo < 0,90, así como uno > 1,40, que indicaría una mayor rigidez arterial, son predictores de una mayor morbimortalidad cardiovascular, y exigen un control intensivo de los factores de riesgo3.
La formación de placas a nivel de la arteria femoral es un marcador subrogado de enfermedad aterosclerótica subclínica1. Algunos estudios han objetivado que los cambios ateroscleróticos ocurren de manera más precoz en las arterias femorales que en otros lechos vasculares, por lo que podrían aportar una información más precisa acerca de la extensión de la aterosclerosis, que el análisis aislado de las carótidas1,15,16. Por ejemplo, datos del estudio PESA (Progression of Early Subclinical Atherosclerosis) muestran una mayor afectación de las arterias femorales que de las carótidas en pacientes en edad media asintomáticos17. Incluso los resultados del estudio AWHS (Aragon Workers’ Health Study), muestran una mayor afectación de las arterias femorales que de las arterias coronarias18.
No solo se ha demostrado un mayor riesgo de calcificación coronaria en pacientes con afectación de las arterias femorales18, sino que en un reciente trabajo realizado en sujetos de edad media sin enfermedad cardiovascular previa, aquellos pacientes que presentaron complicaciones cardiovasculares durante el seguimiento presentaban más frecuentemente irregularidades en la superficie y ulceraciones en las placas de las arterias femorales1. Por lo tanto, el análisis de la arteria femoral permite una detección más temprana de la aterosclerosis que el análisis de la carótida, y presenta una mayor asociación con los factores de riesgo cardiovascular y el desarrollo de la aterosclerosis10,18,19. No obstante, un análisis combinado de la carga de placa a nivel femoral y carotídeo podría ser de gran utilidad para la reclasificación del riesgo cardiovascular en sujetos asintomáticos20.
A pesar de todos estos datos, el examen con ultrasonidos de las arterias femorales para la modificación del riesgo no se suele realizar de manera rutinaria en la práctica clínica. Las guías europeas para el manejo del paciente con dislipemia señalan que se debe considerar la realización de la ecografía arterial para la determinación de la carga de placa arterial femoral como un modificador del riesgo cardiovascular en sujetos con riesgo bajo o moderado (recomendación IIa, nivel de evidencia B)3.
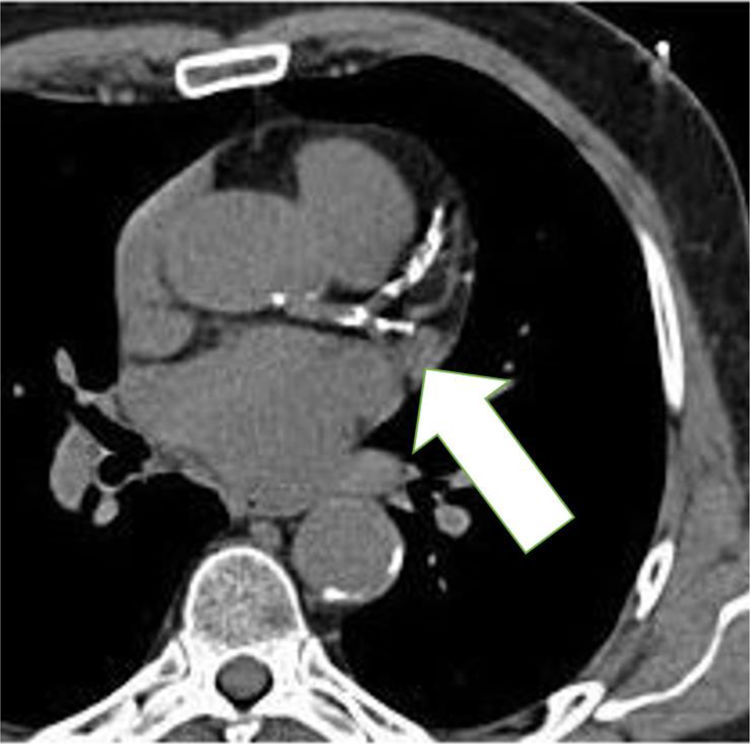
Score de calcio coronarioDesde hace muchos años conocemos que las placas de ateroesclerosis coronaria pueden calcificarse y que esta calcificación se puede ver mediante rayos X. Las técnicas han ido evolucionando de tal forma que, hoy en día, la cuantificación del calcio presente en las placas de aterosclerosis coronaria (el denominado score de calcio coronario) se puede considerar como un test médico rutinario (fig. 1). Su bajo coste, rápida realización, el no necesitar el empleo de agentes de contraste intravenosos y la baja radiación a que es sometido el paciente, han propiciado su rápida popularización. El score de calcio coronario nos sirve tanto para establecer el diagnóstico de ateroesclerosis coronaria (ya que si hay calcio hay placa), como para estratificar el pronóstico cardiovascular.
El score de calcio coronario es una buena herramienta para establecer la existencia de ateroesclerosis. Debemos tener en cuenta que nos informa fundamentalmente de la presencia de ateroesclerosis y de su extensión en el árbol coronario. Sin embargo, es una herramienta que no nos informa directamente acerca de la existencia ni de la severidad de posibles estenosis coronarias. En un estudio de grandes dimensiones realizado en nuestro país, se pudo comprobar cómo el 25% de varones y el 5% de mujeres, todos asintomáticos desde el punto de vista cardiovascular y con una edad media en torno a los 45 años, tenían calcificaciones en sus arterias coronarias17. Este hallazgo es mucho más prevalente en poblaciones especiales, como los pacientes con hipercolesterolemia familiar21.
Sin embargo, creemos correcto considerar que el papel más importante del score de calcio coronario es como elemento pronóstico. Podemos decir que si existe calcio en las arterias coronarias aumenta el riesgo cardiovascular. Tanto es así que las últimas guías de manejo de las hiperlipidemias de la Sociedad Europea de Cardiología usan este score tanto para modular la estimación del riesgo, como para clasificar en diferentes grupos de riesgo a los pacientes3. El score de calcio coronario, por sí mismo, es útil para hacer una estratificación pronostica, pero también ha demostrado mejorar la precisión pronostica cuando se emplea asociado a una escala de riesgo o a un marcador bioquímico22. Debemos tener en cuenta que no solo es importante tener o no tener calcio las arterias coronarias, sino que su cuantificación es crucial: cuanto más calcio tengamos y mayor sea su velocidad de depósito en nuestras arterias coronarias, peor será nuestro pronóstico.
Angio-TAC coronarioEl angio-TAC (tomografía axial computadorizada) coronario es una técnica de imagen cardiovascular que se ha venido usando desde hace más de 10 años. Es capaz de hacer una coronariografía de forma no invasiva en un corto periodo de tiempo y con una radiación recibida por el paciente cada vez menor gracias al avance de la tecnología. Sin embargo, es una prueba que requiere la administración de contraste yodado intravenoso. Con una gran precisión, detecta y cuantifica la presencia de estenosis coronarias cuando la comparamos con la coronariografía invasiva convencional23. Se ha demostrado su utilidad en la detección y cuantificación de estenosis coronarias en numerosos estudios. Además, el angio-TAC coronario presentan una gran ventaja que a veces podemos olvidar: es una de las pocas técnicas de imagen cardiovascular que es capaz de ver la pared de la arteria coronaria. Y es precisamente en esa pared el lugar en donde se desarrolla la aterosclerosis.
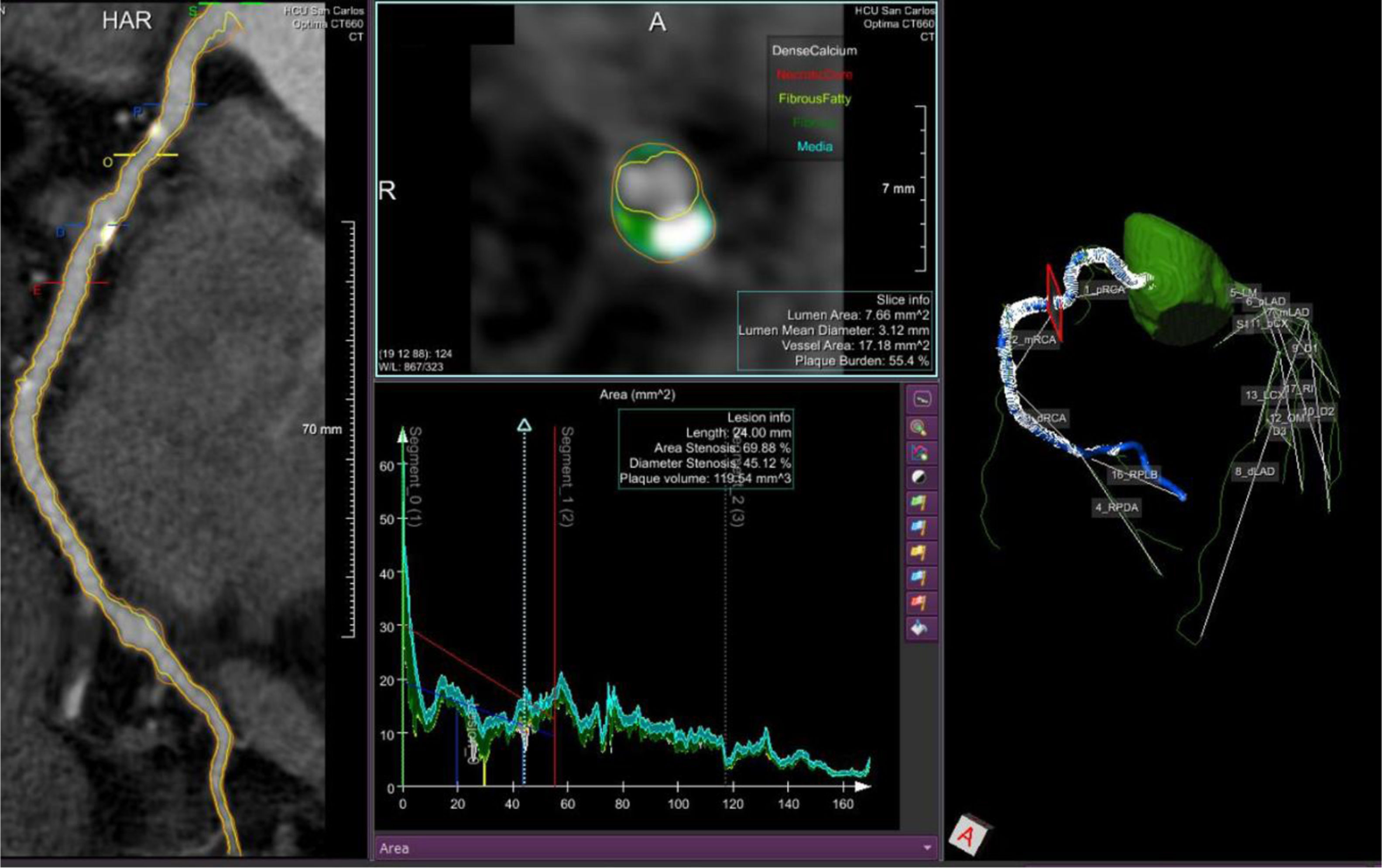
En un angio-TAC coronario, como comentábamos antes, podemos analizar las características cualitativas de las placas de aterosclerosis. Además de ver si están calcificadas total o parcialmente, podemos buscar la existencia de una serie de signos radiológicos que definen a una placa como vulnerable, es decir, con una probabilidad aumentada de rotura y generación de un síndrome coronario agudo: remodelado positivo, calcificación puntiforme, baja atenuación o el denominado «signo de servilletero». Sin embargo, también podemos hacer una aproximación cuantitativa a la placa aterosclerótica. Mediante software específicos, podemos conocer la cantidad de placa aterosclerótica que existe en el árbol coronario y gracias a su capacidad de medir las diferentes densidades radiológicas de los componentes de la placa, podemos hacer una caracterización tisular, también llamada histología virtual24 (fig. 2). En este punto no debemos olvidar que la calcificación coronaria es solo una parte de la placa y que pueden existir placas completamente calcificadas y otras no calcificadas en absoluto, siendo el componente no calcificado el que consideramos, a día de hoy, como el más vulnerable a la hora de aparecer un síndrome coronario agudo25. Por tanto, puede plantearse la situación de un paciente con una alta carga de placa pero que toda sea no calcificada y por tanto vulnerable, pero que su score de calcio coronario sea cero.
Ejemplo de cuantificación y caracterización de la carga de placa, obtenido a partir de imágenes de tomografía computarizada coronaria y analizado por QAngio CT RE (Sistemas de Imágenes Médicas Medis®, Leiden, Países Bajos). El análisis de histología virtual está codificado por colores como sigue: blanco = calcio; verde oscuro = tejido fibroso; verde claro = tejido fibro-graso; rojo = tejido necrótico. En el caso de la imagen, predomina el componente fibroso. Este software también proporciona información sobre la carga de placa en el árbol coronario completo.
Existe una clara relación entre la cantidad de placa del territorio coronario y el riesgo cardiovascular24. Esta relación va más allá de la presencia o ausencia de estenosis coronarias. Esto, que hasta hace poco tiempo solamente se podía hacer de forma invasiva y en pequeños segmentos de las arterias coronarias mediante ultrasonidos intravasculares (IVUS), lo podemos hacer ahora gracias al angio-TAC coronario, que ha demostrado una alta precisión y reproducibilidad. Esta nueva técnica es capaz de analizar la placa aterosclerótica y dividirla en cuatro componentes: componente cálcico, componente necrótico, componente fibroso y componente fibrograso. Los componentes no cálcicos son los más asociados a vulnerabilidad de la placa y a la aparición de síndromes coronarios agudos.
Un dato de gran relevancia es que los medicamentos que han demostrado disminuir la carga de placa coronaria han visto este beneficio traducido en un beneficio en sus resultados clínicos. Este hecho convierte a las técnicas de imagen en un importante elemento a la hora de estudiar end-points intermedios que pueden orientar de forma rápida y poco costosa en el diseño estudios de mayor tamaño, coste y duración que analizan eventos clínicos. Además, el angio-TAC coronario ha demostrado ser útil para mejorar el pronóstico de los pacientes. Por poner un ejemplo, en un estudio reciente, la realización de un angio-TAC coronario a pacientes con dolor torácico de bajo riesgo, sirvió para intensificar el tratamiento hipolipemiante y mejorar el pronóstico26.
Otras modalidades de imagenA día de hoy, existen otras técnicas de imagen que pueden ser útiles en la estratificación de riesgo cardiovascular en nuestros pacientes. La vasodilatación mediada por el flujo de la arteria braquial mide la función endotelial y es un marcador de aterosclerosis subclínica, aunque su reproducibilidad es limitada27. La velocidad de onda de pulso aórtica es una medida de la rigidez arterial y ha demostrado predecir el riesgo cardiovascular, aunque como la rigidez arterial está estrechamente relacionada con la presión arterial, la utilidad de su evaluación se limita principalmente a la evaluación de sujetos hipertensos28. Por último, el índice tobillo-brazo es una herramienta útil para detectar la presencia de enfermedad oclusiva hemodinámicamente significativa en las arterias de las extremidades inferiores. Un índice tobillo-brazo < 0,9 es un marcador de enfermedad arterial periférica. Sin embargo, su potencial para reclasificar a los pacientes en diferentes categorías de riesgo sigue siendo controvertido29.
ConclusionesHemos tratado de resumir de forma práctica las potencialidades de las técnicas de imagen en la valoración de la aterosclerosis y sus potenciales implicaciones en la estratificación pronóstica y en el manejo terapéutico de los pacientes cardiovasculares.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Nota al suplementoEste artículo forma parte del suplemento «Lípidos y nuevos tratamientos en dislipemias», que cuenta con el patrocinio de Daiichi-Sankyo.