El objetivo en este estudio es evaluar la eficacia de las diferentes modalidades de fisioterapia para el tratamiento de la dismenorrea primaria.
MétodosSe ha llevado a cabo una revisión de la literatura científica actual mediante una búsqueda durante enero y febrero de 2021 en las bases de datos: PubMed, SPORTDiscus, Medline, CINAHL y Web of Science. Los descriptores MeSH utilizados fueron: «Dysmenorrhea», «Exercise Therapy» y «Physical Therapy Modalities».
ResultadosSe han incluido y analizado 13 estudios, que fueron agrupados para un mejor análisis según el tipo de intervención: ejercicio terapéutico, electroestimulación transcutánea y termoterapia, kinesiotape, masaje de tejido conectivo, punción seca y acupuntura. La variable común en todos los estudios fue la evaluación de la intensidad del dolor menstrual, el cual se redujo al aplicar las distintas modalidades de fisioterapia.
ConclusiónLas técnicas de fisioterapia planteadas en la revisión parecen ser una herramienta efectiva en el tratamiento de mujeres con dismenorrea primaria. Sin embargo, se necesitan más estudios que analicen los efectos a largo plazo.
The aim of this study is to evaluate the efficacy of different physical therapy modalities for the treatment of primary dysmenorrhoea.
MethodsA review of the current scientific literature was conducted by searching during January and February 2021 the databases: PubMed, SPORTDiscus, Medline, CINAHL, and Web of Science. The MeSH descriptors used were: “Dysmenorrhea”, “Exercise Therapy” and “Physical Therapy Modalities”.
ResultsThirteen studies were included and analysed, and were grouped for better analysis according to the type of intervention: therapeutic exercise, transcutaneous electrostimulation and thermotherapy, kinesiotape, connective tissue massage, dry needling, and acupuncture. The common variable in all the studies was the evaluation of the intensity of menstrual pain, which reduced when the different physical therapy modalities were applied.
ConclusionThe physical therapy techniques proposed in the review seem to be an effective tool in the treatment of women with primary dysmenorrhoea. However, more studies are needed to analyse the long-term effects.
La dismenorrea es una dolencia ginecológica que cursa con dolor abdominal bajo intenso durante la menstruación. Esta puede ser primaria o secundaria, en función de si el dolor se manifiesta en ausencia de enfermedad previa o si el dolor menstrual está asociado a una afección pélvica subyacente1, como la endometriosis, la inflamación pélvica crónica, la estenosis cervical de fibromas uterinos o anomalías anatómicas y funcionales de los órganos reproductores2.
La dismenorrea primaria (DP) generalmente comienza uno o 2 años después de la menarquia (primera regla). Las mujeres que la padecen describen el dolor como un espasmo agudo e intermitente que generalmente se concentra en el área suprapúbica y que puede irradiarse a la espalda y al muslo3, dolor que es más fuerte durante las primeras 24-36h. Los síntomas comienzan unas horas antes o en el momento de la aparición del sangrado menstrual y duran entre 2 y 3 días2,3. Otros síntomas adicionales que se pueden presentar son fatiga, náuseas, diarrea, cefalea, mareos, sensación de depresión, trastornos del sueño o irritabilidad4.
Los factores de riesgo asociados son edad menor de 20 años, índice de masa corporal bajo, flujo sanguíneo menstrual abundante o irregular, ciclos menstruales más largos, menarquia temprana, nuliparidad, tabaquismo, antecedentes familiares de dismenorrea y mala salud mental, como depresión o ansiedad3,5.
El mecanismo fisiopatológico de la DP no se comprende completamente. El ciclo menstrual depende de cambios cíclicos en las concentraciones de hormonas ováricas y, por lo tanto, también de cambios en el nivel de prostaglandinas (PG) y en la actividad contráctil uterina. Se cree que el dolor que se desencadena en esta afección se produce por la liberación excesiva de PG durante el desprendimiento endometrial, ya que se encuentran niveles más altos de PG en el tejido endometrial y en el líquido menstrual de mujeres con DP en comparación con asintomáticas2,5. Hay 9 clases de PG, pero la PGF2α, que causa la vasoconstricción potente de los vasos sanguíneos uterinos y contracciones del miometrio, y la PGE2, que provoca la contracción o relajación miometrial, son las máximas responsables de esta dolencia6.
Se teoriza que son las PG las desencadenantes del dolor, ya que su aumento en el momento de la menstruación causa la hipercontractilidad del miometrio, produciendo hipoxia e isquemia del músculo uterino y conduciendo a la acumulación de metabolitos anaerobios que estimulan los receptores del dolor y producen una sensibilización al dolor al bajar el umbral de los mismos. También se asocian a esta causa los síntomas sistémicos que a menudo se asocian con la dismenorrea, como náuseas y diarrea2,5,7.
Las opciones de tratamiento para la DP tienen como objetivo interferir en la producción de PG, reducir el tono uterino o inhibir la percepción del dolor a través del efecto analgésico directo5. Dentro de las opciones terapéuticas se maneja el tratamiento farmacológico mediante anticonceptivos hormonales y antiinflamatorios no esteroideos, y el no farmacológico, mediante fisioterapia.
Los anticonceptivos hormonales son eficaces para el tratamiento de la dismenorrea en aproximadamente el 70-80% de las mujeres2,5. Sin embargo, presentan efectos secundarios como cefalea, trastornos menstruales, náuseas, molestias mamarias y trombosis venosa profunda, entre otros8.
Los antiinflamatorios no esteroideos se utilizan como primera línea de tratamiento, proporcionando un alivio eficaz del dolor para la gran mayoría de las mujeres, ya que actúan inhibiendo la ciclooxigenasa, enzima responsable de la síntesis de PG2,5. Sin embargo, presentan efectos secundarios gastrointestinales como hemorragia o perforación alta o baja, úlceras y dispepsia6.
Como tratamiento complementario no farmacológico, surge la fisioterapia a través de diferentes técnicas y métodos8,9. La relevancia de su utilización radica en que puede ayudar a reducir los síntomas provocados por la DP sin la aparición de los efectos adversos asociados al uso de la farmacología. Además, puede contribuir a mejorar la calidad de vida y reducir el impacto sobre el absentismo tanto escolar como laboral, y suponer una reducción del coste sanitario, ya que, según los datos de la OMS, hasta el 94% de las niñas de entre 10 y 20 años y el 8,8% de las mujeres de 19 a 41 años sufren dolores menstruales y este dolor, en muchas ocasiones, puede ser la razón para ausentarse de la escuela o del trabajo3,5.
Por lo tanto, el objetivo de este trabajo es conocer los efectos de la fisioterapia en el tratamiento de la DP.
Material y métodosSe trata de una revisión de ensayos clínicos publicados entre 2016-2021, realizada siguiendo las indicaciones PRISMA.
Para seleccionar estudios que cumpliesen el objetivo de la revisión se adoptaron los siguientes criterios de inclusión: estudios controlados aleatorizados (ECA) que analizasen los efectos de la intervención de fisioterapia para el tratamiento de los síntomas de la DP; indexados en bases de datos y publicados en inglés, español o portugués; estudios recientes publicados en los últimos 5 años, entre 2016 y 2021. El corte temporal se justifica por la necesidad de verificar intervenciones de educación en salud actualizadas frente a los avances tecnológicos y sanitarios de las últimas décadas. Se excluyeron aquellos que no se ajustaban al tema de la revisión, los resultados repetidos y cualquier documento que no fuese un ECA.
La búsqueda se realizó de forma electrónica en enero y febrero de 2021 en las siguientes bases de datos: PubMed, SPORTDiscus, Medline, CINAHL y Web of Science.
Para optimizar la búsqueda en las bases de datos se establecieron una serie de palabras clave obtenidas con la consulta de Descriptores en Ciencias de la Salud ?DeCS?, los términos Medical Subject Headings ?MeSH?: «Dysmenorrhea», «Exercise Therapy» y «Physical Therapy Modalities» y encabezados CINAHL: «Therapeutic Exercise» y «Physical Therapy».
Estos términos se combinaron con los operadores boleanos «AND» y «OR» para generar la ecuación de búsqueda: «Dysmenorrhea» AND «Exercise Therapy» OR «Physical Therapy Modalities».
La búsqueda en las bases de datos estuvo a cargo del investigador principal, que reenvió los resúmenes de los artículos encontrados a 2 revisores, quienes realizaron la evaluación en modo ciego.
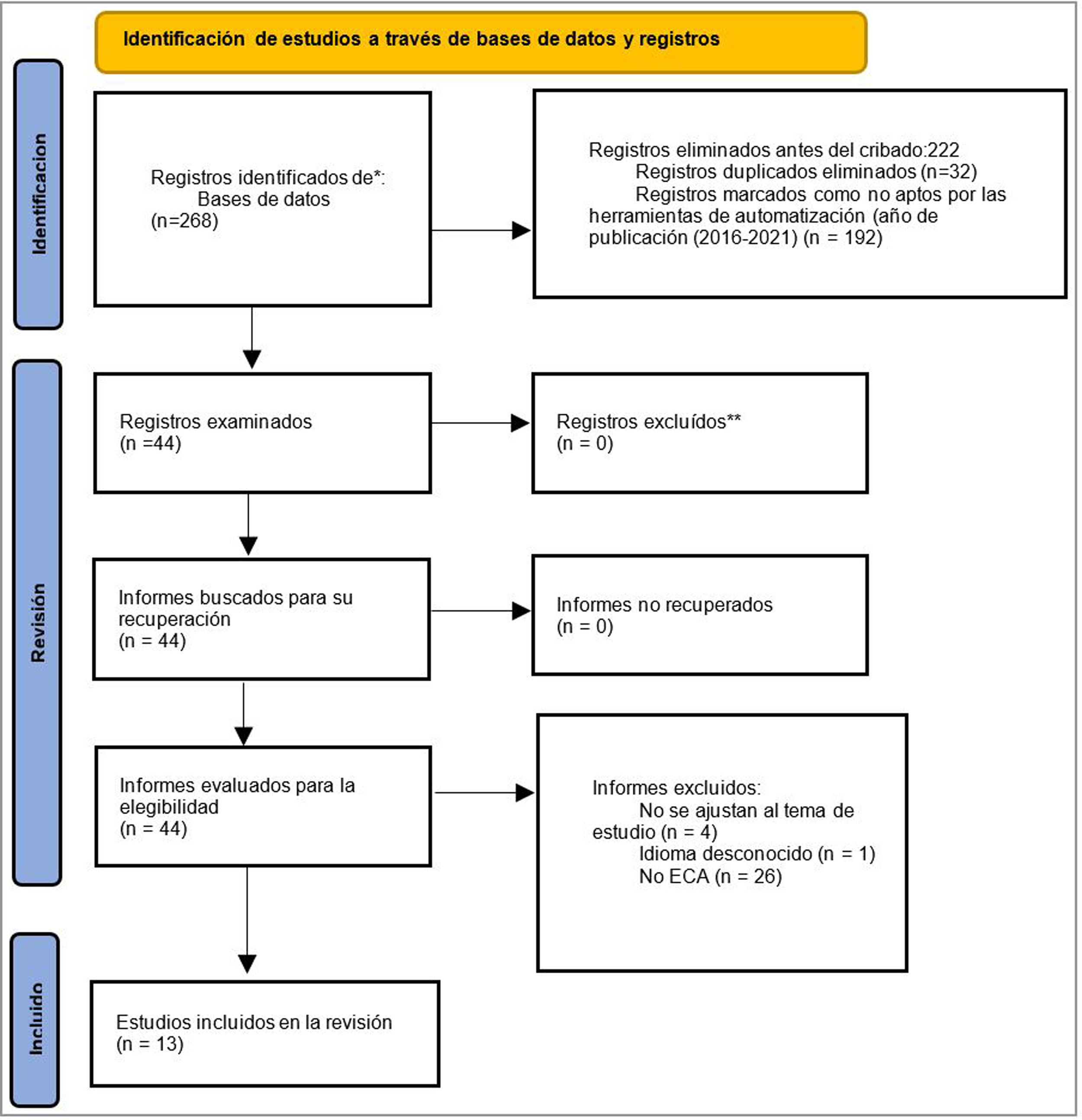
En total se seleccionaron 44 estudios que cumplieron los criterios de inclusión, de los que finalmente fueron considerados válidos para dar respuesta al objetivo 1310–22 (fig. 1). Se analizó la calidad de la evidencia metodológica de los estudios siguiendo los preceptos de la escala Jadad, considerada una herramienta válida para calificar la calidad de un ECA (tabla 1). Esta herramienta proporciona un puntaje que clasifica el estudio de débil (0 puntos) a bueno (5 puntos); cuanto mayor sea la puntuación, mayor será la calidad metodológica del estudio23.
Resultados del análisis mediante la escala Jadad
| Autor | El estudio se describe como aleatorizado | Se describe el método para generar la secuencia de aleatorización y este método es adecuado | El estudio se describe como doble ciego | Se describe el método de cegamiento y el método es adecuado | Hay una descripción de las pérdidas de seguimiento y abandono | Total, Jadad |
|---|---|---|---|---|---|---|
| Yang y Kim10 | 1 | 1 | 0 | 0 | 1 | 3 |
| Samy et al.11 | 1 | 1 | 0 | 0 | 1 | 3 |
| Kannan et al.15 | 1 | 1 | 0 | 0 | 1 | 3 |
| Kirmizigil y Demiralp16 | 1 | 1 | 0 | 0 | 1 | 3 |
| Heidarimoghadam et al.17 | 1 | 1 | 0 | 0 | 1 | 3 |
| Cha y Sok18 | 1 | 1 | 1 | 1 | 1 | 5 |
| Perez Machado et al.19 | 1 | 1 | 1 | 1 | 1 | 5 |
| Bai et al.20 | 1 | 1 | 1 | 1 | 1 | 5 |
| Bazarganipour et al.21 | 1 | 1 | 0 | 0 | 1 | 3 |
| Özgül et al.22 | 1 | 1 | 0 | 0 | 1 | 3 |
| Yonglitthipagon et al.12 | 1 | 1 | 0 | 0 | 1 | 3 |
| Gaubeca-Gilarranz et al.13 | 1 | 1 | 1 | 1 | 1 | 5 |
| Toprak Celenay et al.14 | 1 | 1 | 1 | 1 | 1 | 5 |
La búsqueda arrojó 268 resultados que, después de aplicados los criterios de elegibilidad, derivaron en 13 estudios que resultaron válidos para la inclusión en la revisión. El proceso de selección de los estudios se describe en la figura 1.
Los estudios analizados evaluaron el efecto de los métodos de fisioterapia en los síntomas que desencadena la DP. Todos presentaron un diseño metodológico tipo ECA y alcanzaron una buena calidad metodológica, es decir, que cumplieron 3 o más puntos de los 5 máximos al evaluarlos mediante la escala de Jadad23.
La variable principal de estudio y común a todos los ensayos fue el dolor. Este ha sido evaluado en los diferentes estudios mediante 3 escalas (EVA, NRS y Caras de Wong-Baker) y un cuestionario (McGill). Otras variables analizadas fueron el dolor catastrófico, la calidad de vida, la mejora global, la calidad del sueño, la actitud menstrual, la angustia menstrual, la ansiedad menstrual, la duración de los síntomas, la cantidad de analgésicos ingeridos y los síntomas menstruales.
El protocolo de intervención más utilizado fue el ejercicio terapéutico, mediante la aplicación de ejercicio aeróbico11,15,17, yoga 10,12 o protocolos de ejercicios donde se combinaban fuerza, estiramientos, relajación y ejercitación de la musculatura del suelo pélvico16. Otros métodos de fisioterapia aplicados fueron: la electroterapia20, la termoterapia19, la punción seca13, la acupuntura18,21, el kinesiotape14 y la manipulación del tejido conectivo22.
Con respecto a las características de la muestra, cabe destacar que los diferentes estudios analizados presentaron criterios de inclusión de las participantes similares. Todas las participantes fueron diagnosticadas de DP con sintomatología de dolor de moderado a grave, eran nulíparas y sin intervención abdominopélvica previa. Presentaron una media de edad entre 18 y 44 años, existiendo estudios con rangos de edad más acotados, entre 18 y 21-22 años12,21. En la mayoría de los estudios no se permitió la participación de sujetos portadores de un dispositivo intrauterino o que tomaran píldoras anticonceptivas orales.
En relación con las características de las intervenciones y los tiempos de medición, la duración de las intervenciones realizadas fue variable, ya que la más larga duró 28 semanas15, mientras que la más corta fue de un día durante un ciclo menstrual22. La duración de las intervenciones se relaciona con el objetivo de estudio; así, la intervención de 28 semanas analizó los efectos de un programa de ejercicio terapéutico y su posterior seguimiento domiciliario, mientras que la intervención de una sola sesión pretendía analizar los efectos de la manipulación del tejido conectivo.
En la tabla 2 se muestran los rasgos más relevantes de las muestras de participantes de los estudios. La tabla 3 recoge los métodos de medición de las variables analizadas y se exponen las intervenciones que se realizaron. La tabla 4 expone las diferencias entre grupos para facilitar el análisis de los cambios en las variables de estudio.
Características metodológicas de los artículos
| Autor | Año | Muestra | Abandonos | Edades | Objetivo |
|---|---|---|---|---|---|
| Yang y Kim10 | 2016 | 36 | 0 | 18-25 | Investigar los efectos de un programa de yoga sobre los calambres menstruales y el malestar menstrual en estudiantes de pregrado con DP |
| Samy et al.11 | 2019 | 98 | 0 | 18-25 | Estudiar la efectividad de la realización de ejercicios de Zumba sobre la severidad y duración del dolor en pacientes con DP |
| Kannan et al.15 | 2019 | 70 | 15 | 18-43 | Evaluar la efectividad de una intervención de ejercicio aeróbico en cinta rodante sobre el dolor y los síntomas asociados de la DP |
| Kirmizigil y Demiralp 16 | 2020 | 28 | 0 | 18-35 | Investigar los efectos de un programa de ejercicio combinado sobre el dolor, el sueño y los síntomas menstruales en pacientes con DP |
| Heidarimoghadam et al.17 | 2019 | 86 | 0 | 18-24 | Investigar los efectos del ejercicio basado en un protocolo específico sobre la gravedad y la duración de la DP en estudiantes |
| Cha y Sok18 | 2016 | 91 | 5 | 16-19 | Examinar el efecto de la terapia de acupresión auricular sobre la DP entre estudiantes de secundaria en Corea del Sur |
| Perez Machado et al.19 | 2019 | 88 | 14 | 18-44 | Evaluar los efectos de la termoterapia y la TENS sobre la intensidad del dolor, el umbral del dolor por presión y la CPM en pacientes con DP |
| Bai et al.20 | 2017 | 134 | 12 | 18-30 | Investigar el efecto y la seguridad de la terapia de TENS para aliviar el dolor en mujeres con DP |
| Bazarganipour et al.21 | 2017 | 98 | 8 | 18-21 | Evaluar un protocolo de acupresión simple en los puntos de acupuntura LIV3 y LI4 en mujeres con DP |
| Özgül et al.22 | 2018 | 44 | 4 | 19-23 | Evaluar la efectividad a corto plazo de la CTM para aliviar el dolor y los síntomas menstruales en la DP |
| Yonglitthipagon et al.12 | 2017 | 34 | 0 | 18-22 | Investigar el efecto de un programa de yoga diseñado sobre el dolor menstrual, la aptitud física y la calidad de vida de mujeres no deportistas con DP |
| Gaubeca-Gilarranz et al.13 | 2018 | 56 | 5 | 18-35 | Comparar la efectividad de la punción seca en los puntos gatillo versus la punción con placebo sobre el dolor y la calidad de vida en la DP |
| Toprak Celenay et al.14 | 2020 | 51 | 6 | 18-35 | Investigar los efectos de la aplicación de kinesiotape sobre el dolor, la ansiedad y las molestias menstruales en mujeres con DP y comparar esta aplicación con la cinta de control y la cinta simulada |
CPM: modulación condicionada del dolor; CTM: manipulación del tejido conectivo; DP: dismenorrea primaria; TENS: estimulación nerviosa eléctrica transcutánea.
Intervención y variables de estudio de los artículos
| Autor | Tipo de intervención | Duración/frecuencia | Variables | Tiempos de medición |
|---|---|---|---|---|
| Yang y Kim10 | GC: sin intervenciónGI: programa de yoga, combina ejercicio físico con relajación y meditación | 12 semanas/una vez a la semana, 60min | Dolor menstrual: EVADuración dolor: datos descriptivosAngustia menstrual: SF-MDQ modificado | Todas las variables se miden antes y después de la intervención |
| Samy et al.11 | GC: sin intervenciónGI: programa de Zumba | 8 semanas/2 veces a la semana, 60min | Dolor menstrual: EVADuración del dolor: días | Ambas variables fueron medidas en 3 ocasiones: al inicio de la intervención y en las semanas 4 y 8 |
| Kannan et al.15 | GC: sin intervenciónGI: entrenamiento aeróbico en cinta rodante y posterior seguimiento en casa y ejercicios de fortalecimiento de la zona pélvica y glúteos | 28 semanas/3 veces a la semana | Dolor menstrual: EVACalidad de vida: SF-12Cantidad de analgésicosCalidad de sueño: WHIIRSMejora global: PGIC | Todas las variables fueron evaluadas 4 veces: al inicio y en los meses 1, 4 y 7 |
| Kirmizigil y Demiralp16 | GC: sin intervenciónGI: programa de ejercicios que contenía: ejercicios de estiramiento, una posición de yoga, ejercicios de fortalecimiento del core, ejercicios del área pélvica y ejercicios de Kegel | 8 semanas/3 veces por semana, 45min | Dolor menstrual: EVASíntomas menstruales: MSQCalidad de sueño: PSQI | Todas las variables se miden antes de la intervención y después en los siguientes 2 ciclos menstruales |
| Heidarimoghadam et al.17 | GC: sin intervenciónGI: sesiones deportivas según el protocolo deportivo diseñado para cada día | 8 semanas/3 veces por semana. El tiempo de sesión aumentó progresivamente | Dolor menstrual: McGillDuración del dolor: días | Todas las variables se miden antes de la intervención y después en los siguientes 2 ciclos menstruales |
| Cha et al.18 | GC: terapia con placeboGI: terapia de acupresión auricular. Los puntos de acupuntura son Jagung, Sinmun, Gyogam y Naebunbi | 3 días durante casos de dismenorrea primaria extrema | Dolor menstrual: EVACuestionario de angustia menstrual: MDQ | Ambas variables se midieron antes de la intervención y a los 3 días de retirar las agujas |
| Perez Machado et al.19 | GC: terapia con placeboGI1: TENS+termoterapiaGI2: TENSGI3: termoterapiaLa termoterapia diatermia (20min) y TENS (200μ s, 100Hz, 30min), en parte inferior abdomen en ambos | Los 3 primeros días de la menstruación | Dolor menstrual: NRSCuestionario de dolor de McGill (Br-MPQ)Dolor con algómetro | La evaluación de la variable NRS se midió en 5 tiempos: basal, a los 20, 50 y 110min, y 24h después de la intervención. La variable PPT se midió en 4 tiempos: basal, a los 20, 50 y 110min. La variable Br-MPQ se midió en 2 tiempos: basal y a los 110min |
| Bai et al.20 | GC: terapia con placeboGI: TENS | Los días del ciclo, durante 3 meses consecutivos | Dolor menstrual: NRSDuración del dolor: horasCantidad analgésicos Calidad de vida: WHOQOL-BREF | Las variables NRS y duración del dolor se miden antes y después de la intervención. Las variables cantidad de analgésicos y calidad de vida solo se evalúan después del tratamiento |
| Bazarganipour et al.21 | GC: terapia con placeboGI1: acupresión en LIV3GI2: acupresión en LI4 | 12 semanas/todos los días, 20min | Dolor menstrual: escala de caras de Wong BakerCalidad de vida: SF-12Duración del dolor | Las variables dolor menstrual y calidad de vida fueron evaluadas 3 veces tras la intervención |
| Özgül et al.22 | GC: asesoramiento sobre el estilo de vidaGI: asesoramiento sobre el estilo de vida y CTM | Una vez durante el ciclo menstrual | Dolor menstrual: EVACantidad de analgésicosDolor menstrual catastrófico: PCSSíntomas menstruales: MSQActitud menstrual: MAQ | Todas las variables se miden antes y después de la intervención |
| Yonglitthipagon et al.12 | GC: sin intervenciónGI: programa de yoga (19 posturas seleccionadas) | 12 semanas/2 veces por semana, 2h | Dolor menstrual: EVACalidad de vida: SF-36 | La variable EVA se evaluó antes y después del tratamiento y la variable calidad de vida solo se analizó postintervención |
| Gaubeca-Gilarranz et al.13 | GC: sin intervenciónGI1: punción secaGI2: punción seca con placeboSe realiza en el recto del abdomen | 2 semanas antes del ciclo menstrual, una sola sesión de punción seca | Dolor menstrual: EVACalidad de vida: SF-36Cantidad de analgésicos | Los resultados se evaluaron al inicio del estudio y uno y 2 meses después del tratamiento, en los mismos días del ciclo menstrual |
| Toprak Celenay et al.14 | GC: sin intervenciónGI1: kinesiotape en regiones sacra y suprapúbica con la técnica de ligamentosGI2: kinesiotape simulado en el trocánter mayor | 4 semanas | Dolor menstrual: EVAAnsiedad menstrual: STAIOtros síntomas: datos descriptivos | Todas las variables se miden antes y después de la intervención |
CTM: manipulación del tejido conectivo; EVA: escala visual analógica; GC: grupo control; GI: grupo intervención; PPT: umbral del dolor por presión; RNS: escala numérica del dolor; TENS: estimulación nerviosa eléctrica transcutánea.
Diferencias entre grupos
| Autor | Diferencias entre grupos (media±desviación típica); p significativa<0,05) |
|---|---|
| Yang y Kim10 | Dolor menstrual (EVA): disminuye en GI en comparación con GC (7,33±0,66/5,94±0,73 vs. 7,00±0,77/6,89±0,83); p=0,001 |
| Duración del dolor (días): disminuye en GI en comparación con GC (1,89±0,58/1,67±0,69 vs. 1,94±0,64/1,85±0,62); p<0,05 | |
| Angustia menstrual (SF-MDQ): disminuye en GI en comparación con GC (2,67±0,66/1,74±0,36 vs. 2,75±0,48/2,87±0,54); p<0,001 | |
| Samy et al.11 | Dolor menstrual (EVA): disminuye en GI en comparación con GC (6,49±1,15/4,10±1,19/3,10±0,71 vs. 6,51±1,17/7,04±1,07/6,90±1,08); p=0,001 |
| Duración del dolor (días): disminuye en GI en comparación con GC (9,08±2,77/9,51±2,44/4,92±1,90 vs. 14±2,78/9,59±2,30/9,10±2,92); p=0,001 | |
| Kannan et al.15 | Dolor menstrual (EVA): disminuye en mes 1: p<0,05, 4 y 7: p<0,01 |
| Calidad de vida (SF-12): mejora en mes 1: p>0,05, 4 y 7: p<0,1 | |
| Mejora global (PGIC): mejora en mes 1: p<0,05, 4: p<0,05 y 7: p<0,01 | |
| Calidad de sueño (WHIIRS): mejora en todos los meses: p>0,05 | |
| Kirmizigil y Demiralp16 | Dolor menstrual (EVA). Abdomen: disminuye en GI en comparación con GC (8,5±1,6/6,1±1,8/3,4±1,6 vs. 6,8±1,6/6,5±1,5/6,6±1,5) (p>0,05). Espalda baja: disminuye en GI en comparación con GC (4,5±2,6/3,3±2,9/1,8±2,3 vs. 3,6±3,1/3,1±2,5/1,4±2,3) (p>0,05). Piernas: disminuye en GI en comparación con GC (3,1±3,2/2,0±2,4/1,6±2,5 vs. (2,7±3,4/1,8±2,3/2,0±2,6) (p>0,05). Cefalea: disminuye en GI en comparación con GC (3,5±3,6/2,1±2,6/2,0±2,7 vs. 1,0±1,9/1,4±2,3/1,1±2,1) (p<0,05) |
| Síntomas menstruales (MSQ): mejoran en GI en comparación con GC (76,9±13,3/62,6±11,4/52,6±11,4 vs. 70,4±18,2/67,0±13,6/65,2±14,6); p<0,05 | |
| Calidad de sueño (PSQI): mejoran en GI en comparación con GC (5,4±2,3/4,1±1,7/3,1±1,5 vs. 4,2±2,3/4,4±2,4/3,9±3,0); p<0,05 | |
| Heidarimoghadam et al.17 | Dolor menstrual (McGill): mejoran en GI en comparación con GC (4,54±1,54/3,06±1,78/2,01±1,54 vs. 4,43±1,95/4,74±2,14/4,61±2,01), 1.ª etapa del ciclo menstrual: p<0,001/2.ª etapa: p<0,001 |
| Duración del dolor (días): mejora en GI en comparación con GC (2,39±1,49/1,29±0,92/0,94±0,93 vs. 2,18±1,41/2,23±1,26/2,13±1,24), 1.ª etapa del ciclo menstrual: p<0,001/2.ª etapa: p<0,001 | |
| Cha y Sok18 | Dolor menstrual (EVA). Abdominal: mejora en GI en comparación con GC (6,11±0,43/3,01±2,68 vs. 5,76±2,62/4,62±2,54) (p<0,001). Espalda: mejora en GI en comparación con GC (6,04±2,44/4,04±2,51 vs. 5,56±2,63/3,41±2,83 (p<0,001) |
| Angustia menstrual (SF-MDQ): mejora en GI en comparación con GC (105,97±32,51/80,38±35,22 vs. 87,14±35,33/83,70±37,20); p<0,001 | |
| Perez Machado et al.19 | Dolor:Termoterapia+TENS vs. TENS: p=0,05 después de 20min; p=0,81 después de 110min; p=0,21 después de 24hTermoterapia vs. TENS: p=0,01 después de 20min; p=0,05 después de 110min; p=0,40 después de 24hTermoterapia+TENS vs. placebo: p=0,08 después de 20min; p=0,82 después de 110min; p=0,01 después de 24hTermoterapia vs. placebo: p=0,05 después de 20min; p=0,05 después 110min; p=0,01 después de 24h.TENS vs. placebo: p=0,61 después de 20min; p=0,99 después de 110min; p=0,78 después de 24h |
| Bai et al.20 | Dolor menstrual (NRS): mejora GI en comparación con GC (7,3±1,4/5,4 vs. 7,2±1,4/6,7); p<0,01 |
| Duración del dolor (horas): mejora GI en comparación con GC (4,1±1,0 vs. 4,4±1,2); p<0,01 | |
| Calidad de vida (WHOQOL BREF): no mejora GI en comparación con GC (3,7 vs. 5,5); p>0,05 | |
| Cantidad de analgésicos: mejora GI en comparación con GC (0,9 vs. 1,7); p<0,01 | |
| Bazarganipour et al.21 | Dolor menstrual (escala de Wong-Baker): mejora en los 2 GI en comparación con placebo. GI1 (LIV3): 5,33±1,81/3,86±1,56/3,24±1,88 vs. GI2 (LI4) 5,57±1,68/3,76±1,77/3,26±1,81 vs. GC (placebo) 5,26±1,22/5±1,94/3,73±2,21) primer ciclo: p=0,17/segundo y tercer ciclo: p<0,05 |
| Calidad de vida (SF-12): mejora en el segundo y tercer ciclo en comparación con el placebo, excepto salud general y salud mental (54,01±31,12/52,12±3,29/51,87±1,12 vs. 57,24±4,14/51,87±1,12/65,31±13,69 vs. 58,21±3,35/50,32±13,29/58,12±0,98); p<0,05 | |
| Özgül et al.22 | Dolor menstrual (EVA): mejora en GI en comparación con GC (7,1/2,5 vs. 7,0/7,2); p=0,001 |
| Cantidad de analgésicos: mejora en GI en comparación con GC (2,0/0 vs. 1,0/1,0); p=0,001 | |
| Síntomas menstruales (MSQ): no mejoran en GI en comparación con GC (47,5/27,5 vs. 22,0/23,0); p>0,05 | |
| Actitud menstrual (MAQ), MAQ-1: GI: 23/22,5, GC: 22,0/23,0. MAQ-2: GI: 16,0/16,5, GC: 15,5/17,5. MAQ-3: GI: 18,0/18,0 GC: 17,5/19,0. MAQ-4: GI: 27,0/26,5, GC: 26,5/27,0. MAQ-5: GI: 12,0/12,0, GC: 10,5/11,0Diferencias en MAQ-3 en comparación con el resto p<0,05 | |
| Dolor menstrual catastrófico (PCS): mejora en GI en comparación con GC (28,0/14,0 vs. 48,0/51,0); p=0,001 | |
| Yonglitthipagon et al.12 | Dolor menstrual (EVA): mejora en GI en comparación con GC (5,88±0,54/2,30 vs. 5,5±0,92/4,17); p=0,02 |
| Calidad de vida (SF-36): mejora en GI en comparación con GC (71,27 vs. 53,14); p<0,001 | |
| Gaubeca-Gilarranz et al.13 | Dolor menstrual (EVA). Punción seca: 6,5±1,94/2,88±2,19/2,94±2,25. Punción simulada: 6,55±1,31/4,87±2,65/5,55±2,26. GC: 6,21±1,43/5,15±1,95/4,62±2,41Mejora de la punción seca sobre el resto (p<0,001) |
| Calidad de vida (SF-36 MCS). Punción seca: 51,5±6,0/49,6±7,4/51,1±7,1. Punción simulada: 53,3±4,1/54,3±3,0/54,2±4,6. GC: 48,1±8,3/47,8±9,4/47,8±7,8Mejora de la punción seca sobre el resto (p<0,001) | |
| Cantidad de analgésicos. Punción seca: 4,7±3,9/1,4±0,7/1,1±1,5. Punción simulada: 4,1±2,9/3,1±1,8/3,0±3,1. GC: 4,2±2,6/3,2±3,3/3,1±3,3Mejora de la punción seca sobre el resto (p<0,001) | |
| Toprak Celenay et al.14 | Dolor menstrual (EVA). Kinesiotape: 7/3 (p<0,05). Placebo: 8/7. GC: 5,2/6Kinesiotape mejora vs. placebo y control (p<0,,05) |
| Ansiedad menstrual (STAI). Kinesiotape: 40/30. Placebo: 40/42. GC: 43/45Kinesiotape mejora vs. placebo y control (p<0,05) | |
| Otros síntomas. Lumbalgia: GI1 (kinesiotape): 13/8, GI2 (placebo): 14/14, GC: 14/14. Hinchazón abdominal: GI1 (kinesiotape): 12/7, GI2 (placebo): 12/11, GC: 11/11. Fatiga: GI1 (kinesiotape): 15/9, GI2 (placebo): 13/13, GC: 14/11. Náuseas: GI1 (kinesiotape): 8/4, GI2 (placebo): 5/4; GC: 3/4. Estreñimiento: GI1 (kinesiotape): 3/1, GI2 (placebo): 3/3, GC: 1/1. Diarrea: GI1 (kinesiotape): 4/2, GI2 (placebo): 5/4, GC: 3/3. Insomnio: GI1 (kinesiotape): 9/4, GI2 (placebo): 8/7, GC: 9/9. Nerviosismo: GI1 (kinesiotape): 13/9, GI2 (placebo): 9/8, GC: 11/13. Depresión: GI1 (kinesiotape): 8/3, GI2 (placebo): 9/10, GC: 10/10Kinesiotape mejora vs. placebo y control (p<0,05) |
EVA: escala visual analógica; GC: grupo control; GI: grupo intervención; PPT: umbral del dolor por presión; RNS: escala numérica del dolor; TENS: estimulación nerviosa eléctrica transcutánea.
El análisis de los diferentes ensayos muestra que la aplicación de fisioterapia se relaciona con una reducción de la intensidad de los síntomas de la DP.
Los diferentes estudios analizados presentaron criterios de inclusión de las participantes muy similares. Esta unanimidad en los criterios de selección de la muestra definida por los grupos de investigación a nivel mundial plantea un análisis de los efectos de la fisioterapia sobre el dolor de la DP en una población de estudio muy concreta, por lo que sus resultados serán muy relevantes para ese determinado grupo poblacional. Sin embargo, existe gran diversidad de modalidades de tratamiento de fisioterapia, de modo que es difícil postular qué método es más eficaz a la hora de abordar la DP. Debido a esta gran heterogeneidad, en la presente revisión se han agrupado los estudios según el tipo de intervención de fisioterapia.
Ejercicio terapéuticoEn 610,15–17 de los 13 artículos, el abordaje de la dismenorrea se realizó mediante un programa de ejercicio terapéutico.
Se aplicaron programas de ejercicio terapéutico aeróbico y ejercicio aeróbico junto con estiramientos11,15,17. El ejercicio aeróbico indujo mejoras significativas en la intensidad del dolor menstrual (p=0,00111, p<0,0115 y p<0,00117), en la duración del dolor menstrual (p=0,00111 y p<0,00117) y en la calidad de vida (SF-12)15, y mejora global15. Tanto en calidad de vida como en mejora global los beneficios del tratamiento aumentaron a medida que se alargaba el tiempo de la intervención. Sin embargo, no se han podido demostrar mejoras significativas de la calidad del sueño (p>0,0515).
En relación con los beneficios del ejercicio, las investigaciones acerca del tema indican que las mujeres que realizan ejercicio reportarán menos efectos negativos y niveles más bajos de síntomas físicos y psíquicos a lo largo del ciclo menstrual24. La influencia del ejercicio aeróbico sobre la disminución del dolor se produce debido a mejoras del flujo sanguíneo, que ayudan a relajar los músculos del abdomen y estos a su vez reducen el dolor pélvico y alivian la presión sobre los centros nerviosos y los órganos pélvicos. El ejercicio aumenta la liberación de varios neurotransmisores, incluidas las endorfinas naturales, además de alterar la reproducción de secreción de hormonas, inhibiendo la liberación de PG y aumentando la relación estrona-estradiol que actúa para disminuir la proliferación endometrial y desvía el flujo sanguíneo fuera del útero24. El ejercicio aeróbico podría mejorar el flujo sanguíneo, relajar los músculos abdominales, disminuir el dolor pélvico y aliviar la presión sobre los centros nerviosos, los órganos pélvicos y el canal gastrointestinal. Los ejercicios isométricos reducen el dolor a través de sus efectos inhibidores de las fibras tipo A-delta y C y disminuyen la duración de la DP debido al aumento del flujo sanguíneo y del metabolismo del útero durante el ejercicio25.
Las investigaciones en las que se implementaron programas de ejercicio terapéutico mediante yoga10,12 observaron diferencias significativas entre grupos, reportando una mejora de los síntomas tras 12 semanas en la intensidad del dolor menstrual (EVA) (p=0,00110 y p=0,0212), la evaluación de la calidad de vida (cuestionario SF-36) (p<0,000112) y en el cuestionario de angustia menstrual (MDQ) (p<0,000110). Sin embargo, la duración del dolor no mostró diferencias entre grupos para Yang y Kim10. Se teoriza que esta mejora en los síntomas se produjo por los efectos multidimensionales que presenta el yoga, ya que este integra ejercicio, control de la respiración y relajación. Debido a estos efectos, se interfiere en los procesos fisiológicos que se desarrollan en el organismo, reduciendo la actividad del sistema simpático y los niveles de estrés y ansiedad, y esto a su vez produce una disminución del nivel de PG y de la isquemia miometrial a través de la regulación descendente del eje hipotalámico-pituitario-adrenal26,27. Sin embargo, cabe destacar que las diferencias entre grupos podrían deberse al hecho de que al grupo control no se le ha aplicado intervención alguna, lo que podría haber producido una mayor diferencia entre grupos.
Otra intervención planteó un protocolo de ejercicio terapéutico combinado de fortalecimiento del core, yoga, estiramientos y ejercicios de Kegel16. Se produjo una disminución de la intensidad del dolor (EVA) en todas las regiones estudiadas (p<0,05), al igual que los síntomas menstruales evaluados con el cuestionario de síntomas menstruales (MSQ) (p<0,05) y la calidad del sueño (PSQI) (p<0,05). En este caso, la reducción de los síntomas se pudo haber debido a la combinación de los efectos de las múltiples modalidades de ejercicio terapéutico. A la influencia del yoga y los estiramientos se sumarían los efectos que produce el fortalecimiento del core abdominal y los ejercicios de Kegel. Tanto en los ejercicios de Kegel como en el fortalecimiento abdominal se mejora la irrigación sanguínea local. Los ejercicios de estiramiento ayudan a aumentar la circulación sanguínea, lo que desempeña un papel importante en la reducción del dolor muscular y la mejora del proceso de recuperación. Los ejercicios de Kegel son técnicas de fortalecimiento muscular que también contribuyen a la relajación. Además, no son invasivas y reducen el uso de fármacos, aumentando la satisfacción de la paciente28.
En general, a medida que aumenta el tiempo de intervención, se alcanza un mayor beneficio. Esto se observa debido a que algunas mediciones durante la intervención no alcanzaban las diferencias significativas que obtuvieron al finalizarse11,19,21. Por otra parte, los estudios no han esclarecido si tras finalizar las intervenciones se han mantenido los beneficios, debido a que no contemplan el seguimiento posterior.
En relación con los beneficios del ejercicio terapéutico y el riesgo relativamente bajo de efectos secundarios al ser realizado correctamente, las mujeres podrían considerar la práctica de ejercicio terapéutico, ya sea de forma aislada o asociado a otras modalidades de fisioterapia, como una terapia beneficiosa para reducir la incidencia de los síntomas de la DP.
Electroestimulación transcutánea y termoterapiaSe postula que la estimulación nerviosa eléctrica transcutánea (TENS) provoca alivio a través de 3 vías: la activación de la señal de dolor ascendente aferente en la médula espinal, la liberación de morfina endógena y la reducción de la isquemia del músculo uterino. La menstruación es inducida por el espasmo vascular de la arteria espiral uterina, que provoca isquemia en el endometrio y una menor disponibilidad de oxígeno en el miometrio. El miometrio uterino se contrae fuertemente y conduce a la disminución del flujo sanguíneo uterino local y al descenso de la perfusión o incluso a la hipoxia en el tejido muscular. La TENS actúa activando los receptores δ-opioides y μ-opioides en los sistemas nerviosos central y periférico, puede provocar un aumento del flujo sanguíneo en la zona objetivo por el reflejo axonal y, cuando se utiliza durante un episodio de dismenorrea, puede disminuir la isquemia uterina, ya que puede aumentar el flujo sanguíneo en la zona del dermatoma correspondiente al útero. Por otra parte, se hipotetiza que el alivio que produce la termoterapia es debido al aumento de la circulación sanguínea producida por la vasodilatación que se da como consecuencia del aumento de la temperatura. Existe evidencia del uso del elemento calefactor de rayos infrarrojos en la normalización de la presión arterial en niñas con dismenorrea, desregulación que aumenta los síntomas de la DP. El mecanismo de acción del elemento calefactor de rayos infrarrojos y de la TENS indica una similitud en el alivio del dolor. Los efectos fisiológicos de ambas modalidades dan lugar a la vasodilatación a través de la estimulación de la piel y reducen la isquemia y las contracciones musculares uterinas, lo que puede conducir a la caída del nivel de presión arterial, que se normaliza cuando se inicia la menstruación en las niñas con dismenorrea29.
El uso de la TENS como tratamiento principal para abordar la DP20 demostró una disminución del dolor menstrual (NRS), de la cantidad de analgésicos ingeridos y de la duración del dolor (horas) en el grupo de intervención (p<0,01), sin diferencias significativas entre los 2 grupos en la evaluación de la calidad de vida (WHOQOL BREF).
Perez Machado et al.19 contaron con 4 grupos de intervención en los que aplicaron TENS, termoterapia, TENS+termoterapia y placebo (simulación de electroterapia). Mientras que en los grupos que recibieron termoterapia y termoterapia+TENS se produjo una mejora significativa frente al grupo placebo, en el grupo de TENS no se consiguió. Cabe destacar que los sujetos que recibieron electroterapia simulada (grupo placebo) también presentaron una mejora significativa en la reducción del dolor.
Se puede afirmar que tanto la termoterapia como la TENS se podrían plantear como una opción de tratamiento combinada o de aplicación aislada, ya que hay estudios30,31 que respaldan que su aplicación favorece una disminución de los síntomas en la DP. Además, su aplicación presenta una ventaja como herramienta para paliar los síntomas de la dismenorrea y es la posibilidad de utilizar un dispositivo portátil, el cual es asequible económicamente y su uso ofrece la oportunidad de una terapia domiciliara casi continua durante todo el período de incomodidad32.
KinesiotapeAl kinesiotape se le confieren diversos efectos terapéuticos14 que podrían mejorar los síntomas de la DP, como normalizar la función muscular, aumentar el flujo linfático y vascular y disminuir el dolor33. El vendaje terapéutico se considera una intervención eficaz para la DP34.
La aplicación del kinesiotape disminuyó la sintomatología del ciclo menstrual, ya que se obtuvieron mejoras estadísticamente significativas en el grupo de intervención (p<0,05) frente a los grupos en los que se aplicó kinesiotape placebo o ningún tipo de intervención. Además, se analizó la ansiedad menstrual (STAI) (p<0,001) y otros síntomas como lumbalgia, fatiga, náuseas, hinchazón abdominal, estreñimiento, diarrea, insomnio, depresión y nerviosismo (p<0,05). El kinesiotape se utiliza para contribuir a la mejora de numerosas dolencias, existiendo evidencia científica que apoya su uso34.
Masaje de tejido conectivoEl masaje de tejido conectivo es otra modalidad fisioterapéutica que se utiliza para abordar la DP. A través del reflejo cutáneo-visceral al aplicar trazos en los dermatomas dañados provoca la regulación de la actividad visceral. De esta manera se activan los mecanismos de autorregulación, reequilibrando el sistema neurovegetativo, lo que normaliza los niveles de PG, causando así un efecto analgésico y relajante sobre la musculatura uterina35.
Con el masaje de tejido conectivo22 se disminuyó la intensidad del dolor menstrual (EVA) con respecto al grupo control (p=0,001) y también se observó una mejoría intragrupo en el grupo de intervención, donde a más tiempo de tratamiento, mayor es el beneficio. También mejoró la cantidad de analgésicos ingeridos y el dolor menstrual catastrófico. Sin embargo, en los síntomas menstruales (MSQ) y la actitud menstrual (MAQ-1-2-4-5) no se ha demostrado una mejoría significativa.
Punción secaLa punción seca se postula como una herramienta de intervención para reducir la sintomatología de la DP, debido a que numerosos estudios han relacionado el dolor presente durante el ciclo menstrual con el síndrome de dolor miofascial, por lo que la tensión muscular en el recto del abdomen y los oblicuos puede provocar dolor referido en el área abdominal y lumbar36.
Un estudio comparó los efectos de la punción seca frente a la punción seca simulada o el no recibir tratamiento alguno13. Hubo diferencias estadísticamente significativas a favor del grupo que recibió punción seca en todas las variables analizadas: dolor menstrual (EVA), calidad de vida (SF-36) y cantidad de analgésicos.
AcupunturaLa acupuntura puede ser una alternativa al tratamiento farmacológico, no solo para paliar la clínica, sino también para controlar los factores desencadenantes de los trastornos menstruales a través de la regulación hormonal, considerándose el tratamiento de elección en países orientales tras la farmacología37, en el que revisiones actuales indican que es un procedimiento con un elevado nivel de evidencia científica38. Dos estudios utilizaron la acupuntura como herramienta para tratar los síntomas de la DP18,21.
Bazarganipour et al.21 evaluaron la intensidad del dolor (escala Wong-Baker), la calidad de vida (SF-12) y la duración del dolor (horas) en 3 ciclos menstruales. Los resultados mostraron la disminución de las 3 variables tanto en el segundo como en el tercer ciclo menstrual en los grupos experimentales frente al grupo placebo. Con respecto a la variable calidad de vida (SF-12), los ítems de salud mental y general no mejoraron en el segundo ciclo respecto al grupo placebo, pero en el tercer ciclo el ítem de salud general presentó una mejora significativa. Esto demuestra que, para alcanzar diferencias estadísticamente significativas, los programas deben aplicarse durante el tiempo suficiente que permita los cambios. Cha y Sok18 demostraron la disminución significativa (p<0,001) del dolor menstrual (EVA) y la angustia menstrual (SF-MDQ) tras la intervención.
Todas las modalidades de fisioterapia propuestas en los estudios analizados parecen ser una buena opción de tratamiento para disminuir el dolor en la DP, ya que el dolor menstrual fue analizado como variable principal en todos los estudios, mejorando significativamente en todos ellos. Quizás podría considerarse que los beneficios de la TENS de uso aislado19,20 no quedan suficientemente demostrados.
A pesar de que los estudios plantean la mejora de la intensidad del dolor tras la aplicación de las intervenciones propuestas, no existe ningún protocolo que elimine totalmente el dolor, por lo que podría considerarse que estas intervenciones son tratamientos complementarios a la analgesia convencional. Además, ninguna investigación realiza un seguimiento de las participantes y presentan un tiempo de intervención limitado, no superando en ningún caso el año de intervención. Sería interesante mejorar estos aspectos en futuras investigaciones para averiguar si los efectos alcanzados durante la intervención se mantienen en el tiempo y si una intervención prolongada mejoraría los resultados.
Por otra parte, ningún estudio considera la presencia de efectos secundarios, hecho que justificaría la promoción de la fisioterapia frente a la farmacología convencional.
La investigación de revisión actual podría considerarse suficiente para recomendar cualquiera de las modalidades de fisioterapia analizadas como tratamiento de la DP, ya que todas reportaron algún beneficio. Sin embargo, no se ha podido establecer cuál es más beneficiosa que las demás, por lo que se insta a seguir investigando. Además, existen limitaciones específicas de esta revisión, ya que la búsqueda bibliográfica se realizó en 5 bases de datos, seleccionando solamente aquellos estudios más actuales, siendo posible la no inclusión de artículos previos relevantes. Asimismo, se han incluido estudios que analizan diferentes modalidades de fisioterapia para la mejora de múltiples síntomas de la DP estudiados mediante diversas herramientas de evaluación, complicando de esta manera su comparación.
ConclusiónExiste evidencia científica que parece demostrar los beneficios de la fisioterapia en los síntomas de dolor menstrual, la cantidad de analgésicos ingeridos, el dolor catastrófico, la duración de dolor, los síntomas menstruales, la calidad de vida, la angustia y la actitud menstrual, la ansiedad y la calidad del sueño, y la mejora global de las pacientes con DP. Su utilización plantea una alternativa eficaz al tratamiento convencional farmacológico de la DP, pero todavía son necesarios estudios de mayor calidad y con tamaños muestrales más amplios que ofrezcan resultados más consistentes.
FinanciaciónEl trabajo no ha recibido ninguna financiación.
Conflicto de interesesLas autoras declaran no tener ningún conflicto de intereses.