La aloinmunización anti-E es una etiología rara de enfermedad hemolítica perinatal (EHP). Su incidencia es muy baja, y menos del 3% es grave. Dado que la titulación de anticuerpos no se correlaciona con la gravedad, resulta interesante notificar casos que requieren tratamiento en el periodo postnatal.
ObjetivoReportar el caso de un recién nacido tratado con fototerapia y exanguinotransfusión por EHP por aloinmunizacion anti-E.
CasoMujer 42 años, escrutinio de anticuerpos irregulares positivo con aloanticuerpos anti-E.
ConclusionesSe requiere un manejo activo tanto en el periodo prenatal como neonatal de la aloinmunización anti-E. Aunque no se haya documentado anemia en el periodo fetal, el recién nacido sigue siendo de alto riesgo para la presentación de clínica compatible con enfermedad hemolítica en el periodo postnatal.
Anti-E alloimmunization is a rare aetiology of haemolytic disease of the foetus and new-born (HDFN). The incidence is low, with less than 3% with severity criteria. Antibody titre does not correlate with severity, so cases that require treatment should be notified.
ObjectiveTo report the case of a new-born who required phototherapy as treatment of HDFN secondary to anti-E alloimmunization.
Case42-year-old woman, positive irregular antibody screening, with anti-E alloantibodies.
ConclusionsActive management is required in both the prenatal and the neonatal period. Although anaemia has not been documented in the foetal period, the new-born is still at high risk for the presentation of symptoms compatible with haemolytic disease in the postnatal period.
La incompatibilidad eritrocitaria feto-materna se define como la presencia de uno o más antígenos en los hematíes fetales que no están presentes en los maternos. Esta situación, en respuesta a un contacto previo con el antígeno, puede desencadenar una aloinmunización de la gestante1. La enfermedad hemolítica perinatal (EHP) consiste en el desarrollo de una anemia fetal y neonatal secundaria a un fenómeno de hemólisis de origen inmunológico. Si bien la EHP se caracteriza por producir un cuadro de anemia hemolítica e hiperbilirrubinemia, tiene un amplio espectro de presentación que puede oscilar desde un cuadro subclínico, hasta hidrops y muerte fetal intrauterina2. El grupo antigénico que con mayor frecuencia se encuentra implicado en la formación de anticuerpos (Ac) maternos es el Rhesus (Rh) que comprende los antígenos (Ag) D, C, c, E y e. Asimismo, los Ac que causan anemia severa con más frecuentemente con los anti-D, anti-c y anti-Kell. El resto de Ag son causa poco frecuente de isoinmunización y de anemia fetal3. En general, los anticuerpos antieritrocitarios distintos a los anticuerpos naturales del sistema ABO son llamados anticuerpos irregulares y pueden ser detectados mediante el test de Coombs indirecto1,2. La prevalencia de anticuerpos maternos contra antígenos fetales es variable entre las distintas poblaciones1,2. Diversos estudios muestran un 1,2% de mujeres embarazadas aloinmunizadas, correspondiendo un tercio de los casos a anticuerpos contra antígenos capaces de provocar EHP. A pesar de ser la aloinmunización anti-E una causa frecuente de aloinmunización por anticuerpos irregulares, menos del 3% se asocia con anemia hemolítica que requiera tratamiento en el feto o en el recién nacido4.
A continuación presentamos el caso de un recién nacido de 37 semanas que requirió fototerapia como tratamiento de una EHP secundaria a aloinmunización materna anti-E, y que tras ser dado de alta reingresó precisando exanguinotransfusión parcial. El presente artículo pretende insistir en la necesidad de detectar precozmente la aloinmunización anti-E durante el embarazo para poder llevar a cabo un seguimiento estricto del mismo, ya que existe una muy baja correlación entre los títulos maternos de anti-E, los valores de hemoglobina del cordón umbilical y la gravedad de la EHP.
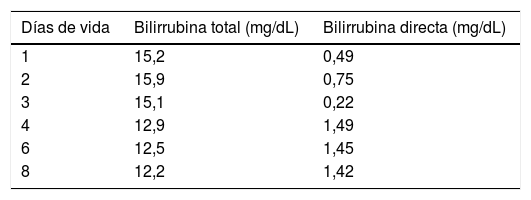
Reporte de casoExponemos el caso de una mujer de 42 años de edad, natural de Bolivia, con antecedentes obstétricos de 7 gestaciones (3 partos vía vaginal y 4 abortos), derivada a consulta de Alto Riesgo Obstétrico, por escrutinio positivo de anticuerpos irregulares en semana 15+6 de gestación, con identificación de aloanticuerpos de especificidad anti-E a título de 1:16. Grupo sanguíneo: O. Rh: D. Como antecedentes personales de interés destacan una hernia hiatal no intervenida y una hemorragia postparto en su segundo embarazo que requirió de una transfusión de hemoderivados. En la gestación anterior, en 2017, la paciente fue derivada a consulta de Hematología por escrutinio positivo de anticuerpos irregulares en primer trimestre, con identificación de aloanticuerpos de especificidad anti-E. Como plan de actuación por parte de Hematología se indicó controles cada cuatro semanas para titulación de anticuerpos, así como derivación a consulta de Alto Riesgo Obstétrico si se presentaba ascenso brusco de las titulaciones o valores superiores a 1:36. Dado que la paciente no continuó su seguimiento en nuestro país, no disponemos de los datos evolutivos de esa gestación, desde la semana 14. En semana 39, regresó a nuestro centro con trabajo de parto, donde nace mediante parto eutócico, un varón de 3.010 gramos y Apgar 10-10-10, sin ninguna manifestación de EHP y que es dado de alta a las 48 horas del parto. En la actual gestación, en la primera visita a consulta de Alto Riesgo Obstétrico en semana 17+3 de gestación, se comprobó el informe de Hematología, donde se objetivaba una titulación 1:16 de aloanticuerpos anti-E. En la ecografía abdominal obstétrica se visualizó un feto en presentación pelviana, con biometría acorde a edad gestacional, sin alteraciones morfológicas, edema ni signos de hidrops. La velocidad pico sistólica de la arteria cerebral media (ACM), fue calculada en dos ocasiones: 25,33cm/seg y 23,33cm/seg, ambos valores inferiores a 1,5 MoM para la semana 18. Nuevamente acudió a consulta en la semana 24+1 de gestación. En esta ocasión, la titulación de aloanticuerpos anti-E realizada por Hematología en semanas 22, 28 y 32, fue de 1:32, en las ecografías se visualizaba feto en presentación pelviana, con biometría acorde a edad gestacional, sin alteraciones. La velocidad pico sistólica de la ACM fue de 24,66cm/seg, 30cm/seg y 32,1cm/seg, todas menores de 1.5 MoM para la edad gestacional. En la semana 35, se programó versión cefálica externa por presentación pelviana, aunque no se realizó ya que ingresó con bolsa rota y trabajo de parto a la semana 37, por lo que se indicó una cesárea urgente, naciendo un varón de 2.860 g y test de Apgar 10-10-10, pH de arteria umbilical 7,3. Se realizó en el puerperio un estudio inmunohematológico al recién nacido, obteniendo como resultado: grupo sanguíneo: O. Rh: D. Fenotipo eritrocitario Rh y Kell: C- c+E+e+Kell-, escrutinio de anticuerpos irregulares positivo, autocontrol negativo y Coombs directo positivo. En la sangre del recién nacido las cifras de hemoglobina fueron 20,7g/dL (10,0-18,0) con un hematocrito de 58,3% (40.0-54.0). Se recomendó vigilancia de posibles signos de EHP, observándose a las 24 horas de vida ictericia intensa en piel y mucosas. Los niveles de bilirrubina total fueron de 15,2mg/dL, muy por encima de sus valores normales (0,00-1,00), a expensas de bilirrubina indirecta en el análisis bioquímico. Se indicó fototerapia intensiva durante 48h y se realizaron controles analíticos seriados (tabla 1). La evolución del recién nacido fue favorable, logrando el alta domiciliaria con una bilirrubina total de 12,2mg/dL a los ocho días de vida.
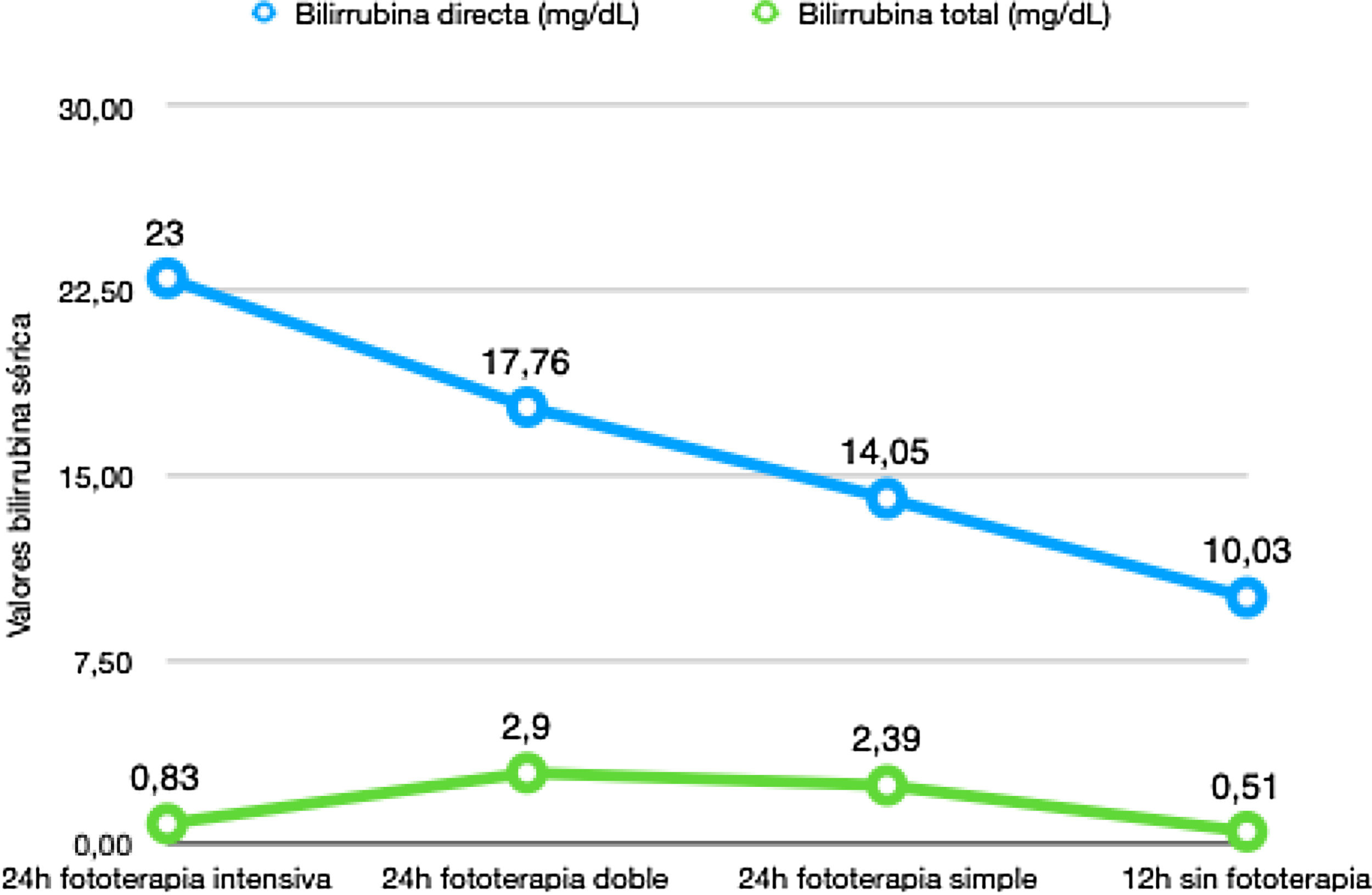
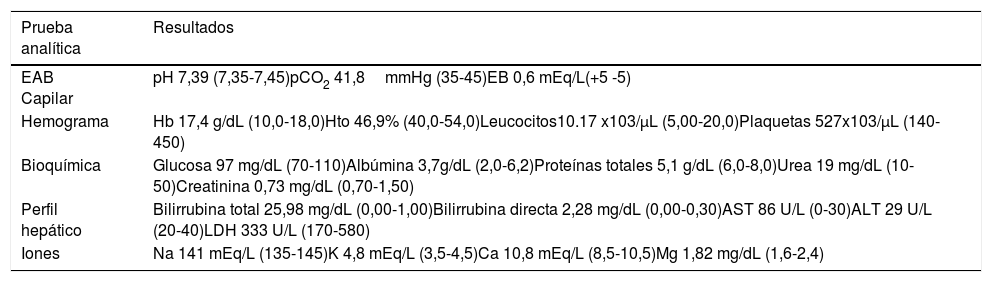
Posteriormente, a los 14 días de vida el recién nacido reingresa por urgencias pediátricas por aumento progresivo de la ictericia desde el alta en la planta de maternidad. Ha estado afebril en todo momento, sin clínica de infección acompañante. Diuresis y deposiciones normales. Lactancia materna exclusiva con tomas cada dos horas. A la exploración presentaba buen estado general, vital, llanto enérgico e ictericia generalizada. Abdomen blando y depresible sin masas ni megalias. Tras realización de pruebas analíticas al ingreso (tabla 2), se inicia tratamiento con fototerapia intensiva e hidratación intravenosa con escaso descenso de la cifra de bilirrubina total, por lo que se realiza exanguinotransfusión. No resulta posible la canalización de la vena umbilical por lo que se canaliza acceso femoral, realizándose exanguinotransfusión parcial, quedando con una Hb de 15,4g/dL tras el procedimiento. Se produce descenso progresivo de la cifra de bilirrubina total (fig. 1) tras realizar fototerapia intensiva durante 24h posteriores a la exanguinotransfusión (ET) parcial, seguido de fototerapia doble otras 24h, y fototerapia simple 24h más. Tras 12h sin tratamiento con fototerapia se comprueba que no existe efecto rebote, por lo que tras comprobar hemocultivo negativo y recibir posteriormente 48h de profilaxis antibiótica por manipulación del cordón umbilical se decide alta domiciliaria y controles periódicos en consulta de Hematología Pediátrica.
Pruebas analíticas realizadas en el reingreso por ictericia a los 14 días de vida
| Prueba analítica | Resultados |
|---|---|
| EAB Capilar | pH 7,39 (7,35-7,45)pCO2 41,8mmHg (35-45)EB 0,6 mEq/L(+5 -5) |
| Hemograma | Hb 17,4 g/dL (10,0-18,0)Hto 46,9% (40,0-54,0)Leucocitos10.17 x103/μL (5,00-20,0)Plaquetas 527x103/μL (140-450) |
| Bioquímica | Glucosa 97 mg/dL (70-110)Albúmina 3,7g/dL (2,0-6,2)Proteínas totales 5,1 g/dL (6,0-8,0)Urea 19 mg/dL (10-50)Creatinina 0,73 mg/dL (0,70-1,50) |
| Perfil hepático | Bilirrubina total 25,98 mg/dL (0,00-1,00)Bilirrubina directa 2,28 mg/dL (0,00-0,30)AST 86 U/L (0-30)ALT 29 U/L (20-40)LDH 333 U/L (170-580) |
| Iones | Na 141 mEq/L (135-145)K 4,8 mEq/L (3,5-4,5)Ca 10,8 mEq/L (8,5-10,5)Mg 1,82 mg/dL (1,6-2,4) |
Aunque típicamente los títulos de anticuerpos entre 1:8 y 1:32 de anti-E se han asociado con alto riesgo de desarrollar una EHP e hidrops fetal, cada vez es más evidente la pobre relación que tiene la titulación de anticuerpos en la predicción del cuadro clínico y su severidad. Se ha observado que a titulaciones mayores de 1:16, sólo aparece clínica en el 4% de los casos, y raramente son EHP severas4–6. El conocimiento del estado antigénico fetal se considera como una pieza clave para la optimización del manejo y diagnóstico de embarazadas aloinmunizadas, ya que si el feto resulta negativo, no hay riesgo de desarrollar una EHP. Los antígenos de membrana eritrocitarios son antígenos bi-alélicos codominantes, por lo que, si el padre es heterocigoto, el feto tendría un 50% de probabilidades de ser portador. El recurrir a procedimientos invasivos usados clásicamente, como la amniocentesis, no están exentos de provocar sensibilización materna. En la actualidad se está considerando el análisis de ADN fetal libre en sangre materna como el método más adecuado para determinar el genotipo sanguíneo fetal. Si bien es cierto, no está todavía disponible en muchos centros, como ocurre en el caso que reportamos donde está disponible el genotipado fetal para el Ag RhD, pero no para anticuerpos irregulares1,2.
En cuanto a la anemia fetal que se produce en el contexto de una EHP, la medición ecográfica de la velocidad en la circulación sanguínea fetal se ha convertido en la mejor forma de diagnosticarla. Se produce un aumento de velocidad, secundaria a la disminución de la concentración sanguínea y al aumento del gasto cardíaco fetal por la anemia5. La medición mediante Doppler del valor de velocidad pico sistólica de la ACM es el mejor parámetro ultrasonográfico para el diagnóstico de anemia fetal. Este parámetro ha sido el utilizado en nuestras consultas para descartar la aparición de anemia fetal en nuestro caso. Estos valores han demostrado una correlación adecuada con los niveles de hemoglobina en el diagnóstico de la anemia fetal en pacientes isoinmunizadas siendo, por tanto, la herramienta de elección en este tipo de pacientes. La anemia fetal se confirma con una velocidad pico sistólica mayor a 1,5 MoM de este parámetro, pero dado que los valores aumentan con la edad gestacional, se deben utilizar tablas ajustadas. Las mediciones de la velocidad pico sistólica de la ACM pueden iniciarse a las 16-18 semanas de gestación, como ocurrió en nuestro caso, donde la primera medición se realizó en la semana 17+3, y deben repetirse periódicamente con una frecuencia de 1-2 semanas, hasta el fin de la gestación5,6.
En cuanto al periodo neonatal, cabe destacar el manejo basado en una vigilancia estricta, pues aunque no se ha documentado anemia en el periodo fetal, el recién nacido sigue siendo de alto riesgo para la presentación de clínica compatible con enfermedad hemolítica en el periodo neonatal. La evaluación de la historia perinatal será el primer paso a considerar por parte del pediatra. Tras estabilizar al niño en el paritorio debe hacerse una valoración clínica del grado de hidrops, palidez mucocutánea, hepatoesplenomegalia, púrpura y adaptación cardiopulmonar. En sangre del cordón se deberá realizar: grupo sanguíneo, Rh, test de Coombs directo, hemoglobina, hematocrito, bilirrubina, proteínas totales y albúmina. De acuerdo con los hallazgos clínicos y analíticos se podrá optar por diferentes medidas terapéuticas tales como fototerapia o ET7. El mecanismo de acción de la fototerapia se produce por isomerización estructural, debido al efecto de la absorción de la luz por parte de la bilirrubina y su transformación a lumibilirrubina con su posterior excreción. Es una reacción irreversible que ocurre en el espacio extravascular de la piel y se relaciona con la dosis de fototerapia. Existen distintos tipos de fototerapia, inicialmente se indica la fototerapia simple o intensiva, reservando la fototerapia doble en el caso de incremento sérico > 0,5mg/dL/hora de la cifra de bilirrubina o fracaso en la reducción de la cifra de bilirrubina a las seis horas de inicio de la fototerapia, como ocurrió al reingreso en el caso que exponemos8. Por su parte, la exanguinotransfusión consiste en extraer uno o dos volúmenes de sangre del recién nacido e intercambiarla por concentrado de hematíes fresco y plasma de un donante compatible. El objetivo al realizar este procedimiento es el descenso de la hemoglobina y la corrección de la anemia. No hay un umbral crítico de bilirrubina para indicar una ET, siendo necesario valorar antes de indicarla la edad gestacional y postnatal, la presencia de anemia, hemólisis, acidosis metabólica y patología acompañante. En nuestro caso este procedimiento fue realizado en el reingreso por imposibilidad de controlar con fototerapia una hiperbilirrubinemia susceptible de producir toxicidad a nivel del sistema nervioso central9.
ConclusionesEl reconocimiento precoz del estado antigénico fetal mediante test no invasivo, junto con las mediciones periódicas de la velocidad pico sistólica de la ACM, son las herramientas más útiles para el control prenatal de la aloinmunización anti-E. A pesar de no haberse documentado anemia en el periodo fetal, resulta imprescindible mantener un control estricto en el periodo neonatal, ya que el recién nacido sigue siendo de alto riesgo para la presentación de clínica compatible con enfermedad hemolítica.
FinanciamientoLos autores no recibieron financiamiento para llevar a cabo este artículo.
Conflicto de interesesLos autores declaran que no existe conflicto de intereses.