El control preconcepcional ha demostrado reducir el riesgo del embarazo asociado a la diabetes, pero muchas mujeres siguen quedando gestantes sin planificación previa. Nuestro objetivo fue identificar los factores predisponentes y las barreras relacionadas con la realización de control preconcepcional.
Material y métodosSe incluyeron, de forma consecutiva, 50 mujeres con diabetes pregestacional (28 tipo 1) y 50 gestantes sin diabetes que acudían a nuestro centro. Se les pidió que cumplimentaran un cuestionario y se revisaron sus historias clínicas.
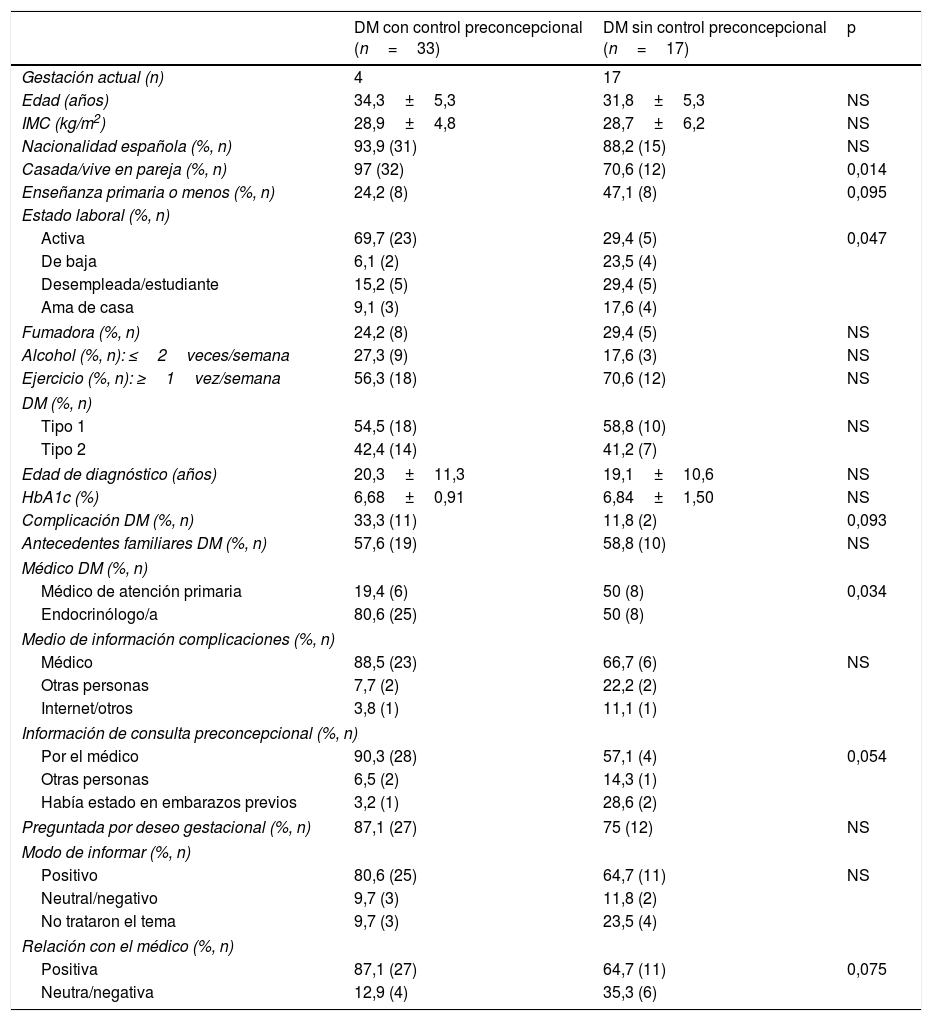
ResultadosLas 33 pacientes con diabetes y control preconcepcional tenían una edad actual (34,3±5,3 años) y al diagnóstico de la diabetes (20,3±11,3 años) similares a las 17 pacientes sin control (31,8±5,3 y 19,1±10,6 años, respectivamente; p>0,1), pero estaban con más frecuencia viviendo en pareja (97% vs. 70,6%; p=0,014), laboralmente activas (69,7% vs. 29,4%; p=0,047), eran seguidas por un/a endocrinólogo/a (80,6% vs. 50%; p=0,034), habían tenido abortos previos (78,6% vs. 10%; p=0,001), y conocían la repercusión de la diabetes en el embarazo (87,5% vs. 58,8%; p=0,029). No hubo diferencias significativas en la toma de ácido fólico pregestacional entre las gestantes con y sin diabetes (23,8% vs. 32%; p>0,1).
ConclusionesEn las pacientes con diabetes, acudir a control preconcepcional se asoció con vivir en pareja, estar laboralmente activas, conocer el riesgo de complicaciones, tener abortos previos y ser seguidas por un/a endocrinólogo/a. Existe un bajo porcentaje de preparación de la gestación, también en el grupo sin diabetes.
Preconception care has been shown to decrease the risk of pregnancy-related complications in women with diabetes, but many women do not plan their pregnancies. Our aim was to identify the associated factors and barriers related to involvement of these women in preconception care.
Material and methodsFifty women with pregestational diabetes (28 with type 1 diabetes) and 50 non-diabetic pregnant women were consecutively enrolled at our hospital. They completed a questionnaire, and their medical histories were reviewed.
ResultsAll 33 patients with diabetes who received preconception care had a similar current age (34.3±5.3 years) and age at diagnosis (20.3±11.3) than those with no preconception care (n=17) (31.8±5.3 and 19.1±10.6 years respectively; P>.1), but were more frequently living with their partners (97% vs. 70.6%; P=.014), employed (69.7% vs. 29.4%; P=.047), and monitored by an endocrinologist (80.6% vs. 50%; P=.034), had more commonly had previous miscarriages (78.6% vs. 10%; P=.001), and knew the impact of diabetes on pregnancy (87.5% vs. 58.8%; P=.029). The frequency of preconceptional folic acid intake was similar in pregnant women with and without diabetes (23.8% vs. 32%; P>.1).
ConclusionsPreconception care of diabetic patients is associated to living with a partner, being employed, knowing the risks of pregnancy-related complications, having previous miscarriages, and being monitored by an endocrinologist. Pregnancy planning is infrequent in both women with and without diabetes.
La prevalencia global de diabetes es aproximadamente del 8,3%1 y se espera que, respecto al año 2000, en 2030 se duplique el número de personas con diabetes. Aunque la prevalencia en hombres y mujeres sea similar, hay más mujeres que hombres con diabetes2 y la prevalencia de diabetes pregestacional ha aumentado en los últimos años3,4. En un estudio publicado en 2016, el 1% de las embarazadas tenía diabetes mellitus pregestacional y se vio que, a lo largo de los 17 años de estudio, la prevalencia aumentó en un 162% en el caso de la diabetes tipo 1 y en un 354% en la diabetes tipo 24. Se ha demostrado que la diabetes supone un aumento del riesgo de preeclampsia, parto instrumental, cesárea, macrosomía, parto pretérmino, así como de muerte fetal5 y perinatal y malformaciones congénitas5,6. Además, desde el punto de vista del bienestar psicológico, las mujeres con diabetes se ven afectadas con mayor frecuencia por ansiedad y depresión, tanto durante el embarazo como tras el parto7. El embarazo también tiene repercusión sobre la diabetes, ya que puede favorecer complicaciones vasculares específicas como la retinopatía8-10 o incluso interferir en el tratamiento habitual, siendo necesarias modificaciones en el mismo por variación de las necesidades insulínicas a lo largo del embarazo11.
Hay evidencias de que las pacientes con diabetes que acuden a control preconcepcional tienen un mejor control glucémico y sus hijos un menor porcentaje de malformaciones congénitas y otros eventos adversos serios como muerte fetal o perinatal12-14, así como un menor riesgo de ingreso en la UCI neonatal en comparación con aquellas pacientes que no recibieron cuidados preconcepcionales12.
En una revisión sistemática publicada en 2012, se concluye que los cuidados preconcepcionales en la diabetes reducen el riesgo de malformaciones congénitas del 7,4 al 1,9% y la mortalidad perinatal se reduce en un 66%. Se estima que un incremento de un punto en la HbA1c aumenta el riesgo de estas complicaciones en un 5-6%14. Por otro lado, también es importante el momento de inicio del control de la gestación, ya que las pacientes que acuden en el primer trimestre del embarazo tienen un menor porcentaje de eventos adversos como partos pretérminos o muerte fetal que las que acuden más tardíamente15. A pesar de los demostrados beneficios del control preconcepcional, muchas mujeres con diabetes pregestacional tienen embarazos no planificados16. En un estudio realizado en 85 mujeres, el 59% tuvo un embarazo no planificado, a pesar de que el 68% de ellas sabía que era recomendable tener un control previo17.
Los objetivos de este estudio fueron identificar los factores predisponentes y las barreras relacionadas con la asistencia a las consultas de control preconcepcional en las pacientes con diabetes pregestacional atendidas en nuestro centro.
Material y métodosParticipantes y procedimientoSe llevó a cabo un estudio observacional, descriptivo y transversal en el Servicio de Ginecología y Obstetricia del Complejo Hospitalario Universitario Insular Materno-Infantil de Gran Canaria, previa aprobación del Comité de Ética del centro. Las pacientes fueron invitadas a participar cuando acudían a sus visitas médicas rutinarias entre noviembre de 2016 y enero de 2017. Ciento dos pacientes fueron informadas de los objetivos del estudio e invitadas a participar. Se incluyeron, de forma consecutiva, 50 mujeres diagnosticadas de diabetes pregestacional, que acudían a las consultas de gestación y diabetes y educación diabetológica, y 50 gestantes sin diabetes, que acudían para una ecografía de control (semanas 11-13 o 20-22). Se excluyeron del estudio aquellas pacientes que estaban diagnosticadas de diabetes gestacional o que se diagnosticaron de diabetes pregestacional durante su embarazo actual.
Tras explicarles el estudio, las participantes firmaron un consentimiento informado y se les entregó un cuestionario donde se recogieron todas las variables detalladas a continuación. Posteriormente, se contrastó la información a través de las historias clínicas.
MétodosCuestionario con datos sociodemográficos e información sobre el control preconcepcional y la diabetesSe diseñó específicamente para el estudio. Constaba de 32 preguntas donde se recogían los siguientes aspectos: estado civil y apoyo recibido por parte de sus parejas sobre la gestación, nivel de estudios y estado laboral, presencia de hábitos tóxicos, frecuencia con la que realizaban ejercicio, enfermedades previas, uso de métodos anticonceptivos, deseo y planificación del embarazo. En la segunda parte del cuestionario se recogía información sobre la diabetes (tipo de diabetes, edad de diagnóstico, complicaciones, tratamiento, antecedentes familiares), sobre el conocimiento que tenían sobre las consecuencias de la diabetes en el embarazo, acerca de la relación con el equipo médico que la llevaba por su diabetes y los consejos preconcepcionales recibidos.
Otras variables clínicasSe obtuvieron de la revisión de las historias clínicas las variables no recogidas en el cuestionario y se contrastaron con la misma las variables médicas que sí se habían incluido en el cuestionario. En caso de contradicción, se utilizaron las que constaban en la historia. Se recogieron el peso y la talla al inicio de la gestación (el más reciente en el momento de la recogida de datos en las no gestantes), y se calculó el índice de masa corporal (IMC). Se obtuvo información sobre embarazos anteriores y enfermedades concomitantes. En las pacientes con diabetes, se recogió el tipo de diabetes y el momento del diagnóstico, la HbA1c del primer trimestre (la más reciente en las no gestantes), el/la profesional que las derivó a la consulta, la existencia de complicaciones de la diabetes y, en el caso de las pacientes embarazadas, si acudieron a consulta preconcepcional. Para evaluar el momento del inicio de la toma de ácido fólico, se preguntó a las pacientes y se revisaron las historias clínicas y las recetas electrónicas.
Análisis estadísticoLos datos han sido analizados utilizando el programa estadístico SPSS versión 23.0 (IBM Corp., Chicago Nueva York). Se hicieron análisis descriptivos de los grupos. Las variables cuantitativas se expresan como media±DE y las variables cualitativas, como % (n). Se hicieron comparaciones entre grupos 2 a 2, utilizando la t de Student para grupos independientes (variables cuantitativas) y la chi cuadrado (variables categóricas). Se consideró significativa una p bilateral<0,05.
ResultadosSe entregaron un total de 102 cuestionarios, de los cuales 2 fueron descartados del estudio, uno por no haberlo completado de manera adecuada y otro porque la paciente fue diagnosticada de diabetes durante su embarazo actual.
Pacientes con diabetes con y sin control preconcepcionalDentro del grupo de pacientes con diabetes, se incluyeron 21 pacientes gestantes y 29 pacientes no gestantes que acudían a control preconcepcional. De las 21 gestantes, únicamente 4 habían realizado control preconcepcional, y de ellas solo 2 se quedaron embarazadas después de haber recibido el visto bueno médico.
Se comparó el grupo de pacientes con diabetes, separándolas en aquellas que estaban realizando o realizaron control preconcepcional (n=33, 18 tipo 1) y las que no acudieron a consulta para dicho control (n=17, 10 tipo 1). El primer grupo incluyó a 4 pacientes gestantes (3 tipo 1) que acudieron a control preconcepcional y a 29 pacientes no gestantes que habían acudido en el momento en el que se realizó el estudio.
Estas pacientes no difirieron en cuanto a edad, IMC o nacionalidad, pero sí en el estado civil y estado laboral. El grupo con control preconcepcional tendía a tener un nivel educativo superior. Entre estas pacientes, había más mujeres laboralmente activas y que estaban casadas o vivían en pareja (tabla 1).
Características de las 50 pacientes con diabetes con y sin control preconcepcional
| DM con control preconcepcional (n=33) | DM sin control preconcepcional (n=17) | p | |
|---|---|---|---|
| Gestación actual (n) | 4 | 17 | |
| Edad (años) | 34,3±5,3 | 31,8±5,3 | NS |
| IMC (kg/m2) | 28,9±4,8 | 28,7±6,2 | NS |
| Nacionalidad española (%, n) | 93,9 (31) | 88,2 (15) | NS |
| Casada/vive en pareja (%, n) | 97 (32) | 70,6 (12) | 0,014 |
| Enseñanza primaria o menos (%, n) | 24,2 (8) | 47,1 (8) | 0,095 |
| Estado laboral (%, n) | |||
| Activa | 69,7 (23) | 29,4 (5) | 0,047 |
| De baja | 6,1 (2) | 23,5 (4) | |
| Desempleada/estudiante | 15,2 (5) | 29,4 (5) | |
| Ama de casa | 9,1 (3) | 17,6 (4) | |
| Fumadora (%, n) | 24,2 (8) | 29,4 (5) | NS |
| Alcohol (%, n): ≤2veces/semana | 27,3 (9) | 17,6 (3) | NS |
| Ejercicio (%, n): ≥1vez/semana | 56,3 (18) | 70,6 (12) | NS |
| DM (%, n) | |||
| Tipo 1 | 54,5 (18) | 58,8 (10) | NS |
| Tipo 2 | 42,4 (14) | 41,2 (7) | |
| Edad de diagnóstico (años) | 20,3±11,3 | 19,1±10,6 | NS |
| HbA1c (%) | 6,68±0,91 | 6,84±1,50 | NS |
| Complicación DM (%, n) | 33,3 (11) | 11,8 (2) | 0,093 |
| Antecedentes familiares DM (%, n) | 57,6 (19) | 58,8 (10) | NS |
| Médico DM (%, n) | |||
| Médico de atención primaria | 19,4 (6) | 50 (8) | 0,034 |
| Endocrinólogo/a | 80,6 (25) | 50 (8) | |
| Medio de información complicaciones (%, n) | |||
| Médico | 88,5 (23) | 66,7 (6) | NS |
| Otras personas | 7,7 (2) | 22,2 (2) | |
| Internet/otros | 3,8 (1) | 11,1 (1) | |
| Información de consulta preconcepcional (%, n) | |||
| Por el médico | 90,3 (28) | 57,1 (4) | 0,054 |
| Otras personas | 6,5 (2) | 14,3 (1) | |
| Había estado en embarazos previos | 3,2 (1) | 28,6 (2) | |
| Preguntada por deseo gestacional (%, n) | 87,1 (27) | 75 (12) | NS |
| Modo de informar (%, n) | |||
| Positivo | 80,6 (25) | 64,7 (11) | NS |
| Neutral/negativo | 9,7 (3) | 11,8 (2) | |
| No trataron el tema | 9,7 (3) | 23,5 (4) | |
| Relación con el médico (%, n) | |||
| Positiva | 87,1 (27) | 64,7 (11) | 0,075 |
| Neutra/negativa | 12,9 (4) | 35,3 (6) | |
DM: diabetes mellitus; IMC: índice de masa corporal; NS: no significativo (p>0,1).
El 94,4% de las pacientes con control preconcepcional y el 100% de las pacientes sin dicho control se sentían muy apoyadas por sus parejas, porcentajes similares en ambos grupos (p>0,05). No se encontraron diferencias tampoco respecto a los hábitos de fumar, consumo de alcohol y realización de ejercicio (tabla 1) entre ambos grupos.
No se encontraron diferencias significativas en la frecuencia de gestaciones previas entre los grupos con y sin control preconcepcional previo [42,4% (n=14) vs. 58,8% (n=10), respectivamente (p>0,05)], pero sí en la frecuencia de abortos previos en ambos grupos. De las 14 mujeres con control preconcepcional que habían tenido una gestación previa, 11 (78,6%) tuvieron al menos un aborto previo, frente a una de 10 (10%) de las pacientes sin control preconcepcional (p=0,001).
Las mujeres gestantes con y sin control preconcepcional no difirieron en la frecuencia con que declararon que el embarazo había sido deseado [100% (n=4 de 4) vs. 82,4% (n=14 de 17), respectivamente]. No se encontraron diferencias en cuanto al tipo de diabetes, edad de diagnóstico, HbA1c o antecedentes familiares. Las pacientes con control preconcepcional tendían a un mayor porcentaje de complicaciones y estaban más frecuentemente seguidas por un/a endocrinólogo/a, mientras que las pacientes sin control preconcepcional eran más frecuentemente seguidas en su centro de salud (tabla 1). De las 50 pacientes con diabetes, el 62% (n=31) tenían un tratamiento habitual con insulina, el 20% (n=10) con agentes orales, el 8% (n=4) con agentes orales e insulina y un 10% (n=5) no tenían tratamiento farmacológico para su diabetes. Un total de 24 pacientes con diabetes tenían otras enfermedades asociadas; las más frecuentes fueron: hipotiroidismo (n=6), asma (n=5), hipertensión arterial (n=4), rinitis alérgica (n=3) y valvulopatías (n=2).
El 41,2% (n=7) de las pacientes que no acudieron a control preconcepcional conocían la existencia de la consulta. Además, el 58,8% (n=10) conocían la repercusión de la diabetes en el embarazo frente al 87,5% (n=28) de las que sí acudieron a control preconcepcional (p=0,029). Sin embargo, del total de pacientes que contestaron que sí conocían este riesgo (n=38), al preguntarles qué complicaciones conocían, el 26,5% no escribieron ninguna complicación o respondieron que no sabrían especificar ninguna y el 12,2% (n=6) únicamente contestaron que puede haber complicaciones para el bebé o para el bebé y para ellas sin nombrar ninguna complicación concreta.
Del total de pacientes gestantes con diabetes que no habían realizado control preconcepcional (n=17), a la pregunta de por qué no habían acudido a dicho control, 6 de ellas la dejaron sin responder y de las 11 que la respondieron, 7 no acudieron porque no fue un embarazo planeado, 2 no sabían que tenían que ir o no lo consideraron necesario y 2 respondieron que sí acudieron a control preconcepcional, aunque llegaron a consulta ya gestantes.
El principal medio de información de las pacientes, tanto sobre las complicaciones como sobre la existencia de la consulta preconcepcional, fue su médico, especialmente en el grupo de control preconcepcional (tabla 1). Dos pacientes que no habían acudido a control preconcepcional afirmaban no conocer la existencia de la consulta, a pesar de que habían estado acudiendo en embarazos anteriores.
Un 33,3% (n=11) de las pacientes con control preconcepcional fueron derivadas desde la unidad de reproducción humana, el 27,3% (n=9) por el/la endocrinólogo/a, el 24,2% (n=8) desde la propia consulta por haber estado en embarazos previos y el 9,1% (n=3) desde el centro de salud. De 2 pacientes no pudo obtenerse dicha información.
Sobre el modo de informar o la frecuencia con la que sus médicos/as les preguntaban sobre el deseo de gestación, no se encontraron diferencias significativas, pero las pacientes con control preconcepcional tendían a tener una relación más positiva con el médico que las pacientes sin control preconcepcional (tabla 1). A la pregunta de qué cambiarían de la manera en que fueron informadas por su médico/a sobre la diabetes y la gestación, 15 personas la dejaron en blanco y de las 35 que la respondieron, el 80% (n=28) afirmaban que no cambiarían nada. Del 20% (n=7) que sí cambiarían algo, 5 hubieran deseado más información, una que le explicara mejor los motivos por los cuales es importante mantener un buen control glucémico y otra paciente que le informara de la existencia de la consulta preconcepcional. Sobre la relación con el médico, de las 41 pacientes que respondieron a la pregunta de si cambiarían algo, el 90,2% (n=37) no cambiarían nada, 2 pacientes afirmaron que les gustaría que el trato fuera más cercano, una que le prestara más atención y otra que le gustaría tener citas con el médico con mayor frecuencia.
Pacientes con diabetes tipo 1 y tipo 2Del total de pacientes con diabetes incluidas, 28 tenían diabetes tipo 1, 21 diabetes tipo 2 y una diabetes tipo MODY 2. Las pacientes con diabetes tipo 1 eran más jóvenes [31,7 (5,6) vs. 36,0 (3,9), p=0,003], tenían un diagnóstico más temprano de la diabetes [12,7 (6,8) vs. 29,9 (7,3), p<0,0005], eran más obesas [IMC 26,6 (5,1) vs. 31,9 (3,5), p<0,0005] y tenían mayor nivel educativo [46,4% vs. 10% de universitarias, p=0,004] que las pacientes con diabetes tipo 2. No hubo diferencias significativas en la frecuencia con que vivían en pareja, en la situación laboral, en la frecuencia de embarazos previos ni en la HbA1c. La mayoría de las mujeres con diabetes tipo 1 (85,7%) eran seguidas habitualmente por un/a endocrinólogo/a. En el caso de las mujeres con diabetes tipo 2, la mayoría eran seguidas en atención primaria (60%), y en menor proporción (20%) por endocrinología.
Las mujeres con diabetes tipo 1 que acudían a control preconcepcional habían sido remitidas por su endocrinólogo/a en la mayoría de los casos (61,5%), o de la propia consulta de diabetes y gestación (23,1%). Tenían mayor nivel educativo (p=0,021) y estaban laboralmente activas con mayor frecuencia (72,2% vs. 30%, p=0,04) que las que no habían acudido a control preconcepcional. Sin embargo, vivían en pareja con similar frecuencia, tenían similar edad, edad al diagnóstico e IMC.
Las mujeres con diabetes tipo 2 que acudían a control concepcional eran remitidas con mayor frecuencia por la unidad de reproducción (42,9%), donde habían acudido por infertilidad, o desde la propia consulta de diabetes y embarazo (35,7%), donde habían sido seguidas en una gestación previa. Las que acudían a control preconcepcional vivían con mayor frecuencia en pareja que las que no habían acudido (100% vs. 57%, p<0,05), pero no había diferencia entre los grupos en edad, edad de diagnóstico de la diabetes, IMC, nivel educativo ni situación laboral.
Pacientes gestantes con y sin diabetesLas pacientes gestantes con y sin diabetes no difirieron en los datos demográficos, IMC, ni en los hábitos tóxicos o frecuencia de ejercicio (tabla 2). Las pacientes con diabetes afirmaron sentirse muy apoyadas por sus parejas en un 91,5% (n=43) y solo el 8,5% (n=4) afirmaron que podrían tener más apoyo, frecuencias similares a las gestantes sin diabetes [94,7% (n=18) y 5,3% (n=1), respectivamente (p>0,05)]. Tampoco se encontraron diferencias en la presencia de gestaciones previas o abortos, el uso de ácido fólico, la anticoncepción o el deseo de gestación, ni en si acudieron o no a una consulta médica antes del embarazo. En ambos grupos de pacientes, el porcentaje de toma de ácido fólico previo al embarazo fue bajo (tabla 2). El 85,7% (n=18) de las pacientes con diabetes y el 80% (n=40) de las gestantes sin diabetes aseguraron que el embarazo fue deseado (p>0,05).
Comparación de las gestantes con y sin diabetes
| Gestantes con diabetes (n=21) | Gestantes sin diabetes (n=50) | p | |
|---|---|---|---|
| Edad (años) | 31,6±5,2 | 29,6±6,0 | NS |
| IMC (kg/m2) | 28,4±5,7 | 26,4±6,5 | NS |
| Nacionalidad española (%, n) | 90,5 (19) | 81,6 (40) | NS |
| Casada/vive en pareja (%, n) | 76,2 (16) | 88 (44) | NS |
| Enseñanza primaria o menos (%, n) | 42,9 (9) | 34 (17) | NS |
| Estado laboral (%, n) | |||
| Activa | 33,3 (7) | 40 (20) | NS |
| De baja | 23,8 (5) | 18 (9) | |
| Desempleada/estudiante | 28,6 (6) | 32 (16) | |
| Ama de casa | 14,3 (3) | 10 (5) | |
| Fumadora (%, n) | 33,3 (7) | 22 (11) | NS |
| Alcohol (%, n): ≤2veces/semana | 19 (4) | 36 (18) | NS |
| Ejercicio (%, n): ≥1vez/semana | 71,4 (15) | 54 (27) | NS |
| Gestación previa (%, n) | 52,4 (11) | 54 (27) | NS |
| Abortos previos (%, n) | 4,8 (1) | 33,3 (9) | NS |
| Ácido fólico previo al embarazo (%, n) | 23,8 (5) | 32 (16) | NS |
| Consulta preembarazo (%, n) | 19 (4) | 32 (16) | NS |
NS: no significativo (p>0,1).
En este estudio realizado en mujeres con diabetes pregestacional para identificar factores predisponentes y barreras frente al control preconcepcional, se han identificado factores sociales, factores relacionados con la enfermedad y experiencia previa y variables más dependientes del sistema sanitario. Las pacientes con control preconcepcional estaban más frecuentemente laboralmente activas, viviendo en pareja y tendían a tener un nivel educativo superior a aquellas sin control preconcepcional. Además, tenían un porcentaje mayor de abortos previos y conocimiento del riesgo de quedarse gestantes, y tendían a tener más complicaciones por su diabetes. También eran seguidas más frecuentemente por un/a endocrinólogo/a y tendían a tener más frecuentemente una relación positiva con su médico.
Las fortalezas de este estudio son, por un lado, que incluye tanto a pacientes con diabetes con y sin control preconcepcional como a pacientes sin diabetes. Todas ellas han sido incluidas de forma consecutiva, sin ser seleccionadas. Por otro lado, no solo se han estudiado parámetros clínicos relacionados con su enfermedad, sino que también se han incluido preguntas donde las pacientes han expresado sus conocimientos sobre la diabetes, los motivos por los que no han ido a un/a médico antes del embarazo y sus percepciones sobre este/a.
Respecto a los factores sociales, en otros estudios también se ha observado una relación de la toma de ácido fólico, e intencionalidad de conseguir un buen control glucémico antes del embarazo, con trabajar fuera de casa o estar casada17,18.
Un alto porcentaje de las pacientes con diabetes tenía cierto grado de conocimiento de la repercusión de la diabetes sobre el embarazo, lo cual no difiere de otros artículos19,20. En un estudio realizado en 29 mujeres con diabetes pregestacional y embarazos previos sin cuidados preconcepcionales, el 90% tenían algún tipo de conocimiento sobre el riesgo de la diabetes durante el embarazo, y aunque 14 habían tenido embarazos previos (12 con alguna complicación), no necesariamente atribuyeron estas complicaciones anteriores a la falta de control preconcepcional y no pareció motivarlas a buscar cuidados preconcepcionales en los siguientes embarazos20. Esto también se observó en otro estudio, donde las mujeres que tuvieron embarazos previos con complicaciones eran más propensas a volver a quedarse embarazadas con un mal control glucémico21. Sin embargo, en nuestra población estudiada existe un mayor porcentaje de abortos y una tendencia a tener más complicaciones por la diabetes entre las pacientes que iban a consulta preconcepcional que entre las que no acudieron. En el primer caso, se trata mayormente de mujeres que, tras el resultado adverso del embarazo en curso, ya son citadas directamente en la misma consulta de diabetes y gestación para planificar el siguiente embarazo.
Las mujeres con diabetes experimentan una gran variedad de preocupaciones durante el embarazo y este les ocasiona un mayor estrés que a las pacientes sin diabetes, y presentan más depresión y peor salud mental7. A veces, la información aportada por los/las médicos/as aumenta sus preocupaciones, cuando el mensaje que transmiten es desalentador, inadecuado o inexacto. Sin embargo, las mujeres que se sienten apoyadas y a las que se les reconocen sus esfuerzos presentan menos emociones negativas. Por tanto, para un mejor bienestar psicológico, es necesario, no solo el apoyo de su familia, sino también el de los/las profesionales de la salud7. En el presente estudio, no hemos encontrado diferencias respecto al nivel de apoyo por parte de sus parejas o la información dada por los/las médicos que las llevaban por su diabetes según si las pacientes planificaban o no el embarazo, pero sí una tendencia en el grupo de pacientes con control preconcepcional a tener una mejor relación con su médico, como se ha visto en otros estudios17,22. Igualmente, de acuerdo con nuestros resultados, otros estudios también han demostrado que las pacientes con diabetes que hacen control preconcepcional tienen con mayor frecuencia un seguimiento por un/a endocrinólogo/a17.
En otros artículos, ha sido significativamente mejor el control glucémico en el grupo de pacientes con control preconcepcional23, algo que no ocurre en el presente estudio. Esto puede explicarse porque hemos incluido, dentro del grupo de control preconcepcional a pacientes no gestantes, que en el momento del estudio aún no tenían el visto bueno para la gestación. De hecho, incluso de las pocas gestantes que habían acudido a control preconcepcional, la mitad habían quedado embarazadas antes de tener el visto bueno médico para ello. El perfil de la paciente que acude a nuestra consulta de control preconcepcional es, o bien una mujer con diabetes tipo 1, controlada por endocrinología, o una mujer con diabetes tipo 2 e infertilidad, remitida desde la unidad de reproducción humana; solo una minoría son mujeres con diabetes tipo 2 en seguimiento por atención primaria.
Tanto en las mujeres con diabetes como en las mujeres sin diabetes de este estudio el porcentaje de planificación del embarazo fue muy bajo. Únicamente el 23,8% de las pacientes con diabetes y el 32% de las gestantes sin diabetes tomaron ácido fólico antes de quedarse embarazadas. Esto podría indicar que es necesaria una mayor educación sanitaria en toda la población, no solo en las pacientes con diabetes. Sin embargo, estos bajos porcentajes de toma de ácido fólico se ven también en otras poblaciones. En un estudio realizado en Australia en 588 mujeres embarazadas, solo el 23% habían tomado ácido fólico como mínimo un mes antes del embarazo24, y en otro realizado con 782 gestantes en Valencia, solo el 19,2% lo tomaron antes25. En otros estudios se ha visto un porcentaje algo superior, como en uno realizado en 1.173 mujeres londinenses (51%)26, u otro hecho en Suiza27. En este último se observó un aumento en el consumo de ácido fólico preconcepcional entre los periodos 2000-2002 (27,5%) y 2009-2010 (40,7%)27.
En resumen, encontramos que el grupo de pacientes con control preconcepcional estaban con mayor frecuencia laboralmente activas, vivían en pareja y tendían a tener mayor nivel educativo, factores sobre los que los profesionales de la salud no pueden influir. Sin embargo, sí que se puede mejorar la relación médico-paciente y la formación de las mujeres en edad fértil, ya tengan diabetes o no. Además, el bajo porcentaje de pacientes derivadas desde el centro de salud sugiere que podría ser necesaria una mayor implicación por parte de atención primaria en educar y derivar a las pacientes con diabetes antes de que queden gestantes, así como promover el uso preconcepcional de ácido fólico.
Somos conscientes de que el estudio presenta algunas limitaciones. Debido al breve periodo de reclutamiento de pacientes, contamos con una muestra pequeña que, aunque no seleccionada, podría no ser representativa de la población atendida y dificulta las comparaciones entre grupos. En segundo lugar, las encuestas fueron entregadas a las pacientes y completadas por ellas en la sala de espera antes de entrar a consulta, al lado de otras pacientes o de sus acompañantes, lo que pudo haber influido en el hallazgo de los altos porcentajes de embarazos deseados o de sentirse muy apoyadas por sus parejas. En tercer lugar, solo una minoría de las pacientes con control preconcepcional estaban embarazadas. Dada la baja frecuencia con la que nuestras gestantes han hecho control preconcepcional, era la única manera de obtener una representación significativa de este grupo. Otra limitación ha sido la dificultad para contrastar alguna información de las encuestas con las historias clínicas, especialmente en las pacientes sin diabetes, donde no se recogían todas las variables analizadas en este estudio.
ConclusionesEl presente estudio realizado en mujeres con diabetes pregestacional muestra una asociación entre la realización de control preconcepcional y estar viviendo en pareja, estar laboralmente activa, conocer que pueden existir complicaciones si no se planifica el embarazo, tener abortos previos y tener un seguimiento de la diabetes por un/a endocrinólogo/a. No obstante, la naturaleza transversal del estudio no permite inferir causalidad. Existe un bajo porcentaje de toma de ácido fólico preconcepcional, tanto en el grupo con diabetes como en el grupo sin diabetes.
FinanciaciónEste estudio no ha recibido financiación específica. No obstante, durante su realización, las investigadoras han recibido financiación de la Agencia Canaria de Investigación, Innovación y Sociedad de la Información (DA-M, beca predoctoral), V Ayuda Guido Ruffino para la Investigación en Educación Terapéutica para la Diabetes de la Sociedad Española de Diabetes en 2015 (DA-M, AMW) y del Instituto de Salud Carlos III (PI 16/00587; BV, AMW).
AutoríaTodas las autoras contribuyeron al diseño del estudio y revisaron y aprobaron la última versión del artículo. SC realizó la recogida y análisis de datos y redactó el primer borrador del artículo y SC, BV y AMW revisaron las historias y recetas electrónicas de las participantes.
Conflicto de interesesLas autoras no son conscientes de ningún conflicto de intereses relativos al contenido de este artículo.
Las autoras quieren agradecer la participación en este estudio a las enfermeras Alicia Merino, Aquilina López y Carmen Fleitas por su ayuda en el reclutamiento de las pacientes. También quieren dar las gracias a todas las pacientes que han participado en el mismo.