Es ampliamente reconocido que la enfermedad inflamatoria intestinal (EII) se asocia con una alta prevalencia de disfunción sexual (DS). Sin embargo, existe una notable escasez de publicaciones específicas en este ámbito. Esta falta de información repercute en diferentes aspectos, incluyendo la comprensión y atención integral de la DS en el contexto de la EII. Además, los propios pacientes expresan esta limitación dentro del tratamiento de su enfermedad, generando así una necesidad insatisfecha en términos de su bienestar.
El objetivo del presente documento de posicionamiento del Grupo Español de Trabajo en Enfermedad de Crohn y Colitis Ulcerosa (GETECCU) es realizar una revisión sobre los aspectos más relevantes y las posibles áreas de mejora en la detección, evaluación y manejo de la DS en personas con EII para integrar el abordaje de la salud sexual en nuestra práctica clínica. Se establecen recomendaciones basadas en la evidencia científica disponible y la opinión de expertos. La elaboración de estas recomendaciones de GETECCU se ha efectuado a través de un enfoque colaborativo multidisciplinar en el que participan especialistas en gastroenterología, ginecología, urología, cirugía, enfermería, psicología, sexología y, por supuesto, pacientes con EII.
It is widely acknowledged that inflammatory bowel disease (IBD) is associated with a high prevalence of sexual dysfunction (SD). However, there is a notable paucity of specific literature in this field. This lack of information impacts various aspects, including the understanding and comprehensive care of SD in the context of IBD. Furthermore, patients themselves express a lack of necessary attention in this area within the treatment of their disease, thus creating an unmet need in terms of their well-being.
The aim of this position statement by the Spanish Working Group on Crohn's Disease and Ulcerative Colitis (GETECCU) is to provide a review on the most relevant aspects and potential areas of improvement in the detection, assessment, and management of SD in patients with IBD and to integrate the approach to sexual health into our clinical practice. Recommendations are established based on available scientific evidence and expert opinion. The development of these recommendations by GETECCU has been carried out through a collaborative multidisciplinary approach involving gastroenterologists, gynecologists, urologists, surgeons, nurses, psychologists, sexologists, and, of course, patients with IBD.
La enfermedad inflamatoria intestinal (EII), fundamentalmente la enfermedad de Crohn (EC) y la colitis ulcerosa (CU), es una entidad crónica y progresiva que tiene un impacto significativo en la calidad de vida de las personas que la padecen. En las últimas décadas, se ha logrado un progreso significativo en su tratamiento, gracias al mejor entendimiento de sus bases fisiopatológicas y al desarrollo de nuevas terapias farmacológicas. Estos avances han permitido no solo tratar los síntomas asociados, sino también lograr un control más profundo, evidenciado por la normalización de biomarcadores y la mejoría de las lesiones endoscópicas. Más allá de estas mejoras, en el abordaje de la EII se persiguen objetivos más ambiciosos y relevantes para los pacientes, como mejorar su calidad de vida y prevenir la discapacidad1. Al adoptar un enfoque basado en el modelo biopsicosocial, se reconoce que no solo los aspectos biológicos, sino también los psicológicos y sociales influyen en el bienestar de un individuo. En este contexto, se resalta el papel fundamental que desempeña la sexualidad en la calidad de vida percibida por los pacientes.
A lo largo del siglo XX, se produjeron las mayores innovaciones en el estudio científico de la sexualidad humana, especialmente en áreas como la medicina y la psicología, donde se desarrollaron teorías y métodos más sistemáticos para comprenderla. Este progreso ha llevado a considerarla no solo como un factor fundamental para el bienestar y la calidad de vida de las personas, sino también como un elemento esencial en la promoción de la salud2. La Organización Mundial de la Salud (OMS) define la sexualidad como un elemento central del ser humano que comprende aspectos como la identidad y la orientación sexual, el placer, el erotismo y la reproducción. Se expresa a través de pensamientos, comportamientos y relaciones, y está influenciada por diversos factores, como componentes físicos, emocionales, cognitivos y socioculturales3. La salud sexual se define como un estado de bienestar físico, emocional, mental y social relacionado con la sexualidad3.
Los pacientes con EII presentan una variedad de características relacionadas con la enfermedad que podrían repercutir en la salud sexual. Entre ellas, se incluyen la incidencia y prevalencia del diagnóstico durante un periodo crucial para las relaciones sociales y sexuales, su naturaleza crónica e intermitente, así como las manifestaciones clínicas como dolor abdominal, incontinencia fecal, rectorragia y/o enfermedad perianal, que además interfieren con la intimidad personal. También las potenciales repercusiones del padecimiento como cirugías, desnutrición, fatiga, trastornos afectivos y alteraciones en la imagen corporal, como condicionan los estomas, pueden tener un impacto en la salud sexual de estos sujetos4–6.
En un abordaje integral, es necesario conocer, detectar y tratar todos los aspectos que pueden afectar la calidad de vida de las personas con enfermedades crónicas, y la salud sexual sería, sin duda, uno de ellos7. No obstante, en la actualidad, la sexualidad sigue siendo considerada tabú y existen importantes barreras en la comunicación en diferentes ámbitos, como el de la pareja, el social o el sanitario. Una encuesta a gastroenterólogos de la American Gastroenterological Association (AGA) mostró que muchos no abordan la función sexual en pacientes con EII debido a desconocimiento (33%) o incomodidad (20%) y solo 14% lo discute regularmente en sus consultas8. Por otro lado, los sujetos consideran su sexualidad como una prioridad en el tratamiento de su enfermedad y perciben que este aspecto no siempre se trata adecuadamente en las visitas9–12.
Al reconocer la ausencia de guías específicas que nos ayuden a evaluar la disfunción sexual (DS) en pacientes con EII en las consultas de gastroenterología, este documento de posicionamiento se alinea con los esfuerzos previos del GETECCU, donde se han delineado directrices en aspectos de esta enfermedad13–27. Nuestro objetivo es sentar las bases para una práctica clínica más estructurada que reconozca y aborde la salud sexual en personas con EII.
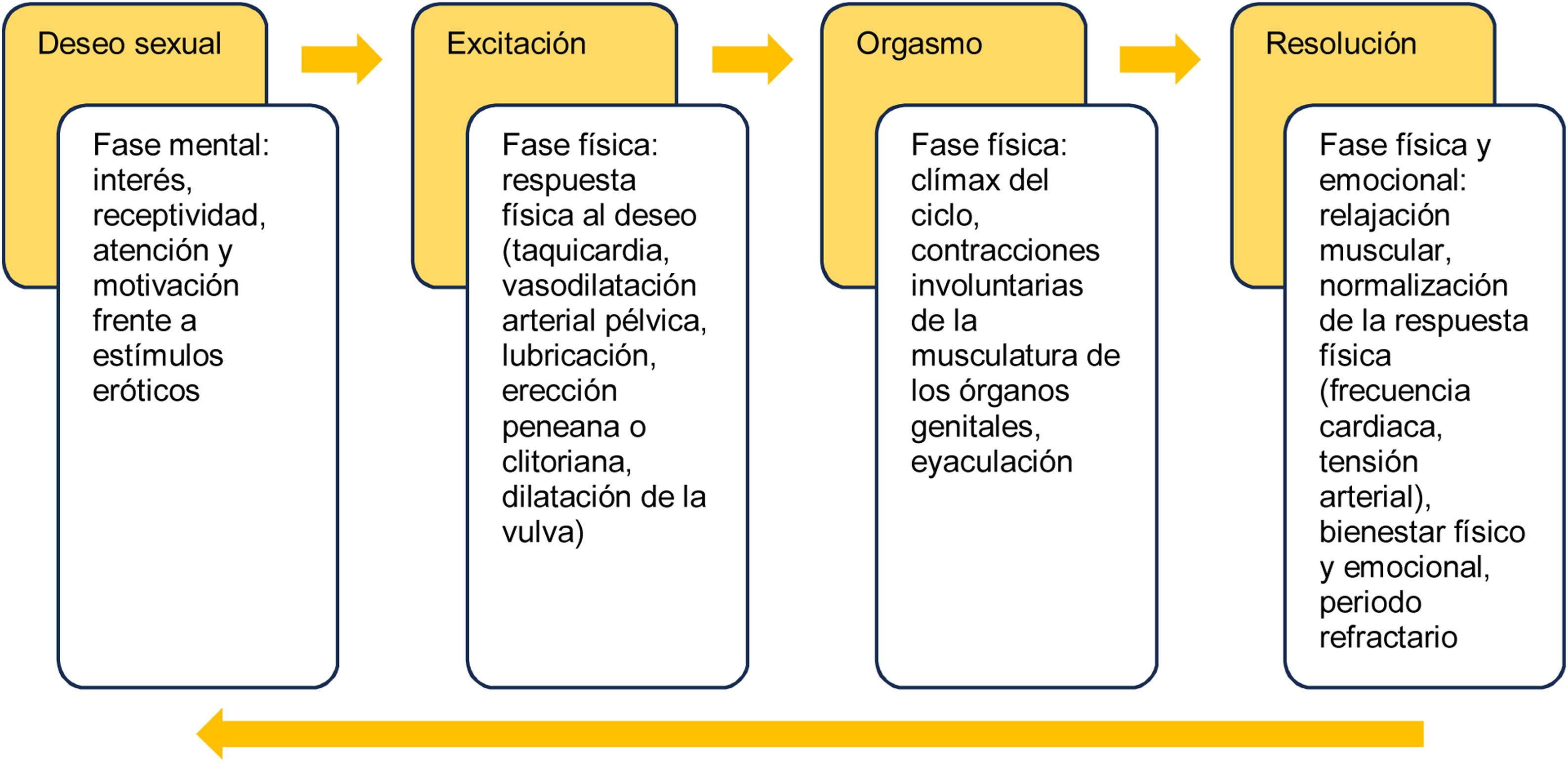
Conceptos¿Cómo se define la disfunción sexual? ¿Existe claridad en los conceptos?La respuesta sexual integra una serie de fases que se inicia con el deseo sexual y finaliza con la resolución. Cada una de ellas comprende elementos fisiológicos, cognitivos y emocionales que interactúan entre sí y con las siguientes etapas (fig. 1). La DS se refiere a la presencia de dificultades persistentes o recurrentes en una o más fases del ciclo de respuesta sexual, generándose un impacto negativo en la satisfacción y el bienestar general de una persona.
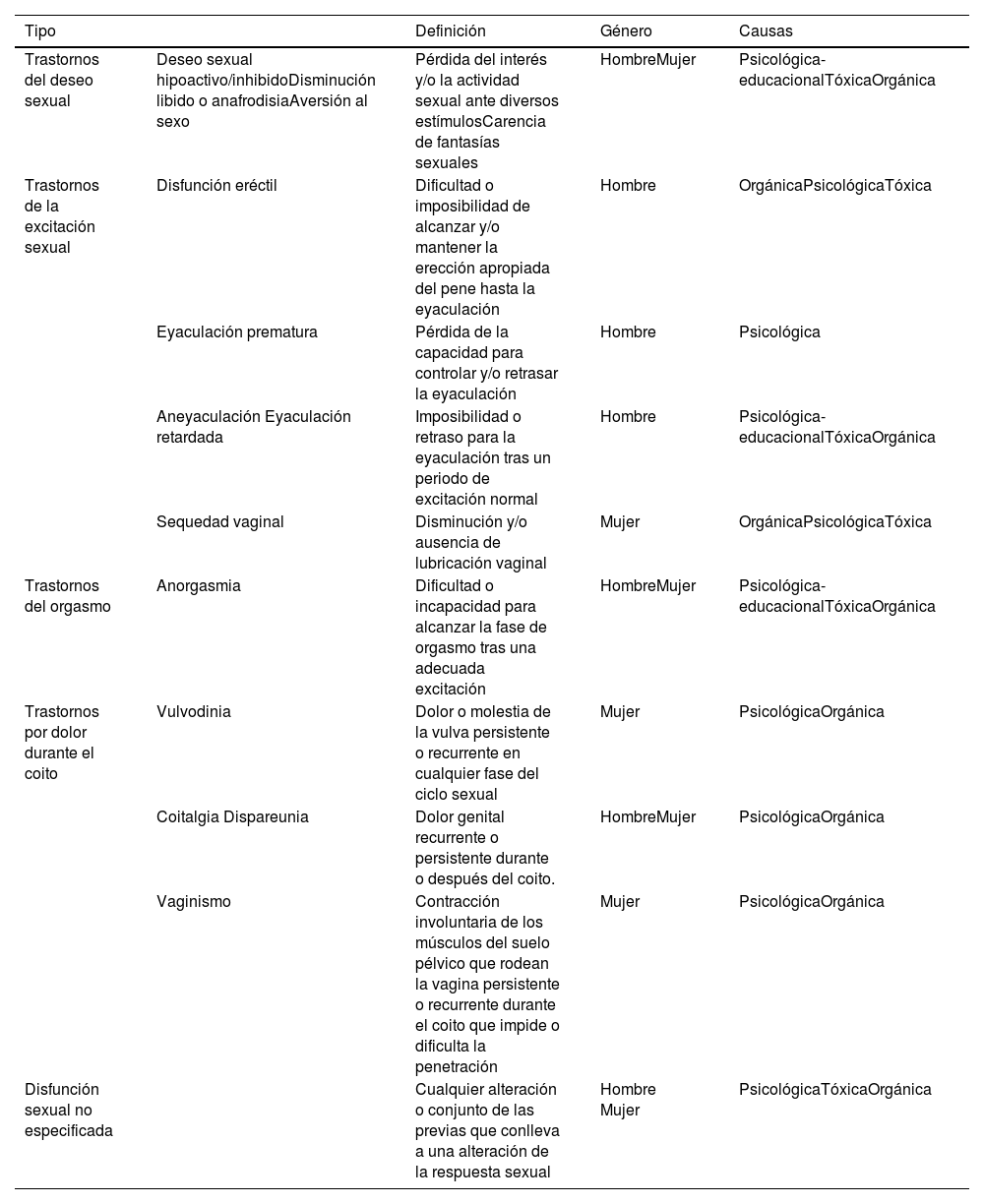
La DS sexual es un término amplio y puede manifestarse en diferentes formas, como trastornos del deseo sexual, de la excitación, del orgasmo, por dolor durante el coito y de la satisfacción, los cuales pueden estar asociados a razones físicas, emocionales, interpersonales y/o sociales. Sus definiciones y causas se representan en la tabla 1.
Recomendación. Es fundamental que en la investigación y abordaje de la DS en la EII se utilicen definiciones claras y se tengan en cuenta las múltiples formas en que esta puede manifestarse, considerando tanto las causas físicas como las emocionales, interpersonales y sociales. Esto permitirá una evaluación precisa y un tratamiento adecuado de los pacientes afectados.
Definiciones y causas de DS
| Tipo | Definición | Género | Causas | |
|---|---|---|---|---|
| Trastornos del deseo sexual | Deseo sexual hipoactivo/inhibidoDisminución libido o anafrodisiaAversión al sexo | Pérdida del interés y/o la actividad sexual ante diversos estímulosCarencia de fantasías sexuales | HombreMujer | Psicológica-educacionalTóxicaOrgánica |
| Trastornos de la excitación sexual | Disfunción eréctil | Dificultad o imposibilidad de alcanzar y/o mantener la erección apropiada del pene hasta la eyaculación | Hombre | OrgánicaPsicológicaTóxica |
| Eyaculación prematura | Pérdida de la capacidad para controlar y/o retrasar la eyaculación | Hombre | Psicológica | |
| Aneyaculación Eyaculación retardada | Imposibilidad o retraso para la eyaculación tras un periodo de excitación normal | Hombre | Psicológica-educacionalTóxicaOrgánica | |
| Sequedad vaginal | Disminución y/o ausencia de lubricación vaginal | Mujer | OrgánicaPsicológicaTóxica | |
| Trastornos del orgasmo | Anorgasmia | Dificultad o incapacidad para alcanzar la fase de orgasmo tras una adecuada excitación | HombreMujer | Psicológica-educacionalTóxicaOrgánica |
| Trastornos por dolor durante el coito | Vulvodinia | Dolor o molestia de la vulva persistente o recurrente en cualquier fase del ciclo sexual | Mujer | PsicológicaOrgánica |
| Coitalgia Dispareunia | Dolor genital recurrente o persistente durante o después del coito. | HombreMujer | PsicológicaOrgánica | |
| Vaginismo | Contracción involuntaria de los músculos del suelo pélvico que rodean la vagina persistente o recurrente durante el coito que impide o dificulta la penetración | Mujer | PsicológicaOrgánica | |
| Disfunción sexual no especificada | Cualquier alteración o conjunto de las previas que conlleva a una alteración de la respuesta sexual | Hombre Mujer | PsicológicaTóxicaOrgánica |
DS: disfunción sexual.
Al evaluar la prevalencia de DS en los pacientes con EII, nos encontramos con la limitación de que los parámetros de valoración son diferentes en ambos sexos. En los hombres, son más homogéneos, generalmente enfocados en la disfunción eréctil, mientras que en mujeres, los criterios de evaluación son menos definidos, resultando en una amplia variabilidad entre estudios28,29. A pesar de este condicionante, se describe que la prevalencia de DS en sujetos con EII es notablemente más elevada en mujeres, con tasas que oscilan entre 49 y 97%11,30–32, superando ampliamente las cifras de la población general (19-28%) y de otras enfermedades crónicas como las reumatológicas (31-75%)33,34 o la psoriasis (23-71%)35. Por otro lado, la prevalencia de DS en hombres se sitúa entre 14 y 39%11,31,36, superando 7% en la población general. Las mujeres suelen describir la disminución del deseo sexual y dificultad para alcanzar el orgasmo11, mientras que los hombres refieren más frecuentemente la disfunción eréctil, eyaculatoria y reducción de la libido11,37. Esta diferencia de prevalencia y manifestaciones de DS entre géneros en personas con EII refleja una tendencia similar observada en otras entidades crónicas como la artritis reumatoide38.
En cuanto a las variaciones en la prevalencia de DS entre la EC y la CU, los estudios no ofrecen conclusiones definitivas39–42, Sin embargo, se sugiere que las pacientes con EC, especialmente con afectación perianal, podrían experimentar dispareunia con mayor frecuencia39,40.
¿Cuál es el impacto psicológico de la disfunción sexual en los pacientes con enfermedad inflamatoria intestinal?La DS en pacientes con EII puede interferir en una vida sexual satisfactoria, afectando la autoimagen, la autoestima y la relación de pareja. También puede intensificar la ansiedad durante la intimidad y, en caso de persistencia, puede desencadenar trastornos emocionales y estrés. Esta dinámica puede generar un ciclo de influencias mutuas donde el malestar emocional agrava la DS. Según las investigaciones, 45% de los sujetos refieren que la EII ha interrumpido su actividad sexual, y para 30%, esta enfermedad ha incluso contribuido al término de sus relaciones40,42. En población joven, la interferencia puede ser más pronunciada, reduciendo el interés y satisfacción sexual32. Adicionalmente, la falta de información precisa y la existencia de mitos sobre la sexualidad pueden producir inseguridades y sentimientos de culpa, lo que a su vez puede dificultar la comunicación y la continuidad de las relaciones sexuales.
Recomendación. Debido al impacto de la DS en la calidad de vida de los pacientes con EII, es imperativo desarrollar estrategias educativas robustas que proporcionen información precisa sobre la interacción entre la EII y la salud sexual. Además, se debe enfatizar en desmantelar mitos sobre la sexualidad y ofrecer apoyo psicológico para gestionar la ansiedad y otros trastornos emocionales relacionados.
La percepción de descuido en la salud sexual por parte de los sujetos con EII es evidente y está respaldada por múltiples estudios8,10,43–45. Tanto los pacientes como los gastroenterólogos reconocen que la salud sexual es poco discutida durante las consultas, como se demuestra en un estudio colaborativo realizado en nuestro medio entre el GETECCU y la Asociación de Enfermos de Crohn y Colitis Ulcerosa (ACCU)44. Las barreras para abordar la DS incluyen temores y vergüenza para iniciar estas conversaciones, falta de capacitación de los profesionales y limitaciones de tiempo8,10. A pesar de la existencia de escalas de valoración de DS, la falta de herramientas específicas en EII validadas en población española9,12 y la ausencia de consenso sobre qué escalas utilizar, junto con su aplicación irregular en la práctica clínica, continúan siendo un desafío43,46,47. Adicionalmente, existe una necesidad de ampliar la representación demográfica en los estudios sobre DS en EII. La mayoría de los trabajos han incluido principalmente a mujeres y personas de entre 30 y 40 años, introduciendo un sesgo de género y edad. Las causas y abordaje clínico de la DS varían entre géneros (tablas 2 y 3), pero también deberían ser sensibles a la edad. Un estudio reciente desafió el estereotipo de inactividad sexual en personas mayores, mostrando su interés en discutir la expresión y actividad sexual durante las consultas10. Por otro lado, la escasez de datos sobre la orientación sexual e identidad de género deja a los sujetos pertenecientes al colectivo de lesbianas, gays, bisexuales, transgénero, queer, intersexuales, asexuales u otras minorías sexuales o de género diverso (LGBTQIA+) en un terreno poco explorado, además de que este grupo ya tiende a experimentar un deterioro mayor en la salud y bienestar48. Las limitadas investigaciones disponibles revelan necesidades y preocupaciones específicas en estos colectivos, incluyendo inquietudes sobre cómo los tratamientos de afirmación de género podrían afectar a la EII49–51.
Recomendación. Se recomienda mejorar la capacitación de los profesionales sobre DS en EII y promover un diálogo abierto y sin prejuicios sobre salud sexual en las consultas. Es crucial ampliar la diversidad demográfica en la investigación futura para comprender mejor cómo la DS afecta a diferentes grupos de pacientes con EII. También se debe fomentar la investigación sobre la intersección de la orientación sexual, la identidad de género y la EII, para proporcionar una atención inclusiva y específica que aborde las necesidades de la comunidad LGBTQIA+ y otros grupos subrepresentados en los estudios.
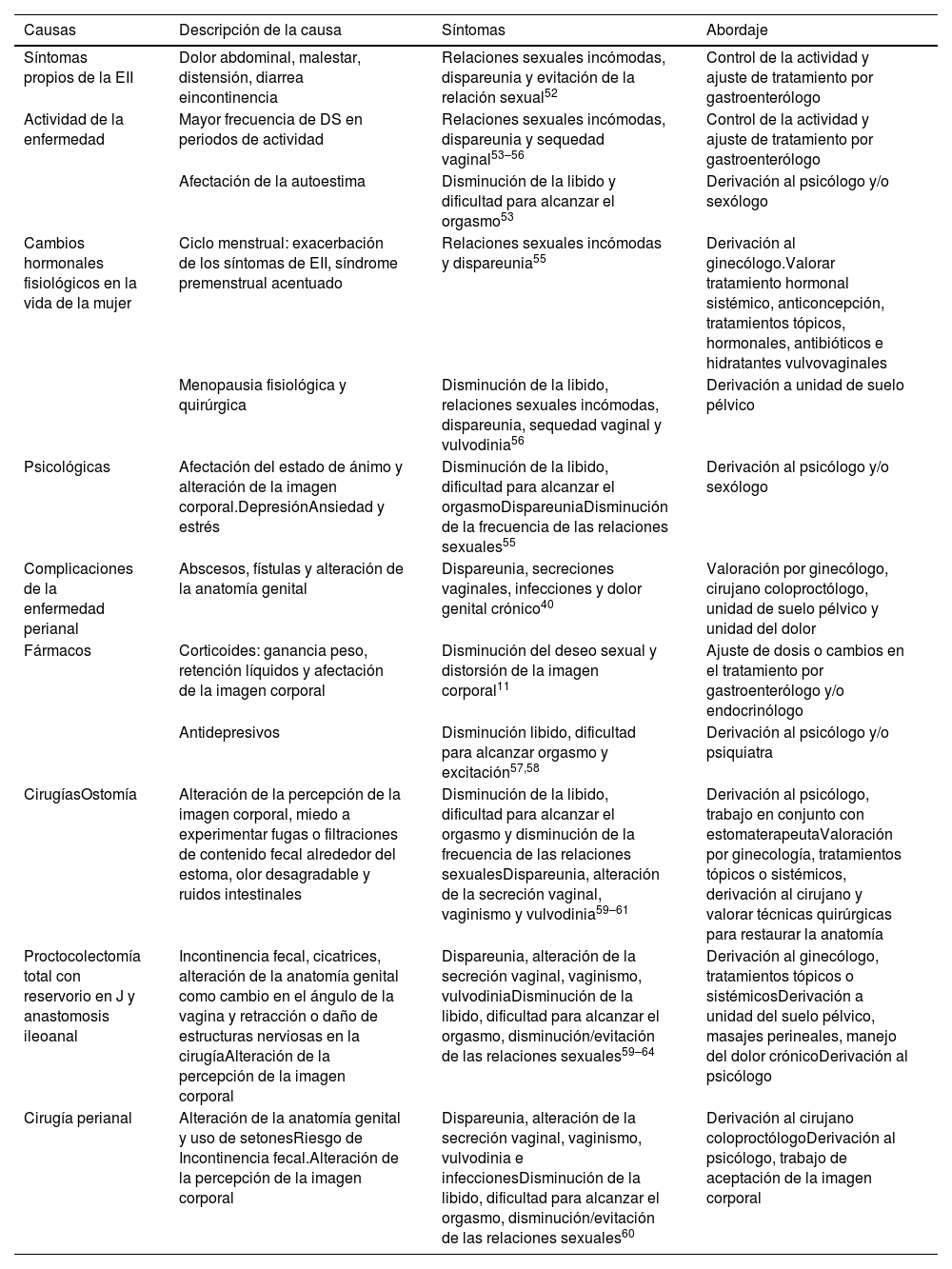
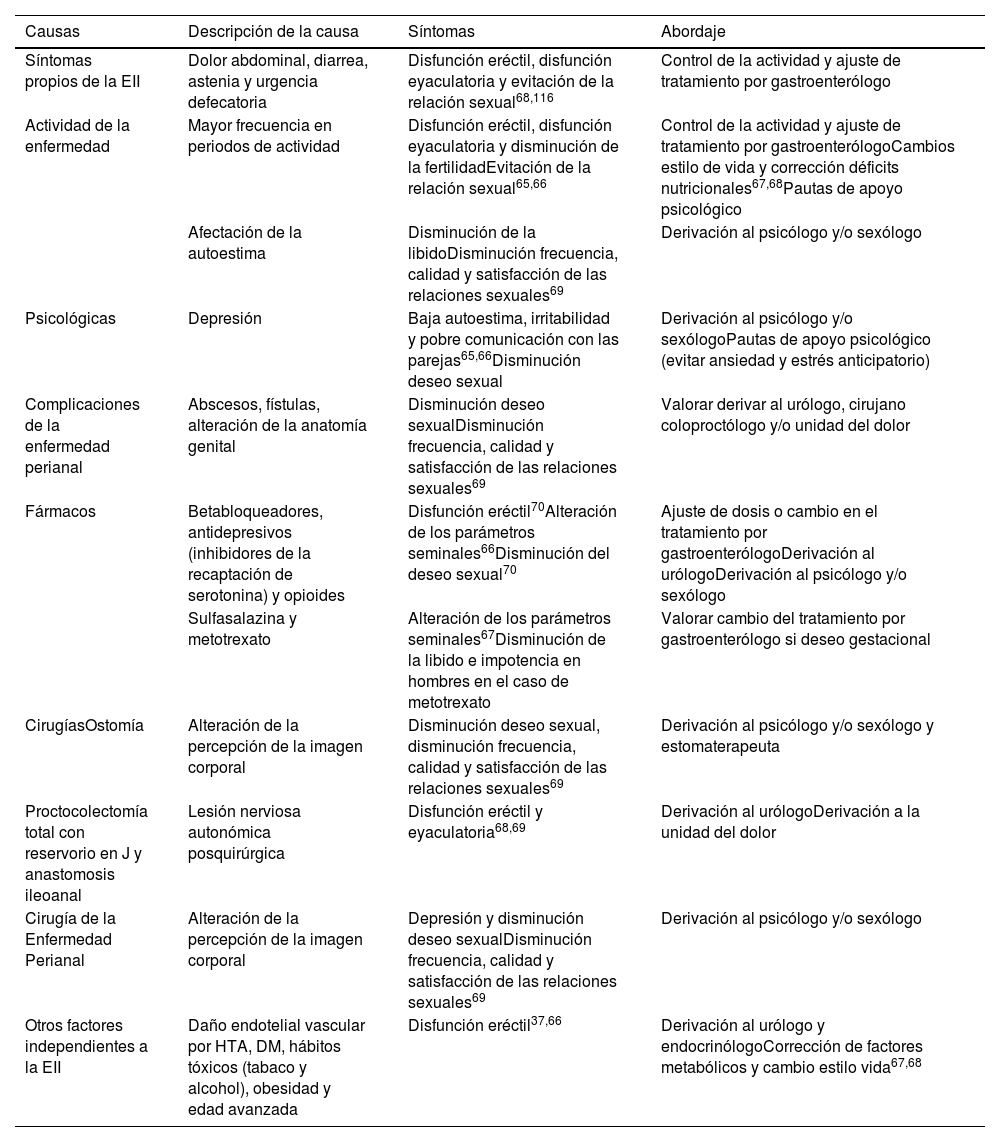
Causas y abordaje de la DS en mujeres con EII
| Causas | Descripción de la causa | Síntomas | Abordaje |
|---|---|---|---|
| Síntomas propios de la EII | Dolor abdominal, malestar, distensión, diarrea eincontinencia | Relaciones sexuales incómodas, dispareunia y evitación de la relación sexual52 | Control de la actividad y ajuste de tratamiento por gastroenterólogo |
| Actividad de la enfermedad | Mayor frecuencia de DS en periodos de actividad | Relaciones sexuales incómodas, dispareunia y sequedad vaginal53–56 | Control de la actividad y ajuste de tratamiento por gastroenterólogo |
| Afectación de la autoestima | Disminución de la libido y dificultad para alcanzar el orgasmo53 | Derivación al psicólogo y/o sexólogo | |
| Cambios hormonales fisiológicos en la vida de la mujer | Ciclo menstrual: exacerbación de los síntomas de EII, síndrome premenstrual acentuado | Relaciones sexuales incómodas y dispareunia55 | Derivación al ginecólogo.Valorar tratamiento hormonal sistémico, anticoncepción, tratamientos tópicos, hormonales, antibióticos e hidratantes vulvovaginales |
| Menopausia fisiológica y quirúrgica | Disminución de la libido, relaciones sexuales incómodas, dispareunia, sequedad vaginal y vulvodinia56 | Derivación a unidad de suelo pélvico | |
| Psicológicas | Afectación del estado de ánimo y alteración de la imagen corporal.DepresiónAnsiedad y estrés | Disminución de la libido, dificultad para alcanzar el orgasmoDispareuniaDisminución de la frecuencia de las relaciones sexuales55 | Derivación al psicólogo y/o sexólogo |
| Complicaciones de la enfermedad perianal | Abscesos, fístulas y alteración de la anatomía genital | Dispareunia, secreciones vaginales, infecciones y dolor genital crónico40 | Valoración por ginecólogo, cirujano coloproctólogo, unidad de suelo pélvico y unidad del dolor |
| Fármacos | Corticoides: ganancia peso, retención líquidos y afectación de la imagen corporal | Disminución del deseo sexual y distorsión de la imagen corporal11 | Ajuste de dosis o cambios en el tratamiento por gastroenterólogo y/o endocrinólogo |
| Antidepresivos | Disminución libido, dificultad para alcanzar orgasmo y excitación57,58 | Derivación al psicólogo y/o psiquiatra | |
| CirugíasOstomía | Alteración de la percepción de la imagen corporal, miedo a experimentar fugas o filtraciones de contenido fecal alrededor del estoma, olor desagradable y ruidos intestinales | Disminución de la libido, dificultad para alcanzar el orgasmo y disminución de la frecuencia de las relaciones sexualesDispareunia, alteración de la secreción vaginal, vaginismo y vulvodinia59–61 | Derivación al psicólogo, trabajo en conjunto con estomaterapeutaValoración por ginecología, tratamientos tópicos o sistémicos, derivación al cirujano y valorar técnicas quirúrgicas para restaurar la anatomía |
| Proctocolectomía total con reservorio en J y anastomosis ileoanal | Incontinencia fecal, cicatrices, alteración de la anatomía genital como cambio en el ángulo de la vagina y retracción o daño de estructuras nerviosas en la cirugíaAlteración de la percepción de la imagen corporal | Dispareunia, alteración de la secreción vaginal, vaginismo, vulvodiniaDisminución de la libido, dificultad para alcanzar el orgasmo, disminución/evitación de las relaciones sexuales59–64 | Derivación al ginecólogo, tratamientos tópicos o sistémicosDerivación a unidad del suelo pélvico, masajes perineales, manejo del dolor crónicoDerivación al psicólogo |
| Cirugía perianal | Alteración de la anatomía genital y uso de setonesRiesgo de Incontinencia fecal.Alteración de la percepción de la imagen corporal | Dispareunia, alteración de la secreción vaginal, vaginismo, vulvodinia e infeccionesDisminución de la libido, dificultad para alcanzar el orgasmo, disminución/evitación de las relaciones sexuales60 | Derivación al cirujano coloproctólogoDerivación al psicólogo, trabajo de aceptación de la imagen corporal |
DS: disfunción sexual; EII: enfermedad inflamatoria intestinal.
Causas y abordaje de la DS en hombres con EII
| Causas | Descripción de la causa | Síntomas | Abordaje |
|---|---|---|---|
| Síntomas propios de la EII | Dolor abdominal, diarrea, astenia y urgencia defecatoria | Disfunción eréctil, disfunción eyaculatoria y evitación de la relación sexual68,116 | Control de la actividad y ajuste de tratamiento por gastroenterólogo |
| Actividad de la enfermedad | Mayor frecuencia en periodos de actividad | Disfunción eréctil, disfunción eyaculatoria y disminución de la fertilidadEvitación de la relación sexual65,66 | Control de la actividad y ajuste de tratamiento por gastroenterólogoCambios estilo de vida y corrección déficits nutricionales67,68Pautas de apoyo psicológico |
| Afectación de la autoestima | Disminución de la libidoDisminución frecuencia, calidad y satisfacción de las relaciones sexuales69 | Derivación al psicólogo y/o sexólogo | |
| Psicológicas | Depresión | Baja autoestima, irritabilidad y pobre comunicación con las parejas65,66Disminución deseo sexual | Derivación al psicólogo y/o sexólogoPautas de apoyo psicológico (evitar ansiedad y estrés anticipatorio) |
| Complicaciones de la enfermedad perianal | Abscesos, fístulas, alteración de la anatomía genital | Disminución deseo sexualDisminución frecuencia, calidad y satisfacción de las relaciones sexuales69 | Valorar derivar al urólogo, cirujano coloproctólogo y/o unidad del dolor |
| Fármacos | Betabloqueadores, antidepresivos (inhibidores de la recaptación de serotonina) y opioides | Disfunción eréctil70Alteración de los parámetros seminales66Disminución del deseo sexual70 | Ajuste de dosis o cambio en el tratamiento por gastroenterólogoDerivación al urólogoDerivación al psicólogo y/o sexólogo |
| Sulfasalazina y metotrexato | Alteración de los parámetros seminales67Disminución de la libido e impotencia en hombres en el caso de metotrexato | Valorar cambio del tratamiento por gastroenterólogo si deseo gestacional | |
| CirugíasOstomía | Alteración de la percepción de la imagen corporal | Disminución deseo sexual, disminución frecuencia, calidad y satisfacción de las relaciones sexuales69 | Derivación al psicólogo y/o sexólogo y estomaterapeuta |
| Proctocolectomía total con reservorio en J y anastomosis ileoanal | Lesión nerviosa autonómica posquirúrgica | Disfunción eréctil y eyaculatoria68,69 | Derivación al urólogoDerivación a la unidad del dolor |
| Cirugía de la Enfermedad Perianal | Alteración de la percepción de la imagen corporal | Depresión y disminución deseo sexualDisminución frecuencia, calidad y satisfacción de las relaciones sexuales69 | Derivación al psicólogo y/o sexólogo |
| Otros factores independientes a la EII | Daño endotelial vascular por HTA, DM, hábitos tóxicos (tabaco y alcohol), obesidad y edad avanzada | Disfunción eréctil37,66 | Derivación al urólogo y endocrinólogoCorrección de factores metabólicos y cambio estilo vida67,68 |
DM: diabetes mellitus; DS: disfunción sexual; EII: enfermedad inflamatoria intestinal; HTA: hipertensión arterial.
La DS en mujeres puede desencadenarse debido a una variedad de factores como la edad, condiciones psicológicas (principalmente depresión, ansiedad y estrés), conflictos en las relaciones de pareja, fatiga, falta de privacidad, historial de abusos sexuales, efectos adversos de tratamientos y la presencia de enfermedades crónicas como la endometriosis, que pueden resultar en experiencias sexuales insatisfactorias, incómodas o dolorosas71–73. En el caso de las mujeres con EII, se ha reconocido desde hace más de tres décadas que una porción significativa de las pacientes experimenta desafíos sexuales, aunque estas dificultades suelen estar subdiagnosticadas74,75. Investigaciones recientes han evidenciado que las mujeres, en comparación con los hombres, tienen una manera distinta de presentación y afrontamiento de la EII. Las variaciones hormonales a lo largo de su vida (menarquia, ciclo menstrual, embarazo, menopausia, menopausia quirúrgica) afectan tanto a la salud sexual como a la manifestación de la EII, desencadenando o exacerbando la DS57.
En relación con las causas de DS en mujeres con EII, se ha identificado una correlación con los síntomas digestivos de la enfermedad, sus complicaciones y los tratamientos requeridos tanto médicos como quirúrgicos (tabla 2).
Recomendación. Es importante tener en consideración la complejidad y la interrelación de los factores que contribuyen a la DS en mujeres con EII, ya que pueden servir de guía para entender cómo diferentes aspectos de la enfermedad y su tratamiento pueden impactar su salud sexual, y así poder desarrollar estrategias de manejo más personalizadas y comprensivas.
La EII puede tener un impacto significativo sobre la salud sexual masculina y parece estar determinada por la interacción de múltiples elementos. Se han descrito varios factores relacionados directamente con la EII, como los tratamientos farmacológicos, las cirugías, los factores psicológicos o la actividad de la enfermedad37,65 y otros independientes de la EII, como la diabetes o la hipertensión arterial (HTA), que contribuyen al desarrollo y perpetuación de la DS masculina, los cuales deben ser considerados para establecer un tratamiento integral apropiado66 (tabla 3).
Diversas investigaciones han vinculado ciertos fármacos no específicos para la EII, como los betabloqueadores76, antidepresivos (predominantemente inhibidores de la recaptación de serotonina)70,77 y opioides78,79, con el desarrollo de DS en hombres y posibles cambios en los parámetros seminales que podrían disminuir su fertilidad66. En relación con los medicamentos específicos para la EII, se ha señalado que tanto la sulfasalazina como el metotrexato podrían estar asociados con problemas de infertilidad masculina debido a alteraciones en la calidad del semen. Además, se ha descrito que la ciclosporina y el infliximab podrían afectar la movilidad y morfología de los espermatozoides, si bien la evidencia al respecto es limitada, se requieren estudios futuros para evaluar esta relación67. Por otro lado, investigaciones controladas y a gran escala han corroborado que el filgotinib no provoca modificaciones en las características del semen ni en las hormonas sexuales en pacientes con EII80,81. Al margen de estas alteraciones en el semen comentadas, hasta el momento, no se ha determinado una relación clara entre los tratamientos farmacológicos específicos para la EII y el desarrollo de DS.
Recomendación. Para abordar la DS en hombres con EII, es esencial considerar factores físicos y psicológicos, incluyendo la influencia de tratamientos farmacológicos y la actividad de la enfermedad. Además, es importante evaluar y controlar los factores de riesgo cardiovascular y ofrecer apoyo psicológico, así como un ajuste de tratamiento por parte de gastroenterólogos, según sea necesario.
Existe evidencia de que los síntomas digestivos de la EII, como la diarrea o el dolor abdominal, junto con otros extradigestivos, como la astenia, pueden afectar negativamente la sexualidad de los pacientes52,82,83. De hecho, la asociación entre la actividad de la enfermedad y la DS en sujetos con EII se ha descrito en numerosos estudios47,52,53,82,83 y hasta 34% de ellos perciben que tiene un impacto directo sobre su salud sexual47. Esta relación es independiente del tipo de EII, pues tanto los individuos con CU como aquellos con EC con actividad tienen mayores tasas de DS que las personas en remisión (31,4 vs. 8,8% y 42,4 vs. 13,6%, respectivamente)84. Sin embargo, aún existe controversia sobre si la actividad de la enfermedad influye en la DS ya que, en otros estudios, esta influencia no parece ser tan consistente85, especialmente al comparar a pacientes con EII frente a controles sanos31,86.
El análisis de la relación entre inflamación intestinal y DS en pacientes con EII no ha revelado diferencias significativas en la prevalencia de DS en sujetos con o sin actividad endoscópica (54,2 vs. 62,9%; p=0,42) ni en aquellos con niveles elevados de calprotectina fecal (≥ 200μg/g) (48,4 vs. 59,1%; p=0,58)87. No obstante, se ha observado una prevalencia significativamente mayor de DS en mujeres con actividad clínica (70 vs. 42%; p <0,05). Por consiguiente, parece que los síntomas relacionados con la actividad de la enfermedad, más que la propia actividad en sí, podrían estar asociados a la DS en pacientes durante los periodos de brote. Estos hallazgos son consistentes con encuestas en mujeres con EII, en las que se ha identificado una disminución del deseo sexual (odds ratio [OR] = 1,8; intervalo de confianza [IC] 95% = 1,0-3,2) y una reducción en la frecuencia de sus relaciones sexuales vinculada con la gravedad de la enfermedad (OR = 2,3; IC 95% = 1,4-4,7)53.
Recomendación. A pesar de la controversia sobre si la actividad de la EII per se influye en la DS, se observa una asociación entre los síntomas relacionados con la actividad de la enfermedad y la DS. Se debe prestar especial atención a las mujeres con EII durante las fases de actividad clínica, ya que pueden experimentar una disminución del deseo sexual y una reducción en la frecuencia de las relaciones sexuales vinculada con la gravedad de la enfermedad.
Los fármacos inmunomoduladores y biológicos, frecuentemente empleados en el tratamiento de la EII, podrían tener un impacto negativo en la salud sexual. Sin embargo, la evidencia científica actual sobre su influencia es limitada y no establece una relación sólida con la DS en pacientes con EII67,88. Un aspecto relevante a considerar es el posible impacto que las terapias para el control de la EII puedan tener sobre la percepción de la imagen corporal. En esta línea, los efectos cosméticos asociados a los corticoides, como la obesidad troncular, el acné o el hirsutismo, contribuyen a una percepción negativa que puede limitar la vida sexual en 21% de las mujeres y 4% de los hombres con EII11. Esta correlación entre los corticoides, la alteración de la percepción de la imagen corporal, así como la consecuente disminución de la satisfacción sexual y la calidad de vida, está respaldada por otras investigaciones, aunque no se observa con los inmunomoduladores ni los fármacos biológicos89.
Es relevante considerar que los pacientes que reciben tratamientos inmunomoduladores, biológicos y corticoides pueden presentar una mayor actividad inflamatoria o patrones de enfermedad más agresivos. Por lo tanto, es necesario disponer de más evidencia que controle estos posibles factores de confusión para discernir si el tratamiento condiciona la DS o si es la actividad de la enfermedad en sí la causante. Un desafío adicional en la evaluación del impacto de las terapias para la EII en la función sexual radica en que la mayoría de los estudios realizados han adoptado un formato de encuesta, lo que dificulta establecer una asociación causal desde el punto de vista metodológico. Sin embargo, una encuesta efectuada a médicos especializados en EII a través de la AGA reveló que 62% consideraba que los fármacos utilizados para controlar la enfermedad podrían tener un efecto negativo en la salud sexual de los pacientes8.
Recomendación. Aunque la evidencia sobre el impacto de los fármacos utilizados en la EII en la DS es limitada, se debe prestar atención a los efectos cosméticos de los corticoides en la percepción de la imagen corporal, que pueden afectar negativamente la vida sexual, especialmente en mujeres. Se requieren más estudios para comprender mejor la relación entre el tratamiento de la EII y la DS, considerando la actividad de la enfermedad y otros factores de confusión.
La remisión de la actividad inflamatoria en la EII, incluso a través de cirugía, se acompaña generalmente de una mejor salud física y sexual de los pacientes. En este sentido, se ha demostrado que las resecciones intestinales en sujetos con EC mejoran su calidad de vida60,90. Sin embargo, ciertos abordajes quirúrgicos necesarios en algunos individuos con EII, que implican agresión en la zona pélvica, pueden afectar la función sexual al provocar alteraciones en la inervación de los genitales o distorsión de la anatomía de la pelvis45,91. Específicamente, después de la cirugía pélvica, existe un riesgo de DS en varones, como disfunción eréctil, y en mujeres, como dispareunia, disminución de la lubricación vaginal o pérdida de la propiocepción92,93.
Aunque la evidencia sugiere que la proctocolectomía total con reservorio en J y anastomosis ileoanal puede tener un efecto beneficioso en la función sexual en pacientes de ambos sexos92,94, es importante considerar que la creación del reservorio puede tener un impacto, probablemente debido a una combinación de lesión nerviosa durante la disección rectal y cambios anatómicos derivadas de la disección pélvica, tales como adherencias o modificaciones en la angulación de la vagina en mujeres. Además, la proximidad del reservorio a la vagina y el proceso de cicatrización pueden causar dispareunia, que puede aumentar hasta en 25% de las pacientes intervenidas, aunque globalmente no se observa un cambio o disminución en la satisfacción sexual general, e incluso la función sexual parece mejorar en las mujeres después de aproximadamente 12 meses de la cirugía92,95,96. Adicionalmente, se presentan desafíos específicos asociados al reservorio, como la incontinencia fecal o el incremento de la frecuencia de las deposiciones, que pueden afectar diversos aspectos, como el deseo, la excitación y la satisfacción sexual59. La proctocolectomía total con amputación abdominoperineal interesfinteriana también ha demostrado tener un efecto desfavorable en la función sexual en ambos sexos, aunque el factor agravante probablemente sea la presencia de una ileostomía terminal. Los pacientes sometidos a este procedimiento pueden experimentar inquietudes relacionadas con fugas de la bolsa, olores o distorsión de la imagen corporal, lo cual contribuye al deterioro de la función sexual43,94,97–99.
La evidencia respecto a la función sexual en pacientes sometidos a cirugía para la EC fistulizante perianal es limitada. Aunque se sugiere un impacto negativo de esta intervención, los datos disponibles solo indican una tendencia no significativa hacia el deterioro de la función sexual en mujeres60. Cabe destacar que los sujetos que se someten a estos procedimientos presentan un riesgo elevado de experimentar incontinencia fecal, lo cual se traduce en un deterioro general de la calidad de vida y, posiblemente también, en la función sexual en hombres60.
Es importante tener en cuenta que los pacientes demandan un mejor abordaje del impacto que podría tener la cirugía en su salud sexual. En una encuesta realizada a 632 personas (80% mujeres, 65% con EII) con una cirugía intestinal/anal (85% portadores de ostomía) indicaban un efecto negativo en su actividad sexual tras la cirugía y una falta de información y apoyo previo a la realización de la misma por parte de los profesionales sanitarios100.
Aspectos psicológicosEn relación con el malestar emocional que pueden experimentar los pacientes con EII, los estudios indican que los factores psicológicos desempeñan un papel fundamental como causantes, agravantes y mantenedores de la DS, especialmente la depresión y el estrés101. Específicamente, la depresión es uno de los trastornos más relevantes que afecta el deseo, la excitación, la lubricación, el orgasmo, el dolor y la satisfacción sexual31,52,53,102. Es importante tener en cuenta que la frecuencia de alteraciones emocionales en personas con EII es mayor en comparación con otras enfermedades crónicas y con la población general103,104. Además, la baja autoestima, el miedo al rechazo, los brotes de actividad, la fatiga, la urgencia defecatoria, la incertidumbre y la vergüenza ante posibles fugas o incontinencia durante el acto pueden interferir de manera significativa, llevando a muchos pacientes a evitar las relaciones sexuales.
¿Cuál es el estado actual de las estrategias de manejo para la disfunción sexual en pacientes con enfermedad inflamatoria intestinal y qué metodologías o enfoques podrían optimizar su abordaje?GastroenterologíaEl abordaje de la DS en pacientes con EII por parte de los gastroenterólogos ha evolucionado, enfocándose no solo en el control de la inflamación sino también en mejorar su calidad de vida, evidenciado por la inclusión de índices de calidad de vida en diversos estudios105,106.
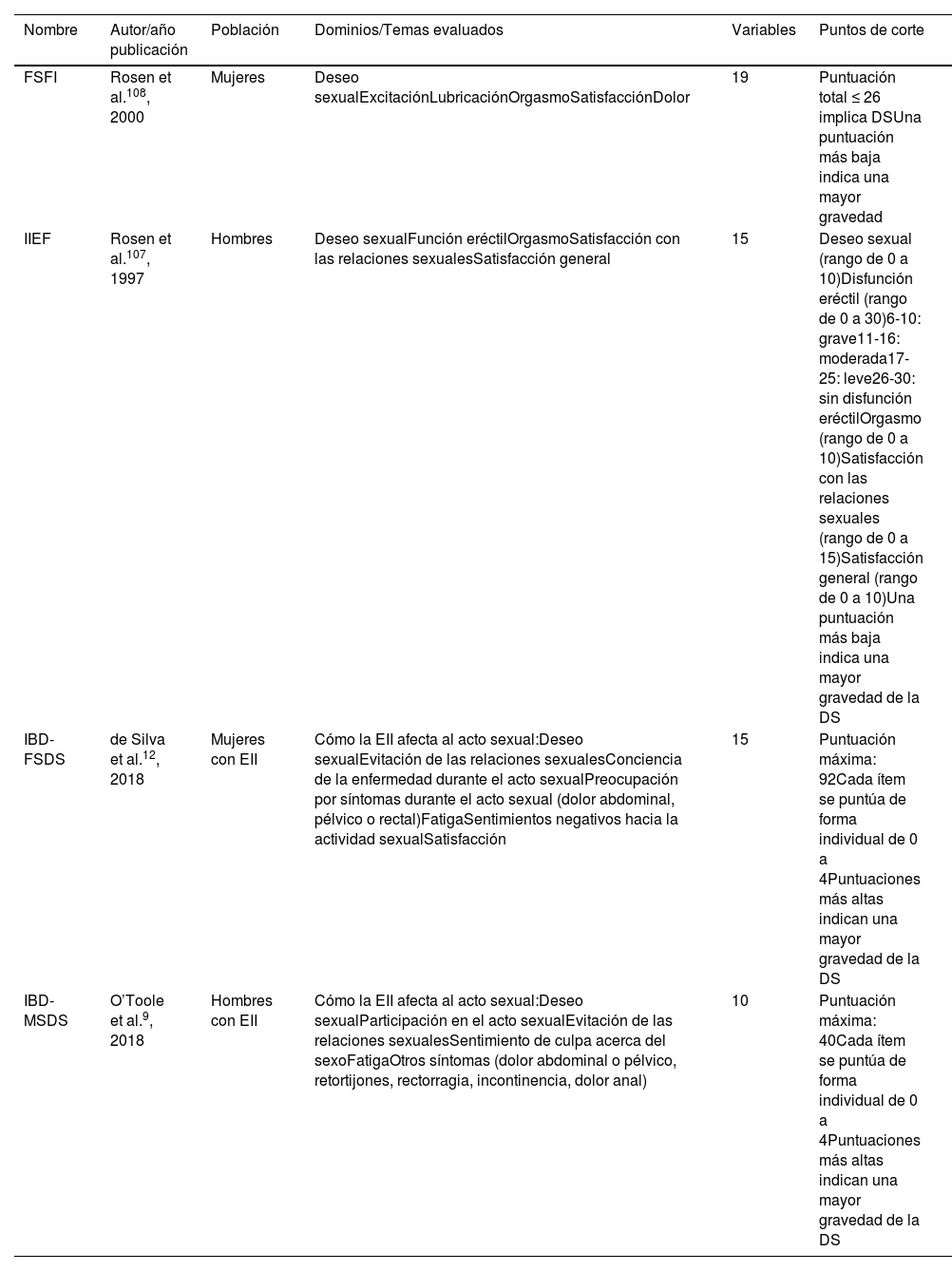
Los índices utilizados para evaluar la DS en EII, tales como el Índice de Función Sexual Femenina (FSFI) y el Índice Internacional de Función Eréctil (IIEF)107,108 (tabla 4), no consideran síntomas específicos de la EII como la presencia de diarrea o complicaciones perianales, aunque han sido validados en población española (tablas 1 y 2 del material suplementario)109,110. No obstante, se han desarrollado dos escalas específicas para EII, Female Sexual Dysfunction Scale (IBD-FSDS) y Specific Male Sexual Dysfunction Scale (IBD-MSDS) (tablas 3 y 4 del material suplementario), las cuales demuestran una alta validez interna y correlación con otros índices de DS femenina y masculina empleados en la población general111. Sin embargo, estas no han sido validadas en población española, lo que limita su uso clínico.
Índices y escalas de valoración de la DS
| Nombre | Autor/año publicación | Población | Dominios/Temas evaluados | Variables | Puntos de corte |
|---|---|---|---|---|---|
| FSFI | Rosen et al.108, 2000 | Mujeres | Deseo sexualExcitaciónLubricaciónOrgasmoSatisfacciónDolor | 19 | Puntuación total ≤ 26 implica DSUna puntuación más baja indica una mayor gravedad |
| IIEF | Rosen et al.107, 1997 | Hombres | Deseo sexualFunción eréctilOrgasmoSatisfacción con las relaciones sexualesSatisfacción general | 15 | Deseo sexual (rango de 0 a 10)Disfunción eréctil (rango de 0 a 30)6-10: grave11-16: moderada17-25: leve26-30: sin disfunción eréctilOrgasmo (rango de 0 a 10)Satisfacción con las relaciones sexuales (rango de 0 a 15)Satisfacción general (rango de 0 a 10)Una puntuación más baja indica una mayor gravedad de la DS |
| IBD-FSDS | de Silva et al.12, 2018 | Mujeres con EII | Cómo la EII afecta al acto sexual:Deseo sexualEvitación de las relaciones sexualesConciencia de la enfermedad durante el acto sexualPreocupación por síntomas durante el acto sexual (dolor abdominal, pélvico o rectal)FatigaSentimientos negativos hacia la actividad sexualSatisfacción | 15 | Puntuación máxima: 92Cada ítem se puntúa de forma individual de 0 a 4Puntuaciones más altas indican una mayor gravedad de la DS |
| IBD-MSDS | O’Toole et al.9, 2018 | Hombres con EII | Cómo la EII afecta al acto sexual:Deseo sexualParticipación en el acto sexualEvitación de las relaciones sexualesSentimiento de culpa acerca del sexoFatigaOtros síntomas (dolor abdominal o pélvico, retortijones, rectorragia, incontinencia, dolor anal) | 10 | Puntuación máxima: 40Cada ítem se puntúa de forma individual de 0 a 4Puntuaciones más altas indican una mayor gravedad de la DS |
DS: disfunción sexual; EII: enfermedad inflamatoria intestinal; FSFI: índice de la función sexual femenina; IBD-FSDS: Specific Female Sexual Dysfunction Scale; IBD-MSDS: Specific Male Sexual Dysfunction Scale; IIEF: índice de la función sexual masculina.
Para un manejo adecuado de la DS en pacientes con EII, es recomendable llevar a cabo una historia clínica exhaustiva, fomentar diálogos abiertos sobre sexualidad, realizar una exploración física y una valoración psicológica, así como la implementación de índices específicos de DS109,110. Esto debe ir en conjunto con un enfoque integral tras el diagnóstico de DS.
EnfermeríaEl rol de los profesionales de enfermería es fundamental para proporcionar información adecuada, ya que puede establecer una relación cercana en un entorno favorable, como la consulta especializada112. De hecho, en un estudio en el que se encuestó a los pacientes sobre diferentes aspectos de su función sexual vinculados con la enfermedad, estos consideraron que la enfermería especializada en EII era el ámbito profesional más adecuado para proporcionar consejo100. Por tanto, el profesional de enfermería desempeña un papel vital en la detección y manejo de la DS en sujetos con EII, siendo reconocida su labor por el grupo europeo de enfermería en EC y CU (N-ECCO)113. Este debe estar capacitado para identificar problemas sexuales, proporcionar información y apoyo adecuados, y colaborar con otros especialistas para un enfoque integral y personalizado. La detección debe hacerse normalizando la sexualidad, mediante preguntas directas adaptadas a la voluntad del paciente112. La información brindada debe ser inclusiva, abarcando diversas prácticas sexuales y el personal de enfermería debe estar entrenado para evitar prejuicios o puntos de vista sesgados.
La metodología permission, limited information, specific suggestions, and intensive therapy (PLISSIT), que sistematiza la entrevista en pasos, podría ser de utilidad en este contexto. Consiste en obtener permiso (P) del paciente, proporcionar información limitada (LI), dar sugerencias específicas (SS), y en casos necesarios, ofrecer terapia intensiva (IT), que incluye educación, cambios en hábitos y derivación a especialistas si es necesario114.
Recomendación. Se recomienda fomentar la capacitación del personal de enfermería en el abordaje de la DS en pacientes con EII, promoviendo un enfoque integral y personalizado. La implementación de la metodología PLISSIT podría estructurar mejor la entrevista y el seguimiento. Además, es vital impulsar la educación y la información sobre la sexualidad adaptada a las diversas prácticas sexuales, ayudando a normalizar la conversación sobre la DS.
La evaluación ginecológica en pacientes con EII es crucial para identificar y tratar causas modificables de DS, mediante intervenciones específicas como hidratantes tópicos, hormonales, lubricantes, probióticos, antisépticos, antibióticos, masaje perineal, dilatadores, ejercicios del suelo pélvico y terapias sistémicas como anticoncepción para suprimir la menstruación o terapia hormonal sustitutiva en mujeres menopáusicas. También es relevante la derivación a unidades especializadas en suelo pélvico y a cirujanos coloproctólogos para evaluar y tratar fístulas y restaurar la anatomía perineal si es el caso, lo cual puede mejorar la función sexual. Además, la evaluación psicológica, la terapia individualizada y el asesoramiento sexual son vitales para abordar los aspectos psicosociales de las pacientes y sus parejas (tabla 2).
Es fundamental descartar la DS en personas con EII clínicamente activa y considerar que la exacerbación de síntomas puede relacionarse con cambios en el ciclo menstrual, informando a las pacientes para comprender que el empeoramiento es transitorio73,74.
Los ginecólogos desempeñan un papel crucial en el diagnóstico y tratamiento de la DS, requiriendo una valoración integral de la salud sexual de las pacientes y una sensibilización sobre las causas específicas de DS en personas con EII. Se enfatiza la necesidad de un enfoque multidisciplinar para proporcionar información y educación sobre la relación entre EII y salud sexual, adaptada a la edad y orientación sexual de las mujeres, permitiendo una comunicación abierta sobre su vida sexual con el equipo médico. Además, como especialistas en salud sexual femenina, tienen un papel clave en la concientización, apoyo a la investigación y generación de proyectos educativos para mejorar el diagnóstico y tratamiento temprano de la DS en pacientes con EII.
UrologíaEl abordaje urológico de la DS en pacientes con EII requiere una historia clínica detallada que incluya tratamiento farmacológico, factores de riesgo cardiovascular y procedimientos quirúrgicos previos, acompañada de una evaluación sexual y física rigurosa para identificar deformidades o áreas dolorosas en la región genital o perineal115. Es importante evaluar los niveles de testosterona dada su influencia en la función eréctil y eyaculatoria. La EII puede provocar hipogonadismo, afectando hasta a 40% de los sujetos, principalmente debido a la inflamación crónica o al uso de medicamentos como esteroides y opioides66,68.
En lo que respecta al tratamiento urológico de la DS, la primera línea terapéutica para la disfunción eréctil incluye inhibidores de la fosfodiesterasa-5, con alternativas adicionales como alprostadil tópico o intrauretral, dispositivos de vacío peneano e inyecciones intracavernosas con alprostadil si las intervenciones iniciales no son eficaces69,115. La suplementación con testosterona en casos de hipogonadismo secundario a la EII es controvertida y se recomienda únicamente en casos con repercusión clínica por disfunción eréctil, disminución de la libido y/o astenia, siendo esencial considerar el ajuste de dosis o modificación de medicamentos que puedan influir en los niveles de testosterona.
Los tratamientos farmacológicos específicos o no de la EII que afecten la función eréctil deben ser reevaluados, considerando ajustes de dosis o cambio de medicación. Las modificaciones en el estilo de vida y la corrección de deficiencias nutricionales, especialmente la de zinc, también pueden resultar beneficiosas67,116,68.
CirugíaRealizar una cirugía en pacientes con EII puede suponer un desafío en cuanto a mantener la función sexual, ya que se podrían dañar estructuras anatómicas relevantes. Pero, con la evolución de las técnicas quirúrgicas, ahora se puede reducir este riesgo. Se destaca la necesidad de una intervención meticulosa para evitar daño en los nervios autonómicos, ajustando la escisión total del mesorrecto según la anatomía específica del paciente94. Además, las tecnologías como la laparoscopia y la cirugía robótica han mostrado un efecto beneficioso especialmente en hombres, en los que se observa mayor preservación de la función eréctil, además de un posible impacto positivo en la función sexual en mujeres117. En casos de enfermedad perianal, las cirugías conservadoras y el uso prudente de setones contribuyen a un menor riesgo de DS, esencialmente en mujeres10,45,118.
Es crucial una discusión proactiva sobre cómo la cirugía podría afectar la función sexual durante la evaluación preoperatoria, considerando la edad y orientación sexual de los pacientes10,45,105,118,119. Esto implica que los cirujanos estén bien informados y utilicen técnicas avanzadas, además de garantizar que los sujetos conozcan los riesgos y puedan discutirlos sin reservas105. Tener acceso a información sobre las tasas de complicaciones sexuales en cada centro médico ayuda a hacer referencias informadas a unidades multidisciplinarias con más experiencia en procedimientos complejos. Por último, los pacientes que requieren un estoma o que se someterán a cirugías con riesgo potencial de necesitarlo, se beneficiarían de un enfoque integral que incluya educación, apoyo emocional, aceptación y crecimiento personal, promoviendo así una mejora en la calidad de vida y la función sexual98,120.
PsicologíaDesde esta perspectiva, la DS en pacientes con EII se aborda trabajando sobre los síntomas psicológicos que afectan directamente a la sexualidad. La mejora de la autoestima y la reducción del estigma asociado a los cambios físicos y estéticos posquirúrgicos son aspectos esenciales. La ansiedad, caracterizada por la hipervigilancia, es un factor conocido que altera la DS, especialmente en pacientes con EII. Por lo tanto, disminuir la hipervigilancia puede ser útil para mejorar la respuesta sexual en este contexto. El estrés y el estado anímico bajo también son factores que pueden interferir con una experiencia sexual satisfactoria. En este sentido, promover una escucha activa por parte del paciente respecto a su cuerpo y mejorar el manejo emocional son estrategias que pueden contribuir a una salud sexual optimizada. Adicionalmente, se ha observado que la terapia cognitivo-conductual es beneficiosa para reducir la ansiedad y ciertos síntomas gastrointestinales, aunque los resultados son limitados en este escenario específico121–123.
Crear un ambiente confortable en la consulta, garantizar la privacidad y promover una escucha activa hacia el paciente, junto con la iniciativa de los profesionales para facilitar conversaciones sobre sexualidad, son aspectos que pueden mejorar la sensación de seguridad del sujeto y permitir abordar sus inquietudes. La psicoeducación es vital para resolver dudas de los individuos en este proceso124.
Los profesionales tienen la oportunidad de mejorar la relación con el paciente y abordar las inquietudes relacionadas con la sexualidad durante las consultas o la hospitalización. Por tanto, es clave que los sujetos expresen sus dificultades o necesidades en este ámbito, lo que permite una comunicación abierta que reducirá su impacto y facilitará derivaciones adecuadas a especialistas en caso de detectarse problemas graves26.
Recomendación. Se sugiere la incorporación de psicólogos especializados en las unidades de EII para abordar de manera integral las problemáticas recurrentes en los pacientes y prevenir posibles dificultades futuras, lo que permitirá una gestión más efectiva de la DS. Esto, junto con la promoción de una comunicación abierta, la psicoeducación y la adopción de terapias como la cognitivo-conductual, formarán un enfoque comprensivo para mejorar la función sexual de los sujetos.
La sexología se revela como una herramienta fundamental en el acompañamiento de pacientes con EII para reconstruir una nueva erótica y vivencia de las experiencias sexuales, ya sea individualmente o en pareja, una vez estabilizada su salud. En este ámbito, el personal sanitario tiene un papel relevante en derivar a los sujetos hacia la atención sexológica para mejorar ese aspecto y aliviar el tabú respecto a la DS.
El abordaje desde la sexología se realiza mediante técnicas cognitivo-conductuales adaptadas al paciente y el estado de su enfermedad en el momento de la consulta. Se inicia con una entrevista exhaustiva sobre la educación sexual, ideas limitantes, tabúes, vivencias sexuales y expectativas. Se enfatiza una visión integradora y la adaptabilidad a las necesidades y deseos del sujeto, evitando el capacitismo en las intervenciones. La propuesta de un nuevo paradigma en la sexología busca contemplar al paciente desde una perspectiva holística respecto a su sexualidad, promoviendo espacios amigables y un enfoque multidisciplinar para una gestión completa de la DS.
Es vital conocer el historial médico del paciente para un acompañamiento adecuado, entendiendo la multifactorialidad de la DS, que podría haber estado presente antes del diagnóstico de EII o intensificarse tras él. También es crucial mantener una perspectiva de género y diversidad, sin asumir la orientación o preferencias sexuales del sujeto.
Las intervenciones se centran en promover la conexión y el redescubrimiento con el placer, la construcción de la erótica, prácticas desgenitalizadas y la focalización en el mapa corporal erótico. Se pueden sugerir complementos sexuales, juguetes eróticos y prácticas que favorezcan la intimidad en pareja o individualmente, ayudando a aliviar el pensamiento negativo anticipatorio (hipervigilancia), lo que a su vez facilita una mayor relajación y activación de la respuesta sexual humana.
Recomendación. Se recomienda fomentar la incorporación de la figura del sexólogo en el manejo integral de los pacientes con EII, promoviendo la derivación a estos profesionales cuando exista DS. También es aconsejable avanzar hacia un paradigma en la sexología que contemple una visión integradora de la sexualidad, manteniendo una perspectiva de género y diversidad y promoviendo espacios de salud amigables e intervenciones personalizadas que aborden las particularidades y deseos del paciente.
El manejo de la DS en personas con EII requiere una integración de enfoques clínicos y sociales, resaltando la relevancia de su perspectiva. Dentro de este marco, las asociaciones de pacientes se erigen como plataformas esenciales para el apoyo recíproco y la sensibilización respecto a las repercusiones de la DS en la EII. Mediante campañas de concientización, estas asociaciones pueden desmitificar los tabúes en torno a la sexualidad y la EII, y proporcionar información respaldada sobre cómo la DS puede afectarles. Asimismo, pueden también facilitar la recopilación de datos precisos que reflejen la realidad de los sujetos con EII, integrando las perspectivas de todos los profesionales sociosanitarios involucrados.
Por último, para mejorar la autoidentificación y comunicación sobre la DS, las asociaciones de pacientes pueden ofrecer talleres de capacitación. Esto permitiría a los sujetos identificar la DS y discutirla con confianza durante las consultas sanitarias.
Recomendación. Se recomienda fortalecer la colaboración entre profesionales sociosanitarios y asociaciones de pacientes para un manejo efectivo de la DS en personas con EII. Las campañas y talleres de las asociaciones son cruciales para desmitificar tabúes y facilitar la comunicación sobre DS. Se alienta promover la recopilación y análisis de datos para identificar áreas de mejora y desarrollar estrategias basadas en evidencia.
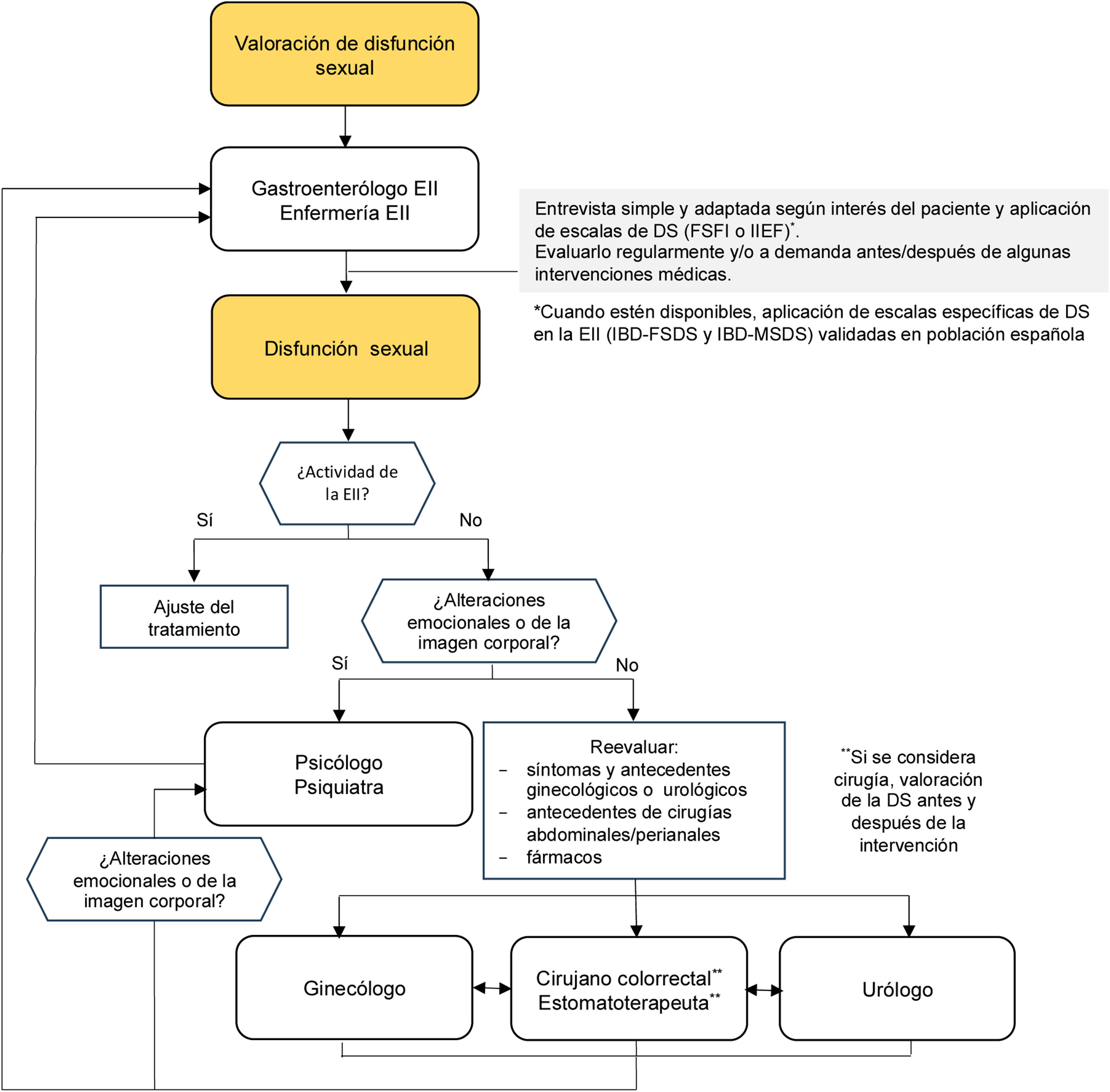
El propósito de este documento de posicionamiento de GETECCU es integrar el abordaje de la salud sexual de los pacientes con EII en nuestra práctica clínica. Esto se logra mediante un enfoque colaborativo y multidisciplinar que involucra a gastroenterólogos, ginecólogos, urólogos, cirujanos, personal de enfermería, psicólogos, sexólogos y, por supuesto, a los propios sujetos con EII. En este sentido, proponemos un algoritmo de evaluación, derivación y colaboración entre todos los profesionales involucrados, centrado en los pacientes (fig. 2).
Algoritmo de manejo de la DS en pacientes con EII.
DS: disfunción sexual; EII: enfermedad inflamatoria intestinal; FSFI: índice de la función sexual femenina108; IIEF: índice de la función sexual masculina107; IBD-FSDS: Specific Female Sexual Dysfunction Scale12; IBD-MSDS: Specific Male Sexual Dysfunction Scale9.
Tras realizar una exhaustiva revisión de la evidencia científica disponible y con el conocimiento obtenido de la práctica clínica, los expertos participantes en el proceso de consenso han llegado a un acuerdo unánime respecto a las siguientes afirmaciones para mejorar la satisfacción sexual en los pacientes con EII:
- •
Reconocer la importancia e integrar el abordaje de la salud sexual en pacientes con EII en nuestra práctica clínica.
- •
Proporcionar información y educación adecuada sobre la DS relacionada con la EII, incluyendo sus posibles causas y opciones terapéuticas.
- •
Promover una comunicación abierta y sin tabúes sobre la sexualidad con los pacientes y sus parejas.
- •
Capacitar a los diferentes profesionales de la salud para que se sientan cómodos y formados para abordar la DS en personas con EII en colaboración con los sexólogos.
- •
Validar escalas específicas de evaluación de DS en pacientes con EII en la población española.
- •
Desarrollar guías y protocolos específicos para evaluar y tratar la DS en sujetos con EII en las consultas de gastroenterología.
- •
Realizar investigaciones adicionales sobre DS en grupos específicos de pacientes con EII como el colectivo LGTBIQ+.
- •
Promover la incorporación de psicólogos en las unidades multidisciplinares de EII con el fin de abordar la DS entre otras comorbilidades psicológicas de los pacientes con EII.
- •
Fomentar la colaboración multidisciplinar entre especialistas en gastroenterología, ginecología, urología, cirugía, enfermería, psicología y sexología para abordar de manera integral la salud sexual de los pacientes con EII.
Marta Calvo Moya: ha recibido apoyo para la asistencia a conferencias, honorarios como ponente, apoyo a la investigación y honorarios por consultoría de AbbVie, MSD, Takeda, Janssen, Pfizer, Lilly, Shire, Chiesi, Dr Falk Pharma, Faes Pharma, Ferring, Kern Pharma y Tillotts Pharma.
Francisco Mesonero: ha recibido financiación en actividades educativas, conferencias y asesorías/ consultas científicas por parte de MSD, AbbVie, Takeda, Janssen, Pfizer, Ferring, Kern Pharma, Dr. Falk Pharma, Celltrion Healthcare, Galapagos, Chiesi, Tillots Pharma y Faes Pharma.
Cristina Suárez: ha recibido apoyo para la asistencia a conferencias, honorarios como ponente, apoyo a la investigación y honorarios por consultoría de Ferring, Faes Pharma, AbbVie, Janssen, Pfizer, Takeda, Kern Pharma y Tillotts Pharma.
Alejandro Hernández-Camba: ha recibido apoyo para la asistencia a conferencias, honorarios como ponente, apoyo a la investigación y honorarios por consultoría de AbbVie, Adacyte Therapeutics, Janssen, Pfizer, Ferring, Kern Pharma, Faes Pharma, Takeda, Galapagos y Tillots Pharma.
Danízar Vásquez: ha sido ponente o ha recibido financiación para la investigación de Gedeon Richter, Janssen, Ferring y Procare.
Fátima Benasach: ha sido ponente o ha recibido financiación para la investigación de Exeltis, Italfarmaco y Faes Pharma.
Mariam Aguas: ha recibido apoyo para la asistencia a conferencias, honorarios como ponente, apoyo a la investigación y honorarios por consultoría de AbbVie, Faes Pharma, Ferring, Galapagos, Janssen, Kern Pharma, Pfizer, Takeda y Tillotts Pharma.
Yago González-Lama: ha recibido apoyo para la asistencia a conferencias, honorarios como ponente, apoyo a la investigación y honorarios por consultoría de AbbVie, Takeda, Janssen, Pfizer, Biogen, Amgen, Ferring, Faes Pharma, Chiesi y Gebro Pharma.
Ana Echarri: ha recibido apoyo para la asistencia a conferencias, honorarios como ponente, apoyo a la investigación y honorarios por consultoría de Janssen, AbbVie, Pfizer, Galapagos y MSD.
Pablo Bella: ha sido ponente o ha recibido financiación para la investigación de Takeda, Janssen y Tillotts Pharma.
Noelia Cano: ha sido ponente o ha recibido financiación para la investigación de AbbVie, Takeda, Janssen, Lilly y Ferring.
María Isabel Vera: ha recibido apoyo para la asistencia a conferencias, honorarios como ponente, apoyo a la investigación y honorarios por consultoría de MSD, AbbVie, Pfizer, Ferring, Shire, Takeda, Tillots Pharma, Jannsen y Galapagos.
Yamile Zabana: ha recibido apoyo para la asistencia a conferencias, honorarios como ponente, apoyo a la investigación y honorarios por consultoría de AbbVie, Adacyte, Almirall, Amgen, Dr. Falk Pharma, Faes Pharma, Ferring, Janssen, MSD, Otsuka, Pfizer, Shire, Takeda, Galapagos, Boehringer Ingelheim y Tillotts Pharma.
Míriam Mañosa: ha recibido apoyo para la asistencia a conferencias, honorarios como ponente, apoyo a la investigación y honorarios por consultoría de investigación de AbbVie, MSD, Takeda, Ferring, Janssen, Pfizer, Tillotts Pharma, Faes Pharma, Gilead, Fresenius, Dr. Falk Pharma, Kern Pharma y Adacyte.
Francisco Rodríguez-Moranta: ha recibido apoyo para la asistencia a conferencias, honorarios como ponente, apoyo a la investigación y honorarios por consultoría de AbbVie, MSD, Takeda, Ferring, Janssen, Pfizer y Dr. Falk Pharma.
Manuel Barreiro-de Acosta: ha recibido apoyo para la asistencia a conferencias, honorarios como ponente, apoyo a la investigación y honorarios por consultoría de Pfizer, MSD, Takeda, AbbVie, Kern Pharma, Janssen, Fresenius Kabi, BMS, Ferring, Faes Pharma, Galapagos, Dr. Falk Pharma, Chiesi, Lilly, Adacyte y Tillotts Pharma.
Ana Gutiérrez ha recibido apoyo para la asistencia a conferencias, honorarios como ponente, apoyo a la investigación y honorarios por consultoría de AbbVie, MSD, Kern Pharma, Ferring, Faes Pharma, Amgen, Roche, Sandoz, Janssen, Pfizer, Dr. Falk Pharma, Tillotts Pharma y Galapagos.
Todas estas actividades de los autores han sido ajenas al trabajo actual.
Francisco José Delgado, Mónica Millán, Isabel Alonso, Laura Camacho, Vanesa Gallardo, Ruth Serrano, Antonio Valdivia y Lourdes Pérez no declaran conflictos de interés.
Marta Calvo Moya; Francisco Mesonero Gismero; Cristina Suárez Ferrer; Alejandro Hernández-Camba; Mariam Aguas Peris; Yago González-Lama; Mónica Millán Scheiding; Laura Camacho Martel; Ana Echarri Piudo; María Isabel Vera Mendoza; Yamile Zabana Abdo; Míriam Mañosa Ciria; Francisco Rodríguez-Moranta; Manuel Barreiro-de Acosta; Ana Gutiérrez Casbas.