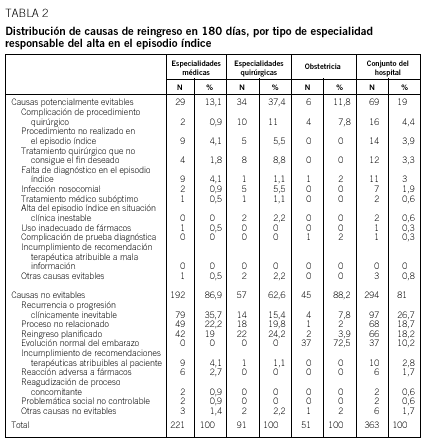
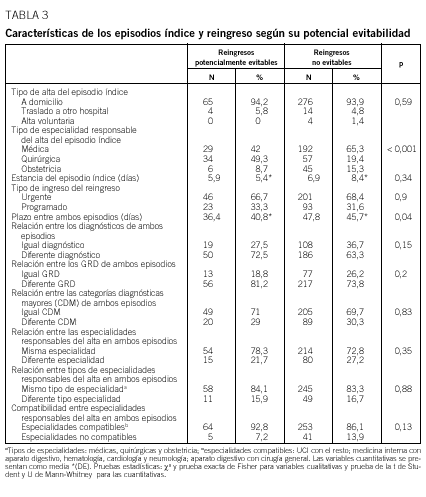
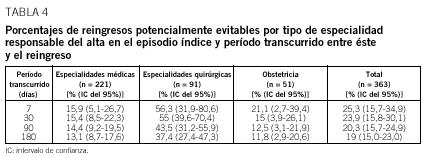
array:18 [ "pii" => "13029224" "issn" => "00257753" "estado" => "S300" "fechaPublicacion" => "2002-04-13" "documento" => "article" "subdocumento" => "fla" "cita" => "Med Clin. 2002;118:500-5" "abierto" => array:3 [ "ES" => false "ES2" => false "LATM" => false ] "gratuito" => false "lecturas" => array:2 [ "total" => 5263 "formatos" => array:3 [ "EPUB" => 8 "HTML" => 4927 "PDF" => 328 ] ] "itemSiguiente" => array:14 [ "pii" => "13029222" "issn" => "00257753" "estado" => "S300" "fechaPublicacion" => "2002-04-13" "documento" => "article" "subdocumento" => "fla" "cita" => "Med Clin. 2002;118:506-7" "abierto" => array:3 [ "ES" => false "ES2" => false "LATM" => false ] "gratuito" => false "lecturas" => array:2 [ "total" => 1760 "formatos" => array:3 [ "EPUB" => 10 "HTML" => 1545 "PDF" => 205 ] ] "es" => array:9 [ "idiomaDefecto" => true "titulo" => "¿Morir por el deporte?" "tienePdf" => "es" "tieneTextoCompleto" => "es" "paginas" => array:1 [ 0 => array:2 [ "paginaInicial" => "506" "paginaFinal" => "507" ] ] "titulosAlternativos" => array:1 [ "en" => array:1 [ "titulo" => "Dying for sport?" ] ] "contieneTextoCompleto" => array:1 [ "es" => true ] "contienePdf" => array:1 [ "es" => true ] "autores" => array:1 [ 0 => array:2 [ "autoresLista" => "Araceli Boraita Pérez" "autores" => array:1 [ 0 => array:2 [ "nombre" => "Araceli" "apellidos" => "Boraita Pérez" ] ] ] ] ] "idiomaDefecto" => "es" "EPUB" => "https://multimedia.elsevier.es/PublicationsMultimediaV1/item/epub/13029222?idApp=UINPBA00004N" "url" => "/00257753/0000011800000013/v0_201607121319/13029222/v0_201607121321/es/main.assets" ] "itemAnterior" => array:14 [ "pii" => "13029223" "issn" => "00257753" "estado" => "S300" "fechaPublicacion" => "2002-04-13" "documento" => "article" "subdocumento" => "fla" "cita" => "Med Clin. 2002;118:493-9" "abierto" => array:3 [ "ES" => false "ES2" => false "LATM" => false ] "gratuito" => false "lecturas" => array:2 [ "total" => 17850 "formatos" => array:3 [ "EPUB" => 14 "HTML" => 16392 "PDF" => 1444 ] ] "es" => array:11 [ "idiomaDefecto" => true "titulo" => "Validación de las versiones en español de la Montgomery-Asberg Depression Rating Scale y la Hamilton Anxiety Rating Scale para la evaluación de la depresión y de la ansiedad" "tienePdf" => "es" "tieneTextoCompleto" => "es" "tieneResumen" => array:2 [ 0 => "en" 1 => "es" ] "paginas" => array:1 [ 0 => array:2 [ "paginaInicial" => "493" "paginaFinal" => "499" ] ] "titulosAlternativos" => array:1 [ "en" => array:1 [ "titulo" => "Validation of the Spanish versions of the Montgomery-Asberg Depression and Hamilton Anxiety rating scales" ] ] "contieneResumen" => array:2 [ "en" => true "es" => true ] "contieneTextoCompleto" => array:1 [ "es" => true ] "contienePdf" => array:1 [ "es" => true ] "autores" => array:1 [ 0 => array:2 [ "autoresLista" => "Antonio Lobo, Lorenzo Chamorro, Antonio Luque, Rafael Dal-Ré, Xavier Badia, Eva Baró" "autores" => array:6 [ 0 => array:2 [ "nombre" => "Antonio" "apellidos" => "Lobo" ] 1 => array:2 [ "nombre" => "Lorenzo" "apellidos" => "Chamorro" ] 2 => array:2 [ "nombre" => "Antonio" "apellidos" => "Luque" ] 3 => array:2 [ "nombre" => "Rafael" "apellidos" => "Dal-Ré" ] 4 => array:2 [ "nombre" => "Xavier" "apellidos" => "Badia" ] 5 => array:2 [ "nombre" => "Eva" "apellidos" => "Baró" ] ] ] ] ] "idiomaDefecto" => "es" "EPUB" => "https://multimedia.elsevier.es/PublicationsMultimediaV1/item/epub/13029223?idApp=UINPBA00004N" "url" => "/00257753/0000011800000013/v0_201607121319/13029223/v0_201607121320/es/main.assets" ] "es" => array:14 [ "idiomaDefecto" => true "titulo" => "Análisis de las causas de los reingresos en un hospital de agudos y su evitabilidad potencial" "tieneTextoCompleto" => true "paginas" => array:1 [ 0 => array:2 [ "paginaInicial" => "500" "paginaFinal" => "505" ] ] "autores" => array:1 [ 0 => array:3 [ "autoresLista" => "Alberto Jiménez-Puente, Javier García-Alegría, Jorge Gómez-Aracena, Luis Hidalgo-Rojas, Luisa Lorenzo-Nogueiras, Joaquín Fernández-Crehuet-Navajas" "autores" => array:6 [ 0 => array:3 [ "nombre" => "Alberto" "apellidos" => "Jiménez-Puente" "referencia" => array:1 [ 0 => array:2 [ "etiqueta" => "<span class="elsevierStyleSup">a</span>" "identificador" => "affa" ] ] ] 1 => array:3 [ "nombre" => "Javier" "apellidos" => "García-Alegría" "referencia" => array:1 [ 0 => array:2 [ "etiqueta" => "<span class="elsevierStyleSup">b</span>" "identificador" => "affb" ] ] ] 2 => array:3 [ "nombre" => "Jorge" "apellidos" => "Gómez-Aracena" "referencia" => array:1 [ 0 => array:2 [ "etiqueta" => "<span class="elsevierStyleSup">c</span>" "identificador" => "affc" ] ] ] 3 => array:3 [ "nombre" => "Luis" "apellidos" => "Hidalgo-Rojas" "referencia" => array:1 [ 0 => array:2 [ "etiqueta" => "<span class="elsevierStyleSup">b</span>" "identificador" => "affb" ] ] ] 4 => array:3 [ "nombre" => "Luisa" "apellidos" => "Lorenzo-Nogueiras" "referencia" => array:1 [ 0 => array:2 [ "etiqueta" => "<span class="elsevierStyleSup">a</span>" "identificador" => "affa" ] ] ] 5 => array:3 [ "nombre" => "Joaquín" "apellidos" => "Fernández-Crehuet-Navajas" "referencia" => array:1 [ 0 => array:2 [ "etiqueta" => "<span class="elsevierStyleSup">a</span>" "identificador" => "affa" ] ] ] ] "afiliaciones" => array:3 [ 0 => array:3 [ "entidad" => "Direccción de sistemas de Información. Hospital Costa del Sol. Departamento de Medicina Preventiva y Salud Pública. Facultad de Medicina. Málaga." "etiqueta" => "<span class="elsevierStyleSup">a</span>" "identificador" => "affa" ] 1 => array:3 [ "entidad" => "Área de Medicina. Hospital Costa del Sol. Departamento de Medicina Preventiva y Salud Pública. Facultad de Medicina. Málaga." "etiqueta" => "<span class="elsevierStyleSup">b</span>" "identificador" => "affb" ] 2 => array:3 [ "entidad" => "Unidad de Medicina Preventiva. Hospital Costa del Sol. Departamento de Medicina Preventiva y Salud Pública. Facultad de Medicina. Málaga." "etiqueta" => "<span class="elsevierStyleSup">c</span>" "identificador" => "affc" ] ] ] ] "titulosAlternativos" => array:1 [ "en" => array:1 [ "titulo" => "Analysis of the causes and potential avoidability of readmissions in an acute patients' hospital" ] ] "textoCompleto" => "<p class="elsevierStylePara">Los mayores esfuerzos en la evaluación de la asistencia hospitalaria han ido di rigidos, hasta la fecha, al desarrollo de sistemas de información, indicadores y sistemas de clasificación de pacientes que valoran la eficiencia de la atención prestada. En mucha menor medida se ha profundizado en el análisis de resultados clínicos y en el desarrollo de indicadores de calidad asistencial.</p><p class="elsevierStylePara">A menudo los clínicos se preguntan con preocupación si algunos de los cambios que van introduciendo en su práctica diaria, como el acortamiento de las estancias, la extensión de la cirugía mayor ambulatoria o la aplicación de nuevos protocolos diagnósticos o terapéuticos, pueden tener repercusiones negativas en los resultados obtenidos, es decir, en el estado de salud de sus pacientes. De ahí la necesidad de contar con indicadores consistentes que valoren los resultados de la práctica clínica.</p><p class="elsevierStylePara">La relación entre calidad del proceso asistencial y resultados clínicos es difícil de determinar, ya que en muchas prácticas médicas no existe una evidencia suficiente que permita establecer esta relación. El que se produzca un resultado clínico, positivo o negativo, es una cuestión de probabilidades: ni un resultado negativo implica necesariamente la deficiencia del acto médico que lo precedió, ni un resultado positivo garantiza la calidad del tratamiento médico aplicado<span class="elsevierStyleSup">1</span>.</p><p class="elsevierStylePara">La monitorización de la calidad basada en indicadores se realiza, en buena medida, a través de tasas de «sucesos negativos» o «resultados clínicos adversos», como mortalidad, complicaciones, infecciones hospitalarias o reingresos. Las tasas de mortalidad y reingresos se pueden obtener, de manera sencilla y con elevada fiabilidad, mediante el análisis automatizado del Conjunto Mínimo Básico de Datos (CMBD), base de datos de altas hospitalarias implantada en todos los centros de nuestro entorno.</p><p class="elsevierStylePara">Los reingresos se identifican en el CMBD localizando distintos episodios con el mismo número de historia clínica. La plausibilidad de su relación con la calidad de la asistencia, así como la facilidad para su cálculo, ha hecho que la tasa de reingresos sea propuesta como indicador de calidad de la asistencia hospitalaria. Tiene la ventaja en términos cuantitativos respecto a otros resultados, como la mortalidad hospitalaria, de aparecer con mucha más frecuencia y de producirse en todas las especialidades. No obstante, hay que recordar que los reingresos no son, en sí, un indicador de resultados, en el sentido de que evitarlos no constituye un objetivo directo de la asistencia hospitalaria. En cambio, sí es un objetivo evitar aquellos efectos adversos de la asistencia que conducen al reingreso de los pacientes, así como los ingresos y estancias innecesarios.</p><p class="elsevierStylePara">El objetivo principal de nuestro estudio fue determinar las causas y potencial evitabilidad de los reingresos hospitalarios. En EE.UU. se ha desarrollado ampliamente la bibliografía sobre sus causas<span class="elsevierStyleSup">2-5</span> y su potencial validez como indicador de calidad<span class="elsevierStyleSup">6-11</span> debido al interés de la Administración y compañías aseguradoras por evaluar a los hospitales proveedores de asistencia. Sin embargo, en España son aún escasos los artículos que han tratado el tema<span class="elsevierStyleSup">12-18</span>. Pese a ello, en nuestro país hay publicados estándares de tasas de reingresos por grupos de la clasificación de grupos relacionados con el diagnóstico (GRD)<span class="elsevierStyleSup">19</span> bajo el supuesto de que son un indicador de calidad. También los hospitales y Administraciones sanitarias incluyen la tasa de reingresos en el grupo de indicadores habitualmente monitorizados<span class="elsevierStyleSup">20,21</span>.</p><p class="elsevierStylePara">Una dificultad para utilizar los reingresos como medida de calidad es la inexistencia de una definición unificada del indicador. Para definir éste, son esenciales dos dimensiones: el plazo desde el ingreso previo o «índice» y la relación entre las causas de ambos episodios. Atendiendo simplemente al plazo temporal entre el alta del episodio índice y el reingreso, se encuentran trabajos que establecen éste en 3, 7, 14, 30 días, 2, 3, 6 o incluso 12 meses. Tampoco hay unanimidad en cuanto a su limitación a reingresos urgentes o la inclusión también de los planificados, o al establecimiento de condiciones en cuanto a la relación entre los diagnósticos de ambos episodios.</p><p class="elsevierStylePara">Un objetivo secundario del estudio fue investigar qué variables obtenibles del CMBD se relacionan con la potencial evitabilidad de los reingresos y, en consecuencia, deberían tenerse en cuenta al formular las definiciones más adecuadas para el conjunto del hospital y grandes grupos de especialidades.</p><p class="elsevierStylePara"><span class="elsevierStyleBold">Pacientes y método</span></p><p class="elsevierStylePara">Se trata de un estudio observacional transversal realizado mediante auditoría de historias clínicas en el Hospital Costa del Sol, que presta asistencia de hospitalización general a más de 250.000 habitantes de la Costa Occidental de la provincia de Málaga. La población en estudio consistió en las altas de hospitalización del primer semestre de 1997, seguidas en 6 meses de reingreso en el centro. De las 5.526 altas del semestre citado, 784 (14,2%) reingresaron en los 6 meses siguientes. El muestreo era aleatorio (ci fra de terminación de la historia clínica) y por episodios, de forma que se podía seleccionar más de un reingreso del mismo paciente. El tamaño muestral necesario para estimar la proporción de reingresos potencialmente evitables en una población de 784, esperando que dicha proporción se situara en torno a 0,25, con una precisión de ± 3,3%, error alfa de 0,05 y el 3% de pérdidas previstas, fue de 365 sujetos. Una vez recogida la información, sólo hubo dos pérdidas correspondientes a historias clínicas en que la información recogida era insuficiente para hacer un juicio sobre la causa del reingreso, por lo que el tamaño muestral válido fue de 363 sujetos.</p><p class="elsevierStylePara">La principal variable estudiada fue la potencial evitabilidad del reingreso, con las categorías «no evitable» o «potencialmente evitable» mediante la modificación del proceso diagnóstico o del tratamiento aplicado en el episodio índice. Se definió la causa del reingreso como el suceso con origen en el episodio índice al que se podía atribuir el reingreso subsiguiente a juicio de los revisores. Se elaboró una clasificación de causas de reingreso con 20 categorías no excluyentes (tabla 1), 11 de las cuales definían directamente el reingreso como potencialmente evitable y las otras 9 como no evitable. En caso de que coexistieran dos o más causas, se pidió a los revisores que priorizaran la que consideraban fundamental si eran del mismo grupo, mientras que si eran de grupos diferentes se asignó a la potencialmente evitable. En el análisis estadístico, se consideró sólo una causa para cada reingreso. El motivo «inestabilidad al alta» se valoró mediante criterios explícitos adaptados de Ludke et al<span class="elsevierStyleSup">7</span> y Kosecoff et al<span class="elsevierStyleSup">22</span>.</p><p class="elsevierStylePara"><img src="2v118n13-13029224tab01.gif"></img></p><p class="elsevierStylePara"><img src="2v118n13-13029224tab02.gif"></img></p><p class="elsevierStylePara">Los resultados se desglosaron en tres grupos de especialidades, en función de la responsable del alta del episodio índice: especialidades médicas (medicina interna, cardiología, neumología, aparato digestivo, hematología y pediatría); quirúrgicas (cirugía general, cirugía ortopédica y traumatología, ginecología, urología, oftalmología y otorrinolaringología), y obstetricia.</p><p class="elsevierStylePara">La recogida de información se efectuó de la siguiente forma: tras una revisión de prueba de 20 historias clínicas para la discusión y unificación de criterios, se realizó la revisión definitiva en las siguientes fases: <span class="elsevierStyleItalic">a)</span> creación de un listado con las fechas, especialidades, diagnósticos y procedimientos de cada episodio índice y reingreso; <span class="elsevierStyleItalic">b)</span> examen de dicho listado por dos médicos expertos en documentación clínica, con revisión de la historia clínica cuando fue necesario, mediante la que se asignaron las causas del 45% de los reingresos; <span class="elsevierStyleItalic">c)</span> revisión de la historia por un especialista quirúrgico (11% de la muestra), un ginecólogo (5%) o un pediatra (2%), junto a un médico experto en documentación clínica, exigiéndose también acuerdo de ambos para la asignación de la causa del reingreso, y <span class="elsevierStyleItalic">d)</span> para las altas de especialidades médicas, las más numerosas (37% de la muestra) y complejas, se empezó revisando 42 historias de forma independiente por dos especialistas en medicina interna, obteniéndose una concordancia moderada respecto a la potencial evitabilidad de los reingresos (índice kappa: 0,55). A la vista de este resultado, las restantes historias médicas fueron revisadas por un internista, que realizó un resumen del caso, asignándose la causa tras discusión y acuerdo con el otro internista del grupo investigador. En resumen, la asignación de la causa del reingreso se hizo en todos los casos con el acuerdo de 2 profesionales.</p><p class="elsevierStylePara"><span class="elsevierStyleItalic">Análisis estadístico</span></p><p class="elsevierStylePara">Se realizó mediante las pruebas de la *<span class="elsevierStyleSup">2</span> o prueba exacta de Fisher para las variables cualitativas y de la t de Student para las cuantitativas, excepto en la variable «plazo entre alta del episodio índice y reingreso», en la que, al no cumplirse las condiciones de normalidad (prueba de Kolmogorov-Smirnov), se aplicaron las pruebas de Mann-Whitney y Kruskal-Wallis. Se calcularon los intervalos de confianza (IC), con un 95% de probabilidad, de las estimaciones poblacionales.</p><p class="elsevierStylePara">Se aplicó un modelo exploratorio de regresión logística con el fin de identificar las variables del CMBD relacionadas con la potencial evitabilidad de los reingresos y que, por tanto, deberían ser incluidas en la definición más adecuada de tasa de reingresos. La variable dependiente fue la potencial evitabilidad del reingreso, usando como referencia la categoría no evitable. Como variables independientes se analizaron las siguientes: <span class="elsevierStyleItalic">a)</span> tipo de ingreso del episodio reingreso (programado, urgente = categoría de referencia); <span class="elsevierStyleItalic">b)</span> tipo de alta del episodio índice (traslado a otro hospital, alta voluntaria, a domicilio = referencia); <span class="elsevierStyleItalic">c)</span> período en días entre el alta del episodio índice y el reingreso; <span class="elsevierStyleItalic">d)</span> relación entre los servicios responsables del alta: igualdad y compatibilidad de servicios, habiéndose definido como «compatibles» aquellos que, con frecuencia, atienden enfermedades comunes: unidad de cuidados intensivos (UCI) con el resto de especialidades; medicina interna con aparato digestivo, hematología, cardiología y neumología; aparato digestivo con cirugía general, y <span class="elsevierStyleItalic">e)</span> relación entre los diagnósticos de ambos episodios: igualdad de diagnóstico principal (a nivel de 3 dígitos de la CIE-9-MC), GRD o categoría diagnóstica de la clasificación GRD.</p><p class="elsevierStylePara">Inicialmente se introdujeron todas las variables en el modelo de regresión logística mediante el método de «entrada forzosa». Se eliminaron, una a una, las variables con probabilidades más alejadas de la significación, hasta obtener un modelo con significación estadística global y p de cada variable inferior o, al menos, próxima a 0,10. Se presentan los intervalos de confianza, con un 95% de probabilidad, de las <span class="elsevierStyleItalic">odds ratios</span> (OR) que resultaron estadísticamente significativas. La bondad de ajuste de los modelos seleccionados se valoró mediante la *<span class="elsevierStyleSup">2</span> de Hosmer-Lemeshow.</p><p class="elsevierStylePara">La construcción de la base de datos se realizó mediante el programa dbase IV y el análisis mediante SPSS para Windows, versión 9 y Epi-Info, versión 6.</p><p class="elsevierStylePara"><span class="elsevierStyleBold">Resultados</span></p><p class="elsevierStylePara">Se analizaron 363 reingresos hospitalarios en 6 meses desde el alta del episodio índice, que correspondían a 295 pacientes diferentes. La edad media (desviación estándar [DE]) fue de 53,9 (20,5) años y el 58,4% de los pacientes eran varones. Los reingresos se produjeron tras 45,6 (45,0) días del alta. Un 21,8% ocurrió en la primera semana, el 50,7% en el primer mes y el 80,2% en los tres primeros meses.</p><p class="elsevierStylePara">En la tabla 2 se expone la distribución de las causas de los reingresos. Las causas más comunes fueron: recurrencia o progresión clínicamente inevitable (26,7%), proceso no relacionado con episodios anteriores (18,7%) y reingreso planificado (18,2%). Las causas más frecuentes, dentro del grupo de potencialmente evitables, fueron la complicación de procedimiento quirúrgico (4,4%), el reingreso para practicar un procedimiento que se podría haber realizado durante el episodio índice (3,9%) y la no consecución del fin con el que se llevó a cabo un tratamiento quirúrgico (3,3%). Las causas definidas como «potencialmente evitables» agruparon un 19% de los reingresos, mientras que las no evitables englobaron el 81% restante.</p><p class="elsevierStylePara">Sólo en tres casos se identificaron dos causas diferentes de reingreso. Al ser del mismo grupo de evitabilidad, los revisores priorizaron una causa y el análisis se realizó sólo con ésta.</p><p class="elsevierStylePara">La distribución de causas varió de forma sustancial según el servicio responsable del alta en el episodio índice. En especialidades médicas predominaron la progresión clínicamente inevitable (35,7%), los procesos no relacionados con episodios anteriores (22,2%) y los reingresos pla nificados (19%). En especialidades qui rúrgicas predominaron los reingresos planificados (24,2%), los procesos no relacionados con episodios anteriores (19,8%) y las complicaciones de procedimientos quirúrgicos (11%). Finalmente, la causa más habitual en obstetricia fue la amenaza de aborto o de parto, seguida del reingreso para el alumbramiento (72,6%).</p><p class="elsevierStylePara">La agrupación de causas según su evitabilidad clasificó como potencialmente evitables al 13,1% de los reingresos tras alta en servicio médico, al 37,4% de los quirúrgicos y al 11,8% de los de obstetricia.</p><p class="elsevierStylePara">En la tabla 3 se exponen las características de los episodios índice y reingresos según la potencial evitabilidad de éstos. Los reingresos potencialmente evitables fueron más tempranos, habiéndose producido, como media (DE), en 36,4 (40,8) días, frente a 47,8 (45,7) días de los no evitables. Esta diferencia fue especialmente importante en servicios quirúrgicos: 39,7 (47,1) frente a 69,3 (50,5), respectivamente.</p><p class="elsevierStylePara"><img src="2v118n13-13029224tab03.gif"></img></p><p class="elsevierStylePara">En la tabla 4 se recoge la potencial evitabilidad de los reingresos en función de la especialidad responsable del alta del episodio índice y del período entre éste y el reingreso. Los porcentajes de reingresos potencialmente evitables descendieron en todas las especialidades a medida que se alargaba dicho plazo. El máximo porcentaje de reingresos potencialmente evitables se dio en la primera semana desde el alta en servicios quirúrgicos (56,3%) y el mínimo en 6 meses del alta en obstetricia (11,8%).</p><p class="elsevierStylePara"><img src="2v118n13-13029224tab04.gif"></img></p><p class="elsevierStylePara">El patrón temporal de los reingresos varió en función de su causa (prueba de Kruskal-Wallis: p < 0,001). A corto plazo, se produjeron fundamentalmente los debidos a causas potencialmente evitables como complicación de procedimiento quirúrgico: media 7,7 (6,7) días o infección nosocomial: 18,3 (15,6) días. A largo plazo se produjeron tanto reingresos por causas potencialmente evitables (tratamiento quirúrgico que no consigue el fin deseado: 61,2 [53,3] días) como no evitables (proceso no relacionado con episodios anteriores: 69,0 [47,8] días).</p><p class="elsevierStylePara">El modelo de regresión logística para el conjunto de especialidades (tabla 5) detectó que, a menos días transcurridos entre el episodio índice y el reingreso, más probable es que éste sea potencialmente evitable (OR = 0,99; IC del 95%, 0,987-0,999) y que la coincidencia del diagnóstico de ambos episodios reduce las probabilidades de que el reingreso sea potencialmente evitable (OR = 0,63; IC del 95%, 0,35-1,12).</p><p class="elsevierStylePara"><img src="2v118n13-13029224tab05.gif"></img></p><p class="elsevierStylePara">En especialidades médicas, hacían más probable que el reingreso fuera potencialmente evitable la coincidencia de categoría diagnóstica de ambos episodios (OR = 3,93; IC del 95%, 1,31-11,82) y la diferencia de sus diagnósticos principales (OR = 0,43; IC del 95%, 0,18-1,05); en especialidades quirúrgicas, la menor duración del plazo entre ambos episodios (OR = 0,99; IC del 95%, 0,977-0,996) y que el reingreso se produjera en una unidad «compatible» con la que dio el alta previa (OR = 3,79; IC del 95%, 0,97-14,76). En obstetricia ninguna combinación de variables ofreció un modelo de regresión logística satisfactorio. La bondad del ajuste de los modelos de regresión logística se exploró mediante la *<span class="elsevierStyleSup">2</span> de Hosmer-Lemeshow, que en ningu no de los casos detectó diferencias entre los valores observados y predichos.</p><p class="elsevierStylePara"><span class="elsevierStyleBold">Discusión</span></p><p class="elsevierStylePara">Los resultados del estudio demuestran que sólo el 19% de los reingresos hos pitalarios en 6 meses del alta pueden atribuirse a situaciones potencialmente evitables de haberse modificado la asistencia durante el episodio índice. Dicha proporción alcanzó el 37,4% en servicios quirúrgicos, el 13,1% en servicios médicos y el 11,8% en obstetricia. Casi el 75% de los reingresos se explicaron por 4 causas, todas no evitables: recurren cia o progresión clínicamente inevitable (26,7%), proceso no relacionado con el episodio índice (18,7%), reingreso planificado (18,2%) y evolución normal del embarazo (10,2%).</p><p class="elsevierStylePara">Las variables obtenibles del CMBD que se relacionaron con la potencial evitabilidad de los reingresos fueron, en las distintas especialidades, una menor duración del intervalo desde el alta del episodio ín dice, la diferencia de diagnósticos, la coincidencia de categorías diagnósticas y la relación entre las especialidades responsables del alta de ambos episodios.</p><p class="elsevierStylePara">La clasificación de causas de reingreso, que determinó su asignación a uno de los dos grupos de evitabilidad, se hizo mediante una clasificación novedosa de elaboración propia, dada la ausencia de una clasificación unificada, como también hicieron el resto de autores revisados<span class="elsevierStyleSup">2-5,10,11,15,23,24</span>. Entre las ventajas de la nueva clasificación propuesta, se encuentran su exhaustividad y la determinación directa de la evitabilidad del reingreso dependiendo de la causa asignada.</p><p class="elsevierStylePara">A pesar de la dificultad mencionada para la comparación de resultados, hay ciertos patrones generales que se repiten en la mayoría de los estudios. Por lo general, la principal causa de los reingresos fue el deterioro de los pacientes considerado clínicamente inevitable, al que se atribuyeron el 44% de los reingresos en un mes<span class="elsevierStyleSup">24</span> y el 68% en 6 meses en pacientes geriátricos<span class="elsevierStyleSup">4</span> y el 62% en un mes en hospitalización general<span class="elsevierStyleSup">15</span>. En una revisión de la bibliografía también se describió que la principal causa de reingresos era el estado debilitado de los pacientes o la progresión de enfermedades crónicas<span class="elsevierStyleSup">25</span>. De igual modo, en nuestro estudio la recurrencia o progresión clínicamente inevitable o la reagudización de procesos concomitantes fue la causa del 26,7% de los reingresos en hospitalización general y del 35,7% en especialidades médicas.</p><p class="elsevierStylePara">Los reingresos programados para realizar procedimientos diagnósticos o terapéuticos suelen estar también entre las principales causas descritas<span class="elsevierStyleSup">4,26</span>. En nuestro estudio se consideraron planificados el 18,2% de los reingresos. Se dio un tratamiento diferenciado, como potencialmente evitables, a los procedimientos que se podrían haber realizado durante el episodio índice pero prefirieron posponerse a un reingreso programado, aunque no se puede afirmar que, por motivos de organización de la asistencia, la práctica de haberlos retrasado fuera incorrecta.</p><p class="elsevierStylePara">Otras causas frecuentes descritas en la bibliografía fueron las derivadas de complicaciones del tratamiento, a las que se han atribuido el 28% de los reingresos en un mes en hospitalización general<span class="elsevierStyleSup">2</span> y el 27% en pacientes geriátricos<span class="elsevierStyleSup">24</span>. En nuestro trabajo, las 4 causas englobables en este apartado (las número 1, 2, 3 y 13) agruparon el 8,3% de los reingresos en 6 meses.</p><p class="elsevierStylePara">Los reingresos debidos a procesos no relacionados con el episodio índice representan en la bibliografía entre el 26 y 12% de los reingresos en un mes en hospitalización general<span class="elsevierStyleSup">2,15</span> y, en nuestro estudio, el 18,7% de los reingresos en 6 meses.</p><p class="elsevierStylePara">En los resultados del estudio aparece una causa frecuente, no citada en otros ar tículos: la evolución normal del embarazo en mujeres que tuvieron una amenaza de aborto o un falso trabajo de parto. A dicha causa se atribuyeron el 73% de los reingresos de obstetricia, y puede representar una proporción importante del total, dado el gran volumen de altas obs tétricas dentro de la actividad de un hospital general.</p><p class="elsevierStylePara">De los reingresos en un mes del alta fueron considerados potencialmente evitables el 23,9%, porcentaje situado dentro del rango de resultados comunicados por otros autores, que van del 10%<span class="elsevierStyleSup">5</span> al 25,8%<span class="elsevierStyleSup">15</span>. En especialidades médicas, hallamos un 15,4% de reingresos potencialmente evitables en un mes del alta, cifra también situada dentro del rango comunicado por otros autores: 9%<span class="elsevierStyleSup">2</span>, 25%<span class="elsevierStyleSup">11</span>, 31%<span class="elsevierStyleSup">23</span> y 35%<span class="elsevierStyleSup">27</span>. En especialidades quirúrgicas, el 55% de los reingresos en un mes del alta fueron potencialmente evi tables, frente al 34,6%<span class="elsevierStyleSup">23</span> y al 78,3%<span class="elsevierStyleSup">10</span> descritos en la bibliografía. La mayor proporción de reingresos evitables en especialidades quirúrgicas coincide con los hallazgos de otros estudios<span class="elsevierStyleSup">23,28,29</span>. Por supuesto, las diferencias en la casuística atendida impiden atribuir dicha variabilidad a diferencias de calidad asistencial entre las distintas especialidades.</p><p class="elsevierStylePara">La definición de un indicador es un proceso crítico que implica una estricta definición de sus términos, incluida la especificación de una ventana temporal que coincida con el plazo en que se puedan manifestar las diferencias de resultados motivadas por el grado de calidad de la asistencia. Los resultados de nuestro estudio indican que, cuanto más corto es el período establecido en la definición de tasa de reingresos, el indicador detecta una mayor proporción de situaciones potencialmente evitables.</p><p class="elsevierStylePara">Los resultados del estudio demuestran que el carácter urgente del reingreso no se relaciona con su potencial evitabili dad y que, en especialidades médicas, la coincidencia del diagnóstico principal de ambos episodios disminuye las probabilidades de que el reingreso sea potencialmente evitable. Curiosamente, algunas de las definiciones de reingreso utilizadas en España imponen la condición del carácter urgente de éste<span class="elsevierStyleSup">20</span> o la igualdad del diagnóstico de ambos episodios<span class="elsevierStyleSup">21</span>.</p><p class="elsevierStylePara">Como limitación del estudio, existe un potencial sesgo de selección en caso de que el reingreso se produjera en otro hospital, situación que no habría sido detectada y que podría ser más frecuente en caso de que el paciente percibiera problemas de calidad durante el episodio índice. En nuestro estudio no se ha investigado la incidencia de reingresos sino sus causas, por lo que consideramos que la influencia del citado sesgo sólo habría sido importante si los reingresos en otros centros fueran frecuentes y sus causas muy diferente a los restantes.</p><p class="elsevierStylePara">Solamente dos pacientes fueron excluidos del estudio por la ausencia de la información necesaria para emitir un juicio sobre la causa del reingreso. Por tanto, no se plantea un sesgo de selección por la posibilidad de que estos pacientes difieran en características esenciales del resto de la muestra estudiada.</p><p class="elsevierStylePara">El principal sesgo de información en potencia es la dificultad de los juicios en términos de calidad asistencial. En un metaanálisis sobre la fiabilidad de dichos juicios, se describió que el grado de acuerdo entre revisores era sólo ligeramente superior al que explicaría el azar<span class="elsevierStyleSup">30</span>. La bibliografía recomienda que, para mejorar su fiabilidad, las revisiones sean llevadas a cabo por expertos múltiples, conforme a procedimientos de revisión estructurados, en el lugar de mediante criterios implícitos, y la realización de un pilotaje anterior a la generalización del sistema de medida<span class="elsevierStyleSup">30,31</span>, recomendaciones que fueron cumplidas en nuestro estudio.</p><p class="elsevierStylePara">La implicación directa de los revisores en la atención a algunos de los pacientes estudiados podría provocar un sesgo de autoevaluación, al serles difícil juzgar objetivamente su actuación o la de sus compañeros. Se trata de un sesgo común a muchos estudios sobre calidad asistencial, por el lógico interés de los profe sionales en evaluar los resultados de su propia actividad. Dicho sesgo se intentó reducir exigiendo siempre el acuerdo de dos profesionales y con la participación de un investigador que no estaba implicado en la asistencia a los pacientes, en todas las discusiones.</p><p class="elsevierStylePara">Un posible sesgo de clasificación diferencial entre especialidades médicas y quirúrgicas procede de la imposibilidad de comprobar la calidad de una técnica quirúrgica mediante la revisión de la historia clínica. Se estableció el criterio de que aquellos tratamientos quirúrgicos que no consiguieron el fin deseado fueran incluidos en el grupo de reingresos potencialmente evitables. En cambio, si las pautas de tratamiento farmacológico se consideraban correctas, los reingresos eran asignados al grupo de no evitables, aunque el tratamiento no hubiera conseguido su propósito.</p><p class="elsevierStylePara">Como limitaciones estadísticas, hay que citar que el tamaño muestral se calculó para estimar el porcentaje global de reingresos, pero no para el resto de análisis desagregados.</p><p class="elsevierStylePara">Sin duda, el análisis de las causas de los reingresos desde el nivel hospitalario ofrece una visión parcial de la realidad. El análisis de las circunstancias posteriores al alta podría haber dado una distribución de causas diferentes a la obtenida. No obstante, hay que tener en cuenta que la cantidad y calidad de la información sobre el proceso hospitalario son mucho mayores que las de las incidencias posteriores al alta. Aun así, hay que reconocer que ni siquiera una revisión minuciosa de la historia clínica hospitalaria asegura la detección de todos los problemas de calidad posibles durante un ingreso.</p><p class="elsevierStylePara">Concluimos que la mayoría de los reingresos hospitalarios se deben a causas no evitables, por lo que no es correcto considerar las tasas de reingresos una medida de calidad asistencial adecuada en el conjunto de los servicios hospitalarios, y que las definiciones de tasas de reingresos deberían incluir solamente los reingresos tempranos y con un diagnós tico principal diferente al del ingreso previo, con el fin de detectar fundamen talmente situaciones potencialmente evi tables. Un campo de investigación interesante es si, por el contrario, la tasa de reingresos puede resultar un indicador de calidad válido en la evaluación de la atención de enfermedades concretas.</p><p class="elsevierStylePara"><span class="elsevierStyleBold"> Agradecimiento</span></p><p class="elsevierStylePara">A los compañeros del Hospital que colaboraron en la revisión de historias clínicas de sus especialidades: Norberto Gándara, Enrique Guerado, Miguel Padilla, Beatriz Picazo y Alejandro Rohde. A Emilio Perea-Milla y Antonio García por sus sugerencias metodológicas. </p>" "pdfFichero" => "2v118n13a13029224pdf001.pdf" "tienePdf" => true "PalabrasClave" => array:2 [ "es" => array:1 [ 0 => array:4 [ "clase" => "keyword" "titulo" => "Palabras clave" "identificador" => "xpalclavsec694051" "palabras" => array:3 [ 0 => "Reingresos hospitalarios" 1 => "Resultados clínicos" 2 => "Calidad asistencial" ] ] ] "en" => array:1 [ 0 => array:4 [ "clase" => "keyword" "titulo" => "Keywords" "identificador" => "xpalclavsec694053" "palabras" => array:3 [ 0 => "Hospital readmissions" 1 => "Clinical outcomes" 2 => "Quality of health care" ] ] ] ] "tieneResumen" => true "resumen" => array:2 [ "es" => array:1 [ "resumen" => "Fundamento: Las tasas de reingresos hospitalarios se utilizan como indicadores de calidad asistencial, aunque las causas de éstos no están suficientemente estudiadas ni existe una definición unificada del indicador. Nos planteamos determinar las causas y potencial evitabilidad de los reingresos en nuestro centro e identificar su definición más adecuada. Pacientes y métodos: Estudio observacional transversal. Ámbito: Hospital Costa del Sol (Marbella, Málaga). Sujetos de estudio: muestra aleatoria de reingresos en 6 meses del alta (n = 363). Instrumentalización: determinación de las causas y potencial evitabilidad de los reingresos mediante revisión de historias clínicas por pares de observadores. Análisis descriptivo y de regresión logística sobre las variables del Conjunto Mínimo Básico de Datos (CMBD) que se relacionan con la evitabilidad de los reingresos. Resultados: El 19% (intervalo de confianza [IC] del 95%, 15,0-23,0) de los reingresos hospitalarios en 6 meses del alta se atribuyeron a situaciones potencialmente evitables de haberse modificado los cuidados aplicados durante el episodio previo. Este porcentaje alcanzó el 37% (IC del 95%, 27,4-47,3) para servicios quirúrgicos, el 13% (IC del 95%, 8,7-17,6) para servicios médicos y el 12% (IC del 95%, 2,9-20,6) para obstetricia. Las variables relacionadas con la potencial evitabilidad de los reingresos fueron, en el conjunto del hospital, la menor duración del plazo desde el alta previa y la diferencia de diagnóstico entre ambos episodios. Conclusiones: La mayor parte de los reingresos hospitalarios se deben a situaciones no evitables mediante la modificación de los cuidados aplicados durante el ingreso previo. Las definiciones de tasas de reingresos deberían incluir solamente los reingresos tempranos y con un diagnóstico principal diferente al del ingreso previo, con el fin de detectar fundamentalmente situaciones potencialmente evitables." ] "en" => array:1 [ "resumen" => "Background: Rates of hospital readmissions are used as indicators of quality of health care. Yet specific causes of readmissions have not been sufficiently studied and an unified definition of such an indicator is lacking. Our goal was to determine the causes and potential avoidability of readmissions in our hospital and to identify a suitable definition of this indicator. Patients and method: Design: Cross sectional study. Setting: Hospital Costa del Sol (Marbella, Málaga). Subjects of study: Random sample of hospital discharges followed by a new admission within the next 6 months (n = 363). Interventions: Determination of the causes and potential avoidability of readmissions, by means of a peer-review of medical records. Descriptive and logistic regression analysis of the variables contained in the Minimum Basic Data Set (MBDS) and related to the avoidability of readmissions. Results: 19% (95% CI: 15.0-23.0) of hospital readmissions within 6 months after hospital discharge were attributed to potentially avoidable situations if the applied medical care had been modified during the previous episode. This figure reached 37% (95% CI: 27.4-47.3) for surgical services, 13% (95% CI: 8.7-17.6) for medical services and 12% (95% CI: 2.9-20.6) for obstetrics. The MBDS variables related to the potential avoidability of readmissions were, for the whole hospital, 1) the shorter interval from the previous discharge and 2) the difference of diagnosis between both episodes. Conclusions: Most hospital readmissions are due to non-avoidable situations if the applied medical care had been modified during the previous episode. In order to detect potentially avoidable situations, definitions of readmission rates should only include early readmissions with a chief diagnosis other than that in the previous admission." ] ] "multimedia" => array:10 [ 0 => array:6 [ "identificador" => "tbl1" "tipo" => "MULTIMEDIATABLA" "mostrarFloat" => true "mostrarDisplay" => false "copyright" => "Elsevier España" "tabla" => array:1 [ "tablatextoimagen" => array:1 [ 0 => array:1 [ "tablaImagen" => array:1 [ 0 => array:4 [ "imagenFichero" => "2v118n13-13029224tab01.gif" "imagenAlto" => 424 "imagenAncho" => 214 "imagenTamanyo" => 15556 ] ] ] ] ] ] 1 => array:6 [ "identificador" => "tbl2" "tipo" => "MULTIMEDIATABLA" "mostrarFloat" => true "mostrarDisplay" => false "copyright" => "Elsevier España" "tabla" => array:1 [ "tablatextoimagen" => array:1 [ 0 => array:1 [ "tablaImagen" => array:1 [ 0 => array:4 [ "imagenFichero" => "2v118n13-13029224tab02.gif" "imagenAlto" => 444 "imagenAncho" => 427 "imagenTamanyo" => 23509 ] ] ] ] ] ] 2 => array:6 [ "identificador" => "tbl3" "tipo" => "MULTIMEDIATABLA" "mostrarFloat" => true "mostrarDisplay" => false "copyright" => "Elsevier España" "tabla" => array:1 [ "tablatextoimagen" => array:1 [ 0 => array:1 [ "tablaImagen" => array:1 [ 0 => array:4 [ "imagenFichero" => "2v118n13-13029224tab03.gif" "imagenAlto" => 497 "imagenAncho" => 426 "imagenTamanyo" => 25341 ] ] ] ] ] ] 3 => array:6 [ "identificador" => "tbl4" "tipo" => "MULTIMEDIATABLA" "mostrarFloat" => true "mostrarDisplay" => false "copyright" => "Elsevier España" "tabla" => array:1 [ "tablatextoimagen" => array:1 [ 0 => array:1 [ "tablaImagen" => array:1 [ 0 => array:4 [ "imagenFichero" => "2v118n13-13029224tab04.gif" "imagenAlto" => 159 "imagenAncho" => 426 "imagenTamanyo" => 10192 ] ] ] ] ] ] 4 => array:6 [ "identificador" => "tbl5" "tipo" => "MULTIMEDIATABLA" "mostrarFloat" => true "mostrarDisplay" => false "copyright" => "Elsevier España" "tabla" => array:1 [ "tablatextoimagen" => array:1 [ 0 => array:1 [ "tablaImagen" => array:1 [ 0 => array:4 [ "imagenFichero" => "2v118n13-13029224tab05.gif" "imagenAlto" => 265 "imagenAncho" => 643 "imagenTamanyo" => 16434 ] ] ] ] ] ] 5 => array:5 [ "identificador" => "tbl6" "tipo" => "MULTIMEDIATABLA" "mostrarFloat" => true "mostrarDisplay" => false "copyright" => "Elsevier España" ] 6 => array:5 [ "identificador" => "tbl7" "tipo" => "MULTIMEDIATABLA" "mostrarFloat" => true "mostrarDisplay" => false "copyright" => "Elsevier España" ] 7 => array:5 [ "identificador" => "tbl8" "tipo" => "MULTIMEDIATABLA" "mostrarFloat" => true "mostrarDisplay" => false "copyright" => "Elsevier España" ] 8 => array:5 [ "identificador" => "tbl9" "tipo" => "MULTIMEDIATABLA" "mostrarFloat" => true "mostrarDisplay" => false "copyright" => "Elsevier España" ] 9 => array:5 [ "identificador" => "tbl10" "tipo" => "MULTIMEDIATABLA" "mostrarFloat" => true "mostrarDisplay" => false "copyright" => "Elsevier España" ] ] "bibliografia" => array:2 [ "titulo" => "Bibliograf¿a" "seccion" => array:1 [ 0 => array:1 [ "bibliografiaReferencia" => array:31 [ 0 => array:3 [ "identificador" => "bib1" "etiqueta" => "1" "referencia" => array:1 [ 0 => array:2 [ "referenciaCompleta" => "The methods and findings of quality assessment and monitoring: an illustrated analysis. Ann Arbor, Michigan: Health Administration Press, 1985." "contribucion" => array:1 [ 0 => array:1 [ "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:1 [ 0 => "Donabedian A." ] ] ] ] ] ] ] ] 1 => array:3 [ "identificador" => "bib2" "etiqueta" => "2" "referencia" => array:1 [ 0 => array:3 [ "referenciaCompleta" => "Preventibility of emergent hospital readmission. Am J Med 1991;90:667-74." "contribucion" => array:1 [ 0 => array:3 [ "titulo" => "Preventibility of emergent hospital readmission." "idioma" => "en" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:3 [ 0 => "Frankl SE" 1 => "Breeling JL" 2 => "Goldman L." ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:7 [ "tituloSerie" => "Am J Med" "fecha" => "1991" "volumen" => "90" "paginaInicial" => "667" "paginaFinal" => "74" "link" => array:1 [ 0 => array:2 [ "url" => "https://www.ncbi.nlm.nih.gov/pubmed/2042681" "web" => "Medline" ] ] "itemHostRev" => array:3 [ "pii" => "S0039610909001546" "estado" => "S300" "issn" => "00396109" ] ] ] ] ] ] ] 2 => array:3 [ "identificador" => "bib3" "etiqueta" => "3" "referencia" => array:1 [ 0 => array:3 [ "referenciaCompleta" => "Medicare beneficiaries: adverse outcomes after hospitalization for eight procedures. Med Care 1993;31:921-49." "contribucion" => array:1 [ 0 => array:3 [ "titulo" => "Medicare beneficiaries: adverse outcomes after hospitalization for eight procedures." "idioma" => "en" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:6 [ 0 => "Riley G" 1 => "Lubitz J" 2 => "Gornick M" 3 => "Mentnech R" 4 => "Eggers P" 5 => "McBean M." ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "Med Care" "fecha" => "1993" "volumen" => "31" "paginaInicial" => "921" "paginaFinal" => "49" "link" => array:1 [ 0 => array:2 [ "url" => "https://www.ncbi.nlm.nih.gov/pubmed/8412393" "web" => "Medline" ] ] ] ] ] ] ] ] 3 => array:3 [ "identificador" => "bib4" "etiqueta" => "4" "referencia" => array:1 [ 0 => array:3 [ "referenciaCompleta" => "Classifying general medicine readmissions: are they preventable? J Gen Intern Med 1996;11:597-607." "contribucion" => array:1 [ 0 => array:3 [ "titulo" => "Classifying general medicine readmissions: are they preventable?" "idioma" => "en" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:7 [ 0 => "Oddone EZ" 1 => "Weinberger M" 2 => "Horner M" 3 => "Mengel C" 4 => "Goldstein F" 5 => "Ginier P" 6 => "et al." ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "J Gen Intern Med" "fecha" => "1996" "volumen" => "11" "paginaInicial" => "597" "paginaFinal" => "607" "link" => array:1 [ 0 => array:2 [ "url" => "https://www.ncbi.nlm.nih.gov/pubmed/8945691" "web" => "Medline" ] ] ] ] ] ] ] ] 4 => array:3 [ "identificador" => "bib5" "etiqueta" => "5" "referencia" => array:1 [ 0 => array:3 [ "referenciaCompleta" => "Classifying reasons for hospital readmissions. Top Health Inf Manage 2000;20:65-74." "contribucion" => array:1 [ 0 => array:3 [ "titulo" => "Classifying reasons for hospital readmissions." "idioma" => "en" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:3 [ 0 => "Hughes MR" 1 => "Johnson NJ" 2 => "Nemeth LS." ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "Top Health Inf Manage" "fecha" => "2000" "volumen" => "20" "paginaInicial" => "65" "paginaFinal" => "74" "link" => array:1 [ 0 => array:2 [ "url" => "https://www.ncbi.nlm.nih.gov/pubmed/10747436" "web" => "Medline" ] ] ] ] ] ] ] ] 5 => array:3 [ "identificador" => "bib6" "etiqueta" => "6" "referencia" => array:1 [ 0 => array:3 [ "referenciaCompleta" => "Measuring outcomes of hospital care using multiple risk-adjusted indexes. Health Serv Res 1991;26: 425-45." "contribucion" => array:1 [ 0 => array:3 [ "titulo" => "Measuring outcomes of hospital care using multiple risk-adjusted indexes." "idioma" => "en" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:3 [ 0 => "DesHarnais S" 1 => "McMahon LF" 2 => "Wroblewski R." ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "Health Serv Res" "fecha" => "1991" "volumen" => "26" "paginaInicial" => "425" "paginaFinal" => "45" "link" => array:1 [ 0 => array:2 [ "url" => "https://www.ncbi.nlm.nih.gov/pubmed/1917500" "web" => "Medline" ] ] ] ] ] ] ] ] 6 => array:3 [ "identificador" => "bib7" "etiqueta" => "7" "referencia" => array:1 [ 0 => array:3 [ "referenciaCompleta" => "Relationship between early readmission and hospital quality of care indications. Inquiry 1993;30:95-103." "contribucion" => array:1 [ 0 => array:3 [ "titulo" => "Relationship between early readmission and hospital quality of care indications." "idioma" => "en" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:3 [ 0 => "Ludke RL" 1 => "Booth BM" 2 => "Lewis-Beck JA." ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "Inquiry" "fecha" => "1993" "volumen" => "30" "paginaInicial" => "95" "paginaFinal" => "103" "link" => array:1 [ 0 => array:2 [ "url" => "https://www.ncbi.nlm.nih.gov/pubmed/8454320" "web" => "Medline" ] ] ] ] ] ] ] ] 7 => array:3 [ "identificador" => "bib8" "etiqueta" => "8" "referencia" => array:1 [ 0 => array:3 [ "referenciaCompleta" => "The association between the quality of inpatient care and early readmission. Ann Intern Med 1995; 122:415-21." "contribucion" => array:1 [ 0 => array:3 [ "titulo" => "The association between the quality of inpatient care and early readmission." "idioma" => "en" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:3 [ 0 => "Ashton CM" 1 => "Kuykendall DH" 2 => "Johnson ML." ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "Ann Intern Med" "fecha" => "1995" "volumen" => "122" "paginaInicial" => "415" "paginaFinal" => "21" "link" => array:1 [ 0 => array:2 [ "url" => "https://www.ncbi.nlm.nih.gov/pubmed/7856989" "web" => "Medline" ] ] ] ] ] ] ] ] 8 => array:3 [ "identificador" => "bib9" "etiqueta" => "9" "referencia" => array:1 [ 0 => array:3 [ "referenciaCompleta" => "A conceptual framework for the study of early readmission as an indicator of quality of care. Soc Sci Med 1996;43:1533-41." "contribucion" => array:1 [ 0 => array:3 [ "titulo" => "A conceptual framework for the study of early readmission as an indicator of quality of care." "idioma" => "en" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:2 [ 0 => "Ashton CM" 1 => "Wray NP." ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "Soc Sci Med" "fecha" => "1996" "volumen" => "43" "paginaInicial" => "1533" "paginaFinal" => "41" "link" => array:1 [ 0 => array:2 [ "url" => "https://www.ncbi.nlm.nih.gov/pubmed/8961397" "web" => "Medline" ] ] ] ] ] ] ] ] 9 => array:3 [ "identificador" => "bib10" "etiqueta" => "10" "referencia" => array:1 [ 0 => array:3 [ "referenciaCompleta" => "What happens after discharge? Return hospital visits after ambulatory surgery. Anesth Analg 1997;84:319-24." "contribucion" => array:1 [ 0 => array:3 [ "titulo" => "What happens after discharge? Return hospital visits after ambulatory surgery." "idioma" => "en" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:3 [ 0 => "Twersky R" 1 => "Fishman D" 2 => "Homel P." ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "Anesth Analg" "fecha" => "1997" "volumen" => "84" "paginaInicial" => "319" "paginaFinal" => "24" "link" => array:1 [ 0 => array:2 [ "url" => "https://www.ncbi.nlm.nih.gov/pubmed/9024021" "web" => "Medline" ] ] ] ] ] ] ] ] 10 => array:3 [ "identificador" => "bib11" "etiqueta" => "11" "referencia" => array:1 [ 0 => array:3 [ "referenciaCompleta" => "Hospital readmissions and quality of care. Med Care 1999; 37:490-501." "contribucion" => array:1 [ 0 => array:3 [ "titulo" => "Hospital readmissions and quality of care." "idioma" => "en" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:6 [ 0 => "Weissman JS" 1 => "Ayanian JZ" 2 => "Chasan-Taber S" 3 => "Sherwood MJ" 4 => "Roth C" 5 => "Epstein AM." ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "Med Care" "fecha" => "1999" "volumen" => "37" "paginaInicial" => "490" "paginaFinal" => "501" "link" => array:1 [ 0 => array:2 [ "url" => "https://www.ncbi.nlm.nih.gov/pubmed/10335751" "web" => "Medline" ] ] ] ] ] ] ] ] 11 => array:3 [ "identificador" => "bib12" "etiqueta" => "12" "referencia" => array:1 [ 0 => array:3 [ "referenciaCompleta" => "Asociación entre la estancia media hospitalaria y la tasa de reingresos prematuros. Med Clin (Barc) 1996;107:566-71." "contribucion" => array:1 [ 0 => array:3 [ "titulo" => "Asociación entre la estancia media hospitalaria y la tasa de reingresos prematuros." "idioma" => "es" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:3 [ 0 => "Castells X" 1 => "Riu M" 2 => "Sáez M." ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:5 [ "tituloSerie" => "Med Clin (Barc)" "fecha" => "1996" "volumen" => "107" "paginaInicial" => "566" "paginaFinal" => "71" ] ] ] ] ] ] 12 => array:3 [ "identificador" => "bib13" "etiqueta" => "13" "referencia" => array:1 [ 0 => array:3 [ "referenciaCompleta" => "Factores asociados al reingreso hospitalario urgente en enfermedades digestivas y hepatobiliares. Med Clin (Barc) 1996;107:4-13." "contribucion" => array:1 [ 0 => array:3 [ "titulo" => "Factores asociados al reingreso hospitalario urgente en enfermedades digestivas y hepatobiliares." "idioma" => "es" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:3 [ 0 => "Peiró S" 1 => "Librero J" 2 => "Benages A." ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:5 [ "tituloSerie" => "Med Clin (Barc)" "fecha" => "1996" "volumen" => "107" "paginaInicial" => "4" "paginaFinal" => "13" ] ] ] ] ] ] 13 => array:3 [ "identificador" => "bib14" "etiqueta" => "14" "referencia" => array:1 [ 0 => array:3 [ "referenciaCompleta" => "Factores asociados a la incidencia de reingresos hospitalarios. Med Clin (Barc) 1997;108:4-8." "contribucion" => array:1 [ 0 => array:3 [ "titulo" => "Factores asociados a la incidencia de reingresos hospitalarios." "idioma" => "es" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:6 [ 0 => "Fernández J" 1 => "Martínez MA" 2 => "García J" 3 => "Bueno A" 4 => "Lardelli P" 5 => "García M." ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:5 [ "tituloSerie" => "Med Clin (Barc)" "fecha" => "1997" "volumen" => "108" "paginaInicial" => "4" "paginaFinal" => "8" ] ] ] ] ] ] 14 => array:3 [ "identificador" => "bib15" "etiqueta" => "15" "referencia" => array:1 [ 0 => array:3 [ "referenciaCompleta" => "El reingreso hospitalario como indicador de calidad [carta]. Med Clin (Barc) 1997;108:317." "contribucion" => array:1 [ 0 => array:3 [ "titulo" => "El reingreso hospitalario como indicador de calidad [carta]." "idioma" => "es" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:4 [ 0 => "Conesa A" 1 => "Prat A" 2 => "Lledó R" 3 => "Asenjo MA." ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:4 [ "tituloSerie" => "Med Clin (Barc)" "fecha" => "1997" "volumen" => "108" "paginaInicial" => "317" ] ] ] ] ] ] 15 => array:3 [ "identificador" => "bib16" "etiqueta" => "16" "referencia" => array:1 [ 0 => array:3 [ "referenciaCompleta" => "Estudio de la relación entre la estancia hospitalaria y la tasa de readmisión. Rev Calidad Asistencial 1999;14: 23-7." "contribucion" => array:1 [ 0 => array:3 [ "titulo" => "Estudio de la relación entre la estancia hospitalaria y la tasa de readmisión." "idioma" => "es" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:3 [ 0 => "Morales A" 1 => "Ramos J" 2 => "Casas M." ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "Rev Calidad Asistencial" "fecha" => "1999" "volumen" => "14" "paginaInicial" => "23" "paginaFinal" => "7" "itemHostRev" => array:3 [ "pii" => "S2215036615002187" "estado" => "S300" "issn" => "22150366" ] ] ] ] ] ] ] 16 => array:3 [ "identificador" => "bib17" "etiqueta" => "17" "referencia" => array:1 [ 0 => array:3 [ "referenciaCompleta" => "Variables predictivas del reingreso hospitalario precoz en la insuficiencia cardíaca. Rev Clin Esp 1998;198:799-804." "contribucion" => array:1 [ 0 => array:3 [ "titulo" => "Variables predictivas del reingreso hospitalario precoz en la insuficiencia cardíaca." "idioma" => "es" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:5 [ 0 => "Jiménez A" 1 => "García J" 2 => "González E" 3 => "Lara A" 4 => "Lorenzo L." ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "Rev Clin Esp" "fecha" => "1998" "volumen" => "198" "paginaInicial" => "799" "paginaFinal" => "804" "link" => array:1 [ 0 => array:2 [ "url" => "https://www.ncbi.nlm.nih.gov/pubmed/9929999" "web" => "Medline" ] ] ] ] ] ] ] ] 17 => array:3 [ "identificador" => "bib18" "etiqueta" => "18" "referencia" => array:1 [ 0 => array:2 [ "referenciaCompleta" => "Chronic comorbidity and outcomes of hospital care: length of stay, mortality and readmissions at 30 and 365 days. J Clin Epidemiol 1999;(52):171-9." "contribucion" => array:1 [ 0 => array:1 [ "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:3 [ 0 => "Librero J" 1 => "Peiró S" 2 => "Ordiñana R." ] ] ] ] ] ] ] ] 18 => array:3 [ "identificador" => "bib19" "etiqueta" => "19" "referencia" => array:1 [ 0 => array:2 [ "referenciaCompleta" => "Hospitalización de agudos 1996. Grupos relacionados con el diagnóstico. Barcelona: Iasist, 1997." "contribucion" => array:1 [ 0 => array:1 [ "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:1 [ 0 => "Iasist." ] ] ] ] ] ] ] ] 19 => array:3 [ "identificador" => "bib20" "etiqueta" => "20" "referencia" => array:1 [ 0 => array:2 [ "referenciaCompleta" => "Plan de Calidad en Atención Especializada. Memoria 1999. Madrid: Insalud, 2000." "contribucion" => array:1 [ 0 => array:1 [ "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:1 [ 0 => "Insalud." ] ] ] ] ] ] ] ] 20 => array:3 [ "identificador" => "bib21" "etiqueta" => "21" "referencia" => array:1 [ 0 => array:2 [ "referenciaCompleta" => "Explotación del CMBD de hospitalización. Andalucía 1999. Sevilla: SAS, 2000." "contribucion" => array:1 [ 0 => array:1 [ "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:1 [ 0 => "Servicio Andaluz de Salud (SAS)." ] ] ] ] ] ] ] ] 21 => array:3 [ "identificador" => "bib22" "etiqueta" => "22" "referencia" => array:1 [ 0 => array:3 [ "referenciaCompleta" => "Prospective payment system and impairment at discharge. JAMA 1990;264:1980-3." "contribucion" => array:1 [ 0 => array:3 [ "titulo" => "Prospective payment system and impairment at discharge." "idioma" => "en" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:7 [ 0 => "Kosecoff J" 1 => "Kahn KL" 2 => "Rogers WH" 3 => "Reinisch EJ" 4 => "Sherwood MJ" 5 => "Rubenstein LV" 6 => "et al." ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "JAMA" "fecha" => "1990" "volumen" => "264" "paginaInicial" => "1980" "paginaFinal" => "3" "link" => array:1 [ 0 => array:2 [ "url" => "https://www.ncbi.nlm.nih.gov/pubmed/2214063" "web" => "Medline" ] ] ] ] ] ] ] ] 22 => array:3 [ "identificador" => "bib23" "etiqueta" => "23" "referencia" => array:1 [ 0 => array:3 [ "referenciaCompleta" => "Are readmissions avoidable? BMJ 1990;301:1136-8." "contribucion" => array:1 [ 0 => array:3 [ "titulo" => "Are readmissions avoidable?" "idioma" => "fr" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:1 [ 0 => "Clarke A." ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "BMJ" "fecha" => "1990" "volumen" => "301" "paginaInicial" => "1136" "paginaFinal" => "8" "link" => array:1 [ 0 => array:2 [ "url" => "https://www.ncbi.nlm.nih.gov/pubmed/2252925" "web" => "Medline" ] ] ] ] ] ] ] ] 23 => array:3 [ "identificador" => "bib24" "etiqueta" => "24" "referencia" => array:1 [ 0 => array:3 [ "referenciaCompleta" => "Factors associated with unplanned hospital readmission among patients 65 years of age and older in a Medicare managed care plan. Am J Med 1999; 107:13-7." "contribucion" => array:1 [ 0 => array:3 [ "titulo" => "Factors associated with unplanned hospital readmission among patients 65 years of age and older in a Medicare managed care plan." "idioma" => "en" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:6 [ 0 => "Marcantonio ER" 1 => "McKelan S" 2 => "Goldfinger M" 3 => "Kleefield S" 4 => "Yurkofsky M" 5 => "Troyen A." ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "Am J Med" "fecha" => "1999" "volumen" => "107" "paginaInicial" => "13" "paginaFinal" => "7" "link" => array:1 [ 0 => array:2 [ "url" => "https://www.ncbi.nlm.nih.gov/pubmed/10403347" "web" => "Medline" ] ] ] ] ] ] ] ] 24 => array:3 [ "identificador" => "bib25" "etiqueta" => "25" "referencia" => array:1 [ 0 => array:3 [ "referenciaCompleta" => "Hospital readmissions as a measure of quality of health care: advantages and limitations. Arch Intern Med 2000;160: 1074-81." "contribucion" => array:1 [ 0 => array:3 [ "titulo" => "Hospital readmissions as a measure of quality of health care: advantages and limitations." "idioma" => "en" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:2 [ 0 => "Benbassat J" 1 => "Taragin M." ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "Arch Intern Med" "fecha" => "2000" "volumen" => "160" "paginaInicial" => "1074" "paginaFinal" => "81" "link" => array:1 [ 0 => array:2 [ "url" => "https://www.ncbi.nlm.nih.gov/pubmed/10789599" "web" => "Medline" ] ] ] ] ] ] ] ] 25 => array:3 [ "identificador" => "bib26" "etiqueta" => "26" "referencia" => array:1 [ 0 => array:3 [ "referenciaCompleta" => "Comparison between planned and unplanned readmissions to a department of Internal Medicine. J Clin Epidemiol 1999;52:151-6." "contribucion" => array:1 [ 0 => array:3 [ "titulo" => "Comparison between planned and unplanned readmissions to a department of Internal Medicine." "idioma" => "en" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:6 [ 0 => "Kossovsky MP" 1 => "Perneger TV" 2 => "Sarasin FP" 3 => "Bolla F" 4 => "Borst F" 5 => "Gaspoz JM." ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "J Clin Epidemiol" "fecha" => "1999" "volumen" => "52" "paginaInicial" => "151" "paginaFinal" => "6" "link" => array:1 [ 0 => array:2 [ "url" => "https://www.ncbi.nlm.nih.gov/pubmed/10201657" "web" => "Medline" ] ] ] ] ] ] ] ] 26 => array:3 [ "identificador" => "bib27" "etiqueta" => "27" "referencia" => array:1 [ 0 => array:3 [ "referenciaCompleta" => "Does increased access to Primary Care reduce hospital readmissions? N Engl J Med 1996;334: 1441-7." "contribucion" => array:1 [ 0 => array:3 [ "titulo" => "Does increased access to Primary Care reduce hospital readmissions?" "idioma" => "en" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:3 [ 0 => "Weinberger M" 1 => "Oddone EZ" 2 => "Henderson WG." ] ] ] ] ] "host" => array:1 [ 0 => array:2 [ "doi" => "10.1056/NEJM199605303342206" "Revista" => array:6 [ "tituloSerie" => "N Engl J Med" "fecha" => "1996" "volumen" => "334" "paginaInicial" => "1441" "paginaFinal" => "7" "link" => array:1 [ 0 => array:2 [ "url" => "https://www.ncbi.nlm.nih.gov/pubmed/8618584" "web" => "Medline" ] ] ] ] ] ] ] ] 27 => array:3 [ "identificador" => "bib28" "etiqueta" => "28" "referencia" => array:1 [ 0 => array:2 [ "referenciaCompleta" => "Outcomes management: the Italian case-mix project. En: Casas M, Wiley MM, editors. Diagnosis related groups in Europe. Berlín: Springer-Verlag, 1993: p. 97-108." "contribucion" => array:1 [ 0 => array:1 [ "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:3 [ 0 => "Taroni F" 1 => "Louis DZ" 2 => "Yuen EJ." ] ] ] ] ] ] ] ] 28 => array:3 [ "identificador" => "bib29" "etiqueta" => "29" "referencia" => array:1 [ 0 => array:3 [ "referenciaCompleta" => "Complications, comorbidities and mortality: improving classification and prediction. Health Serv Res 1997;32:229-38." "contribucion" => array:1 [ 0 => array:3 [ "titulo" => "Complications, comorbidities and mortality: improving classification and prediction." "idioma" => "en" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:4 [ 0 => "Roos LL" 1 => "Stranc L" 2 => "James RC" 3 => "Li J." ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "Health Serv Res" "fecha" => "1997" "volumen" => "32" "paginaInicial" => "229" "paginaFinal" => "38" "link" => array:1 [ 0 => array:2 [ "url" => "https://www.ncbi.nlm.nih.gov/pubmed/9180617" "web" => "Medline" ] ] ] ] ] ] ] ] 29 => array:3 [ "identificador" => "bib30" "etiqueta" => "30" "referencia" => array:1 [ 0 => array:3 [ "referenciaCompleta" => "The reliability of peer assessments of quality of care. JAMA 1992;267:958-60." "contribucion" => array:1 [ 0 => array:3 [ "titulo" => "The reliability of peer assessments of quality of care." "idioma" => "en" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:1 [ 0 => "Goldman RL." ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "JAMA" "fecha" => "1992" "volumen" => "267" "paginaInicial" => "958" "paginaFinal" => "60" "link" => array:1 [ 0 => array:2 [ "url" => "https://www.ncbi.nlm.nih.gov/pubmed/1734109" "web" => "Medline" ] ] ] ] ] ] ] ] 30 => array:3 [ "identificador" => "bib31" "etiqueta" => "31" "referencia" => array:1 [ 0 => array:3 [ "referenciaCompleta" => "A method of developing and weighting explicit process of care criteria for quality assessment. Med Care 1994;32: 755-70." "contribucion" => array:1 [ 0 => array:3 [ "titulo" => "A method of developing and weighting explicit process of care criteria for quality assessment." "idioma" => "en" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:7 [ 0 => "Ashton CM" 1 => "Kuykendall DH" 2 => "Johnson ML" 3 => "Wun CC" 4 => "Wray NP" 5 => "Carr MJ" 6 => "et al." ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "Med Care" "fecha" => "1994" "volumen" => "32" "paginaInicial" => "755" "paginaFinal" => "70" "link" => array:1 [ 0 => array:2 [ "url" => "https://www.ncbi.nlm.nih.gov/pubmed/8057693" "web" => "Medline" ] ] ] ] ] ] ] ] ] ] ] ] ] "idiomaDefecto" => "es" "url" => "/00257753/0000011800000013/v0_201607121319/13029224/v0_201607121320/es/main.assets" "Apartado" => array:4 [ "identificador" => "24087" "tipo" => "SECCION" "es" => array:2 [ "titulo" => "Original breve" "idiomaDefecto" => true ] "idiomaDefecto" => "es" ] "PDF" => "https://static.elsevier.es/multimedia/00257753/0000011800000013/v0_201607121319/13029224/v0_201607121320/es/2v118n13a13029224pdf001.pdf?idApp=UINPBA00004N&text.app=https://www.elsevier.es/" "EPUB" => "https://multimedia.elsevier.es/PublicationsMultimediaV1/item/epub/13029224?idApp=UINPBA00004N" ]
Journal Information
Vol. 118. Issue 13.
Pages 500-505 (April 2002)
Vol. 118. Issue 13.
Pages 500-505 (April 2002)
Análisis de las causas de los reingresos en un hospital de agudos y su evitabilidad potencial
Analysis of the causes and potential avoidability of readmissions in an acute patients' hospital
Visits
5261
Alberto Jiménez-Puentea, Javier García-Alegríab, Jorge Gómez-Aracenac, Luis Hidalgo-Rojasb, Luisa Lorenzo-Nogueirasa, Joaquín Fernández-Crehuet-Navajasa
a Direccción de sistemas de Información. Hospital Costa del Sol. Departamento de Medicina Preventiva y Salud Pública. Facultad de Medicina. Málaga.
b Área de Medicina. Hospital Costa del Sol. Departamento de Medicina Preventiva y Salud Pública. Facultad de Medicina. Málaga.
c Unidad de Medicina Preventiva. Hospital Costa del Sol. Departamento de Medicina Preventiva y Salud Pública. Facultad de Medicina. Málaga.
This item has received
Article information
Fundamento: Las tasas de reingresos hospitalarios se utilizan como indicadores de calidad asistencial, aunque las causas de éstos no están suficientemente estudiadas ni existe una definición unificada del indicador. Nos planteamos determinar las causas y potencial evitabilidad de los reingresos en nuestro centro e identificar su definición más adecuada. Pacientes y métodos: Estudio observacional transversal. Ámbito: Hospital Costa del Sol (Marbella, Málaga). Sujetos de estudio: muestra aleatoria de reingresos en 6 meses del alta (n = 363). Instrumentalización: determinación de las causas y potencial evitabilidad de los reingresos mediante revisión de historias clínicas por pares de observadores. Análisis descriptivo y de regresión logística sobre las variables del Conjunto Mínimo Básico de Datos (CMBD) que se relacionan con la evitabilidad de los reingresos. Resultados: El 19% (intervalo de confianza [IC] del 95%, 15,0-23,0) de los reingresos hospitalarios en 6 meses del alta se atribuyeron a situaciones potencialmente evitables de haberse modificado los cuidados aplicados durante el episodio previo. Este porcentaje alcanzó el 37% (IC del 95%, 27,4-47,3) para servicios quirúrgicos, el 13% (IC del 95%, 8,7-17,6) para servicios médicos y el 12% (IC del 95%, 2,9-20,6) para obstetricia. Las variables relacionadas con la potencial evitabilidad de los reingresos fueron, en el conjunto del hospital, la menor duración del plazo desde el alta previa y la diferencia de diagnóstico entre ambos episodios. Conclusiones: La mayor parte de los reingresos hospitalarios se deben a situaciones no evitables mediante la modificación de los cuidados aplicados durante el ingreso previo. Las definiciones de tasas de reingresos deberían incluir solamente los reingresos tempranos y con un diagnóstico principal diferente al del ingreso previo, con el fin de detectar fundamentalmente situaciones potencialmente evitables.
Palabras clave:
Reingresos hospitalarios
Resultados clínicos
Calidad asistencial
Background: Rates of hospital readmissions are used as indicators of quality of health care. Yet specific causes of readmissions have not been sufficiently studied and an unified definition of such an indicator is lacking. Our goal was to determine the causes and potential avoidability of readmissions in our hospital and to identify a suitable definition of this indicator. Patients and method: Design: Cross sectional study. Setting: Hospital Costa del Sol (Marbella, Málaga). Subjects of study: Random sample of hospital discharges followed by a new admission within the next 6 months (n = 363). Interventions: Determination of the causes and potential avoidability of readmissions, by means of a peer-review of medical records. Descriptive and logistic regression analysis of the variables contained in the Minimum Basic Data Set (MBDS) and related to the avoidability of readmissions. Results: 19% (95% CI: 15.0-23.0) of hospital readmissions within 6 months after hospital discharge were attributed to potentially avoidable situations if the applied medical care had been modified during the previous episode. This figure reached 37% (95% CI: 27.4-47.3) for surgical services, 13% (95% CI: 8.7-17.6) for medical services and 12% (95% CI: 2.9-20.6) for obstetrics. The MBDS variables related to the potential avoidability of readmissions were, for the whole hospital, 1) the shorter interval from the previous discharge and 2) the difference of diagnosis between both episodes. Conclusions: Most hospital readmissions are due to non-avoidable situations if the applied medical care had been modified during the previous episode. In order to detect potentially avoidable situations, definitions of readmission rates should only include early readmissions with a chief diagnosis other than that in the previous admission.
Keywords:
Hospital readmissions
Clinical outcomes
Quality of health care
These are the options to access the full texts of the publication Medicina Clínica
Subscriber
Subscribe
Purchase
Contact
Phone for subscriptions and reporting of errors
From Monday to Friday from 9 a.m. to 6 p.m. (GMT + 1) except for the months of July and August which will be from 9 a.m. to 3 p.m.
Calls from Spain
932 415 960
Calls from outside Spain
+34 932 415 960
E-mail