Compare the accuracy of PSI, CURB-65, MuLBSTA and COVID-GRAM prognostic scores to predict mortality, the need for invasive mechanical ventilation (IMV) in patients with pneumonia caused by SARS-CoV-2 and assess the coexistence of bacterial respiratory tract infection during admission.
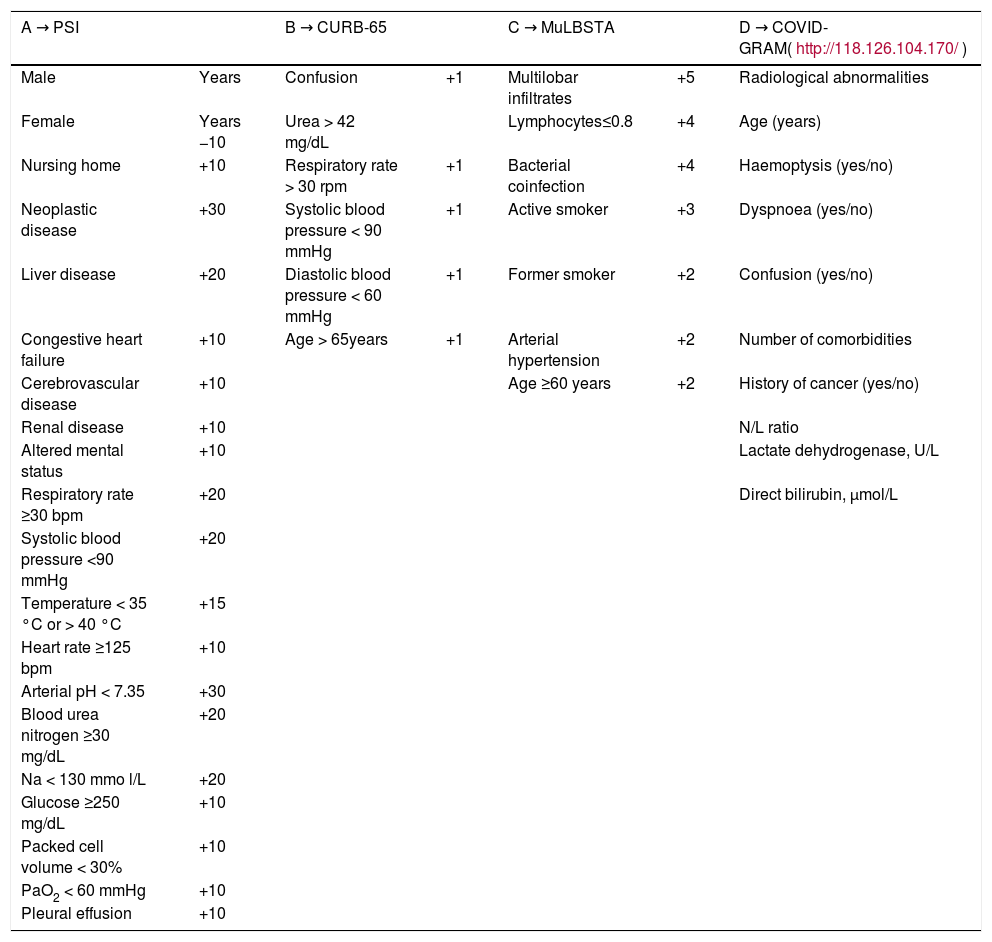
MethodsRetrospective observational study that included hospitalized adults with pneumonia caused by SARS-CoV-2 from 15/03 to 15/05/2020. We excluded immunocompromised patients, nursing home residents and those admitted in the previous 14 days for another reasons. Analysis of ROC curves was performed, calculating the area under the curve for the different scales, as well as sensitivity, specificity and predictive values.
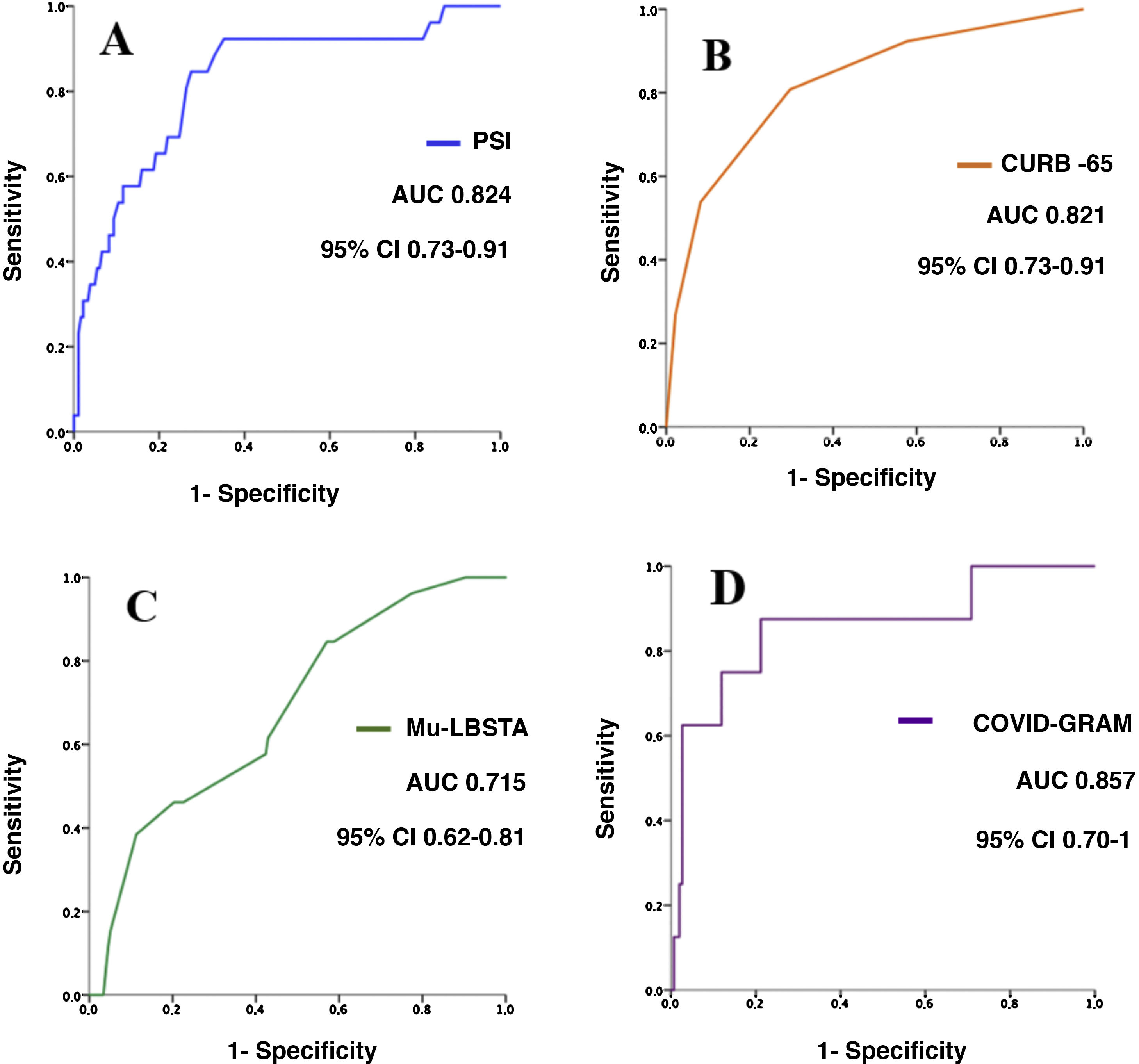
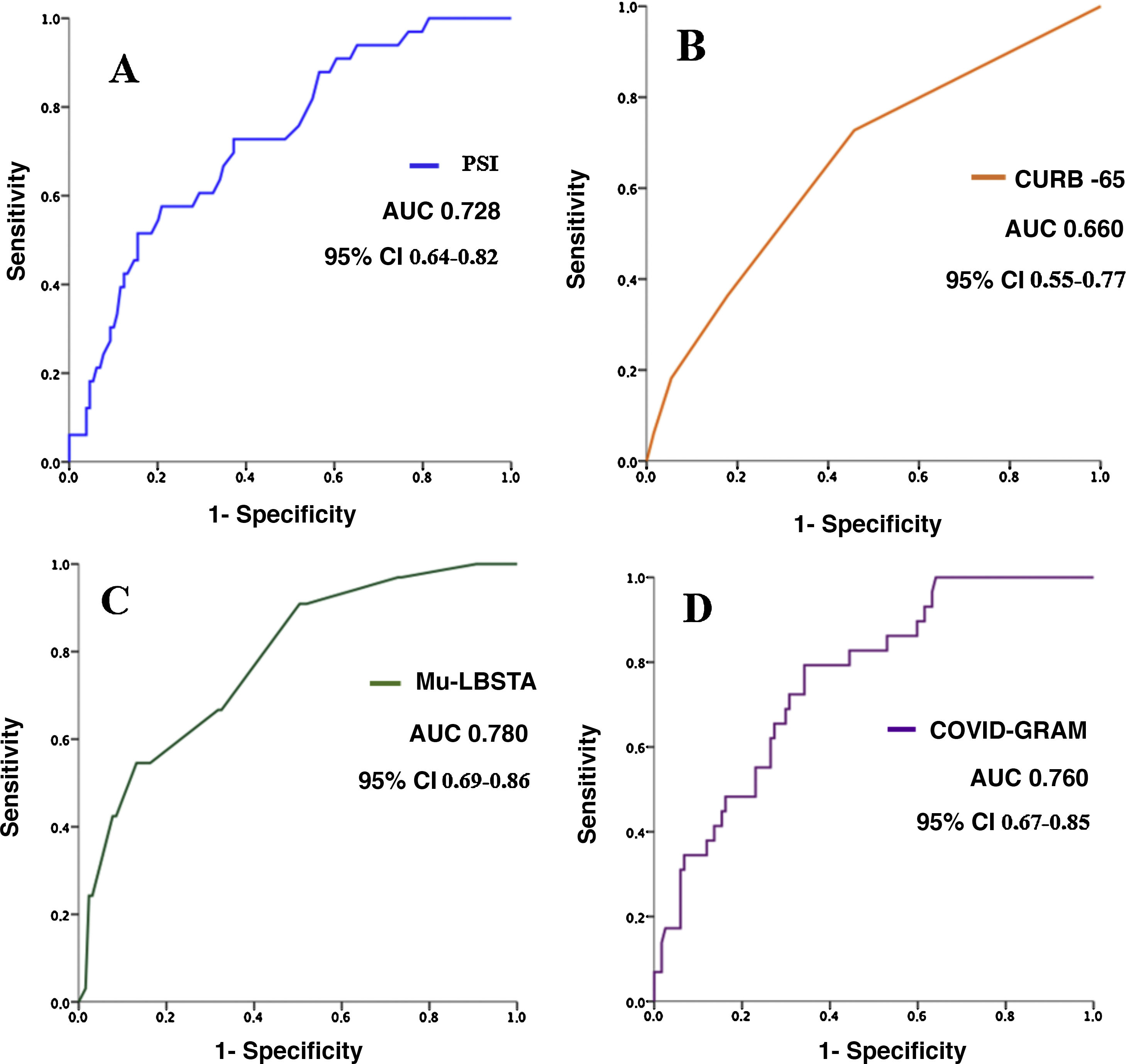
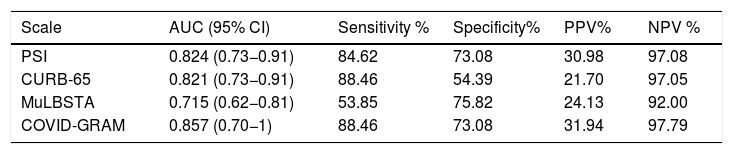
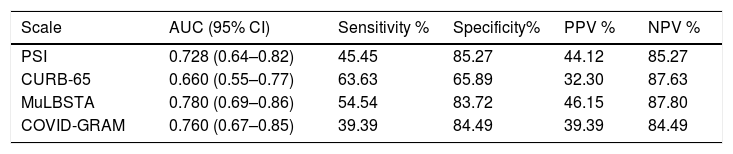
Results208 patients were enrolled, aged 63 ± 17 years, 577% were men. 38 patients were admitted to ICU (235%), of these patients 33 required IMV (868%), with an overall mortality of 125%. Area under the ROC curves for mortality of the scores were: PSI 082 (95% CI 073–091), CURB-65 082 (073–091), MuLBSTA 072 (062–081) and COVID-GRAM 086 (070–1). Area under the curve for needing IMV was: PSI 073 (95% CI 064–082), CURB-65 066 (055–077), MuLBSTA 078 (069–086) and COVID-GRAM 076 (067–085), respectively. Patients with bacterial co-infections of the respiratory tract were 20 (9,6%), the most frequent strains being Pseudomonas aeruginosa and Klebsiella pneumoniae.
ConclusionsIn our study, the COVID-GRAM score was the most accurate to identify patients with higher mortality with pneumonia caused by SARS-CoV-2; however, none of these scores accurately predicts the need for IMV with ICU admission. 10% of patients admitted presented bacterial respiratory co-infection.
Comparar el rendimiento de las escalas pronósticas PSI, CURB-65, MuLBSTA y COVID-GRAM para predecir mortalidad y necesidad de ventilación mecánica invasiva (VMI) en pacientes con neumonía por SARS-CoV-2. Valorar la existencia de coinfección bacteriana respiratoria durante el ingreso.
MétodoEstudio observacional retrospectivo que incluyó adultos hospitalizados con neumonía por SARS-CoV-2 del 15/03 al 15/05/2020. Se excluyeron aquellos inmunodeprimidos, institucionalizados e ingresados en los 14 días previos por otro motivo. Se realizó un análisis de curvas ROC, calculando el área bajo la curva para las diferentes escalas, así como sensibilidad, especificidad y valores predictivos.
ResultadosSe incluyeron 208 pacientes, con edad de 63 ± 17 años; el 57,7% eran hombres. Ingresaron en UCI 38 (23,5%), precisando de estos VMI 33 (86,8%), con una mortalidad global del 12,5%. Las áreas bajo las curvas ROC para mortalidad de los scores fueron: PSI 0,82 (95% IC 0,73–0,91), CURB-65 0,82 (0,73–0,91), MuLBSTA 0,72 (0,62–0,81) y COVID-GRAM 0,86 (0,70–1). Las áreas para necesidad de VMI fueron: PSI 0,73 (95% IC 0,64–0,82), CURB-65 0,66 (0,55–0,77), MuLBSTA 0,78 (0,69–0,86) y COVID-GRAM 0,76 (0,67–0,85), respectivamente. Los pacientes que presentaron coinfección bacteriana respiratoria fueron 20 (9.6%) siendo los gérmenes más frecuentes Pseudomonas aeruginosa y Klebsiella pneumoniae.
ConclusionesEn nuestro estudio el score COVID-GRAM fue el más preciso para identificar los pacientes con mayor mortalidad ingresados con neumonía por SARS-CoV-2, no obstante, ninguno de estos scores predice de forma precisa la necesidad de VMI con ingreso en UCI. El 10% de los pacientes presentó coinfección bacteriana respiratoria.