La pandemia por el coronavirus 2019 significó un gran desafío para el sistema de salud. La demanda de camas de internación y de recursos destinados al tratamiento del coronavirus ha obligado al servicio sanitario a reorganizarse y al gobierno nacional a implementar estrictas medidas para disminuir la tasa de contagios.
ObjetivoEl objetivo del trabajo se centró en determinar si se vio afectada la atención y el acceso a la medicación de los pacientes con epilepsia durante la cuarentena obligatoria.
Materiales y métodosSe realizó un estudio transversal en 2 centros médicos de salud, uno público y otro privado, de la Ciudad Autónoma de Buenos Aires, Argentina. Se diseñó una encuesta en la plataforma Google Forms que se envió por correo electrónico entre abril y junio de 2020 a los pacientes con diagnóstico de epilepsia de ambas instituciones. Se incluyeron preguntas sobre características demográficas, vías de acceso al sistema de salud y cambios en la frecuencia de crisis comiciales.
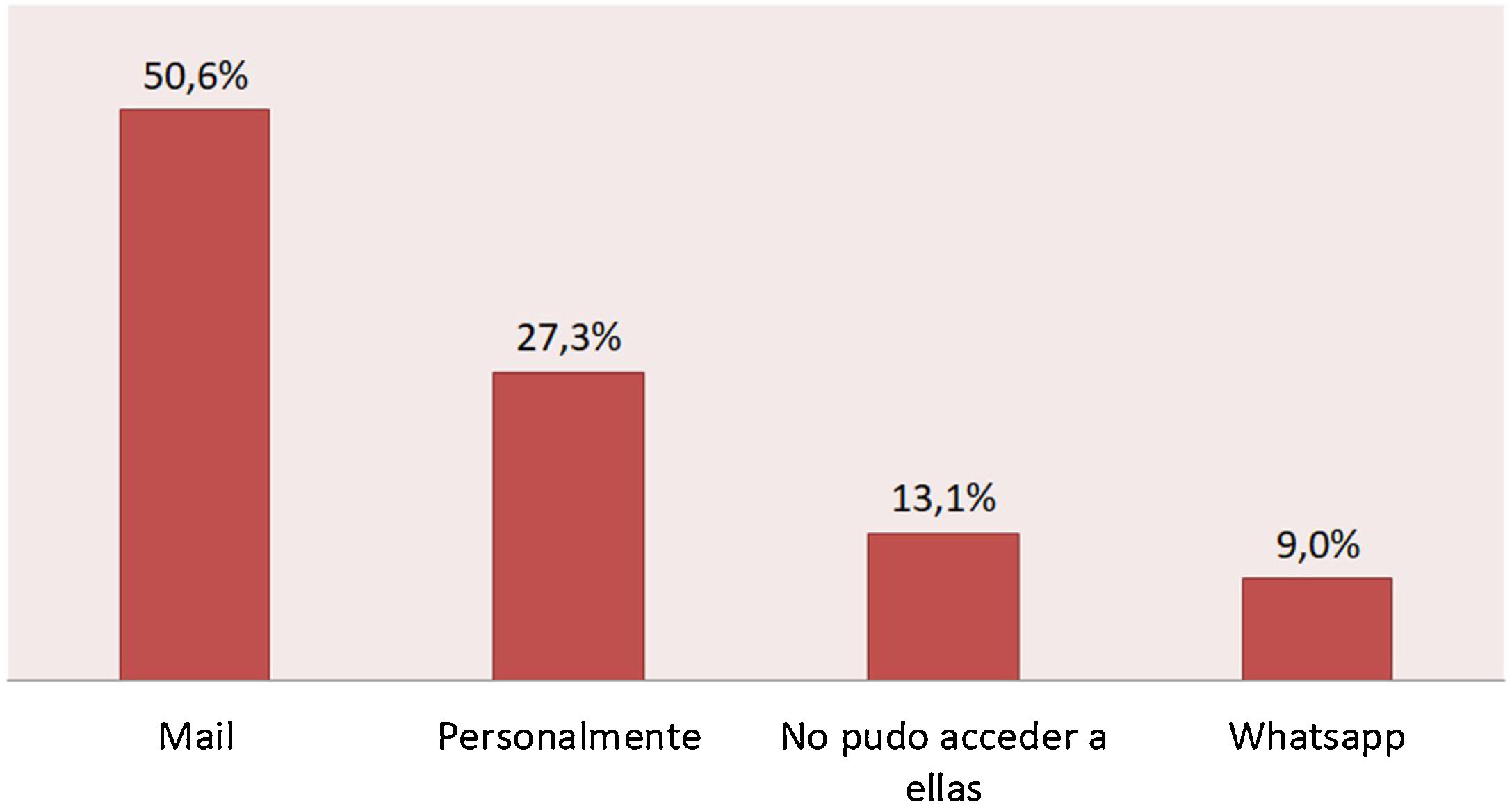
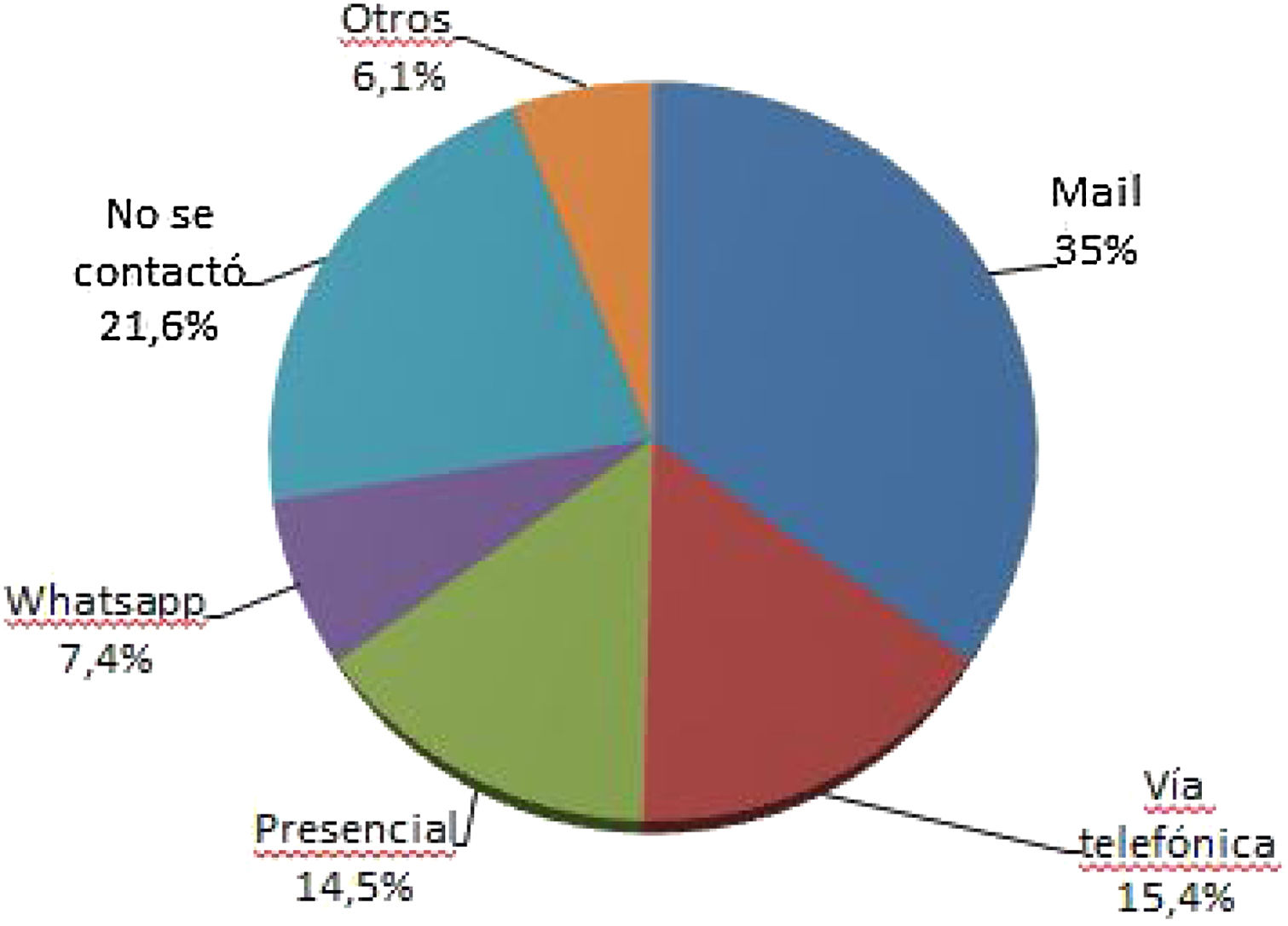
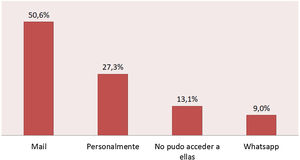
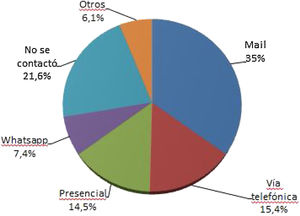
ResultadosSe contactó a 488 pacientes, obteniendo una respuesta del 50,8%. Con respecto a la cobertura médica el 36,5% de los pacientes no contaban con ninguna. El 49,1% tuvo dificultades en el acceso a la medicación. El 29,7% de los pacientes contactados refirió aumento de frecuencia de crisis. Los métodos de contacto más utilizados con el sistema de salud fueron el correo electrónico (35%) y la vía telefónica (15,4%). El 59,6% obtuvo sus recetas por métodos alternativos al presencial, en tanto que el 13% refirió no tener acceso a ellas.
ConclusionesNuestros resultados reflejan la importancia de incorporar vías alternativas de comunicación ante situaciones especiales para garantizar la atención y el tratamiento de pacientes con enfermedades crónicas.
The coronavirus 2019 pandemic represented a great challenge for the health system. The demand for hospital beds and resources for the treatment of the coronavirus has forced the health service to reorganize and the National Government to implement strict measures to reduce the rate of infections.
ObjectiveThe objective of the study was to determine whether the care and access to medication of patients with epilepsy was affected during mandatory quarantine.
Materials and methodsThis is a cross-sectional study that was conducted in two medical health centers, one public and one private, in the Autonomous City of Buenos Aires, Argentina. A survey was designed in the Google Forms platform and sent by email between April and June 2020 to patients with epilepsy treated in both institutions. Questions on demographic characteristics, access to the health care system and changes in the frequency of seizures were included.
Results488 patients were contacted, obtaining a response of 50.8%. Regarding the health care coverage, 36.5% of the patients did not have any. 49.1% had problems accessing to the medications. 29.7% of the patients contacted referred an increase in the frequency of seizures. The main contact method used was email (35%) and telephone (15.4%). 58% obtained their prescriptions by alternative methods while 13% reported not having access to them.
ConclusionsOur results reflect the importance of incorporating alternative means of communication in special situations to guarantee the care and treatment of patients with chronic diseases.
A finales de 2019 se reportó en la ciudad de Wuhan, China, un brote de neumonía viral inusual causado por un nuevo coronavirus llamado SARS-CoV-21. La enfermedad denominada COVID-19 se propagó rápidamente al resto del mundo, siendo declarada como pandemia por la Organización Mundial de la Salud el 11 de marzo de 20202.
El primer caso de COVID-19 en la Argentina fue confirmado por el Ministerio de Salud en marzo del mismo año. Dado el creciente número de casos, el 19 de marzo se decretó la medida de aislamiento social, preventivo y obligatorio para todas las personas que habitan en dicho territorio3, con la finalidad de disminuir el número de contagios e incrementar la capacidad de asistencia del sistema de salud, la adquisición de insumos y equipamiento y fortalecer el entrenamiento del equipo de salud. Estass medidas incluyeron controles estrictos en la circulación (tanto en el transporte público como en el particular).
También se dispuso que las recetas pudieran ser redactadas y firmadas a través de firmas manuscritas, electrónicas o digitales, y se estableció que pudiesen utilizarse plataformas de teleasistencia en salud en todo el territorio nacional4. Todas estas estrategias tuvieron como finalidad facilitar la comunicación con el sistema de salud prescindiendo de la presencialidad para resolver cuestiones médicas no urgentes.
Si bien el coronavirus se caracteriza por un compromiso principalmente de la vía respiratoria, desde el inicio de la pandemia se han reportado numerosas manifestaciones neurológicas. Los síntomas más frecuentes fueron la cefalea y los signos meníngeos (fotofobia, dolor retroocular, etc.). En segundo lugar se reportó la anosmia/ageusia y las mialgias. También se han reportado casos de compromiso del sistema nervioso periférico (síndrome de Guillain-Barré, polimononeuropatía, miopatía…) y en menos del 3% de los casos se observaron complicaciones cerebrovasculares (ACV isquémico y hemorrágico) y signos de compromiso difuso del sistema nervioso central, como encefalopatía, agitación y convulsiones5.
Se han descrito 4 mecanismos responsables del compromiso del sistema nervioso central: el daño directo del cerebro por vía sanguínea o circulatoria, el daño hipóxico, el daño inmunomediado y la vía de la enzima convertidora de angiotensina6,7. El antecedente de epilepsia no es considerado un factor de riesgo para contraer dicha infección, así como tampoco lo es el hecho de tomar medicación anticrisis (MAC)8. Sin embargo, cualquier tipo de infección puede desencadenar crisis comiciales en los pacientes con diagnóstico de epilepsia. Más aún, también pueden desencadenarse por otros factores como el estrés emocional y la deprivación de sueño9.
El objetivo de este trabajo consiste en establecer el impacto de la pandemia en pacientes con epilepsia en relación con el control de crisis y el acceso a la MAC tanto en un hospital público como en uno privado de la ciudad de Buenos Aires.
Materiales y métodosSe realizó un estudio transversal en 2 centros médicos de salud, uno público y otro privado, de la Ciudad Autónoma de Buenos Aires (CABA), Argentina. Se seleccionaron a todos los pacientes mayores de 16 años registrados en ambas instituciones que cumplían con los criterios diagnósticos de epilepsia de acuerdo a los criterios establecidos por la Liga Internacional Contra la Epilepsia (ILAE)10. Todos ellos debían tener una casilla de correo electrónico en el momento de su inclusión en este estudio.
Se diseñó una encuesta anónima mediante el uso de la plataforma Google Forms, que incluía preguntas sobre datos demográficos tales como la edad, el género, el lugar de residencia y de atención médica, así como también sobre cambios en la frecuencia de crisis durante el inicio de la pandemia y el aislamiento social, preventivo y obligatorio, siendo clasificadas en 3 categorías: aumento de la frecuencia de crisis, disminución de la frecuencia de crisis o ningún cambio en la frecuencia de crisis. Se utilizó como referencia la frecuencia de convulsiones basales de cada paciente. Adicionalmente se incluyeron preguntas con respecto a la forma en que se comunicaron con el sistema de salud y accedieron a las recetas. Se registró si los pacientes en caso de necesitarlo acudieron a la guardia médica o decidieron evitarlo, así como también si experimentaron dificultades para obtener la MAC (tabla 1). El estudio fue evaluado y aprobado por el comité de ética de ambas instituciones participantes.
Atención médica
| Preguntas | Categorías |
|---|---|
| Tipo de cobertura médica | PrepagoObra socialNinguna |
| ¿Cómo consiguió las recetas? | PersonalmenteCorreo electrónicoWhatsappNo las he conseguido |
| ¿Ha tenido dificultades para conseguir la medicación? | SíSí inicialmente, pero ya se resolvióSí, pero ya ocurría antes de la pandemiaNo |
| ¿Cómo contactó con el sistema de salud? | PersonalmenteVía telefónicaVía correo electrónicoNo se contactó |
| ¿Ha aumentado la frecuencia de crisis comiciales? | Sí, ahora son muy seguidasSí, pero no demasiadoNoTodo lo contrario, disminuyeron |
| En caso de ser afirmativa la pregunta anterior ¿qué fue lo que hizo? | Ir a urgenciasPonerse en contacto con su médico de cabeceraQuedarse en casa sin consultar por miedo a la COVID-19 |
Se envió dicha encuesta junto con el consentimiento informado vía correo electrónico entre abril y junio de 2020.
ResultadosSe enviaron un total de 488 correos electrónicos, con una tasa de respuesta del 50,8% (248 pacientes). El 58,7% fueron mujeres, con una media de edad de 37,6 años (rango de edad 14-71 años). En relación con el lugar de residencia el 45,6% de los pacientes tenía domicilio en CABA, el 52,8% residía en el Gran Buenos Aires (GBA), mientras que solo el 1,6% tenía domicilio en otra provincia. En cuanto al lugar primario de atención médica el 93,1% respondió ser atendido en CABA y solo el 6,9% en el GBA. Con respecto a la cobertura médica el 41.2% refirió tener prepaga, el 22.3% obra social y el 36.5% no presentar ningún tipo de cobertura. En la figura 1 se describe la forma en la que los pacientes obtuvieron las recetas de la MAC.
Al preguntarles si habían tenido dificultades para conseguir dicha medicación el 49,1% de los pacientes refirió inconvenientes, resolviéndose posteriormente en el 21,5% de los casos.
El 29,7% de los pacientes contactados presentó un aumento en la frecuencia de crisis comiciales desde el inicio de la pandemia, mientras que en el 15,1% de los pacientes reportó una reducción de las mismas. Entre los que presentaron un incremento en la frecuencia solo el 12,8% consultó personalmente en una sala de emergencias, mientras que el 13,6% prefirió quedarse en su casa y no consultar por miedo a la COVID-19. Con respecto a los métodos de contacto con el sistema de salud el más utilizado fue el correo electrónico (fig. 2).
DiscusiónEl sistema de salud argentino está compuesto por 3 sectores: el sector público, el sector de seguro social obligatorio y el sector privado.
El sector del seguro social obligatorio se organiza en torno a las obras sociales (OS), que cubren a los trabajadores asalariados y sus familias. Los afiliados reciben atención en los distintos centros que posee o contrata su OS para estos fines, cubriendo las necesidades de atención ambulatoria y de hospitalización. En una línea similar, la cobertura de los jubilados y pensionados está garantizada por el Instituto Nacional de Servicios Sociales para jubilados y pensionados/Programa de Asistencia Médica Integral.
Las personas que no quedan cubiertas en esta instancia, por ejemplo personas desocupadas o trabajadores autónomos, tienen 2 opciones: recurrir al sistema público o privado. El sistema privado de salud comprende tanto a los profesionales e instituciones que prestan servicios independientes, como a organizaciones que ofrecen planes de cobertura. En este último caso el individuo paga mensualmente un seguro de salud que le da acceso en todo momento a atención médica ambulatoria y hospitalización en los centros contemplados en el plan; a esto se lo denomina medicina prepago.
Finalmente existe el sistema público de salud, integrado por la red de hospitales y centros de salud públicos que prestan atención gratuita a toda persona que lo demande, alcanzando a más del 35% de la población. En líneas generales, la mayor parte de sus usuarios son personas que no tienen OS y no pueden acceder a los costos de la medicina privada, representando un grupo de personas con mayor vulnerabilidad socioeconómica11.
En la Argentina existe un marco legal con la finalidad de garantizar el acceso y la continuidad del tratamiento a personas con enfermedades crónicas prevalentes, siendo la epilepsia considerada como una de ellas. Esto se ve reflejado en que las personas con cobertura social, ya sea por OS o medicina prepago, reciban un descuento del 70% en sus MAC. Las personas sin cobertura social, que se atienden en el sistema público, cuentan con distintos programas organizados por jurisdicciones, de manera que la persona recibe los medicamentos en centros de salud próximos a su domicilio. Estos programas se proponen garantizar el acceso gratuito a ciertas MAC preestablecidas, que incluyeran a los fármacos clásicos (carbamazepina, clonazepam, clobazam, fenobarbital, fenitoína y ácido valproico) y algunas consideradas de segunda línea (oxcarbamazepina, lamotrigina, vigabatrina y topiramato). Si bien queda de manifiesto que no se cuenta con gran oferta de fármacos de tercera generación, estos programas colaboran con el tratamiento de pacientes que de otra forma no podrían costearlo12,13.
La tasa de respuesta global obtenida en este estudio fue de 50,8%, siendo muy similar a la de otros trabajos publicados con un diseño similar basado en la web14. Consideramos que este es un porcentaje suficiente para que los resultados de este estudio sean significativos en la población de estudio. Sin embargo, una limitación de este método de encuesta es que no representa a la totalidad de los pacientes con epilepsia, especialmente a los adultos mayores que no tienen conocimientos informáticos, así como tampoco a los pacientes que por su situación económica no tienen acceso a un dispositivo con Internet.
Si bien el 93,1% de los pacientes encuestados refirió atenderse en CABA, más de la mitad de ellos residían en el GBA al inicio de la pandemia. Los estrictos controles implementados sobre la circulación dentro del área metropolitana de Buenos Aires (AMBA), que incluye a CABA y al GBA, así como también las medidas impulsadas por el gobierno nacional para desincentivar las consultas no urgentes en los hospitales, tuvieron importantes consecuencias sobre la atención de pacientes con enfermedades crónicas, una de las cuales fue la epilepsia. En esta línea, la ILAE realizó un comunicado sugiriendo a todos los pacientes con epilepsia que, en caso de tener crisis convulsivas de menos de 5minutos de duración, se pusieran en contacto por vía telefónica con su médico de cabecera y no utilizaran el sistema de urgencia médica15.
Como consecuencia de lo anteriormente dicho, nuestros resultados muestran que cerca de un tercio de los pacientes presentaron un aumento en la frecuencia de crisis comiciales durante el confinamiento obligatorio. Esto podría deberse, en primer lugar a las dificultades que se presentaron al comienzo de la pandemia para acceder a la MAC, que llegó a afectar al 49,1% de los pacientes encuestados. Más aún, dado que son medicamentos que se venden bajo prescripción médica, el no poder acceder a ellos (como ocurrió en el 13% de los pacientes encuestados) inevitablemente implicó que no pudieran continuar con su tratamiento. Estos resultados difieren considerablemente con los publicados en otros países tales como Italia o España, donde menos del 6% de los pacientes presentaron dificultades para conseguir la medicación16,17. Esto podría explicarse teniendo en cuenta las siguientes consideraciones: hay que tener en cuenta que si bien las recetas enviadas por vía digital (correo electrónico o Whatsapp) fueron autorizadas por el gobierno nacional, no todas las farmacias las aceptaban al inicio de la pandemia. Dicho inconveniente se fue subsanando a lo largo del tiempo, como se ve reflejado en los resultados de la encuesta.
Por otra parte, las estrictas restricciones sobre el transporte y la circulación en el AMBA impidió a ciertos pacientes, especialmente los que no contaban con ningún tipo de cobertura médica, obtener su medicación gratuitamente.
Adicionalmente a ello, durante el inicio de la pandemia se ha documentado un incremento en la ansiedad, depresión y estrés en la mayoría de los individuos, lo que también podría contribuir a la recurrencia de crisis comiciales en los pacientes con epilepsia, ya que el estrés desempeña un rol muy importante como detonador de las convulsiones18,19. Es más, en el estudio conducido por Sánchez-Larsen et al., realizado en España en 2020, son estas alteraciones anímicas la principal causa del aumento de frecuencia de convulsiones17.
No obstante, es interesante señalar que un pequeño porcentaje de pacientes presentó una reducción en la frecuencia de crisis durante el confinamiento obligatorio. Esto podría indicar cierto efecto beneficioso del aislamiento, en algunos casos por una reducción del estrés laboral o social. Sin embargo, el impacto negativo parece prevalecer sobre la población encuestada en nuestro estudio, en línea con la reciente literatura alrededor del mundo20,21. La principal limitación de este estudio es no haber incluido un cuestionario para determinar si durante el inicio de la pandemia los pacientes experimentaron un aumento de ansiedad y/o depresión, variable que pudo haber estado relacionada directamente con el aumento de frecuencia de crisis comiciales. Una evaluación más extensa de esta y otras variables nos hubiera permitido entender mejor las consecuencias del aislamiento social, preventivo y obligatorio en pacientes con epilepsia.
Desde el inicio del confinamiento obligatorio fue necesario implementar métodos de comunicación alternativos al modelo clásico de consulta presencial. Esto se vio reflejado en nuestro estudio, donde la principal vía de contacto con los médicos de cabecera fue a través del correo electrónico, seguido por la vía telefónica. De esta manera se intentó reducir la exposición de los pacientes a la COVID-19 en los consultorios y guardias del AMBA. De hecho, de los pacientes que presentaron aumento en la frecuencia de crisis, solo el 12,8% decidió consultar en una sala de urgencias, mientras que el resto optó por los métodos digitales, por miedo a contraer la infección.
Cabe destacar el surgimiento de la telemedicina como una herramienta útil utilizada por la mayoría de los países durante la situación de emergencia sanitaria, ofreciendo una atención eficiente y segura para el seguimiento de pacientes con enfermedades crónicas, siendo este probablemente el inicio de una revolución digital que modificará la atención médica convencional22,23. La telemedicina, ya sea por teléfono o videoconferencia, tiene la capacidad de mejorar la calidad del manejo de la epilepsia, con un alto grado de satisfacción tanto de los pacientes como de los familiares24. Es más, se ha descrito que no ha mostrado inferioridad en comparación con las visitas habituales cara a cara en términos de número de convulsiones, hospitalizaciones, visitas a la sala de emergencias o cumplimiento de medicamentos25,26. En este marco, la telemedicina será, sin dudas, una alternativa central para la atención médica pospandemia, complementando las vías clásicas utilizadas previamente.
En nuestro conocimiento este es el primer trabajo en la Argentina sobre el impacto de la pandemia de la COVID-19 en pacientes con epilepsia. Este estudio provee información sobre las consecuencias del aislamiento social preventivo y la necesidad de una reestructuración del sistema de salud durante la pandemia de la COVID-19.
Tal como se ha descrito, uno de los principales desafíos para los pacientes con epilepsia durante el confinamiento obligatorio fue continuar con el tratamiento farmacológico prescrito. Nuestros resultados reflejan la importancia de incorporar vías alternativas de comunicación en situaciones especiales, como lo es una pandemia, para mejorar la atención y el seguimiento de pacientes con enfermedades crónicas.
FinanciaciónNo he recibido ninguna financiación para realizar este trabajo, ni tampoco ninguna beca.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.