En 2019 la Sociedad Española de Alergología e Inmunología Clínica (SEAIC), la Sociedad Española de Médicos de Atención Primaria (SEMERGEN), la Sociedad Española de Medicina Familiar y Comunitaria (semFYC), la Sociedad Española de Médicos Generales y de Familia (SEMG) y la Sociedad Española de Neumología y Cirugía Torácica (SEPAR) elaboraron un documento de consenso1 donde se establecieron los criterios de derivación y las pautas de actuación en el diagnóstico, el control y el seguimiento del paciente asmático entre los diferentes niveles asistenciales implicados en la atención de esta enfermedad. Las nuevas circunstancias motivadas por la pandemia por COVID-19 nos sitúan en una nueva realidad que obliga a modificar algunas de las recomendaciones de la anterior edición para garantizar la adecuada atención de los pacientes, así como su seguridad y la de los trabajadores sanitarios. En esta versión se ha sumado el Grupo de Respiratorio en Atención Primaria (GRAP) y se incorpora la visión de enfermería como elemento esencial en la atención del paciente con asma.
Aunque la mayoría de estudios no han observado mayor riesgo de enfermedad ni de complicaciones por el virus SARS-CoV-2 en los pacientes con asma2,3, su manejo se ha visto afectado por la disminución de las visitas presenciales y un aumento de la utilización de las visitas telemáticas4.
La actualización del «Documento de consenso de derivación en asma» parte del convencimiento de que es necesario establecer el marco asistencial óptimo para un paciente asmático, donde participarán profesionales de niveles asistenciales distintos. Nuestro sistema sanitario además garantiza la equidad en la atención y, bajo este prisma, todos los pacientes tienen derecho a un diagnóstico objetivo y seguimiento óptimo, en el que es precisa la coordinación mutua, recomendando así abrir canales de derivación que permitan el flujo dinámico de los pacientes entre los diferentes niveles asistenciales5.
Es importante acercar a los profesionales de ambos niveles asistenciales en un entorno concreto, con un mensaje único y consensuado, que reporte beneficios al paciente al no someterse a vaivenes terapéuticos. Sin duda, esta manera de proceder permite optimizar recursos al evitar duplicidad de pruebas o visitas innecesarias, lo cual se traducirá en una disminución de la lista de espera o demora de los servicios que benefician al sistema sanitario, a los profesionales y a los propios asmáticos.
Uno de los retos que se plantea es mejorar el diagnóstico, ya que es bien conocido que el asma se caracteriza tanto por infradiagnóstico como sobrediagnóstico6. A ello contribuye lo inespecífico de sus síntomas principales7, pero también la ausencia de diagnóstico objetivo por infrautilización de la valoración de la función pulmonar8, que se ha visto especialmente afectada en tiempos de pandemia9, y la necesidad de condiciones especiales para su realización10,11.
El otro gran reto sin alcanzar es lograr un adecuado control de la enfermedad. Todos los estudios realizados hasta la fecha han puesto de manifiesto el amplio margen de mejora en este aspecto en todos los niveles de gravedad12,13. A su vez, es bien conocido que la percepción de control es variable entre pacientes y profesionales sanitarios14, por lo que es necesario utilizar métodos de medida lo más objetivos posibles.
Las principales causas del mal control del asma son la falta de cumplimiento terapéutico y la incorrecta realización de la técnica inhalatoria motivados, en muchas ocasiones, por un seguimiento inadecuado que no permite detectar el problema y corregirlo.
Las visitas de seguimiento en asma deben estar protocolizadas ya que son esenciales para el control de la enfermedad y la educación sanitaria del paciente. La incorporación de las visitas no presenciales a la práctica clínica refuerza todavía más el papel de la enfermería, que debe contar con los medios adecuados para mejorar la adhesión terapéutica y realizar educación en las técnicas de inhalación. Es interesante recomendar, a pacientes con habilidades digitales, herramientas audiovisuales que faciliten la realización de técnicas de inhalación, así como la aplicación de cuestionarios validados para evaluar el buen cumplimiento y el control. En este sentido, el consenso recomienda el uso de distintas herramientas en función de la disponibilidad y del perfil del paciente (consulta telefónica, correo electrónico, interconsulta electrónica o plataformas digitales que permitan videollamada). Entre los cuestionarios se recomienda particularmente el Asthma Control Test15 para monitorizar el control sintomático y el Test de adhesión a los inhaladores16 para la medición de la adhesión al tratamiento. El desarrollo de aplicaciones móviles, como el ForoAsma de SEPAR u otra equivalente, facilita la educación sanitaria sin precisar una consulta presencial.
El manejo coordinado permite identificar otras posibles causas de mal control, como serían el tratamiento de mantenimiento inadecuado, la sobredosificación de la medicación de rescate, las comorbilidades asociadas, agravantes y desencadenantes que precisan un abordaje especial o un fenotipo de asma especialmente refractario a los tratamientos convencionales que podría beneficiarse de fármacos biológicos, entre otros.
No obstante, son muchas las limitaciones encontradas en el día a día que dificultan la adecuada derivación de los pacientes, entre las cuales figuran la sobrecarga del sistema sanitario en atención primaria que impide un seguimiento adecuado de pacientes asmáticos para identificar a aquellos que reúnen los criterios descritos, desconocimiento por muchos profesionales sanitarios en Atención Primaria de lo que puede aportar el siguiente nivel asistencial y el conformismo del profesional o del paciente con un control subóptimo infravalorando síntomas y exacerbaciones. A esto hay que añadir las limitaciones administrativas, con ausencia de vías de derivación directas, y la falta de cauces telemáticos entre Atención Primaria y especializada que faciliten el manejo compartido o listas de espera de atención especializada con retrasos limitadores, entre otras. La pandemia también ha influido claramente en la derivación de pacientes por la saturación de los servicios sanitarios y la focalización de la atención en los pacientes con COVID17.
La versión actualizada del «Documento de consenso de derivación en asma»5 pretende dar respuesta a muchas de las deficiencias anteriormente comentadas. Por una parte, incide nuevamente en los aspectos básicos del diagnóstico del asma que van desde la sospecha clínica basada en unas preguntas clave hasta la adecuada selección de pruebas complementarias considerando las limitaciones impuestas por la pandemia en la realización de las mismas, determinando la capacidad resolutiva de cada nivel asistencial.
En el apartado de tratamiento el documento resalta la importancia del seguimiento periódico con medición estructurada de los distintos aspectos que definen el adecuado control para, con base en los resultados, identificar y actuar sobre las causas del mal control y adecuar el tratamiento no solo del asma, sino de los agravantes y las comorbilidades.
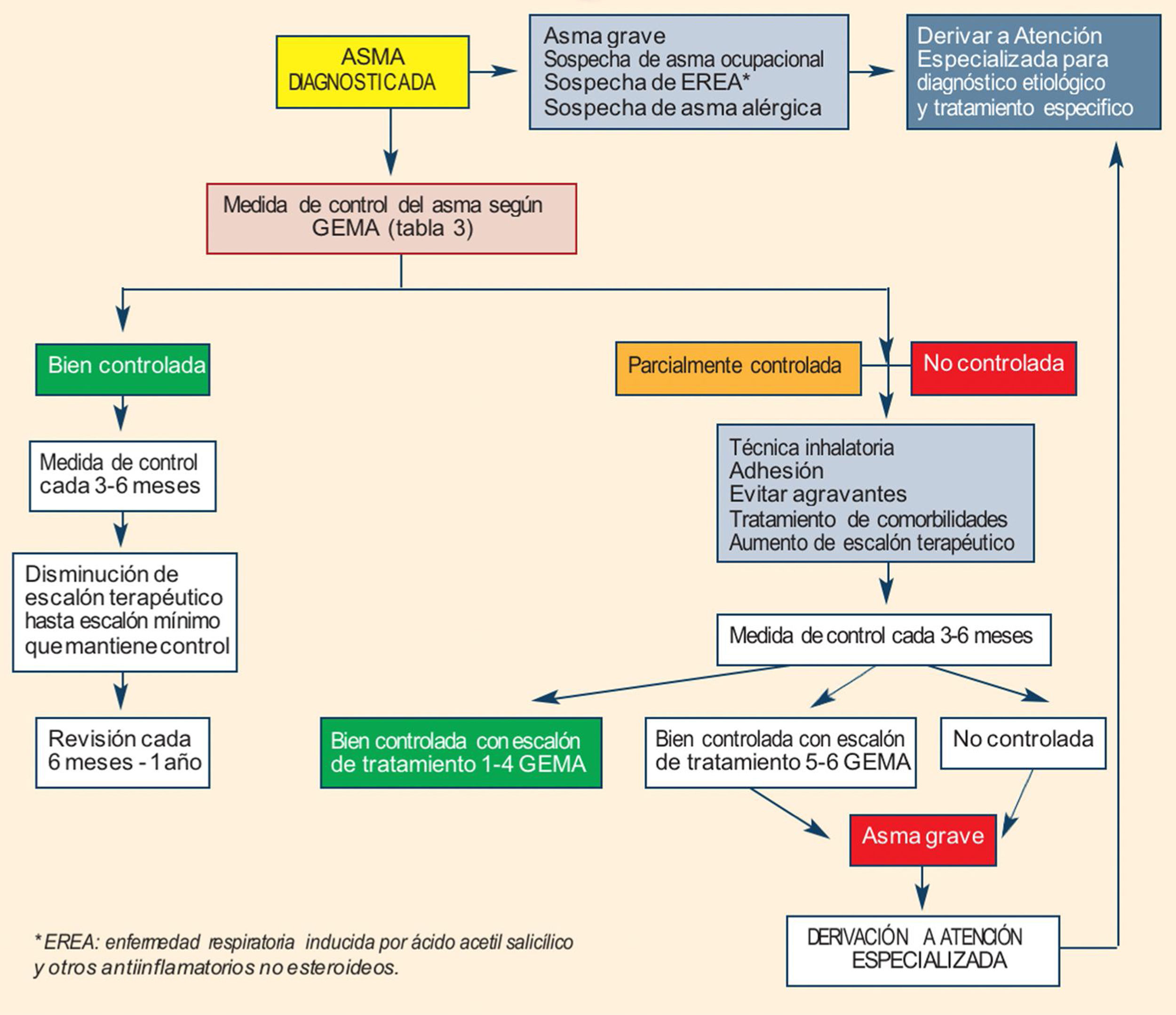
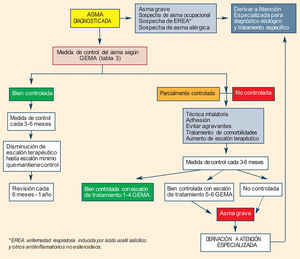
En el apartado de seguimiento (fig. 1) se establece una periodicidad de las visitas y las actuaciones sistemáticas a realizar. Se destaca la labor primordial de enfermería que, con ayuda de las nuevas tecnologías y herramientas audiovisuales, podrá llevar a cabo la educación sanitaria y el refuerzo del automanejo de la enfermedad por parte del paciente, además de la comprobación de la técnica inhalatoria. También se destaca la importancia de una mínima formación previa en nuevas habilidades de comunicación con el paciente para el uso de la teleasistencia. En este sentido, se aportan unos criterios para la selección de candidatos para la misma (tabla 1) y la información mínima que debe contener la visita de seguimiento.
Algoritmo de seguimiento del asma.
Tomado de Carretero Gracia et al.5.
Criterios de inclusión y exclusión para teleasistencia
| 1. Criterios de inclusión |
| Conformidad para participar en consulta telefónicaPlenas facultades mentalesDisponibilidad y familiaridad en el uso de teléfono móvil, tableta u ordenador personal y aplicaciones informáticasPaciente en seguimiento previo en consulta presencial |
| 2. Criterios de exclusión |
| Ausencia de consentimiento verbal o escritoDiagnóstico de asma no confirmado por pruebas objetivasImposibilidad física o cognitiva que imposibilita teleconferenciaInestabilidad clínica que requiera exploración física o pruebas complementariasSospecha de exacerbación respiratoria moderada-graveNo respuesta a tratamientos pautadosDudas por parte el médico o del paciente |
Tomado de Carretero Gracia et al.5.
No obstante, cabe destacar algunas debilidades del documento, como son poca precisión a la hora de aconsejar plataformas digitales concretas, aplicaciones para móvil o páginas web, al igual que sucede con otros documentos sobre telemedicina18, así como conocer el impacto de la implementación del mismo constituyendo aspectos a mejorar en futuras actualizaciones.
En definitiva, el consenso en criterios de derivación es un documento flexible que ha demostrado la capacidad de adaptarse a las nuevas circunstancias, dando soluciones concretas y sencillas para identificar los pacientes asmáticos que se benefician de la derivación a otro nivel asistencial mediante criterios homogéneos para minimizar las diferencias locales y asistenciales. También resalta la importancia de integrar la atención presencial y telemática.
La participación de varias sociedades científicas, el consenso alcanzado y la bidireccionalidad hacen de este documento una herramienta facilitadora de la intercomunicación entre los profesionales implicados en el manejo del asma con el foco siempre puesto en mejorar la atención al paciente asmático.
FinanciaciónNo se ha recibido financiación.