El tabaquismo es una enfermedad adictiva, crónica y recidivante que, por su alta prevalencia, morbilidad y mortalidad, se ha convertido en uno de los principales problemas de salud pública a nivel mundial, afectando tanto a los fumadores como al resto de la población expuesta involuntariamente al humo del tabaco.
Para superar esta pandemia es fundamental que todos los profesionales sanitarios intervengan sobre el problema de forma adaptada a su nivel asistencial, desde dar breves consejos para dejar de fumar hasta proponer un tratamiento intensivo cognitivo-conductual y farmacológico.
Los tratamientos para dejar de fumar han demostrado ser seguros y efectivos, pero lamentablemente los recursos personales y económicos dedicados a la atención del fumador no son proporcionales a la magnitud del problema, con pocas consultas especializadas y falta de financiación para tratamientos farmacológicos.
Además, debemos confrontar los argumentos de la industria tabacalera, que interfiere en la lucha contra el tabaquismo con nuevos productos que pretenden ofrecer como «estrategias de reducción de daños» cuando en realidad es su forma de atraer nuevos adictos a los productos del tabaco.
Smoking is an addictive, chronic and relapsing disease that, due to its high prevalence, morbidity and mortality, has become one of the main public health problems worldwide, affecting both smokers and rest of population involuntarily exposed to smoke tobacco.
To overcome this pandemic, it is essential that all health professionals intervene on the problem in a manner adapted to their level of care, from giving brief advice for stop smoking to proposing intensive cognitive-behavioral and pharmacological treatment.
Smoking cessation treatments have proven to be safe and effective, but unfortunately, the personal and economic resources dedicated to smoker care are not proportional to the magnitude of the problem, with few specialized consultations and lack of funding for pharmacological treatments.
In addition, we must confront the arguments of the tobacco industry that interferes in the fight against smoking with new products that they pretend to offer as «harm reduction strategies» when really it is their way of attracting new addicts to tobacco products.
El tabaquismo no es un hábito sino una enfermedad adictiva, crónica y recidivante que en el 80% de casos se inicia antes de los 18años y se mantiene por la dependencia a la nicotina1.
Actualmente unos 1.300 millones de personas consumen tabaco, en general más hombres que mujeres. Aunque la prevalencia está disminuyendo en muchos países, ha aumentado en el este del Mediterráneo y en el continente africano2, agravando la pobreza de los hogares que gastan en tabaco dinero que se podría dedicar a necesidades básicas.
El consumo de tabaco es la primera causa de muerte evitable en países desarrollados y el tabaquismo pasivo, la tercera (más de 8 millones de muertes anuales, 1,2 millones de ellas por exposición pasiva)3. Produce la muerte prematura en la mitad de los fumadores y, dada su elevada morbimortalidad, fue la mayor epidemia del sigloxx y seguirá siéndolo durante el sigloxxi, alcanzando proporciones de pandemia global.
En ocasiones utilizamos el término «fumador sano», pero es un eufemismo, debiendo considerar al tabaquismo como una amenaza para la salud individual y pública.
La relación entre el consumo de tabaco y las principales enfermedades crónicas (enfermedades cardiovasculares, respiratorias, cáncer, etc.) está ampliamente demostrada4, así como los beneficios del abandono.
- •
Triplica el riesgo de patología coronaria4,5, aumenta 2-3 veces el riesgo de infarto agudo de miocardio (IAM) y produce el 75% de muertes súbitas coronarias. Dejar de fumar mejora desde las primeras horas (descenso de la presión arterial y de la frecuencia cardiaca) y tras 1-5años se reduce el riesgo de enfermedad coronaria.
- •
Causa el 80% de las muertes por enfermedad pulmonar obstructiva crónica (EPOC)6, aumenta el riesgo de enfermedades intersticiales pulmonares y agrava el asma y las infecciones respiratorias. Dejar de fumar mejora los síntomas y la calidad de vida y enlentece la pérdida de función pulmonar.
- •
Causa el 85% del cáncer de pulmón7, además de tumores de la cavidad oral, de laringe, del sistema urinario, etc.
- •
Aumenta el riesgo de ictus, de aneurisma de aorta y de enfermedad vascular periférica4,5,7.
- •
Altera la fertilidad y aumenta los riesgos del embarazo7.
- •
Produce problemas dentales y aumenta el riesgo de úlcera péptica, isquemia intestinal y enfermedad de Crohn.
- •
Aumenta el riesgo de enfermedades cutáneas y reumatológicas.
Se gastan más de 1.400 billones de dólares asociados a las enfermedades por tabaquismo y pérdidas de productividad8. El coste de las enfermedades atribuibles al tabaquismo en 2012 fue del 5,7% del gasto mundial en salud, el 1,8% del producto interior bruto (PIB) anual mundial9. En un informe español de 2018, el impacto económico fue de 7.695 millones de euros, derivado de las cinco enfermedades más relacionadas con el tabaco (enfermedad coronaria, EPOC, asma, enfermedad cerebrovascular y cáncer de pulmón) y genera a las empresas un gasto de 8.780 millones de euros anuales10.
Además, es uno de los principales contaminantes del planeta, con más de 7.000 sustancias tóxicas y 84 millones de toneladas de dióxido de carbono (CO2) anuales. La mayor parte del tabaco se cultiva en países de ingresos bajos y medianos, utilizando agua y tierras de cultivo necesarios para producir alimentos y aumentando la deforestación11.
¿Tiene consecuencias el tabaco para los no fumadores?La exposición pasiva al humo ambiental del tabaco (HAT), o «tabaco de segunda mano» (TSM), expone a los no fumadores a inhalar las mismas sustancias nocivas que un fumador activo y representa la tercera causa de enfermedad prevenible en el mundo3. La International Agency for Research on Cancer clasifica la exposición al TSM como un agente del grupoA «carcinógeno para los humanos»12. Existe evidencia sobre la asociación del TSM con efectos deletéreos sobre la salud y las enfermedades como rinitis, alergias, infecciones respiratorias, patología cardiovascular y cáncer de pulmón, entre otras13. En un trabajo de Detorakis et al.14 los hallazgos en tomografía computarizada (TC) torácica, en una población expuesta a TSM con síntomas respiratorios, mostraron correlación entre tiempo de exposición y número de cigarrillos y presencia de patrón de atenuación en mosaico, opacidades en vidrio deslustrado, bronquiectasias cilíndricas y aire atrapado.
Aunque la exposición al TSM se ha reducido más de un 25% desde 1990, la mortalidad atribuible fue de 900.000 muertes en 2016, el 6% de ellas en niños menores de 5años15. En nuestro país se han realizado dos estudios con estimaciones de mortalidad. El primero estimó 1.228-3.237 muertes/año, el 65% en mujeres, por exposición a HAT en casa y en el trabajo de personas nunca fumadoras16, considerando enfermedades con relación causal con el tabaco establecida previamente, como cáncer de pulmón y enfermedades cardiovasculares. El segundo estudio utilizó una muestra representativa de población nacional, con una estimación de 1.028 fallecimientos/año por exposición a HAT17.
La mayoría de los gases y partículas del TSM se pueden depositar en las superficies, objetos, polvo de ambientes interiores y partículas atmosféricas de ambientes exteriores, constituyendo lo que se conoce como «tabaco de tercera mano» (TTM)18. El TTM se percibe como el olor característico del tabaco en la ropa o pelo tras la exposición al HAT en ambientes cerrados. Los residuos químicos de TTM se acumulan y no se eliminan fácilmente con limpieza ni ventilación. Además, los tóxicos adheridos a las superficies o como partículas en suspensión pueden emitirse en forma de gas o reaccionar con oxidantes y otros componentes atmosféricos, produciendo contaminantes secundarios, como nitrosaminas específicas del tabaco19. En los últimos años se ha estudiado el papel del TTM, describiendo entre sus efectos la inducción de daño oxidativo del ADN, aumento del estrés oxidativo, pro-inflamación, resistencia a insulina, etc. Los efectos sobre las células hepáticas y pulmonares son más evidentes e importantes.
Por último, consideramos tabaquismo de cuarta mano1 al efecto nocivo derivado de la contaminación del medio ambiente por los productos de desecho del tabaco y los dispositivos electrónicos para fumar.
¿Por qué se produce la adicción al tabaco?La adicción al tabaco es una enfermedad primaria del sistema nervioso central, con síntomas y signos característicos, en la que interaccionan de forma compleja factores biológicos, genéticos, psicológicos y sociales, produciendo un trastorno conductual crónico y recidivante que lleva a la dependencia y a la disminución del control sobre el consumo, siendo característica la compulsión al consumo de forma continuada.
Existe evidencia de que tanto el inicio como el mantenimiento del tabaquismo tienen un importante componente genético20, en un contexto psicológico y social. Tanto el entorno personal (familiares, amigos) como el social (publicidad, accesibilidad) son fundamentales para el inicio del tabaquismo, que se mantendrá a lo largo de la vida debido a la adicción.
La nicotina es la sustancia del tabaco relacionada con la adicción. A pesar de ser una sustancia legal, es una droga con mayor poder adictivo que otras drogas ilícitas (heroína, cocaína, etc.). Esto se debe, en parte, a su rápido inicio de acción, ya que tarda 7-10segundos en llegar al cerebro tras inhalar el humo del tabaco1.
La nicotina se une de forma selectiva a receptores nicotínicos, que son receptores colinérgicos presentes por todo el organismo, principalmente receptores nicotínicos neuronales α4β2. El consumo continuo de nicotina provoca aumento del número de receptores nicotínicos y perpetúa la adicción.
Se han localizado en el cerebro los receptores para la mayoría de drogas de abuso y los neurotransmisores asociados a ellos, demostrando la importancia del sistema mesolímbico en la adicción. A través de la vía dopaminérgica o «vía de la recompensa», la nicotina activa receptores del área tegmental ventral que proyectan sus axones hacia el núcleo accumbens, estimulando la liberación de dopamina1,21 y produciendo sensación de placer y de felicidad. La vía dopaminérgica puede estar modulada por la acción de la nicotina en otras vías, como la glutaminérgica y la gabaérgica.
Por otra parte, la nicotina, a través de la vía noradrenérgica en el locus coeruleus, estimula la liberación de noradrenalina, que interviene en el control de la ansiedad y en los procesos de memorización de estímulos asociados al consumo de tabaco.
Al dejar de fumar se reducen los niveles de dopamina, de noradrenalina y de otros neurotransmisores, produciéndose el síndrome de abstinencia: deseo intenso de fumar o craving, ansiedad, irritabilidad, inquietud, aumento de apetito, alteraciones del sueño, falta de concentración, apatía, etc.
Estudios de biología molecular han identificado variaciones genéticas22 que contribuyen al inicio, a la dependencia y a la respuesta al tratamiento en fumadores, como el gen del receptor D2 (DRD2) de la dopamina o los genes del metabolismo de nicotina23.
Otro factor relacionado con la dependencia es el componente gestual. Un fumador de un paquete diario realiza unas 70.000 inhalaciones al año, desarrollando automatismos1 que, en muchas ocasiones, le llevan a fumar de forma inconsciente.
Además, existe una dependencia psicológica o conductual. El fumador relaciona el control del estrés y sus estados de ánimo con el consumo de tabaco y afronta diversas situaciones con ayuda del cigarrillo, asociando el consumo con estímulos sensoriales y situaciones sociales24. Esta dependencia puede durar años.
¿Cómo se realiza el diagnóstico del tabaquismo?El diagnóstico del tabaquismo se realiza mediante la anamnesis, preguntando al paciente por su estado respecto al tabaco (fumador, exfumador o nunca fumador), y debe registrarse en la historia clínica entre los diagnósticos del paciente25.
En la valoración específica de la enfermedad debe constar un conjunto mínimo de datos1, entre los que destacan:
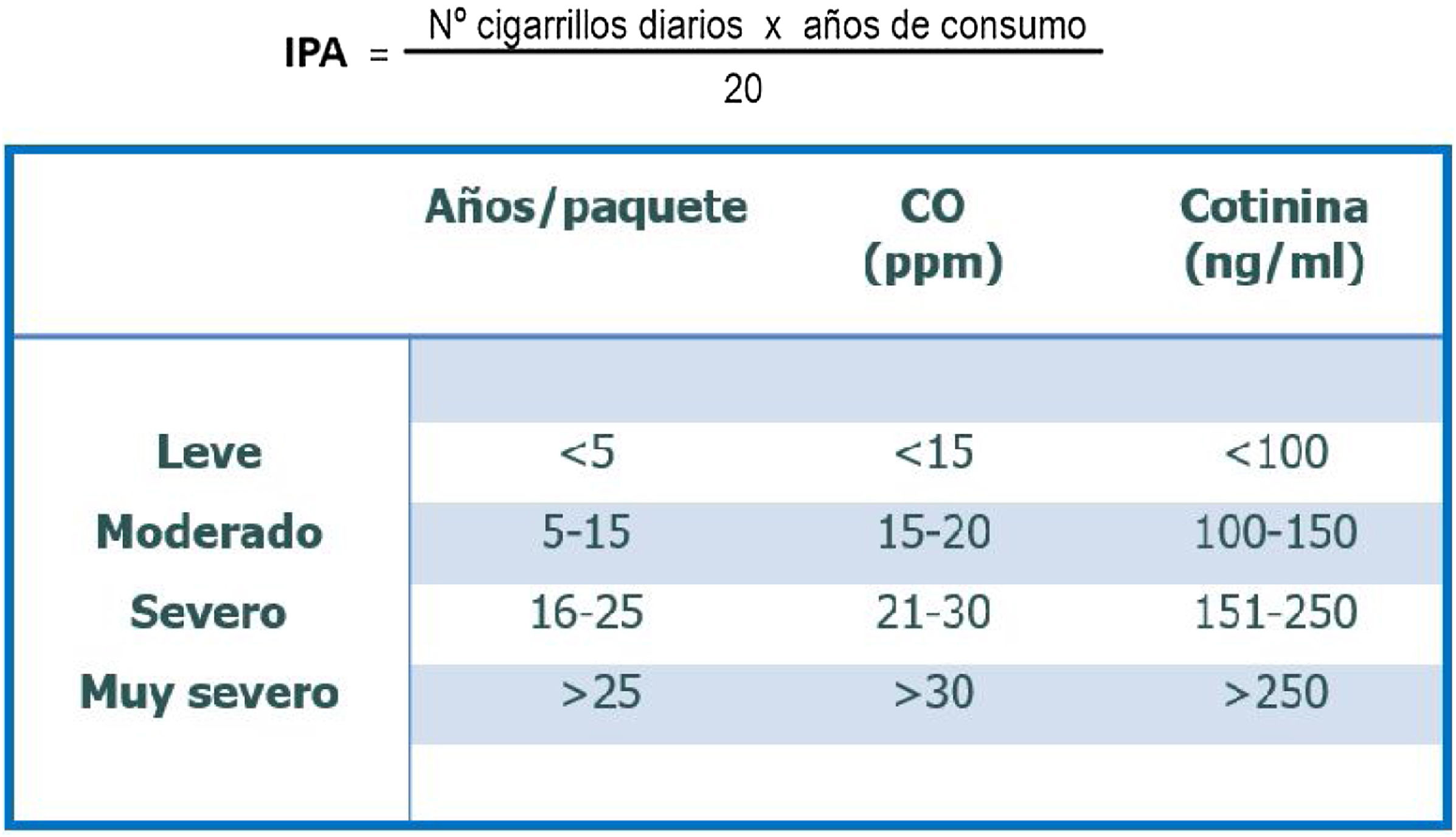
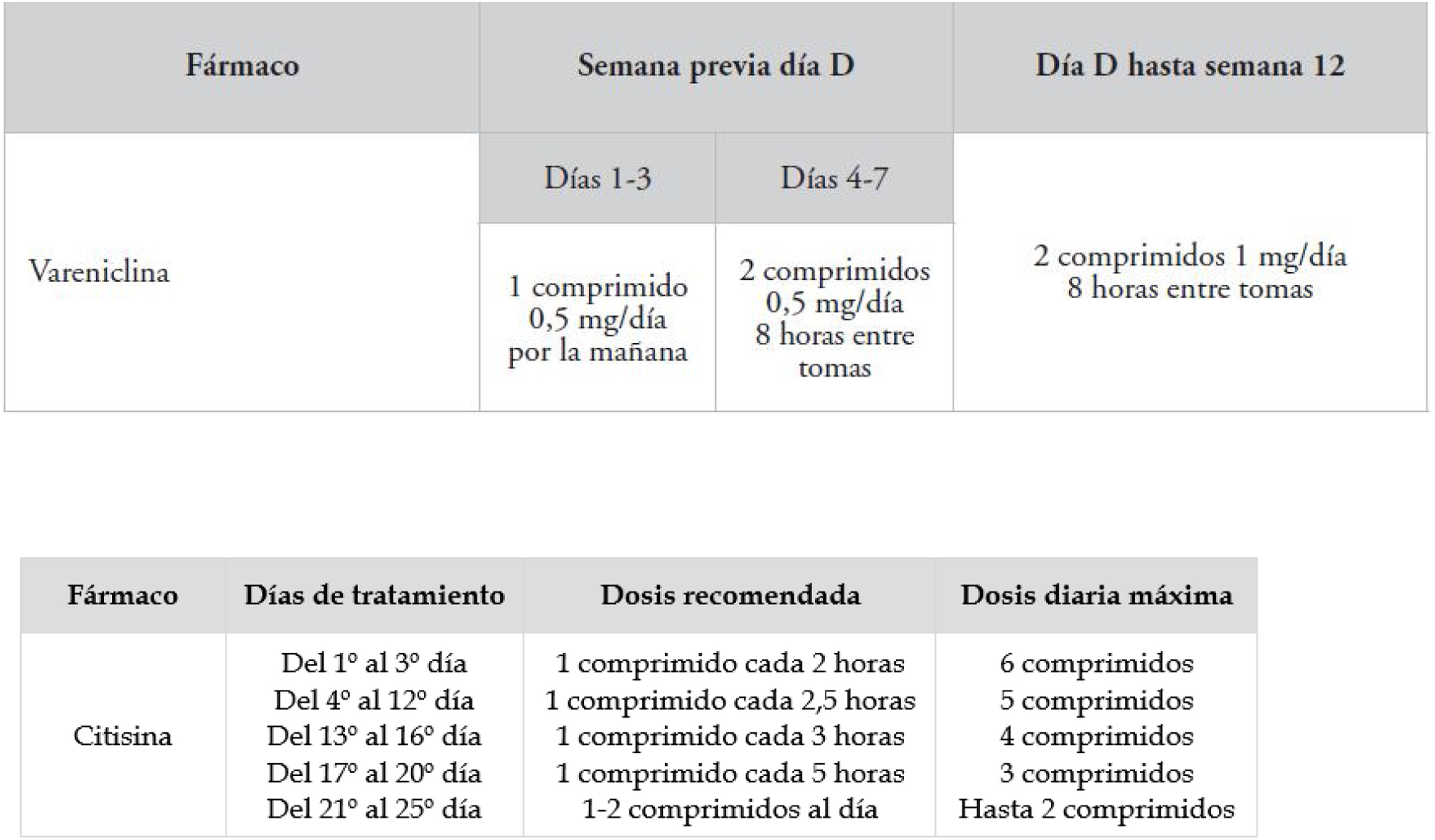
Grado de tabaquismoSe valora con el consumo acumulado, determinado por el número de cigarrillos fumados al día y el número de años que lleva fumando: con ello se calcula el índice de paquetes-años (IPA). Además de ser útil para el diagnóstico, este índice predice el riesgo de enfermedades como la EPOC (fig. 1).
Grado de tabaquismo.
CO: monóxido de carbono; IPA: índice años/paquete. Fuente: Jiménez-Ruiz et al.1.
Respecto al consumo actual, además del número de cigarrillos diarios, se puede utilizar, si está disponible, la cooximetría, que mide la concentración de monóxido de carbono (CO) en aire espirado. Esta sirve como herramienta diagnóstica (valores de CO >6-10ppm confirman que el paciente es fumador), y además es un factor motivador para el fumador (se normaliza en pocos días tras dejar de fumar), pero no es imprescindible en el diagnóstico. Los niveles de cotinina generalmente están solo disponibles en unidades especializadas.
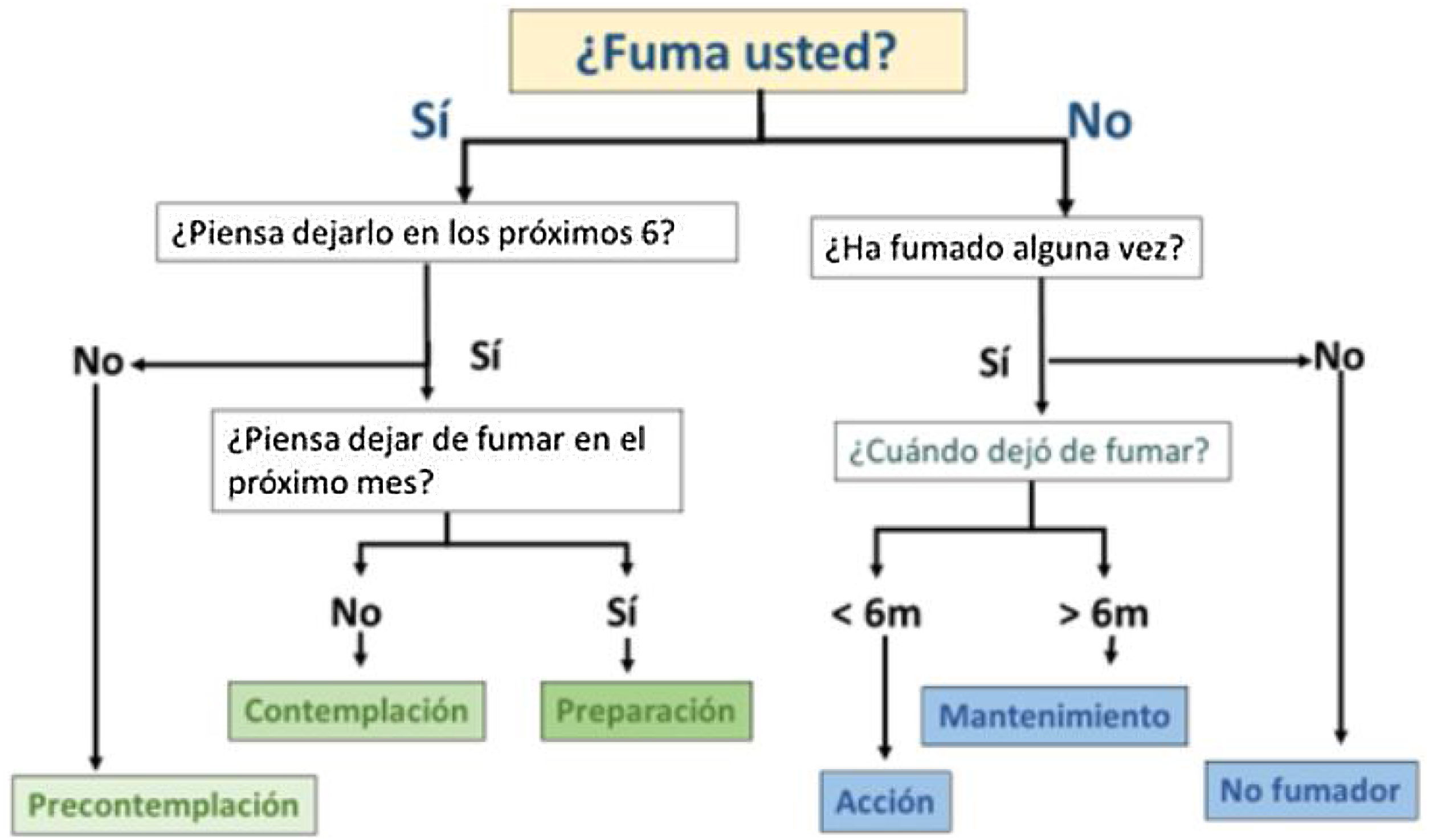
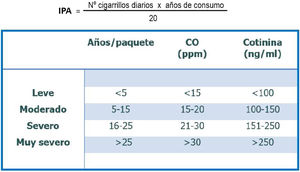
Fase de abandono y grado de motivación26Es crucial diagnosticar correctamente la fase en la que se encuentra el fumador para plantear una estrategia adecuada. Existen 5 fases: precontemplación, contemplación, preparación, acción y mantenimiento (fig. 2).
Algoritmo diagnóstico de fases del cambio. Fuente: Jiménez-Ruiz et al.1.
Para conocer el grado de motivación1 para el abandono lo más sencillo es preguntar al fumador si quiere o no dejar de fumar o medir la motivación en una escala visual analógica. También existen cuestionarios específicos, siendo el test de Richmond el más utilizado.
Grado de dependencia1Existen múltiples cuestionarios para valorar el nivel de dependencia física; el más utilizado es el test de Fagerström modificado, que consta de 6 preguntas con una puntuación de 0 a 10puntos. Este test no solo mide la dependencia física, sino que también tiene un valor pronóstico y puede ayudar a elegir la actitud terapéutica. El Heavy Smoking Index (HSI) consta solo de 2 preguntas: número de cigarrillos al día y tiempo transcurrido hasta fumar el primer cigarrillo, y puede ser útil para medir la dependencia de forma más sencilla y rápida en consultas de atención primaria o en fumadores que ya están reduciendo el consumo.
Para analizar la dependencia psicosocial y conductual1, el cuestionario más utilizado es el test de Glover Nilsson.
Intentos previos de abandono y recaídas1Es importante analizar los intentos previos de abandono, los tratamientos utilizados y los motivos de recaída, para corregir los errores previos y conseguir la cesación definitiva.
Por último, se recomienda en todo paciente fumador realizar una espirometría y una radiografía de tórax para identificar precozmente enfermedades relacionadas con el consumo de tabaco, como la EPOC, y porque puede tener un efecto motivador en la deshabituación tabáquica.
¿Cuándo debe hacerse una intervención sobre el tabaquismo?Tres de cada cuatro fumadores, conscientes de los peligros del tabaco, quieren dejar de fumar, pero les resulta difícil abandonar su adicción y la mayoría precisan ayuda para superar su dependencia.
La motivación para dejar de fumar es una variable clave para conseguirlo y se debe analizar en todos los fumadores. Sin motivación, el proceso de abandono estará condenado al fracaso. Se debería animar a los profesionales sanitarios para realizar, al menos, un consejo breve para dejar de fumar. Solo con consejo breve se incrementa la tasa de abandono entre el 1 y el 3%27, aumentando la eficacia cuando intervienen varios profesionales28.
A los pacientes motivados para dejar de fumar se les debe ofrecer consejo sanitario para el abandono, tratamiento adicional (soporte psicológico) y terapia farmacológica1,28.
En los pacientes no motivados se debe emplear una intervención mínima encaminada a estimular la motivación, incluyendo información acerca de los efectos nocivos del consumo de tabaco y los beneficios del abandono. Estos fumadores también pueden responder a una intervención más intensiva, basada en los principios de la entrevista motivacional con asesoramiento, dirigida y centrada en el paciente29.
En ocasiones un fumador puede parecer no motivado cuando, en realidad, quisiera dejar de fumar, pero no se ve capaz de conseguirlo por distintos motivos, como carecer de recursos económicos para costearse el tratamiento, temor o inquietud por el proceso de abandono o estar desmoralizado a causa de recaídas previas. En este caso el fumador tiene una baja autoeficacia, pero podemos mejorarla explicándole cómo podemos ayudarle en este proceso.
La asistencia al tabaquismo deben realizarla todos los profesionales sanitarios1,28. Al menos el 70% de los fumadores va a su médico de cabecera cada año y casi un tercio visitan al dentista. Otros fumadores visitan a enfermeros, fisioterapeutas, terapeutas ocupacionales, farmacéuticos, consejeros, etc. Por lo tanto, prácticamente todos los profesionales sanitarios están en situación de intervenir sobre el tabaquismo.
Dada la alta prevalencia de tabaquismo, las intervenciones deben hacerse en todos los niveles asistenciales de forma jerarquizada según la complejidad del paciente. Atención primaria tiene un papel fundamental como primer escalón, por su accesibilidad y el gran número de fumadores que atiende. Las unidades especializadas en tabaquismo constituyen la entidad sanitaria por excelencia para realizar intervenciones sobre el tabaquismo, principalmente en pacientes complejos, con una excelente relación coste-efectividad30. Los neumólogos tienen un papel protagonista en la asistencia al fumador, pero es responsabilidad de todos los profesionales encargados de tratar las más de 25 enfermedades directamente relacionadas con el tabaquismo.
A pesar de que la intervención sobre el tabaquismo es el patrón oro de las actividades preventivas en salud y ha demostrado ser coste-eficiente, son escasos los recursos dedicados a ella. Solo el 5% de la población mundial dispone de servicios completos para el tratamiento de la dependencia del tabaco. La falta de financiación de los tratamientos farmacológicos y el escaso número de consultas especializadas son una importante barrera. Esto se ha agravado por la situación de pandemia desde 2020, durante la cual ha sido preciso adaptar la actividad asistencial en muchas áreas, afectando de forma especial a las consultas de tabaquismo, en muchos casos suspendidas de forma transitoria y en ocasiones, lamentablemente, de forma definitiva.
¿Qué intervenciones resultan útiles para dejar de fumar?Existen intervenciones terapéuticas que han demostrado eficacia en el abandono del tabaco. A todos los fumadores se les debe ofrecer una intervención combinada con asesoramiento psicológico y tratamiento farmacológico, ya que aumenta las tasas de éxito en cesación comparados con una intervención mínima o sin tratamiento1,28.
- •
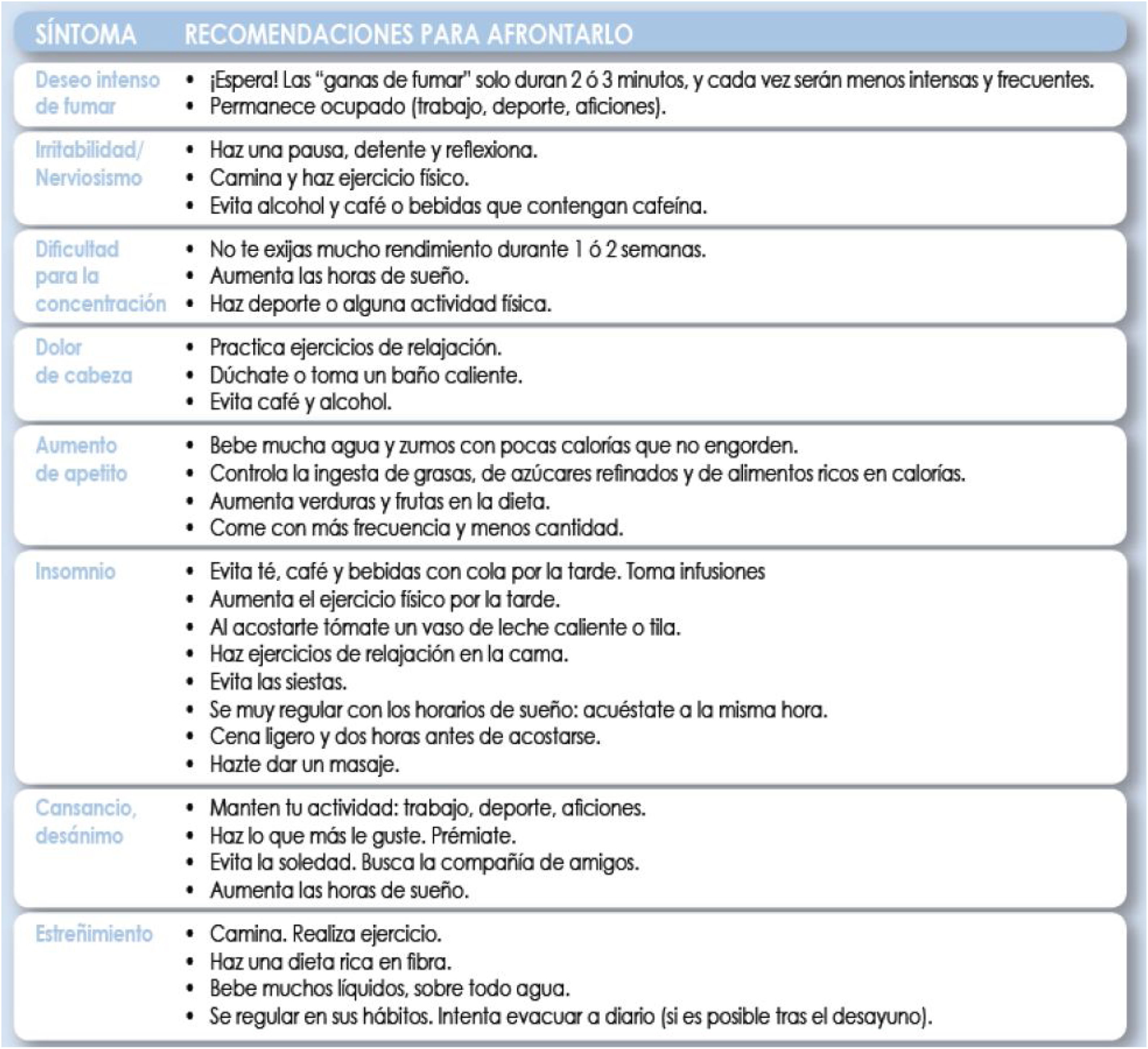
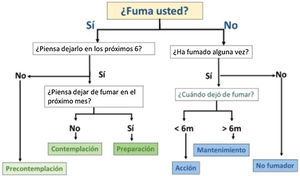
Asesoramiento psicológico. La base de los tratamientos psicológicos son las técnicas de afrontamiento con métodos conductuales y cognitivo-conductuales. Estas intervenciones ayudan al fumador a reconocer y a evitar temporalmente los estímulos asociados al tabaquismo, enfrentándose a ellos una vez superado el control del craving, reforzando las conductas que ayudan a mantener la abstinencia31 (fig. 3).
Figura 3.Consejos para afrontar el síndrome de abstinencia. Fuente: modificado de Francisco et al.31.
(0.72MB). - •
Tratamiento farmacológico. Se dirige a paliar los síntomas del síndrome de abstinencia, principal motivo de recaída en los primeros meses tras abandonar el consumo de tabaco.
La situación actual del tratamiento farmacológico del tabaquismo en Europa viene marcada por la desaparición de vareniclina, por lo que disponemos solo de tres fármacos de primera línea: terapia sustitutiva con nicotina (TSN) como medicación de venta libre (OTC), y bupropión y citisina como medicamentos de prescripción médica32.
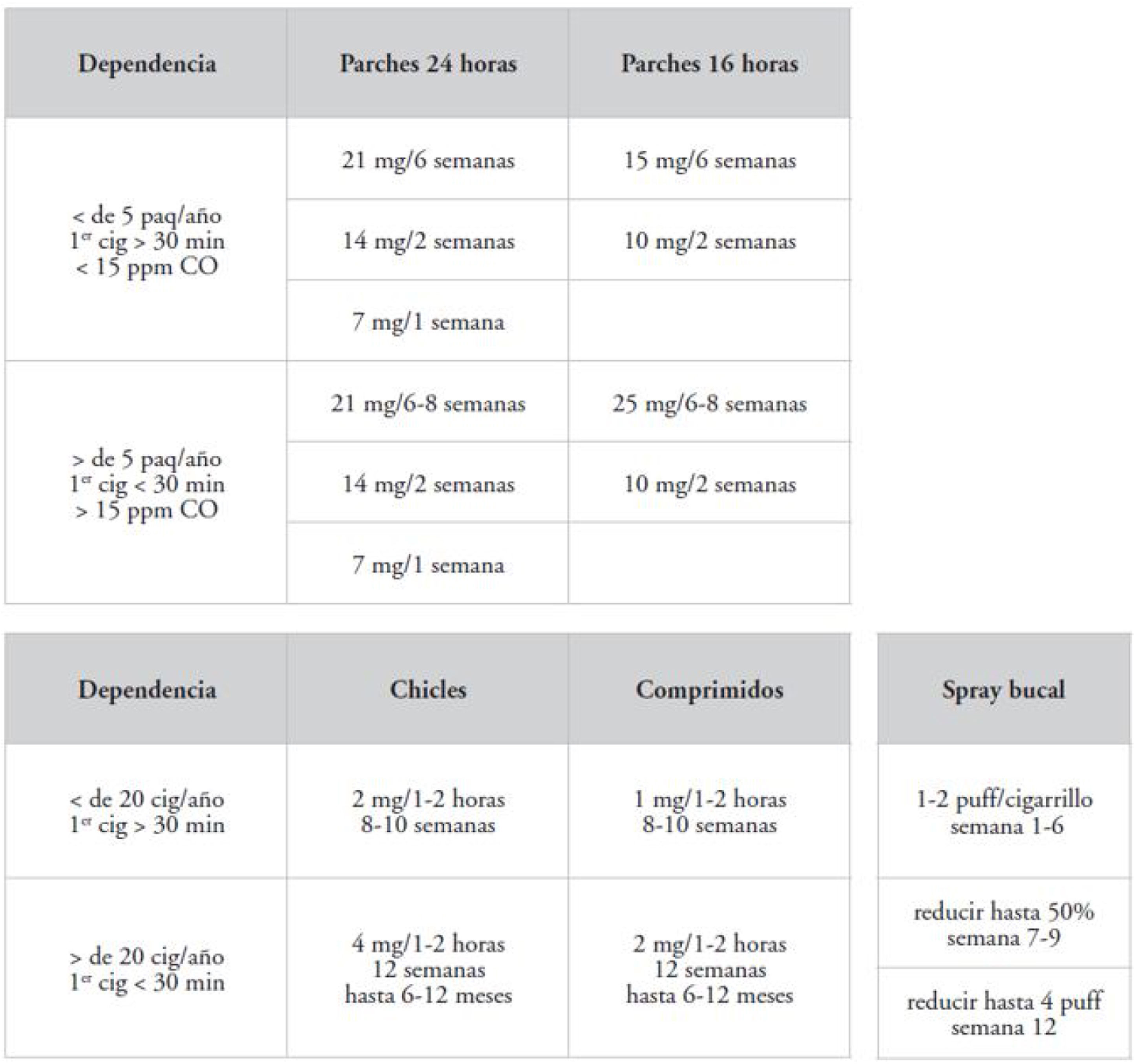
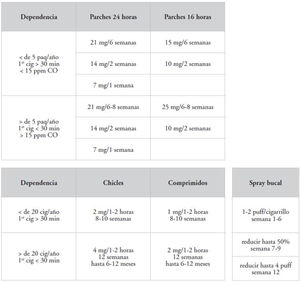
Terapia sustitutiva con nicotinaEl objetivo de este tratamiento es administrar nicotina, por vía diferente al tabaco, con dosis suficientes para atenuar el síndrome de abstinencia sin crear dependencia. En nuestro país disponemos de formas de acción rápida (chicles, comprimidos y spray bucal) y de acción prolongada (parches de 16 y 24horas), ambas con diferentes presentaciones y posología33 (fig. 4). Ha demostrado su eficacia en multitud de ensayos clínicos y metaanálisis: el último de ellos analizó 133 estudios34 y demostró que el riesgo relativo (RR) de abstinencia con cualquier forma de TSN frente a placebo fue de 1,55 (1,49-1,61). Además, existe una fuerte evidencia de que utilizar la combinación de diferentes formas de TSN (formas de acción rápida +parches) es más eficaz que la monoterapia (RR 1,25 [1,15-1,36])35.
Posología de TSN. Cig: cigarrillo; CO: monóxido de carbono; Paq: paquete. Fuente: modificado de De Higes-Martínez y Perera-Lopez33.
Primer fármaco no nicotínico aprobado para la deshabituación tabáquica. Es un antidepresivo atípico que actúa como inhibidor de la recaptación de noradrenalina y dopamina, con un papel antagonista no competitivo del receptor nicotínico. Su presentación es en comprimidos de 150mg, con dosis de 300mg al día en dos tomas separadas al menos 8horas, salvo la primera semana (150mg/día)33 (fig. 5). Se recomienda mantener el tratamiento entre 8 y 12 semanas.
Posología de bupropión. Fuente: De Higes-Martínez y Perera-Lopez33.
El estudio Eagles confirmó que el bupropión duplica las tasas de abstinencia respecto a placebo36, aunque su eficacia es menor que la vareniclina y la TSN combinada37. Su principal limitación se debe a las interacciones con otros fármacos de metabolismo hepático.
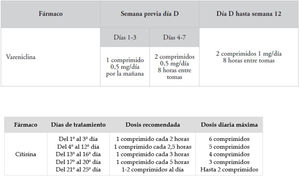
Inhibidores de los receptores nicotínicosSon la vareniclina33 (no disponible en el momento actual en Europa) y la citisina38 (fig. 6).
La citisina es un alcaloide vegetal de la semilla de los árboles del género Cytisus laburnum, con estructura química similar a la nicotina y la vareniclina38,39. Es un agonista parcial del receptor nicotínico y se comporta como agonista y antagonista a la vez, minimizando el síndrome de abstinencia y reduciendo la sensación placentera en los consumos puntuales para evitar la recaída. La duración del tratamiento es de 25días y su posología se detalla en la figura 6. Los metaanálisis más relevantes demuestran que la citisina triplica las tasas de abstinencia respecto a placebo40.
Otras terapiasPara dejar de fumar se han utilizado otras terapias, como hipnosis, acupuntura, láser, etc., pero no existen evidencias científicas que apoyen su uso.
Por último, es fundamental en toda intervención planificar un seguimiento, que puede hacerse en atención primaria o especializada, según las características del paciente, y puede ser presencial o telefónico.
¿Se puede hacer una intervención en tabaquismo en cualquier fumador?Se puede y se debe hacer una intervención en todos los fumadores, pero se deben tomar medidas de precaución en determinadas poblaciones de riesgo, como pacientes con patología psiquiátrica, cardiopatía, nefropatía, hepatopatía, etc. En estos casos se recomienda valoración en unidades especializadas en tabaquismo.
- •
En pacientes con patología psiquiátrica la intervención debe realizarse cuando el paciente se encuentre fase estable y controlada. La valoración debe hacerse en coordinación con psiquiatría, para vigilar la aparición de signos de descompensación de la patología psiquiátrica y por las posibles contraindicaciones e interacciones medicamentosas. Además, la propia nicotina produce interacciones con numerosos fármacos, y al dejar de fumar el sujeto puede precisar ajuste de sus tratamientos habituales. Las opciones de tratamiento farmacológico preferentes en estos pacientes son TSN y bupropión41. Vareniclina demostró eficacia y seguridad en pacientes psiquiátricos estables36, pero actualmente su uso no está disponible en Europa. No existen estudios con citisina en esta población, pero por pertenecer al mismo grupo que la vareniclina, podría utilizarse como segunda opción de tratamiento.
- •
En pacientes con cardiopatía también es preferible realizar el tratamiento en fase estable y controlada y se recomienda citisina y TSN como primera opción41. La seguridad de TSN se ha comprobado en multitud de estudios41,42. Un estudio prospectivo, no aleatorizado, realizado en 117 fumadores sometidos a una intervención coronaria percutánea 30días antes del tratamiento con citisina concluyó que la citisina no incrementa los efectos adversos en estos pacientes43. Por otro lado, Prochaska y Hilton44 realizaron un metaanálisis de 22 ensayos clínicos, doble ciego, controlados con placebo, para valorar el riesgo de eventos adversos cardiovasculares en pacientes tratados con vareniclina durante el tratamiento y después de 30días de finalizar el mismo, donde no se observó un aumento de eventos cardiovasculares.
- •
En pacientes con IAM reciente, angina inestable y arritmias malignas se debe tener especial precaución y realizar el tratamiento bajo prescripción y supervisión médica, pero a pesar de ello la Asociación Americana del Corazón recomienda el tratamiento con consejo +TSN en paciente ingresados por síndrome coronario agudo45.
- •
En fumadores con enfermedad renal, independientemente de su grado de severidad, siempre que esté estable y controlada, se sugiere emplear TSN o bupropión como primera opción y citisina como segunda opción41.
- •
En fumadoras embarazadas se recomienda el uso de TSN, preferiblemente en el primer trimestre del embarazo y solo si existe fracaso de la terapia cognitivo-conductual intensiva41. El uso de TSN es preferible con formas de acción rápida que con parches, y si se utilizan parches son preferibles de 16horas que de 24horas y con dosis ajustada por niveles de cotinina. La citisina y el bupropión están contraindicados en el embarazo y la lactancia. En cualquier caso, es fundamental hacer intervenciones en mujeres que están planificando un embarazo antes del mismo.
Dentro del concepto «nuevas formas de fumar» se engloban los cigarrillos electrónicos y los productos de tabaco calentado sin llegar a la combustión (IQOS), así como sustancias por combustión distintas al tabaco, como el cannabis, y formas de consumo de tabaco distintas al cigarrillo convencional (CC) que han tenido un gran auge en los últimos años, como tabaco de liar y pipas de agua46.
Estas nuevas formas de consumo son ofertadas por la industria tabaquera como menos dañinas para la salud, por lo que existe una baja percepción de riesgo en la población, sobre todo en jóvenes y adolescentes. Sin embargo, es fundamental aclarar que estas alternativas al cigarrillo convencional no son inocuas, sino más bien tóxicas y perjudiciales para la salud y constituyen una puerta de entrada al consumo posterior de tabaco.
Los cigarrillos electrónicos y los dispositivos de tabaco calentado son publicitados como una ayuda para dejar de fumar, pero lo cierto es que no han demostrado seguridad ni eficacia como medida de deshabituación tabáquica46. También se publicitan como estrategias de «reducción de daño» para fumadores que no quieren o pueden dejar de fumar por, supuestamente, ser menos nocivos que el tabaco, pero tampoco han demostrado tener menor riesgo en la salud a corto plazo y se desconocen los riesgos a largo plazo. Se han descrito síntomas respiratorios y cardiacos, e incluso enfermedades pulmonares graves, como la lesión pulmonar asociada al cigarrillo electrónico o vapeo (EVALI).
El tabaco de liar es percibido como una sustancia más natural que los cigarrillos manufacturados, y quienes lo consumen tienen sensación de control al elaborar sus propios cigarrillos. Sin embargo, los estudios muestran cifras de tóxicos similares o incluso mayores (monóxido de carbono) que en fumadores de CC, produciendo enfermedad cardiovascular, pulmonar y tumoral, entre otras46.
Los usuarios de pipa de agua tienen exposición a tóxicos y riesgo de desarrollar patologías y adicción similar a los fumadores de CC46, además del riesgo de enfermedades infecciosas transmisibles cuando se comparten boquillas.
Respecto al consumo de cannabis, numerosos estudios han demostrado su papel en el inicio posterior de tabaquismo46, además de efectos dañinos, sobre todo a nivel cognitivo e intelectual, provocando fracaso en el ámbito escolar, laboral y social, así como relación con el desarrollo de trastornos psiquiátricos.
Por lo descrito anteriormente, es importante preguntar sobre cualquier forma de consumo al realizar la valoración clínica del fumador. Esto deberá estar registrado en la historia clínica y se deberá intervenir sobre ello. Además, los profesionales sanitarios nunca debemos recomendar ninguna de estas formas de consumo como método para dejar de fumar, sino que debemos recomendar utilizar los tratamientos que sí han demostrado ser eficaces y seguros y han sido aprobados para el tratamiento del tabaquismo.
FinanciaciónLos autores declaran no haber recibido ninguna financiación económica para la elaboración de este artículo.
Contribuciones de los autoresTodos los autores han colaborado en la preparación, revisión y aprobación del documento.
Conflicto de interesesLos autores declaran no tener conflictos de intereses respecto al tema tratado.