INTRODUCCIÓN
Aunque es de aparición rara, el teratoma sacrococcígeo representa la neoplasia más frecuente en el feto y el neonato. En la mayoría de los casos se trata de tumores benignos, pero se relacionan con una elevada morbilidad y mortalidad neonatal, y son responsables de un elevado porcentaje de complicaciones obstétricas y neonatales1,2.
Hoy en día, gracias a las técnicas de diagnóstico prenatal, y a la ecografía en particular, la mayoría de los casos se diagnostican intraútero, y en muchos de ellos se puede establecer su pronóstico. Igualmente, constituye unas de las indicaciones más frecuentes de cirugía fetal en los centros especializados o de cirugía posnatal; el seguimiento y el estudio de la masa intraútero es clave para el manejo de estos fetos.
A propósito de este caso clínico, se realiza una revisión sobre el diagnóstico, el seguimiento y el manejo de esta malformación.
CASO CLÍNICO
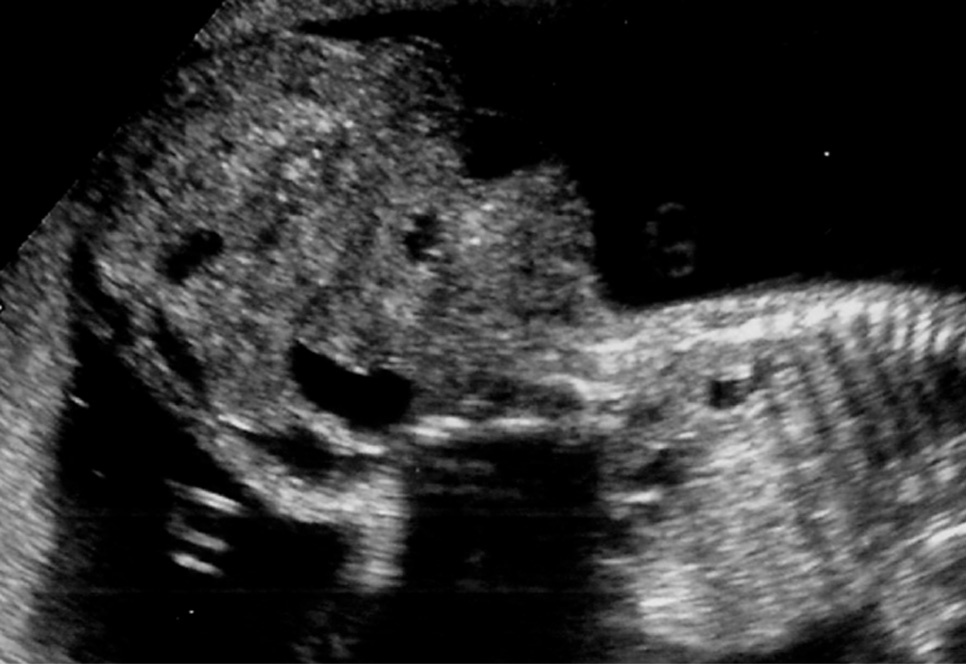
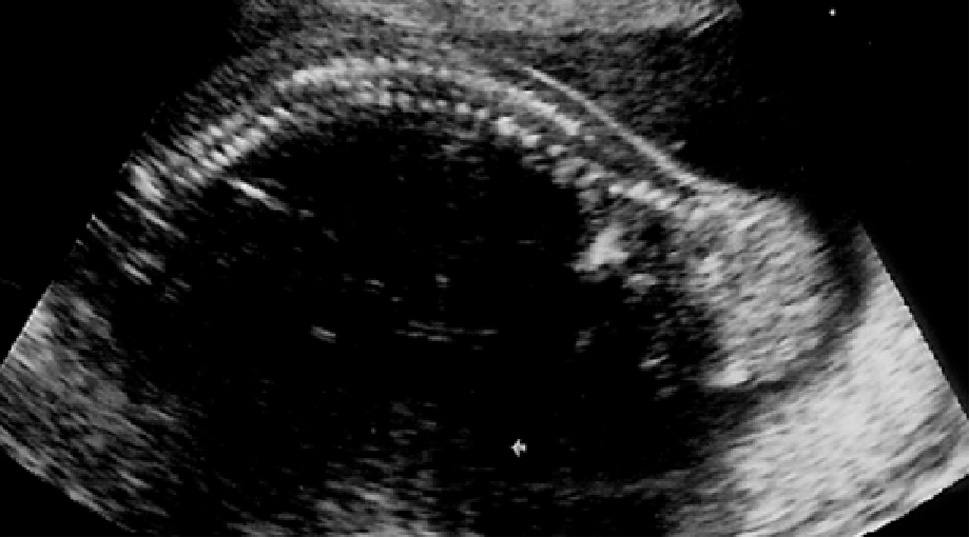
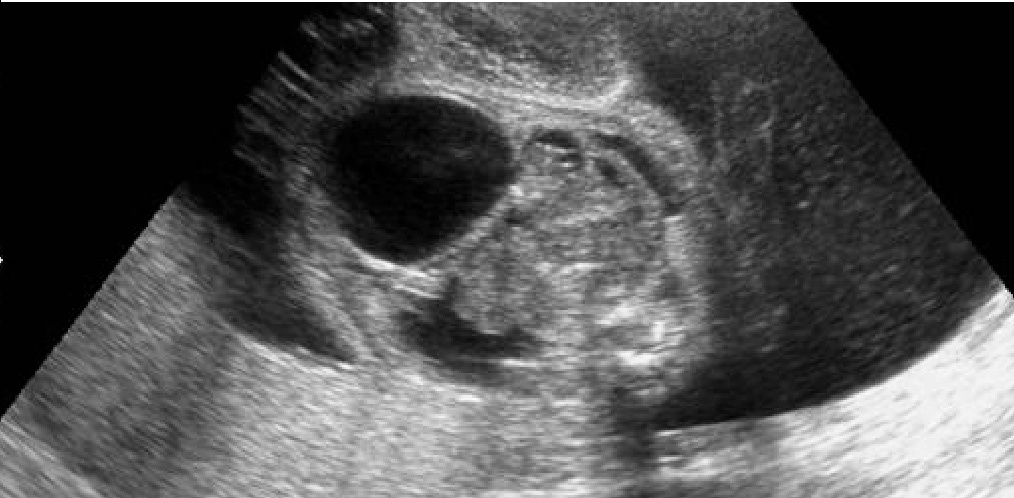
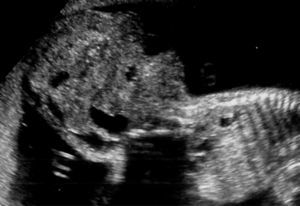
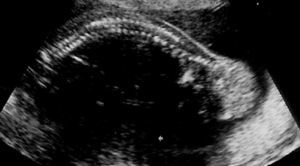
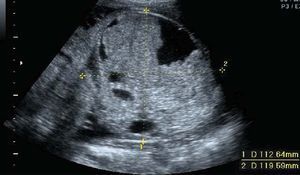
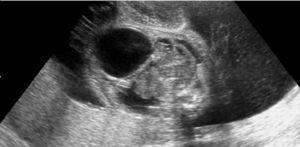
Gestante de 34 años de edad, sin antecedentes patológicos de interés, con antecedentes obstétricos de un aborto espontáneo y una cesárea anterior, realizada en el año 2003, en que dio a luz un recién nacido que falleció por depresión neonatal y síndrome de distrés respiratorio. Fue remitida en su tercera gestación a la unidad de Diagnóstico Prenatal del Hospital Universitario Materno Infantil de Canarias en la semana 21. El feto estaba en presentación cefálica, con movimientos activos espontáneos y una biometría acorde con la edad gestacional. La placenta era normoinserta y la cantidad de líquido amniótico era normal. Destacaba la presencia de una tumoración lumbosacra de 38 × 38 × 42 mm de diámetro, de contorno bien definido, contenido mixto con predominio sólido, localización lumbosacra, con componente intrapélvico que ocupaba la fosa ilíaca derecha fetal. No afectaba a la región genital, y los genitales externos masculinos eran normales. No había relación con el sistema urogenital ni con la columna (figs. 1 y 2). El estudio con Doppler color reveló una densidad vascular moderada y dependiente de los vasos paravertebrales, sin flujos turbulentos. El resto del estudio morfológico transcurrió dentro de la normalidad, sin evidencias de alteraciones en otras estructuras. Asimismo, se completó el estudio descartando la presencia de signos de sobrecarga cardíaca o de anemia fetal (índice de pulsatilidad de ductus venoso dentro de la normalidad, con un valor de 0,56; velocidad máxima de flujo en arteria cerebral media de 24 cm/s, no sugestivo de anemia fetal). Se concluyó la exploración con la orientación diagnóstica de teratoma sacrococcígeo tipo II, de componente mixto, moderadamente vascularizado, sin signos de insuficiencia cardíaca.
Figuras 1 y 2. Ecografía realizada en la semana 21, donde se aprecia una tumoración lumbosacra de 38 × 38 × 42 mm, de contenido mixto, contorno bien definido, con componente intrapélvico, que ocupa la fosa ilíaca derecha fetal.
Se comunicó la malformación diagnosticada a los progenitores, explicándoles el pronóstico desfavorable que conllevaba y planteando posibilidad de una interrución voluntaria del embarazo ante estos hallazgos. Se rechazó dicha posibilidad, por lo que se decidió establecer un seguimiento ecográfico seriado con estudio Doppler tanto fetal como de la tumoración.
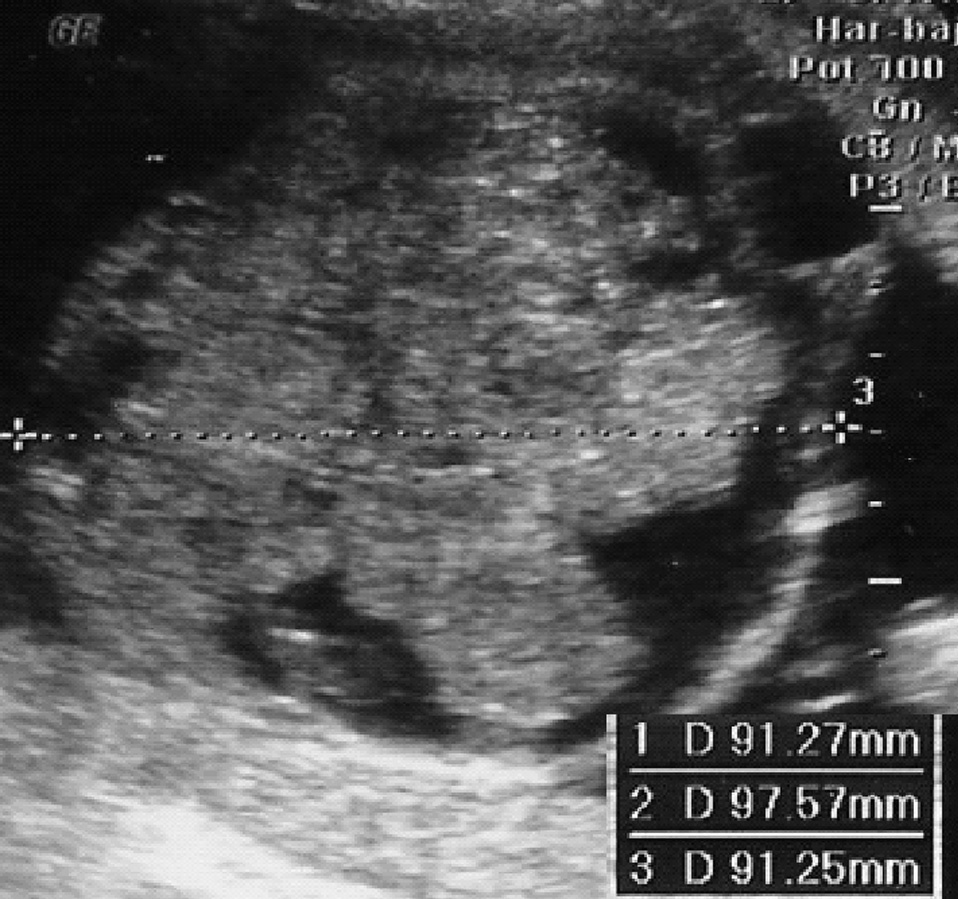
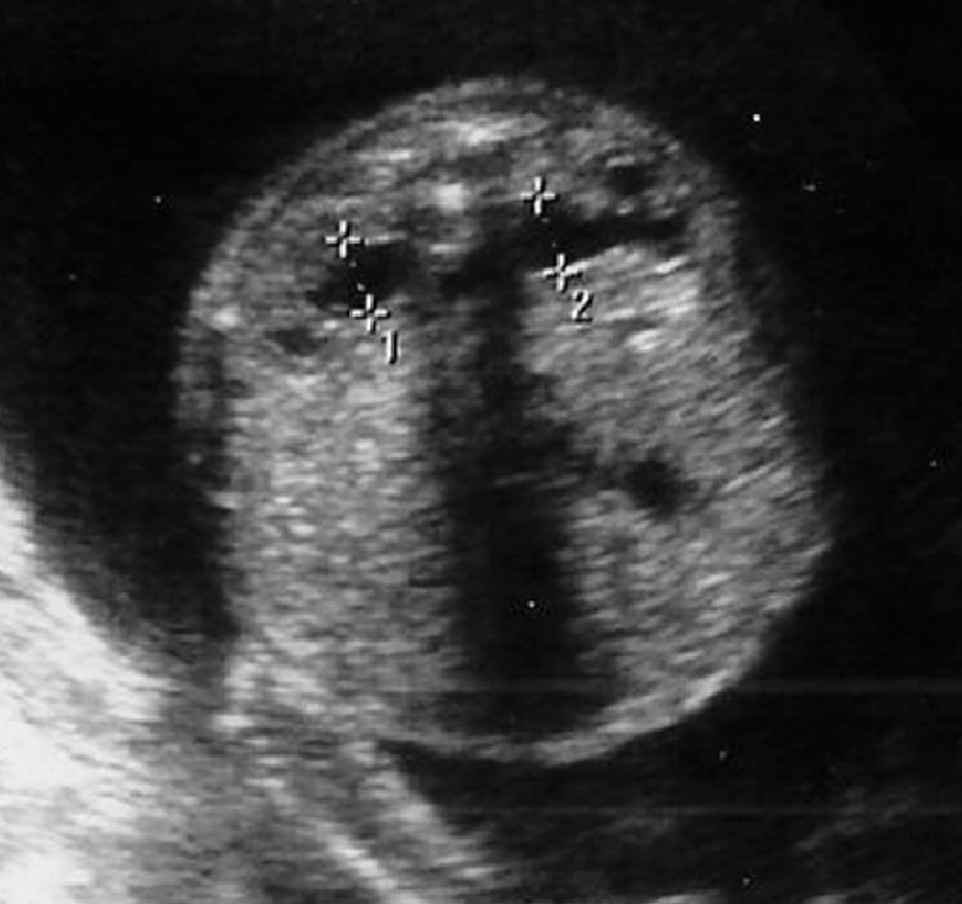
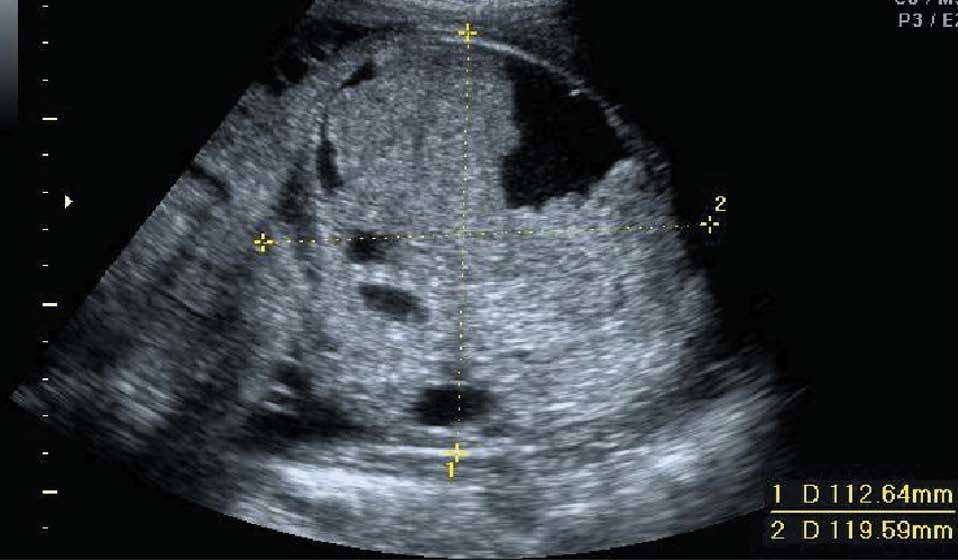
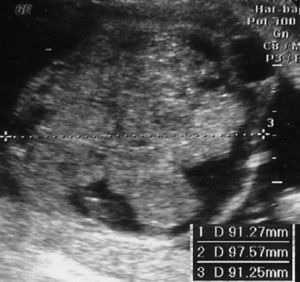
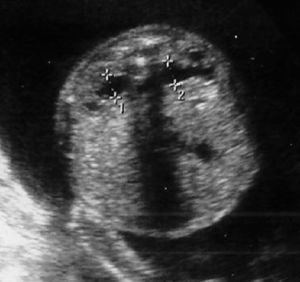
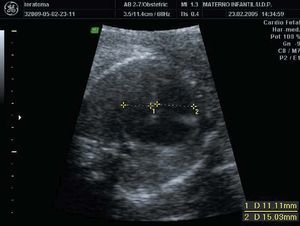
En la siguiente exploración ecográfica, en la semana 25 + 3, se observó un crecimiento de la tumoración con diámetros de 91 × 97 × 91 mm (fig. 3). No se observaban signos de sobrecarga cardíaca, y el Doppler del ductus venoso y la arteria cerebral media eran normales. Como hallazgo adicional a la ecografía anterior, se constató una pielectasia bilateral de 9 mm y un hidramnios (ILA 28) (fig. 4).
Figura 3. Ecografía realizada en la semana 25, donde se observa el crecimiento de la tumoración que mide 91 × 97 × 91 mm.
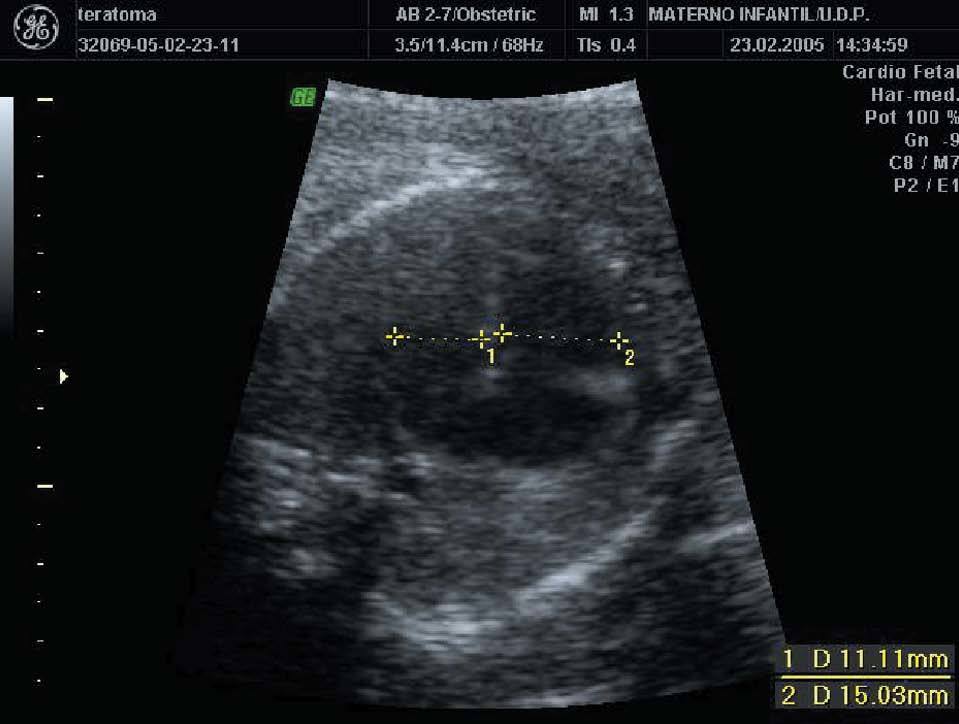
Figura 4. Ecografía realizada en la semana 25, donde se aprecia una pielectasia bilateral de unos 9 mm.
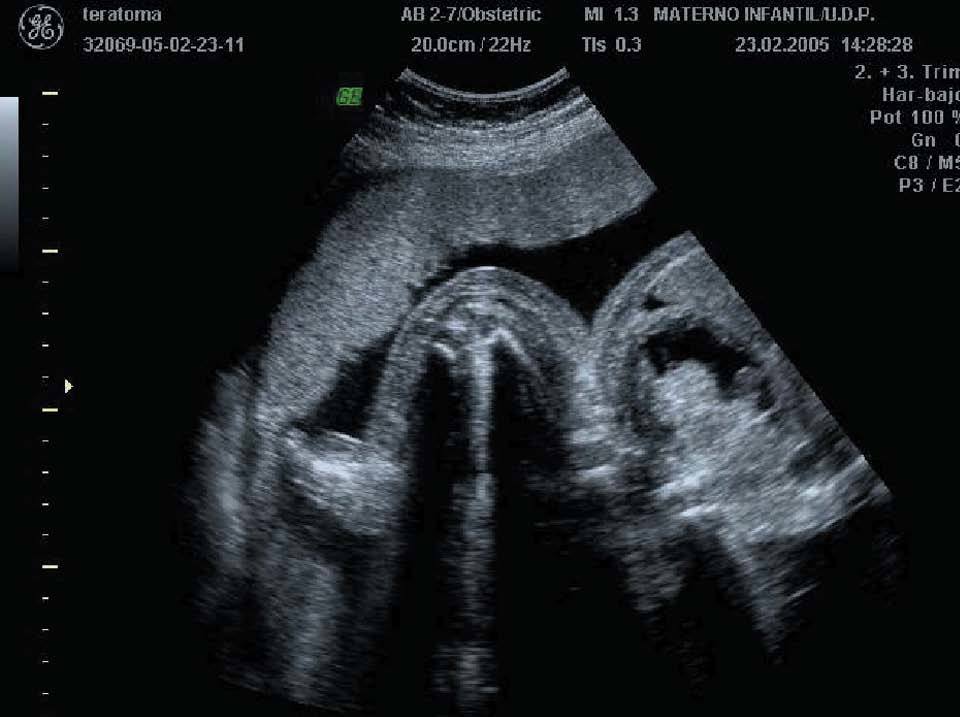
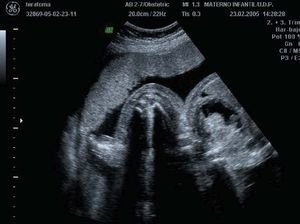
En la semana 28 + 2 se apreciaron múltiples alteraciones en varios órganos y sistemas, destacando fundamentalmente la presencia de hidropesía que ensombrecía en gran medida el pronóstico. La masa descrita en las ecografías anteriores había incrementado de tamaño, alcanzado unos 13 cm de diámetro; presentaba áreas anecoicas en su interior sugestivas de necrosis intratumoral, así como una vascularización moderada de pequeños vasos de flujo bajo (figs. 5 y 6). En la cabeza se apreciaba un edema pericraneal de 5 mm y un edema en la cara de 3 mm. En el tórax destacaba una cardiomegalia ICT 2/1 en el plano de 4 cámaras, con predominio de cavidades derechas (15 y 11 mm de diámetro ventricular derecho e izquierdo, respectivamente) (fig. 7). El ritmo cardíaco era regular y estable, con frecuencia normal. Se detectó mediante Doppler color una insuficiencia tricuspídea ligera. El parénquima pulmonar se encontraba desplazado. En el abdomen, las asas intestinales se encontraban desplazadas anterolateralmente por la masa, y se constató una pequeña cantidad de ascitis. En el tracto urinario, se observó una dilatación pielocaliciar bilateral de 13 mm; ambos uréteres estaban dilatados 3-4 mm; la vejiga urinaria se hallaba bien situada y presentaba una dilatación importante (36 mm de diámetro máximo). Las extremidades inferiores mostraban un gran edema bilateral, probablemente debido a la compresión de las estructuras vasculares pelvianas (fig. 8). El estudio Doppler obtuvo un índice de pulsatilidad de arteria umbilical de 0,87. La cantidad de líquido amniótico era normal. Se concluyó la exploración con la orientación diagnóstica de teratoma sacrococcígeo, con signos de insuficiencia cardíaca.
Figuras 5 y 6. Ecografía realizada en la semana 28, en la que se observa el crecimiento de la tumoración hasta 112 × 119 mm, así como signos de ascitis y vejiga dilatada en un corte transversal abdominopélvico.
Figura 7.Semana 28: cardiomegalia a expensas de las cavidades derechas.
Figura 8.Semana 28: miembros inferiores muy edematizados. También se observa líquido libre en la cavidad abdominal.
Se repitió la ecografía a los 2 días (semana 28 + 2), donde se puso de manifiesto la presentación cefálica del feto, con ausencia de frecuencia cardíaca y otros signos de muerte fetal intraútero. El perímetro de la tumoración era de 353 mm, bastante superior al perímetro abdominal, de unos 290 mm.
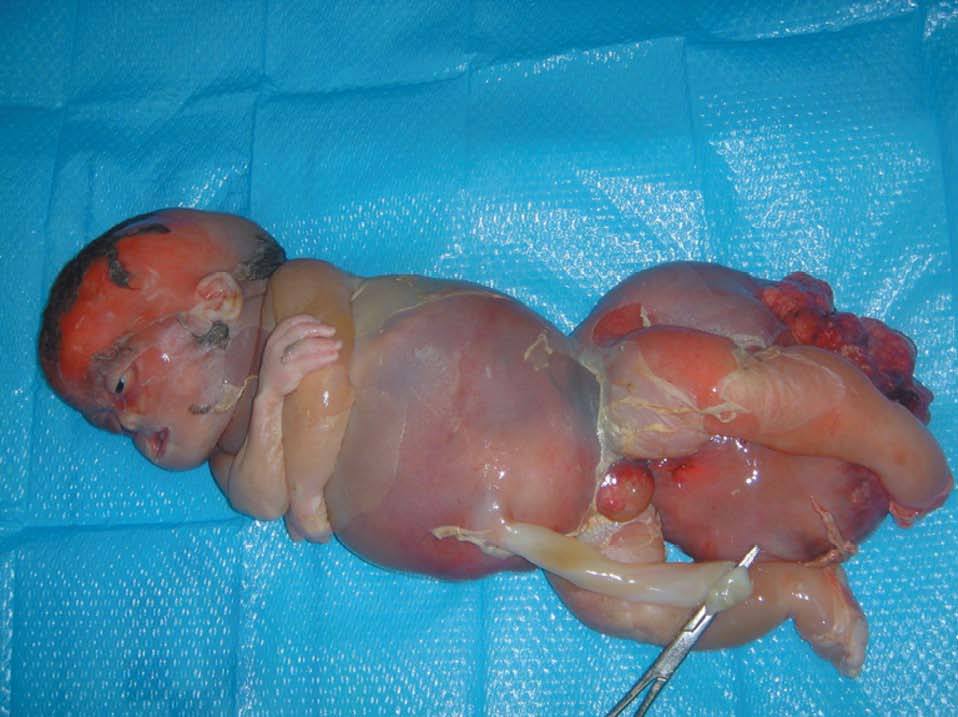
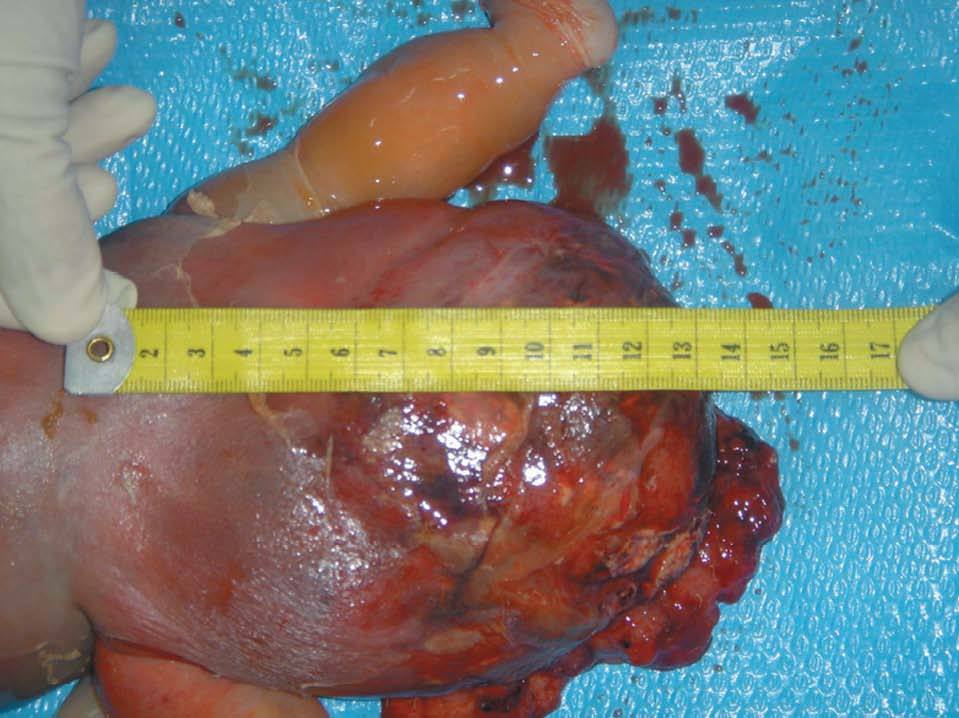
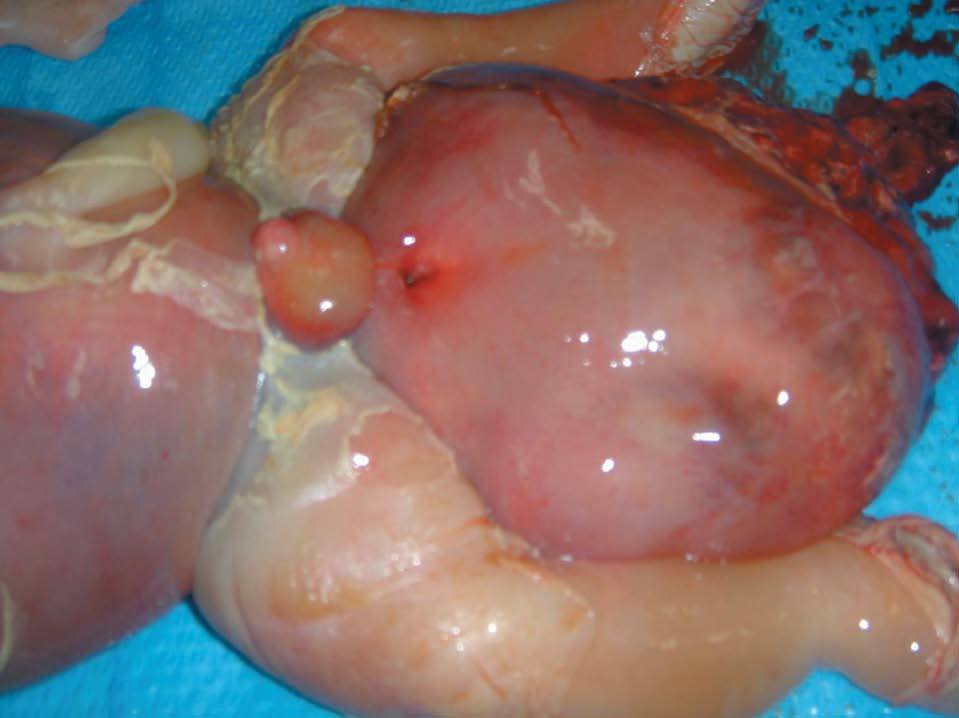
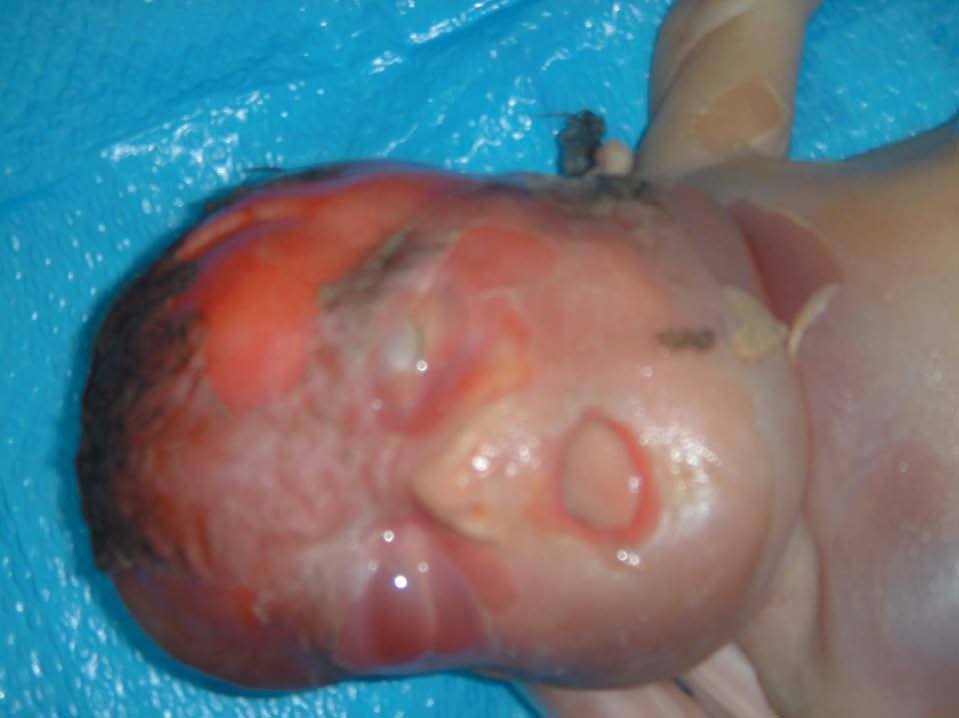
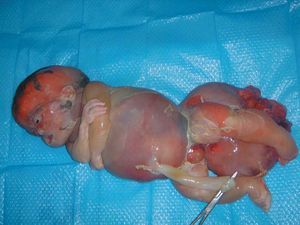
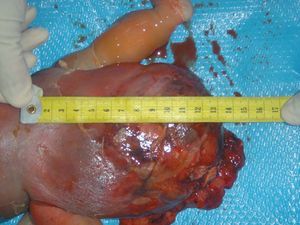
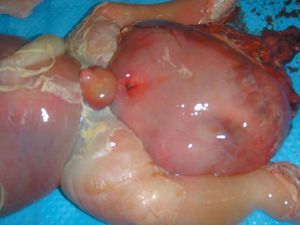
Tras el diagnóstico de muerte fetal intraútero, se decidió el ingreso de la madre para finalizar la gestación. Considerando los antecedentes de la gestante, y tras constatar unas condiciones cervicales no del todo desfavorables (Bishop de 3), se decidió la inducción del parto. Se alcanzó una dilatación completa en 8 h y se produjo la expulsión de feto en cefálica, con salida de la masa descrita sin dificultad. Microscópicamente, era evidente el edema generalizado en toda la anatomía fetal, destacando un desplazamiento de los miembros inferiores por la gran tumoración, y unos genitales masculinos muy edematizados; la masa medía unos 13 cm de diámetro, de componente sólido fundamentalmente (figs. 9-12).
Figura 9.Feto tras el parto vaginal: edemas generalizados en toda la superficie corporal. Masa heterogénea de gran tamaño que corresponde a un teratoma sacrococcígeo.
Figura 10.Detalle de la masa, que mide unos 13 cm, con tejido heterogéneo.
Figura 11.Edemas importantes en los miembros inferiores que distorsionan los genitales externos.
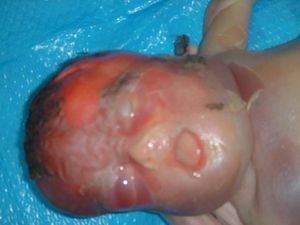
Figura 12.Edema craneal.
DISCUSIÓN
El teratoma sacrococcígeo es la neoplasia congénita más frecuentemente diagnosticada intraútero3, con una incidencia de 1/40.000 recién nacidos. Se origina a partir de una acumulación de células pluripotenciales localizadas en el nódulo de Hensen. En condiciones normales, a partir de los 18 días de la embriogénesis, se localiza caudalmente en el disco embrionario y, posteriormente, estas células sufren migración y degeneración. En ocasiones, persisten restos que proliferan llegando a formar estos tumores, que pueden contener tejidos derivados de las 3 capas germinales (endodermo, mesodermo y ectodermo)4. Puede aparecer en cualquier localización de la línea media desde el polo cefálico al caudal, pero su localización más frecuente es en el cóccix. En cuanto a su histología, podemos encontrar cualquier tipo de tejido, pero la más frecuente es la neuroglía5. Histológicamente, se clasifican en maduros, inmaduros y malignos (en un 20% de los casos), pero no es posible realizar esta distinción mediante ecografía6,7. El 80% de los casos aparece en fetos femeninos8, aunque la incidencia del teratoma maligno es semejante en ambos sexos.
Hay una clasificación propuesta por la American Association of Pediatrics in Surgery Section en función de la extensión del tumor. De esta forma, se distingue entre tipo I (47%) cuando la masa es externa predominantemente, tipo II si se trata de una masa externa con un componente interno significativo (34%), tipo III (9%) si la masa es predominantemente interna con un componente externo pequeño, y tipo IV si es presacra (10%). El grado de extensión se relaciona con el pronóstico9.
En cuanto a las características ecográficas, además del estudio de su extensión, se puede clasificar en tumores quísticos (el 20% y la mayoría de ellos malignos), sólidos y mixtos. Las calcificaciones están presentes en aproximadamente un 35% de los casos10,11. Las masas de gran tamaño pueden desplazar y distorsionar las estructuras vecinas, como la vejiga y el recto10, llegando incluso a producir una compresión y una obstrucción vesical, una obstrucción ureteral, una hidronefrosis y una distorsión de los genitales externos. Estos efectos compresivos sobre el tracto urinario pueden también aumentar la morbilidad perinatal, ya que prolongan el tiempo quirúrgico e incrementan el riesgo de hemorragia previa a la cirugía12. Otro de los efectos secundarios que ensombrecen el pronóstico es la aparición de hidropesía, que ocurre en un 25% de los casos. Su aparición es consecuencia de los efectos compresivos que produce la masa sobre los vasos umbilicales, o debido a que se genera una anemia fetal crónica o una descompensación cardíaca. Esto último se explica porque el teratoma socrococcígeo moderadamente vascularizado representa, desde el punto de vista hemodinámico, un shunt arteriovenoso de alto gasto10.
Las anomalías asociadas en los fetos afectados de teratoma sacrococcígeo son más frecuentes que en la población general, un 18 frente a un 2,2%, respectivamente. No se asocia a ninguna anomalía específica, y se pueden encontrar alteraciones musculoesqueléticas, del sistema nervioso central, renales, intestinales, cardíacas, etc. Tampoco se relaciona con alteraciones cromosómicas4,8.
Para el diagnóstico, suele ser suficiente el estudio mediante ecografía bidimensional, puesto que se trata de masas muy evidentes. El papel de otros métodos de imagen, como la ecografía tridimensional13 y la resonancia magnética fetal14, no están del todo definidos, pero parece ser que son más precisos para definir el grado de extensión del tumor (que constituye un factor pronóstico), y permite una mejor planificación de la cirugía. Además, parece ser que permite un diagnóstico intraútero más precoz, tal y como defienden Roman et al, que describen el primer caso de teratoma sacrococcígeo diagnosticado en el primer trimestre mediante ecografía tridimensional15.
Otros signos que pueden ser útiles para el diagnóstico diferencial son unos valores anormalmente elevados de alfafetoproteína en el líquido amniótico, así como la presencia de acetilcolinesterasa. El diagnóstico diferencial de una masa fetal presacra incluye las siguientes entidades: mielomeningocele, cordoma, quiste neuroentérico, neuroblastoma, linfoma, sarcoma, etc9. En algunos casos, estos tumores pueden desencadenar un cuadro de seudotoxemia materna, caracterizado por la aparición de signos y síntomas típicos de preclampsia. Esto se produce en los casos donde se afecta el flujo útero-placentario, produciéndose la liberación de sustancias vasoactivas en la circulación materna, responsables del daño vascular que desencadena la aparición de este cuadro16,17.
En cuanto al pronóstico, a pesar de que el 80% de los casos son tumores benignos, éstos se asocian con una elevada morbilidad y mortalidad neonatal, fundamentalmente debido a los efectos secundarios. Las complicaciones más frecuentes son: parto pretérmino por polihidramnios, parto distócico o traumático por el tamaño de la masa, anemia o exsanguinotransfusión por hemorragia del tumor, fallo cardíaco por fenómenos de secuestro y prematuridad. Entre los factores pronósticos, se debe considerar la presencia de hidropesía, cuya aparición ensombrece en gran medida el pronóstico. Esto es más frecuente que ocurra en tumores sólidos de gran tamaño que desarrollan cortocircuitos arteriovenosos. Otros factores pronóstico son la histología, el contenido (peor pronóstico si hay un componente sólido), la vascularización y el grado de extensión. La edad gestacional en el momento del diagnóstico es inversamente proporcional a la mortalidad de estos fetos, de manera que cuanto más tardío es el diagnóstico, peor pronóstico13, como ocurre en la mayoría de las malformaciones congénitas. El pronóstico es bueno si el recién nacido sobrevive al período neonatal inmediato y si se consigue una resección quirúrgica completa, aunque el riesgo de mortalidad de la cirugía supone un 9%18. Estos tumores son de aparición espontánea, sin aumentar el riesgo de recurrencia en gestaciones posteriores.
El manejo incluye la oferta de interrupción voluntaria del embarazo si el diagnóstico es precoz o se objetivan signos de mal pronóstico. En caso contrario, se deben realizar ecografías seriadas, aproximadamente cada 3 semanas, y evaluar las características del tumor, su tamaño y crecimiento. Asimismo, hay que detectar la aparición de complicaciones, como signos de sobrecarga cardíaca, y otras alteraciones asociadas, como efectos compresivos, etc., que repercuten en gran medida en el pronóstico. Debe evaluarse la presencia de placentomegalia, ya que en ocasiones es el primer signo ecográfico que precede al hidropesía. Durante el seguimiento se debe valorar cuál es la edad gestacional más adecuada para a la extracción fetal y la vía del parto. En este sentido, Holzgrabe et al19 proponen un algoritmo de actuación por el que en un feto con inmadurez pulmonar, ante la aparición de placentomegalia o hidropesía, se debe plantear cirugía fetal o finalizar gestación. Si esto no ocurre, hay que continuar con las ecografías seriadas. Mientras que en un feto con madurez pulmonar, ante la aparición de estos signos, se debe considerar la realización de una cesárea electiva en caso de tumores de tamaño estimado mayor de 4-5 cm y en los casos que se acompañen de efectos compresivos, y finalizar mediante parto vaginal en caso contrario. La evaluación fetal debe incluir un estudio Doppler de los principales vasos, incluido el flujo aórtico, ya que puede revelar un aumento del gasto cardíaco y predecir la aparición de hidropesía secundario a una sobrecarga cardíaca20. Por último, el control prenatal debe planificar la cirugía neonatal o fetal en caso necesario; los teratomas sacrococcígeos son una de las principales indicaciones de la cirugía fetal en los centros especializados.
Correspondencia:
Dra. Laura Estévez Suárez.
Camino Viejo, 37.
35300 Santa Brígida. Las Palmas. España.
Correo electrónico: aural78@yahoo.com
Fecha de recepción: 20/1/06. Aceptado para su publicación: 25/5/06.