El tratamiento ortodóncico en los adolescentes suele obe-decer a motivos de prevención oral general. Por su par-te, las medidas profilácticas ortodóncicas en la primera infancia van encaminadas a evitar la aparición de ano-malías morfológicas y funcionales secundarias a facto-res exógenos, como los malos hábitos. En anomalías ya existentes que podrían empeorar o complicar el trata-miento posterior puede estar indicado un tratamiento or-todóncico interceptivo precoz antes de la segunda fase de la dentición mixta. En este artículo se describen las in-dicaciones y las medidas principales de la profilaxis or-todóncica precoz y del tratamiento precoz.
(Quintessenz. 2010;61(9):1101-9)
IntroducciónDesde la década de los noventa del siglo pasado se ha producido en Alemania un cambio de paradigma en la odontología desde una concepción predominantemente restauradora a una orientada hacia la prevención, lo que ha conllevado también una ampliación de conceptos en el ámbito de la prevención ortodóncica, aunque la idea de la prevención en la ortodoncia viene ya de lejos. Ade-más de fines estéticos, el tratamiento ortodóncico enca-minado a la corrección de malformaciones dentarias y maxilares persigue casi siempre objetivos de prevención oral general. La propia etiología multifuncional restrin-ge muchas veces las alternativas disponibles para la pre-vención de las anomalías de la posición dentaria y de los trastornos de la mordida. Afortunadamente, la elimi-nación preventiva de influencias ambientales y de las aso-ciadas a hábitos así como la instauración de un tratamien-to precoz permite en muchos casos contrarrestar la plena expresión de la anomalía. Por ello se puede afirmar que cuanto antes se inicie el tratamiento, más se acercará el sistema estomatognático al ideal terapéutico y cuanto más se retrase el tratamiento más se habrán de adaptar los objetivos terapéuticos al sistema estomatognático exis-tente.
El tema del presente artículo comprende la prevención primaria y secundaria, de acuerdo con las definiciones de la Organización Mundial de la Salud (OMS), consis-tente en eliminar los factores predisponentes nocivos e instaurar un tratamiento precoz para garantizar el desa-rrollo normal de la dentición. Por otro lado, la profilaxis terciaria, es decir, el tratamiento de malposiciones den-tarias manifiestas y de anomalías de los maxilares en la dentición permanente, previene enfermedades dentales por caries y también defectos de carga del aparato periodon-tal y de las articulaciones temporomandibulares.
Por motivos didácticos se distingue entre la profilaxis ortodóncica precoz y la ortodoncia precoz. El objetivo de la profilaxis precoz es evitar las posibles causas que favorecen la aparición de anomalías maxilares mediante intervenciones conductuales y la supresión de los malos hábitos y disfunciones, con el uso de aparatología si fue-ra necesario, para reconducir el desarrollo normal por me-dio de la autocuración. Las medidas profilácticas sin aparatos o asistidas por aparatos prefabricados se im-plantan paralelamente a las diferentes fases del desa-rrollo, pero preferentemente en la primera infancia y en la edad preescolar.
El tratamiento ortodóncico precoz que contempla el uso de aparatos confeccionados a medida no se suele iniciar hasta superado el cuarto año de vida o antes de la segun-da fase del recambio dentario. Además, es un tratamien-to limitado en el tiempo (tratamiento interceptivo). Está sujeto a indicaciones específicas como las anomalías mor-fológicas y funcionales definidas de tipo progresivo. En principio, en él encuentra aplicación todo el espectro te-rapéutico ortodóncico7,17.
La tabla 1 muestra una sinopsis de la profilaxis ortodóncica y del tratamiento ortodóncico precoz.
Prevención y tratamiento ortodóncico precoz: sinopsis
| Prevención ortodóncica | |
| En la lactancia | Recomendaciones conductuales para evitar disfunciones activas y pasivas |
| Favorecer el cambio de la función lingual visceral a la somática | |
| En la primera infancia y la edad prescolar | Deshabituación de disfunciones activas y pasivas: |
| • Hábitos de succión. | |
| • Succión/empuje de labios, lengua y mejillas. | |
| • Respiración bucal. | |
| Prevención de las secuelas de la caries o de la pérdida dentaria precoz en la dentición temporal | |
| Tratamiento ortodóncico precoz | |
| En la lactancia | Tratamiento primario en anomalías craneofaciales congénitas |
| En la dentición temporal/dentición mixta temprana | Tratamiento precoz en: |
| • Prognatismo mandibular. | |
| • Mordida cruzada anterior y posterior. | |
| • Mordida abierta con disfunción de tejidos blandos. | |
| • Sobremordida con gran resalte con disfunción de tejidos blandos. | |
| En la dentición mixta temprana | Tratamiento precoz en: |
| • Apiñamiento en el sector anterior. | |
| • Pérdida dentaria (anterior) traumática. | |
Las funciones primarias como la respiración, la succión, la deglución y el habla maduran y se desarrollan a través de la interacción del individuo con el entorno. Por esa razón entre la fase de la lactancia y la edad preescolar son esenciales sobre todo las medidas profilácticas enca-minadas a establecer condiciones funcionales fisiológicas en la cavidad oral. Entre estas medidas destacan las des-tinadas a evitar o suprimir hábitos de succión o chuparse el dedo así como las discinesias linguales, labiales o yu-gales. Las discinesias orofaciales, también denomina-das trastornos miofuncionales, se refieren a la función muscular, al tono muscular o a la armonía de las secuen-cias de movimiento correspondientes, y pueden dar lugar a un descontrol de las funciones primarias.
La lactancia materna crea las mejores condiciones para conseguir que la motricidad oral se desarrolle de forma fisiológica. Durante la fase de la deglución visceral, la lengua del lactante se interpone entre las arcadas denta-rias con la mandíbula abierta (fig. 1a). La posición de la mandíbula se estabiliza por la contracción de los músculos orofaciales y por el contacto entre la lengua y los labios. En la etapa de la erupción de los dientes temporales, que tiene lugar entre el segundo y cuarto año de vida, la de-glución visceral da paso de forma fisiológica a la deglu-ción somática. Con la mandíbula cerrada se establece el contacto entre los dientes y la lengua queda recluida por las arcadas dentarias en la cavidad oral (fig. 1b). La lac-tancia materna o el uso de una tetina fisiológica es la me-jor manera de contrarrestar la persistencia de un patrón de deglución visceral que se asocia a una mordida abier-ta anterior y a defectos de fonación (fig. 2).
Tetina larga convencional (a) en comparación con una tetina NUK (b). Según Klink-Heckmann y Bredy10.
Los chupetes y las tetinas con efecto tranquilizador y de diseño adecuado también son aptos para niños con gran avidez de succión, dado que es más fácil deshabituar o limitar el uso del chupete que suprimir el hábito de chu-parse el pulgar o los dedos. En la primera infancia debe utilizarse el chupete únicamente para ayudar al niño a con-ciliar el sueño y retirarlo una vez el niño se ha relajado. La permanencia excesiva del chupete en la cavidad oral puede llegar a impedir la transición de la función lin-gual del tipo visceral al tipo somático, dificultando que la lengua interiorice los puntos de contacto correctos en el paladar al tragar y al hablar. Se recomienda iniciar el proceso de supresión del hábito de succión hacia los dos años de edad, cuando se produce el primer levante fisio-lógico de la mordida coincidiendo con la erupción de los primeros molares temporales. Esto comporta un aumento del espacio intraoral que permite a la lengua adaptar sus movimientos a la ingesta de alimentos progresivamente más sólidos y a la adquisición del habla.
Son sobradamente conocidos los efectos perjudiciales de los hábitos de succión que persisten en el tiempo. El resultado es el mismo para la succión del pulgar o de los dedos que para el uso prolongado de chupetes. Además, se trata de hábitos muy extendidos. Según los resultados de un estudio llevado a cabo en Greifswald en niños que iniciaron su escolarización en 19958, sólo el 11% de los niños no había tenido nunca el hábito de chuparse el dedo, mientras que en el 13% de los niños este hábito persistía en el momento de la revisión médica previa a la incor-poración a la vida escolar.
Los hábitos de succión se asocian con frecuencia a otras disfunciones orofaciales14 y además las favorecen. Estas incluyen un cierre labial incompetente (con tensiones) que favorece la respiración bucal habitual y también disfun-ciones linguales (figs. 3a y 3b) que se pueden manifestar en forma de succión lingual, empuje lingual o una mal-posición con pérdida de orientación en el paladar y en los dientes anteriores. La interposición de la lengua entre los dientes puede perpetuar el patrón de deglu ción vis-ceral y favorecer la aparición de una fonación defectuosa con sigmatismos. Otras discinesias afectan a los labios (interposición del labio inferior, succión, mordedura y em-puje labial) y a las mejillas (succión y mordedura de la mejilla).
En un estudio realizado en niños de educación infan-til9, en hasta un 50% se constató la existencia de indica-ciones para una intervención con aparatos o sin aparatos para el tratamiento de trastornos miofuncionales. Un es-tudio sobre la prevalencia de disfunciones linguales lle-vado a cabo en niños pequeños12 obtuvo resultados pa-recidos. El 74% de los individuos estudiados mostró alteraciones orofaciales del desarrollo del habla, de la función deglutoria, la posición de la lengua o la función labial con una oclusión bucal insuficiente. En el 40% de los casos estas alteraciones se asociaban a malforma-ciones de los maxilares, sobre todo a mordida cruzada, a mordida abierta o a una mandíbula o maxilar estrecho. Los datos de prevalencia permiten confirmar la relación existente entre las anomalías morfológicas y las anoma-lías funcionales en comparación con la oclusión correcta (tabla 2).
Prevalencia de disfunciones en las anomalías maxilares
| Anomalía maxilar | Boca abierta | Posición lingual patológica | Deglución visceral | Trastornos de la articulación |
| Mordida abierta | 73,4% | 79,8% | 97% | 52,1% |
| Mordida cruzada posterior | 63,5% | 74,3% | 83,1% | 51% |
| Progenie | 54,5% | 67,4% | 78,4% | 29,1% |
| Sobremordida | 52,2% | 46% | 69,8% | 24,7% |
| Oclusión correcta | 29,9% | 23,6% | 77,1% | 28% |
El hábito de succión persistente es el factor causal relacionado con la conducta más frecuente no sólo de las anomalías funcionales, sino también de las anomalías morfológicas. La mordida abierta anterior con ausencia de contacto entre los dientes anteriores e interposición lingual (fig. 4) es la secuela morfológica clínicamente más significativa del hábito de succión y de otras disfun-ciones activas o pasivas, junto con una protrusión de los incisivos superiores y una retrusión de los incisivos infe-riores, además de una sobremordida horizontal y disto-clusión marcadas. Otra causa puede ser de tipo estructural, como una estructura facial vertical o un patrón de creci-miento vertical condicionados genéticamente. Se puede hacer el diagnóstico diferencial en base a una telerradio-grafía lateral.
La mordida abierta anterior se asocia a:
- •
Pronunciación defectuosa de los sonidos «s» y «z».
- •
Hábitos deglutorios incorrectos.
- •
Respiración bucal habitual con arcadas dentarias es-trechas.
Para la corrección de las disfunciones subyacentes, preferentemente entre los 3 y 4 años de edad, pero siem-pre antes del recambio de los incisivos, hay que tener en cuenta que las anomalías morfológicas secundarias a hábitos de succión tienen una tendencia marcada a la autorresolución. El ortodoncista dispone de distintas opciones con aparatología y sin aparatología para la prevención secundaria de las disfunciones orofaciales. En esta situación, la logopedia puede desempeñar un pa-pel esencial.
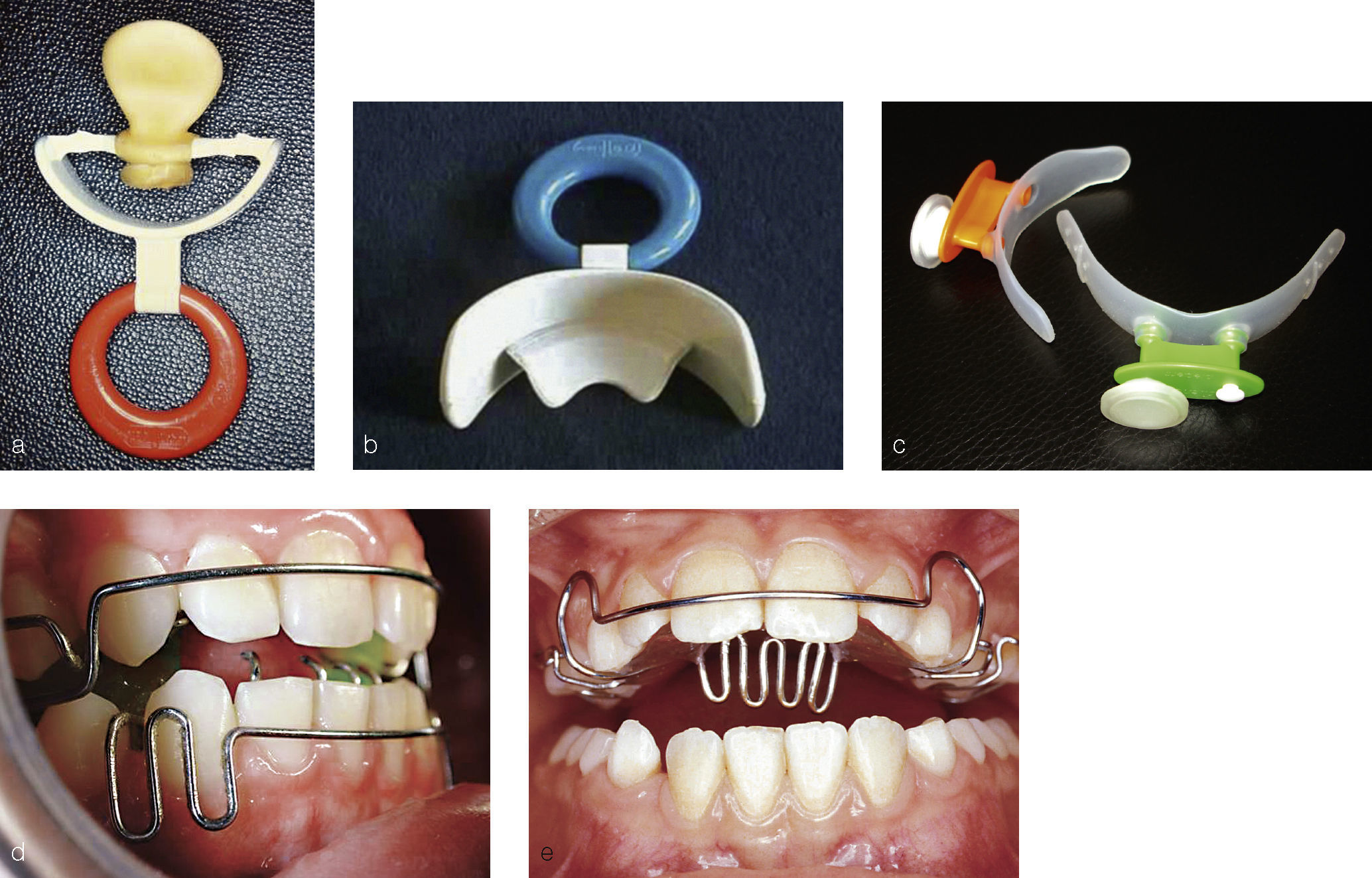
Las pantallas orales (figs. 5a a 5c) son un dispositivo estándar que sirve para:
- •
La supresión del hábito de succión.
- •
La eliminación de disfunciones linguales y labiales.
- •
El cambio de respiración bucal a respiración nasal.
- •
El cierre labial consciente.
- •
El avance de la mandíbula como preparación para el tratamiento posterior de una clase II.
- •
Como soporte para los ejercicios miofuncionales.
Las pantallas orales se confeccionan a medida en el la-boratorio o están disponibles prefabricadas con un ma-terial blando (según Sander) o un material duro (según Hinz), como modelo base o con rejilla lingual.
Existen además otros sistemas, como el tratamiento con Face Former y aparatos con función de pantalla, como aparatos de ortodoncia funcional o placas con rejilla lin-gual (figs. 5d y 5e). Dado que el uso aislado de aparatos terapéuticos rara vez proporciona los resultados desea-dos, se suelen asociar a otro tipo de medidas sin aparatos (fig. 6). Estas incluyen la tonificación muscular, el pro-tocolo de succión («tarjeta antisucción») y otras manio-bras como fijar un fragmento de palillo al pulgar.
El tratamiento precozRecientemente se ha iniciado un intenso debate en re-lación con el tratamiento precoz con aparatología con-feccionada a medida después del cuarto año de vida y antes de la segunda fase del recambio dentario, más allá de la profilaxis ortodóncica en niños en edad preescolar. Hasta hace poco, el tratamiento precoz tenía más detrac-tores que defensores y se aplicaba con reservas para el tratamiento de la mordida cruzada en la dentición tem-poral2,3,13,16,18. Sin embargo, los resultados de investigacio-nes recientes sugieren que los factores genéticos influyen relativamente poco en la aparición de trastornos oclusa-les, por lo que dejan abierta la puerta a la posibilidad de modificar los factores ambientales incidentes6,19,20. Los datos en la bibliografía relativos a la necesidad del trata-miento precoz son, igual que los relativos a la necesi-dad del tratamiento ortodóncico en general, muy dispa-res y dependen de los criterios utilizados así como de la población de estudio respectiva (método de selección, edad etc.). Las cifras varían entre el 6% y aproximada-mente el 30%1,9,15.
Se dispone de un número muy reducido de estudios que evalúan las medidas terapéuticas precoces en com-paración con intervenciones en la fase tardía de la denti-ción mixta. A partir de una revisión de la bibliografía21 se pueden sacar las conclusiones siguientes:
- •
Anomalías de clase I:
- –
El tratamiento de los apiñamientos anteriores y posteriores con un arco lingual y placas activas modi-ficadas proporciona buenos resultados en la dentición mixta temprana.
- –
En conjunto son relativamente pocos los pacien-tes que se benefician de un tratamiento precoz.
- –
- •
Anomalías de clase II:
- –
El tratamiento en la dentición mixta temprana, so-bre todo con un aparato extraoral (headgear), es tan efi-caz como en la dentición mixta tardía, pero es menos eficiente debido a su mayor propensión a la recidiva.
- –
La probabilidad de conseguir una corrección den-toalveolar completa en el caso de una distoclusión grave es mayor si se inicia el tratamiento en una fase temprana.
- –
La probabilidad de que se produzca un traumatis-mo en el sector anterior es menor si se inicia el trata-miento en una fase precoz.
- –
- •
Anomalías de clase III:
- –
El momento óptimo para iniciar el tratamiento es en la dentición temporal o en la dentición mixta temprana.
- –
Se obtiene la máxima eficacia mediante un trata-miento precoz con máscara facial y una expansión maxi-lar rápida en los casos de retrognatismo maxilar su-perior.
- –
En casos de pseudoprogenie los resultados del tra-tamiento precoz se mantienen a largo plazo.
- –
Un inicio precoz del tratamiento con una mentone-ra puede ser eficaz en el prognatismo mandibular es-quelético grave.
- –
- •
Anomalías transversales:
- –
Está indicado el tratamiento precoz de la mordida cruzada o forzada posterior por una menor tendencia a la recidiva y por la posibilidad de prevenir la apari-ción de alteraciones de la articulación temporomandi-bular.
- –
La supresión precoz de los hábitos de succión, de la respiración bucal y de patrones de deglución disfun-cionales así como el tallado selectivo en la dentición temporal favorecen la corrección espontánea de la mor-dida cruzada posterior unilateral.
- –
El tratamiento con expansores es eficaz si se dis-pone de una anchura de arcada dentaria suficiente, pero puede ser inestable en algunos casos.
- –
- •
Anomalías verticales:
- –
La eliminación precoz de disfunciones activas y pa-sivas favorece la corrección espontánea de la mordida abierta dental.
- –
Se puede facilitar el tratamiento de la mordida abierta esquelética con aparatos intraorales y extraorales al principio del recambio dentario del sector posterior.
- –
En la práctica clínica, las indicaciones para el tratamien-to precoz se establecen en base a las recomendaciones de la Sociedad Alemana de Ortodoncia4 y en función de los grupos de indicaciones ortodóncicas (KIG) para el trata-miento ortodóncico concertado. De acuerdo con los mis-mos se han de implantar medidas terapéuticas temporales en la dentición temporal o la dentición mixta temprana para corregir anomalías manifiestas con trastornos fun-cionales concomitantes graves, las cuales empeoran sin tratamiento (fig. 7). Estas anomalías incluyen:
- •
Todas las anomalías del grupo de las progenies.
- •
Mordida cruzada o forzada posterior.
- •
Distoclusión con un gran resalte para la prevención de traumatismos.
- •
Mordida abierta esquelética.
- •
Anomalías de origen traumático (fractura de cuello del cóndilo mandibular, anquilosis en el sector anterior).
- •
Espacios edéntulos de origen traumático o secunda-rios a caries.
Indicaciones para el tratamiento ortodóncico precoz (modificado por Grabowski et al.5).
En general para el tratamiento se pueden utilizar apa-ratos removibles confeccionados a medida y con menor frecuencia aparatos fijos o extraorales4.
La fisura labial asociada a fisura maxilar y palatina y otras anomalías craneofaciales (como el síndrome de Pie-rre Robin, síndrome de Down, microsomía hemifacial) constituyen excepciones en las que están indicadas me-didas específicas a partir de la lactancia en función de cada fase de desarrollo y del enfoque terapéutico.
Splieth et al.17 ofrecen una revisión detallada de los po-sibles tratamientos ortodóncicos precoces.
Las malformaciones del tipo de las progenies según Bim ler, es decir, aquellas que cursan con una oclusión progénica o con una mordida cruzada posterior, suponen la mayor parte de las patologías tratadas con medidas te-rapéuticas precoces en las consultas dentales especializa-das en ortodoncia11. Dada la tendencia de estas anoma-lías a progresar, la situación requiere el uso de todo el espectro de tratamientos ortodóncicos disponible que abarque tanto la protrusión dentoalveolar de los incisi-vos superiores y la retrusión de los incisivos inferiores como la estimulación del crecimiento del maxilar y la inhibición del crecimiento mandibular.
En función de su intensidad y extensión, las mordidas forzadas de progenie pueden inhibir el crecimiento del maxilar en favor de un hiperdesarrollo de la mandíbula. Se dispone de diversas opciones de tratamiento para la normalización de las relaciones sagitales y transversales atendiendo a la etiología.
La «progenie verdadera» (prognatismo mandibular con crecimiento mandibular excesivo) ya se manifiesta con fre-cuencia en la dentición temporal por una mesioclusión con una mordida cruzada anterior o posterior. El trata-miento precoz interceptivo se basa en este caso en apa-ratos removibles como una placas para el maxilar, apara-tos ortodóncicos funcionales y aparatos extraorales.
En la «pseudoprogenie» con déficit de crecimiento del maxilar se observan con frecuencia mordidas cruzadas y sobremordidas invertidas. El tratamiento se inicia a par-tir de la dentición mixta temprana con medidas como el tallado selectivo, el uso de aparatos removibles y fijos o la expansión palatina para reducir la discrepancia entre el maxilar y la mandíbula.
ConclusionesEl tratamiento ortodóncico en el adolescente persigue siempre objetivos de prevención oral general. En muchos casos pueden hacer falta medidas preventivas ortodóncicas precoces y/o tratamientos ortodóncicos precoces previos. El objetivo de la profilaxis precoz es prevenir de forma primaria las anomalías maxilares y los trastornos funcio-nales, sobre todo mediante la supresión de malos hábi-tos y de disfunciones. En cambio el tratamiento precoz antes de la segunda fase de la dentición mixta no se sue-le iniciar hasta después del cuarto año de vida, a excep-ción de la corrección de las anomalías craneofaciales con-génitas. Este tipo de tratamiento suele ser interceptivo y está vinculado a una indicación específica. Tiene una finalidad preventiva secundaria y pretende evitar el em-peoramiento de las anomalías morfológicas y funciona-les existentes y facilitar el tratamiento posterior.
El crecimiento craneofacial ha finalizado en el 80-90% de los casos en el momento del inicio del tratamiento or-todóncico, lo que se suele producir normalmente entre los 9 y los 14 años de edad. Por lo tanto, el tratamiento precoz en la dentición temporal o en la dentición mixta temprana está indicado sobre todo en disgnacias esque-léticas marcadas que muestran una tendencia a la progre-sión o conllevan una inhibición del crecimiento, aquellas cuyo tratamiento en una fase posterior se revela más com-plicado o en las que las medidas preventivas solas no pro-porcionan los resultados esperados.
Numerosos estudios muestran las ventajas del trata-miento ortodóncico precoz siempre que exista una indi-cación correcta. Este tipo de tratamiento logra evitar de forma sencilla y económica tratamientos ortodóncicos posteriores largos y complicados o incrementa la eficacia de los mismos. La tasa de éxito y el pronóstico de los tratamientos ortodóncicos precoces son favorables. Es obvio que en cada caso hay que comprobar que existe la indicación correspondiente para evitar alargar innecesa-riamente el período de tratamiento global o para no pro-vocar daños yatrogénicos.
De acuerdo con los conocimientos actuales, el trata-miento ortodóncico precoz en general no favorece ni la aparición ni el empeoramiento de trastornos funcionales temporomandibulares. Desde el punto de vista psico-social, el tratamiento precoz puede ser útil en la medida que mejora la autoestima y disminuye las experiencias so-ciales negativas. La colaboración suele ser mejor en ni-ños en edad de dentición mixta temprana que en niños en edad preescolar o en adolescentes.