Revisión sistemática y metaanálisis.
ObjetivoComparar descompresión medular precoz (<24h) versus tardía (>24h) en la recuperación neurológica de pacientes con lesión medular aguda.
MétodosSe realizó una revisión sistemática según el protocolo de PRISMA para identificar estudios publicados hasta diciembre de 2022.
Se incluyeron solo estudios de cohorte prospectivos y ensayos controlados que comparan la descompresión precoz versus tardía en la recuperación neurológica. Como variables se incluyeron el número de pacientes, nivel lesionado, tiempo de tratamiento, grado de ASIA, recuperación neurológica, uso de corticoesteroides y complicaciones. Para el metaanálisis se desarrolló el gráfico «forest plot». El riesgo de sesgo de los estudios incluidos se evaluó utilizando la herramienta ROBINS-I22 y Rob223.
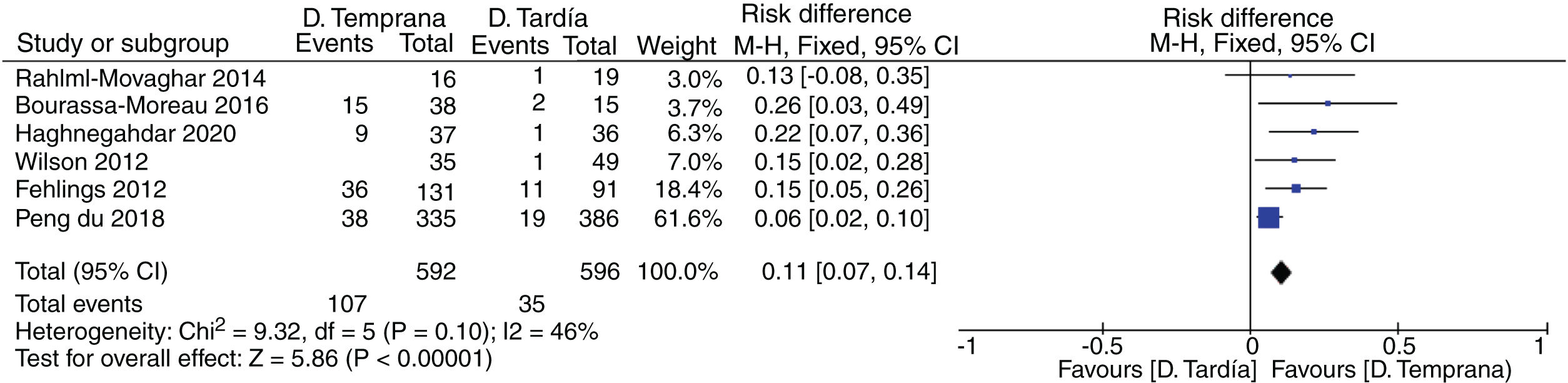
ResultadosSeis de los 7 estudios seleccionados para nuestra revisión fueron incluidos en el metaanálisis, con un total de 1.188 pacientes (592 pacientes en el grupo de descompresión precoz y 596 en el grupo de descompresión tardía), el promedio de seguimiento fue de 8 meses, en 5 estudios utilizaron metilprednisolona, las complicaciones mayormente reportadas fueron los eventos cardiopulmonares tromboembólicos.
Cinco estudios mostraron diferencias significativas a favor de la descompresión precoz (diferencia de riesgo: 0,10, intervalo de confianza del 95%: 0,07-0,14, heterogeneidad: 46%). El beneficio fue mayor en las lesiones cervicales e incompletas.
ConclusionesExiste evidencia científica para recomendar la descompresión precoz en las primeras 24horas tras la lesión medular traumática al mejorar la recuperación neurológica final, y debe recomendarse siempre que las condiciones del paciente y el hospital permitan hacerlo con seguridad.
Systematic review and meta-analysis.
ObjectiveTo compare early (<24h) versus late (>24h) spinal cord decompression on neurological recovery in patients with acute spinal cord injury.
MethodsA systematic review was performed according to the PRISMA protocol to identify studies published up to December 2022.
Prospective cohort studies and controlled trials comparing early versus delayed decompression on neurological recovery were included. Variables included number of patients, level of injury, treatment time, ASIA grade, neurological recovery, use of corticosteroids, and complications. For the meta-analysis, the «forest plot» graph was developed. The risk of bias of the included studies was assessed using the ROBINS-I22 and Rob223 tools.
ResultsSix of the seven studies selected for our review were included in the meta-analysis, with a total of 1188 patients (592 patients in the early decompression group and 596 in the delayed decompression group), the mean follow-up was 8 months, in 5 studies used methylprednisolone, the most reported complications were thromboembolic cardiopulmonary events.
Five studies showed significant differences in favor of early decompression (risk difference 0.10, 95% confidence interval 0.07–0.14, heterogeneity 46%). The benefit was greatest in cervical and incomplete injuries.
ConclusionThere is scientific evidence to recommend early decompression in the first 24h after traumatic spinal cord injury, as it improves final neurological recovery, and it should be recommended whenever the patient and hospital conditions allow it to be safely done.
La tasa de incidencia de lesión medular traumática en los países desarrollados se ha mantenido estable durante la última década con 26,5 casos por 1.000.000 de habitantes1.
En España, los accidentes de tráfico son la causa más frecuente con un importante incremento de las lesiones medulares cervicales por trauma mínimo en pacientes de edad avanzada. Los varones siguen siendo los más afectados con un 75% del total de pacientes2.
Existe una tendencia cada vez mayor a realizar una descompresión y estabilización precoz de la columna y la médula espinal, ya que se trata de un procedimiento seguro, que disminuye la mortalidad, las complicaciones asociadas a la lesión medular y los días de ingreso hospitalario3. Aún así, en España, solo el 28% de los pacientes son intervenidos en las primeras 24h tras la lesión, con una gran variabilidad entre servicios y hospitales2.
Existe controversia sobre si la descompresión precoz se asocia a una mejoría neurológica. Algunos estudios sugieren que la descompresión precoz sería más efectiva en términos de recuperación neurológica, sin embargo, esto también se ve influido por la región afectada (cervical, torácica) y por el grado de lesión (incompleta, completa)4. Es muy difícil, por problemas éticos y legales, realizar estudios de calidad con aleatorización sobre el tratar o no de urgencia estas lesiones. Los pocos estudios bien diseñados que existen, así como los realizados en animales, sugieren que la descompresión precoz se asocia a una mejoría en el resultado neurológico5.
En general y por consenso, se ha definido como «descompresión precoz» aquella realizada en las primeras 24h tras la lesión medular6, aunque hay autores que hablan de una mayor efectividad en la descompresión «ultra precoz» dentro de las 8 primeras horas, tiempos muy difíciles de conseguir en la práctica clínica habitual7,8.
El objetivo de nuestro trabajo es valorar la eficacia de la descompresión medular precoz (menos de 24h) versus la descompresión tardía (más de 24h) en la recuperación neurológica en pacientes adultos con lesión medular traumática aguda.
MétodosSe realizó una revisión sistemática de la bibliografía médica, siguiendo el protocolo de PRISMA, realizando la búsqueda en la base de datos Medline (Pubmed), EMBASE, la Biblioteca Cochrane y Google Scholar para identificar estudios sobre el tema publicados hasta diciembre de 2022.
Utilizamos como términos de búsqueda: «spinal cord injury» asociado a otros como «early surgery», «late surgery», «american spinal injury association impairment», con sinónimos y filtros en los buscadores previamente mencionados (ver material adicional).
Se utilizó el acrónimo PICO (población, intervención, comparación y resultado/outcome) para estructurar la búsqueda sistemática:
- -
Población: Adultos con lesión medular traumática completa o incompleta en cualquier nivel (cervical, torácico y/o lumbar).
- -
Intervención: Cirugía de descompresión precoz (menor de 24h).
- -
Comparación: Cirugía de descompresión tardía (más de 24h).
Resultados neurológicos según escala American Spinal Injury Association (ASIA)9.
Se consideraron para inclusión los estudios publicados en cualquier idioma, en humanos, con resumen y texto completo. Se buscaron e incluyeron en la revisión únicamente estudios de cohorte prospectivos y estudios aleatorizados que compararon descompresión precoz versus la descompresión tardía.
Fueron excluidos estudios retrospectivos, casos y controles, series de casos, reportes de casos.
Se buscaron estudios que utilizaron métodos quirúrgicos para descomprimir la médula espinal y que presentaron resultados de eficacia o efectividad en la recuperación neurológica final utilizando la escala de ASIA9.
Como parámetro de mejoría clínicamente significativa en el resultado neurológico se tomó en cuenta la mejoría de 2 grados o más en esta escala entre la situación inicial y la final, como lo sugieren algunos autores10,11.
Selección de estudiosLa revisión bibliográfica fue realizada por 2 médicos investigadores (JG y GCW). Tras la búsqueda inicial y la selección de filtros, los artículos finales fueron seleccionados por un grupo de médicos con experiencia en el tratamiento de pacientes con lesión medular (AB, LR y MP) siguiendo los protocolos de selección de artículos de calidad12–14, leyendo y analizando los artículos completos de los estudios relevantes según los criterios de inclusión elegidos. La decisión final respecto a la inclusión de los trabajos se resolvió mediante discusión de todo el grupo de autores del presente estudio.
Análisis estadísticoLos datos de los estudios incluidos fueron guardados y resumidos a través del programa Review Manager (RevMan) versión 5.4.1, colaboración Cochrane 2020. La heterogeneidad estadística fue evaluada con el I2, con el modelo fijo de efecto usado (fixed-effect model). Para los estudios incluidos en el metaanálisis se desarrolló el gráfico «forest plot», y para evaluar el sesgo de publicaciones se utilizó la inspección visual de la simetría del gráfico de embudo («funnel plot») junto con la prueba de Egger. La prueba de Egger se realizó utilizando el paquete «metafor» del programa informático R.
ResultadosCon nuestra estrategia de búsqueda se localizaron 120 citas. Se excluyeron 99 citas en base a su título y/o resumen y 21 fueron seleccionadas para lectura del texto completo. Después de excluir revisiones sistemáticas previas, quedaron 7 artículos finales que cumplieron los criterios de inclusión (fig. 1), siendo 5 de ellos estudios de cohorte prospectivos15–19 y 2 ensayos controlados20,21.
De los 7 estudios incluidos se extrajeron los datos sobre el número total de pacientes, el nivel lesionado, el número de pacientes sometidos a descompresión precoz, el número de pacientes sometidos a descompresión tardía, el número de pacientes según los subgrupos de ASIA pre y postoperatoria, el porcentaje de recuperación neurológica (objetivo primario), el tiempo de seguimiento, el esquema de esteroides recibido o no y las complicaciones (tablas 1 y 2).
Análisis estadístico de los estudios incluidos
| Autor (año) | Tipo de estudio | Región espinal | Descompresión precoz (N) | Descompresión tardía (N) | Seguimiento (meses) | Resultados |
|---|---|---|---|---|---|---|
| Fehlings et al. (2012) | Cohorte prospectivo | Cervical | 131 | 91 | 6 | Mejor resultado neurológico en el grupo descompresión precoz≥1 grado de mejora.ORadj (IC 95%)1,37 (0,80-2,57); p=0,31≥2 mejora de gradoORadj (IC 95%)2,83 (1,10-7,28); p=0,03 |
| Wilson et al. (2012) | Cohorte prospectivo | Cervical-torácico | 35 | 49 | Estancia hospitalaria 24,8 (±29,2) días.Rehabilitación 89,6 (±47,4) días | Mejor resultado neurológico y recuperación motora en descompresión precoz.RR no ajustado (IC 95%)≥1 grado de mejora1,15 (IC 95%: 0,48-2,79); p=0,7499≥2 mejora de grado4,45 (0,48-41,0) |
| Rahimi-Movaghar et al. (2014) | Estudio prospectivo aleatorizado | Toracolumbar | 16 | 19 | 12 | Mejora general en el resultado neurológico en ambos grupos de cirugía: precoz y tardía.RR (IC 95%)≥1 grado de mejora0,85 (0,33-2,16)≥2 mejora de grado3,56 (0,41-30,99) |
| Dvorak et al. (2015) | Cohorte prospectivo | Cervical, torácica y toracolumbar | 40% de los pacientes (NR) | 60% de los pacientes (NR) | 6 | Mejor resultado neurológico en el grupo descompresión precoz (incompleto).ASIA A:Beta: 0,068 (IC 95%: −0,625-0,76); p=0,848IRR: 1,07 (IC 95%: 0,54-2,14)ASIA B, C, D:Beta: 6,258 (IC 95%: 0,618-11,897); p=0,03IRR: 522,17 (IC 95%: 1,855-146.825,5). |
| Bourassa-Moreau et al. (2016) | Cohorte prospectivo | Cervical y toracolumbar | 38 | 15 | 152,4±37,3 días | Mejor resultado neurológico en el grupo de descompresión precoz (completo).<24h 34% (13/38)>24h 13% (2/15) Total: 28% (15/53) p=0,182. |
| Peng Du et al. (2018) | Cohorte prospectivo | Torácica y toracolumbar | 335 | 386 | 12 | Mejora neurológica en grupo de descompresión precoz (subgrupo AO: B, C).p=0,009, razón de probabilidad (OR): 1,487; subgrupo A, p=0,777, OR: 1,072; subgrupo B, p=0,029, OR: 1,701; subgrupo C, p=0,007, OR: 1,762) |
| Haghnegahdar et al. (2020) | Estudio prospectivo aleatorizado | Torácica y toracolumbar | 37 | 36 | 12 | Mejor resultado neurológico en el grupo de descompresión precoz.OR (IC 95%: 5,46 (1,09-27,38); p=0,037. |
NR: no reportado.
Uso de esteroides y complicaciones reportadas en los estudios, además de sus respectivas debilidades
| Autor (año) | Uso de esteroides | Complicaciones reportadas | Debilidades del estudio |
|---|---|---|---|
| Fehlings et al. (2012) | Metilprednisolona según el criterio del equipo tratante.NASCIS-II | Cinco pacientes fallecieron.Complicaciones cardiopulmonares 66, revisiones 4, infecciones de herida 2, deterioro neurológico 5, tep 4, infecciones sistémicas 14, dehiscencia de herida 2. | El grupo de cirugía precoz que incluyó pacientes con una edad media ligeramente inferior y contenía una proporción significativamente mayor de pacientes con un grado de lesión inicial más grave en comparación con el grupo tardío. |
| Wilson et al. (2012) | Metilprednisolona se utilizó según el criterio del equipo tratante.NASCIS-II | NR | Existen diferencias entre las 2 cohortes, sobre todo con respecto al estado neurológico preoperatorio, con la mayoría de los pacientes en el grupo de cirugía precoz ASIA grado A y la mayoría de los pacientes en el grupo de cirugía tardía ASIA grado D. No recopilaron prospectivamente datos a nivel neurológico al alta de rehabilitación. |
| Rahimi-Movaghar et al. (2014) | Metilprednisolona intravenosa (bolo de 30mg/kg durante 15min y una infusión de 5,4mg/kg/h durante 23h y 45min si llegaban <3h, y durante 47h si llegaban 3-8h después de la lesión o incluso si llegaron más tarde).NASCIS-II | Dos pacientes fallecieron; una por tepa y una causa desconocida;2 infecciones de herida, 2 TVP, una fuga LCR, una meningitis, una úlcera por decúbito, 2 revisiones para colocación de tornillos | El examen neurológico es propenso a la variabilidad entre observadores, ya que la evaluación y el seguimiento de los pacientes no fueron realizados por un solo examinador.Otra limitación es el tamaño muestral reducido. |
| Dvorak et al. (2015) | NR | NR | Selección preferencial de participantes incompletos para una intervención quirúrgica temprana es una fuente potencial de sesgo. |
| Bourassa-Moreau et al. (2016) | No utilizaron | NR | El pequeño tamaño de nuestra cohorte es una limitación de este estudio. Otra limitación se relaciona con la duración variable y relativamente corta del seguimiento para evaluar la recuperación neurológica. |
| Peng Du et al. (2018) | Metilprednisolona según recomendacionesNASCIS II | Eventos tromboembólicos 35, revisiones 7, neumonía 15, ITU 7, úlceras por presión 23, infecciones de sitio quirúrgico 5, sepsis 2 | Los análisis de subgrupos pueden diluir la diferencia significativa entre la cohorte temprana y tardía, lo que agregaría cierto sesgo a los hallazgos. Las cirugías fueron realizadas por diferentes cirujanos senior. Las variaciones en el manejo y la evaluación del paciente podrían dar lugar a las diferencias observadas en los resultados. |
| Haghnegahdar et al.(2020) | Metilprednisolona a todos los pacientes elegibles admitidos dentro de las 24h posteriores a la lesión. En bolo de 30mg/kg y en infusión de 5,4mg/kg/h durante 24h | 5 TVP, 6 recolocaciones de tornillos, una rotura barra, un tornillo retirado tardíamente, 2 infecciones de herida, una fuga LCR, una meningitis y una úlcera por decúbito | La evaluación y la comparación de seguimiento de uno y 3 meses fueron prematuras y menos sustanciales que el resultado de 12 meses. No se registraron las causas de mortalidad en 5 casos de pacientes.No pudieron continuar con el ensayo debido a problemas logísticos. |
ITU: infección del tracto urinario; LCR: líquido cefalorraquídeo; NR: no reportado; TVP: trombosis venosa profunda.
Todos los artículos se evaluaron críticamente, valorando también sus niveles de evidencia y riesgo de sesgo utilizando la herramienta conocida como Risk Of Bias In Non-Randomized Studies - of Interventions (ROBINS-I)22 para los estudios observacionales y el Rob223 (versión 2 de Cochrane risk-of-bias tool for randomized trials) para los ensayos clínicos controlados. Incluimos dos estudios con nivel de evidencia tipo II18,21, los otros cinco estudios tuvieron un nivel de evidencia tipo III.
De los 6 estudios incluidos en el metaanálisis, 5 estudios mostraron diferencias significativas a favor de la descompresión precoz. El beneficio fue mayor en las lesiones cervicales e incompletas.
Uso de esteroidesEn 5 estudios se utilizaron esteroides dentro de las 24h posteriores a la lesión según protocolo NASCIS-II (tabla 2), 3 de estos estudios lo utilizaron de manera sistemática16,20,21, 2 lo utilizaron según el criterio del equipo tratante18,19, un estudio no lo utilizó15 y un estudio no recoge el criterio utilizado19.
SeguimientoSolo 3 de los estudios seleccionados tuvieron un seguimiento de al menos 12 meses16,20,21. Uno de los estudios informó del seguimiento dividiendo en duración media hospitalaria y duración media de rehabilitación sin diferencias entre grupos de cirugía precoz y tardía17 y un estudio no reportó el seguimiento neurológico a largo plazo o final, argumentando que el objetivo del trabajo fue estudiar la mejoría motora aguda y subaguda que se produce entre la lesión y los 6 meses posteriores a la lesión19.
Los tamaños de las muestras variaron entre los 7 estudios, siendo la muestra más pequeña de 35 pacientes20 y la muestra más grande de 888 pacientes19.
Los 7 estudios seleccionados evaluaron la función neurológica mediante la escala de la ASIA. Todos, excepto uno16, incluyeron lesiones medulares tanto completas como incompletas.
Análisis de resultados por nivel de lesiónDe los estudios incluidos, uno aportó datos sobre lesión medular cervical18, uno sobre lesión medular cervical y toracolumbar15 2 torácicas-toracolumbar16,21, uno de segmento toracolumbar20 y 2 estudios con lesión de los 3 segmentos cervical, torácico y lumbar17,19.
Lesión medular cervicalEncontramos un estudio18, dónde inicialmente se reclutaron 313 pacientes, quedando la muestra final en 222 pacientes disponibles a los 6 meses tras la lesión. A 131 pacientes se les realizó cirugía descompresiva precoz, mientras que a 91 se los descomprimió de manera tardía.
En la evaluación neurológica preoperatoria hubo predominio de lesionados con ASIA grado A en el grupo de descompresión precoz y al contrario de esto, el ASIA grado D fue predominante en los descomprimidos tardíamente. En la evaluación neurológica posoperatoria hubo predominio de pacientes con ASIA grado D tanto en el grupo de pacientes con cirugía descompresiva precoz como tardía. Según esta información, 74 pacientes (56,5%) en el grupo precoz y 45 pacientes (49,5%) en el grupo tardío experimentaron al menos una mejora de 1 grado y 26 pacientes (19,8%) en el grupo precoz y 8 pacientes (8,8%) en el grupo tardío experimentaron una mejoría de al menos 2 grados.
El estudio tuvo un seguimiento de 6 meses, la metilprednisolona se utilizó según el criterio del equipo tratante de acuerdo con las recomendaciones del estudio NASCIS-II. Un total de 194 pacientes (62%) recibieron esteroides al ingreso hospitalario, con una proporción significativamente mayor de administración en el grupo precoz en comparación con el tardío.
Cinco pacientes fallecieron y 86 se perdieron durante el seguimiento. Dentro de las complicaciones, las cardiopulmonares fueron las predominantes con 66 casos.
En el análisis multivariado, ajustado por el estado neurológico preoperatorio y la administración de esteroides, las probabilidades de una mejoría del ASIA de al menos 2 grados fueron 2,8 veces mayores entre los que se sometieron a cirugía precoz en comparación con los que se sometieron a cirugía tardía (OR: 2,83, IC del 95%: 1,10-7,28; p=0,03).
Lesión medular cervical y toracolumbarEl estudio de 2016 de Bourassa-Moreau et al.15 que solo incluyó pacientes con lesión medular completa sugiere que la descompresión quirúrgica y la estabilización antes de las 24h puede mejorar la recuperación neurológica, en particular, para aquellos con lesiones cervicales. No utilizaron esteroides y las complicaciones no fueron descriptas.
Una proporción mayor de pacientes intervenidos en las primeras 24h tras la lesión traumática tuvieron alguna mejoría neurológica al alta de rehabilitación en comparación con los pacientes operados más tarde.
Finalmente, este estudio concluye que algunos pueden considerar la lesión medular completa con fatalismo porque lleva un pobre pronóstico neurológico. Sin embargo, se ha demostrado que la mejora neurológica es posible en esta población.
Los hallazgos de este estudio sugieren que la intervención quirúrgica precoz dentro de las 24h posteriores a una lesión medular completa traumática puede promover la recuperación neurológica, especialmente para aquellos con lesiones a nivel cervical. Así recomiendan mantener el tiempo quirúrgico al menos inferior a 24h para favorecer la recuperación neurológica.
Lesión medular torácica y toracolumbarEl estudio prospectivo aleatorizado del año 2020 de Haghnegahdar A et al.21, con un tamaño de muestra de 73 pacientes, de los cuales 37 se descomprimieron quirúrgicamente de manera precoz y 36 de manera tardía, indica una diferencia significativa a favor de la cirugía precoz frente a la cirugía tardía, para una conversión de ASIA>2 grados a los 12 meses de seguimiento. Este estudio utilizó metilprednisolona en todos los pacientes elegibles admitidos dentro de las 24h tras la lesión, y la complicación más frecuente fue la trombosis venosa profunda.
En el estudio 17 pacientes (45,9%) en el grupo de cirugía precoz y 12 (33,3%) en el grupo de cirugía tardía tuvieron una mejoría de ≥1 grado en ASIA a los 12 meses. Además, se informó que 9 pacientes (24,3%) en el grupo de cirugía precoz y 2 (5,6%) en el grupo de cirugía tardía tuvieron una mejoría de grado ≥2 a los 12 meses. Con estos resultados, los autores concluyen que la descompresión precoz se asocia a una mayor probabilidad de mejoría neurológica, especialmente en lesiones de la columna torácica inferior a T8.
Du JP et al.16 realizaron un estudio de cohorte prospectivo en pacientes con lesión torácica. Se trata de una muestra de 721 pacientes que se dividen en un grupo de descompresión precoz (<24h, n=335) y tardío (24-72h, n=386). Cada grupo se dividió en subgrupos A, B y C de acuerdo con el Sistema de Clasificación de Lesiones de la Columna Vertebral de la AO (AOSICS)24. El análisis del efecto del tiempo desde la lesión a la cirugía en la conversión del grado ASIA mostró que la descompresión quirúrgica precoz no condujo a una mejora significativa en la clasificación AOSICS24 tipo A, pero sí mejoró la conversión en la clasificación AOSICS tipo B y tipo C. Los autores concluyeron que los pacientes clasificados con AOSICS tipo A con lesión medular completa no tienen que someterse a operaciones precoces agresivas. Sin embargo, los pacientes con lesiones tipo B y tipo C deben ser intervenidos precozmente para conseguir mejores resultados clínicos.
Este estudio utilizó metilprednisolona en todos sus pacientes según protocolo NASCIS-II, y las complicaciones más frecuentes fueron los eventos tromboembólicos (35 pacientes) y las úlceras de decúbito (23 pacientes).
Lesión medular toracolumbarEn un estudio de 35 pacientes, Rahimi-Movaghar V et al.20 evaluaron el efecto de la descompresión quirúrgica precoz en lesiones medulares con nivel entre T1 y L1. Observaron mejoras de 2 grados de ASIA en 3 de 16 pacientes con cirugía precoz y 1 de 19 en pacientes con cirugía tardía RR: 3,56, IC del 95%: 0,41-30,99, que no alcanzó significación estadística. Con respecto a la lesión medular completa, no se encontró mejoría en la puntuación motora en ninguno de los grupos.
Administraron metilprednisolona intravenosa (bolo de 30mg/kg durante 15min y una infusión de 5,4mg/kg/h durante 23h y 45min si llegaban <3h, y durante 47h si llegaban 3-8h después de la lesión o incluso si llegaron más tarde) en base a las recomendaciones de NASCIS-II. Las complicaciones descritas fueron variadas: trombosis venosa profunda, infección de herida quirúrgica y fístula de líquido cefalorraquídeo, entre otras.
Lesión medular cervical-torácica-toracolumbarDos estudios de cohorte prospectivos canadienses evaluaron los tres segmentos lesionados.
En uno de ellos Wilson JR et al.17 no encontraron diferencias en las mejoras medias de puntuación motora entre los grupos de descompresión precoz y tardía al momento del alta (p=0,18). Sin embargo, al momento del alta de la rehabilitación (media de 90 días), los pacientes que recibieron descompresión precoz mostraron una mejoría adicional motora en comparación con los que recibieron descompresión tardía (mejoras medias no informadas para ninguno de los 2 grupos). De igual manera un mayor porcentaje de pacientes en el grupo de cirugía precoz experimentó una mejoría de ASIA de ≥2 grados (27,2%) que en el grupo de cirugía tardía (3%) cuando fueron dados de alta de la rehabilitación hospitalaria (RR no ajustado: 8,9, IC del 95%: 1,12-70,64; p=0,0154). La fuerza de la evidencia para todos estos resultados fue muy baja.
La metilprednisolona se utilizó según el criterio del equipo tratante y siguiendo las recomendaciones de NASCIS-II. No se reportan complicaciones.
En el estudio con mayor número de pacientes, de Dvorak MF et al.19 (888 pacientes), no se encontraron diferencias significativas en la mejoría de puntuación motora entre los grupos de cirugía precoz y tardía en pacientes con ASIA grado A.
Los pacientes con lesión medular ASIA grados B, C o D tratados precozmente mejoraron en promedio 6 puntos motores adicionales en relación a los que se descomprimieron tardíamente. El intervalo de confianza para el coeficiente de regresión fue grande e indicó variabilidad sustancial. No informan sobre el periodo de tiempo para la mejoría o el momento de seguimiento.
Tampoco se describen ni el uso de esteroides ni las complicaciones en este estudio.
Metaanálisis sobre recuperación neurológica de los estudios incluidosSeis de los 7 estudios seleccionados fueron incluidos para nuestro metaanálisis, excluimos el estudio de Dvorak MF et al.19 debido a la falta de certeza en cuanto al número de pacientes en los grupos de descompresión precoz y tardía en dicho estudio.
En función de los resultados se observa mejoría significativa favorable a la descompresión precoz sobre la tardía con una heterogeneidad del 46%, considerada moderada según el modelo de efecto fijo (fixed effect model)25 (fig. 2).
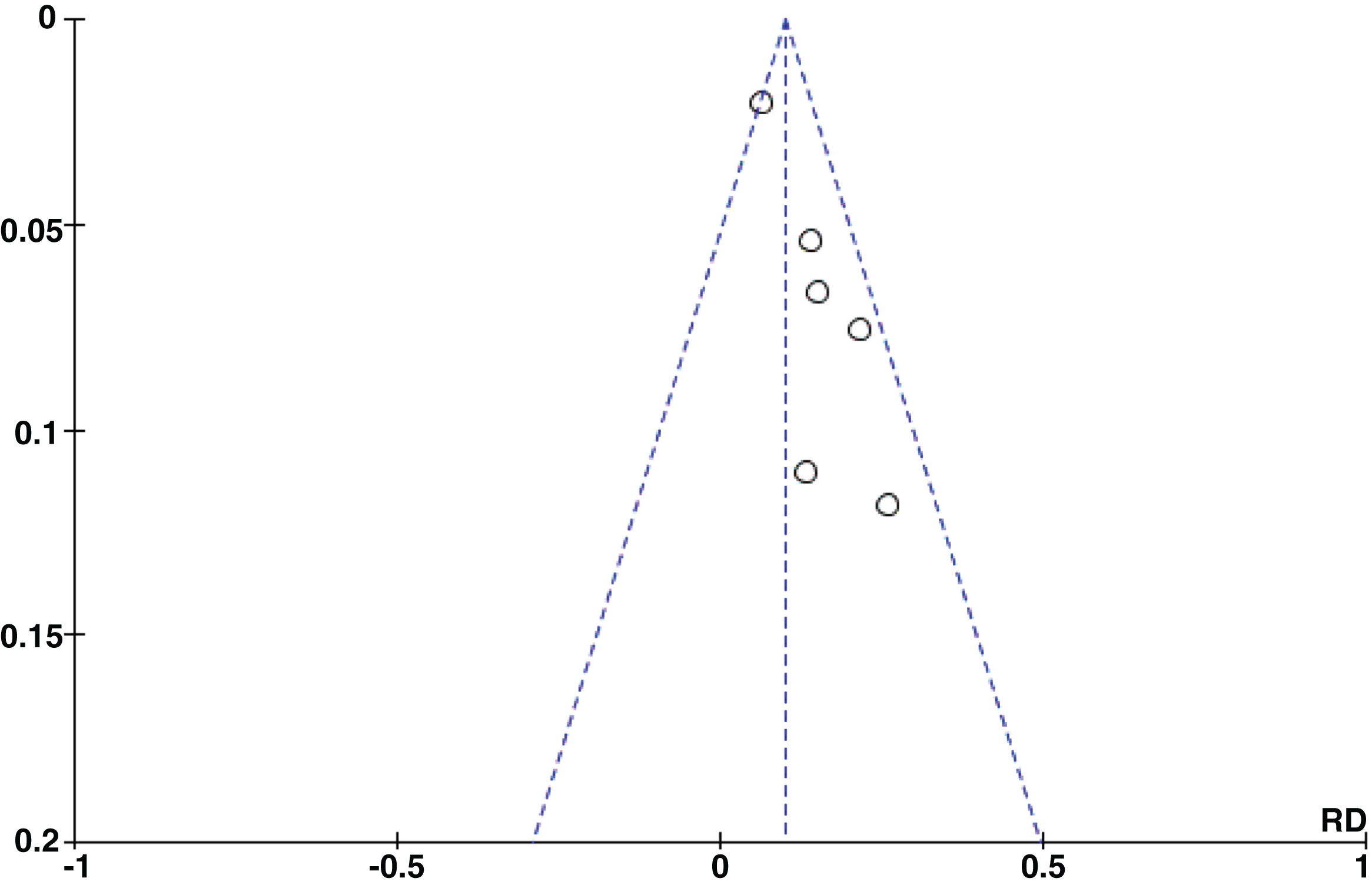
Se encontró un posible sesgo de publicación significativo a partir de la inspección de los gráficos de embudo (fig. 3) y la prueba de Egger (p=0,0053). Esto puede deberse a que el número de publicaciones incluidas en nuestro estudio fue muy reducido. En estos casos el Funnel plot y los test estadísticos pierden potencia.
Riesgo de sesgo de los estudios incluidosLas figuras 4 y 5 muestran los riesgos de sesgo para los estudios de cohorte prospectivos y para los ensayos controlados, respectivamente. El sesgo ha sido juzgado como bajo para el estudio de Fehlings et al., moderado para los estudios de Peng Du et al., Moreau et al. y Dvorak et al., y alto para el estudio de Wilson et al. En cuanto a los ensayos controlados el riesgo de sesgo ha sido considerado moderado para ambos estudios.
DiscusiónEn nuestra revisión hemos encontrado evidencia a favor de la descompresión precoz sobre la tardía en 6 estudios15,21. y beneficio en ambos grupos en un estudio20. En cuanto a la recuperación neurológica general, esta diferencia fue evidente en lesiones a nivel cervical y en lesiones incompletas, no estando claro en las lesiones de la región torácica y toracolumbar, y en lesiones completas ASIA grado A.
En otras revisiones sistemáticas previas, como la de Hsieh YL et al.26 quienes incluyeron 26 estudios, informaron que el tiempo de corte en descompresión precoz fue un moderador significativo del efecto, y que si esta se realizaba antes de las 8 a 12h posteriores a la lesión medular se asociaba con mayores beneficios. Sin embargo, concluyen que falta evidencia de calidad.
En otra revisión realizada por Yousefifard M. et al.27 encontraron que la descompresión quirúrgica realizada dentro de las 24h posteriores a la lesión se asoció a tasas significativamente más bajas de complicaciones posoperatorias. Sin embargo, a diferencia de nuestra revisión (exclusiva de estudios prospectivos), ellos incluyen series de casos y estudios retrospectivos (12 de 24 estudios incluidos) y además tuvieron heterogeneidad en cuánto a la definición de descompresión precoz.
Cabe destacar también, el análisis combinado de datos de pacientes individuales, derivada de 4 fuentes multicéntricas prospectivas e independientes de Badhiwala J et al.28 En este análisis se informa que los pacientes que se sometieron a una descompresión quirúrgica precoz experimentaron una mayor recuperación que los pacientes que se sometieron a una cirugía de descompresión tardía, un año después de la lesión medular, y concluyen que las primeras 24-36h después de la lesión parecen representar una ventana de tiempo crucial para lograr una recuperación neurológica óptima con cirugía descompresiva después de una lesión medular aguda.
El tratamiento quirúrgico en pacientes con lesión medular traumática en los que persiste una compresión medular, tiene como objetivo disminuir la extensión de la lesión medular secundaria que aparece tras la lesión medular primaria asociada al traumatismo raquimedular. Se enmarcaría, por tanto, dentro de las estrategias de neuroprotección tras una lesión medular2,29.
En lesiones con sección medular completa, la descompresión precoz puede no tener sentido, pero hay que tener en cuenta que, la mayoría de las lesiones medulares son por compresión y de localización cervical (51% en nuestro entorno) con una discapacidad tan grave como una tetraplejia como secuela2. Por lo tanto, cualquier esfuerzo por mitigar el daño neurológico final en estos pacientes debe ser tenido en cuenta y analizado.
Existen diversos factores que determinan la gravedad del daño de la médula espinal durante un traumatismo espinal. Entre ellos, la magnitud del daño inicial, conocido como «daño primario» que influye en la severidad de la lesión y la extensión del compromiso neurológico. A mayor energía del trauma inicial, mayor es el proceso inflamatorio medular y la disrupción de la microvasculatura, que conduce a mayor edema y liberación de citoquinas pro apoptóticas30.
Tras este daño inicial, existe una «lesión secundaria», determinada por una respuesta inflamatoria posterior, que puede conducir a un daño neurológico definitivo. El objetivo del tratamiento quirúrgico en la lesión medular aguda es atenuar la cascada del daño secundario, con el objetivo de permitir una mejoría del cuadro neurológico31.
En este sentido, desde los resultados obtenidos por el estudio STASCIS18 donde se demostró que los pacientes sometidos a descompresión precoz tenían mejor recuperación neurológica respecto a los pacientes con descompresión tardía a 6 meses del tratamiento, múltiples estudios fueron sumando evidencia a dicha recomendación17,32–35. Ter Vengel PV et al.4 analizaron la recuperación neurológica luego de descompresión precoz y tardía en pacientes con lesión cervical completa e incompleta y observaron una mayor mejoría en pacientes con lesión incompleta que en pacientes con lesión completa.
Sin embargo, otros estudios han mostrado resultados similares entre descompresión precoz y tardía20. En un estudio aleatorizado, se observó mejoría neurológica en ambos grupos, sin diferencias significativas. Este estudio tiene como limitación un número relativamente bajo de pacientes con 16 en el grupo de descompresión temprana y 19 en el grupo de descompresión tardía. Similares resultados fueron observados por Ter Vengel PV et al.4 en pacientes con lesión torácica sometidos a descompresión precoz versus tardía.
Debilidades de los estudios incluidosComo debilidades del estudio de Fehlings MG et al.18 observamos que el grupo de cirugía precoz incluyó pacientes con una edad media ligeramente inferior y contenía una proporción significativamente mayor de pacientes con un grado de lesión inicial más grave en comparación con el grupo tardío. Además, la naturaleza no aleatoria de la muestra nos da una posibilidad de sesgo de selección.
En cuanto al estudio de Bourassa-Moreau E et al.15 el pequeño tamaño de cohorte es una limitación de este estudio (53 pacientes). Otra limitación se relaciona con la duración variable y relativamente corta del seguimiento para evaluar la recuperación neurológica (152,4±37,3 días).
Como debilidad en el trabajo de Du JP et al.16, encontramos que no se utilizaron métodos de aleatorización y doble ciego, por lo que no se pueden evitar algunos sesgos potenciales. Los análisis de subgrupos pueden diluir la diferencia significativa entre la cohorte precoz y tardía, lo que agregaría cierto sesgo a los hallazgos. Las cirugías fueron realizadas por diferentes cirujanos senior. Las variaciones en el manejo y la evaluación del paciente podrían dar lugar a las diferencias observadas en los resultados.
En el estudio de Rahimi-Movaghar V et al.20 el número de complicaciones fue alto (11 pacientes) en relación a su serie corta.
Como debilidades del estudio de Wilson JR et al.17 los autores expresaron que existen diferencias entre las 2 cohortes, sobre todo con respecto al estado neurológico preoperatorio, con la mayoría de los pacientes en el grupo de cirugía precoz ASIA grado A y la mayoría de los pacientes en el grupo de cirugía tardía ASIA grado D. Y no recopilaron prospectivamente datos a nivel neurológico al alta de rehabilitación.
Un posible sesgo en el estudio de Dvorak MF et al.19 fue atribuir la mejoría en la recuperación de la puntuación motora a la intervención quirúrgica cuando puede deberse simplemente a la evolución natural de la lesión medular incompleta. Otra fuente potencial de sesgo de este estudio fue la selección preferencial de participantes con lesión medular incompleta para la cirugía precoz.
La solidez general de la evidencia de que la descompresión quirúrgica precoz tenga mejoras clínicamente significativas en el estado neurológico (mejoría ≥2 grados de ASIA) en cualquier periodo de seguimiento fue «baja» a «muy baja».
Al igual que Fehlings MG et al.32, creemos que existen muchas limitaciones en la evidencia científica actual, por ejemplo la heterogeneidad entre los estudios (población, gravedad y nivel de lesión); número relativamente bajo de pacientes en algunos estudios, falta de consistencia de los hallazgos de resultados la ser estudios únicos, no poder detectar diferencias en las tasas de complicaciones en los cohortes quirúrgicos por falta de poder estadístico, estos datos se deberían tomar en cuenta para planificar investigaciones futuras sobre el tema. En esa guía práctica32, los autores sugieren que la cirugía precoz se ofrezca como una opción para pacientes adultos con lesión medular aguda, independientemente del nivel con grado de recomendación «débil».
Otro elemento importante que influye en la selección de pacientes es el tiempo en el transporte desde el momento de la lesión hasta el hospital de nivel para la resolución del cuadro, asociado a todos los matices que conlleva realizar la cirugía descompresiva de «urgencia» (tanto logísticos como de materiales quirúrgicos a utilizar para la estabilización). En este sentido, sería importante la creación en nuestro país de una organización sanitaria adecuada (similar a la Organización Nacional de Trasplantes o a los Códigos Ictus, que tan buen resultado han demostrado) que permita el traslado rápido de estos pacientes desde el lugar del accidente a un hospital de tercer nivel donde se pueda realizar la valoración inicial y la cirugía de descompresión en el menor tiempo posible.
LimitacionesNuestro estudio tiene limitaciones y fortalezas. Las limitaciones de esta revisión están directamente relacionadas a las limitaciones de los estudios individuales incluidos, los cuales fueron discutidos previamente y están relacionados con el número de pacientes, el posible sesgo de selección del tratamiento (mayor proporción de pacientes jóvenes en el grupo de descompresión precoz), utilización de corticoides y heterogeneidad del seguimiento. También es importante mencionar que no hemos registrado el protocolo de la revisión en PROSPERO, pudiendo existir similitud con otras revisiones, sin embargo, consideramos que nuestra revisión constituye la más actualizada sobre el tema en cuestión. Además, encontramos posible sesgo de publicación, demostrado por el test de Egger (p=0,0053), lo cual podría deberse al bajo número de estudios incluidos en el metaanálisis.
Como fortalezas se destacan la calidad de los trabajos incluidos en nuestra revisión, con 2 estudios prospectivos aleatorizados, y el resto de estudios de cohorte prospectivos. Como la calidad de una revisión está directamente relacionada a la calidad de los estudios incluidos, consideramos que esta revisión sistemática cumple con los criterios de calidad que permiten sostener los resultados obtenidos.
Finalmente, a pesar que la bibliografía es fundamentalmente de publicaciones en idioma inglés, a nuestro entender, esta es la primera revisión sistemática y metaanálisis sobre este tema realizada en español.
ConclusionesExiste evidencia científica para recomendar la descompresión precoz en las primeras 24h tras la lesión medular traumática, al mejorar la recuperación neurológica final. Estos resultados son más evidentes en lesiones cervicales e incompletas, no estando clara la eficacia en lesiones toracolumbares y completas.
Si bien existe un sesgo de selección de pacientes en la mayoría de los estudios incluidos, en términos generales, la evidencia actual sugiere un efecto beneficioso de la descompresión quirúrgica precoz sobre la tardía y debe recomendarse siempre que las condiciones del paciente y el hospital permitan hacerlo con seguridad.
Nivel de evidenciaNivel de evidencia I.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.