La infección de localización quirúrgica (ILQ) representa el 30% de todas las causas de infecciones relacionadas con la atención sanitaria (IRAS), siendo una de las complicaciones más temidas en pacientes quirúrgicos. Se estimó el exceso de costes directos de la ILQ mediante un estudio de casos y controles emparejado y anidado en una cohorte, en un hospital de agudos en España (Hospital Universitario Ramón y Cajal).
Material y métodoLos casos fueron pacientes que desarrollaron un primer episodio de ILQ según los criterios establecidos por el National Healthcare Safety Network de los CDC. Los controles fueron emparejados a los casos en una razón de 1:1, teniendo en cuenta la clasificación de la American Society of Anesthesiologists, la edad, el sexo, la fecha de la cirugía y el diagnóstico principal.
ResultadosEste estudio encontró que la infección en reemplazo de cadera incrementó los costes directos en un 134%. Asimismo, el exceso de costes debido a la infección causada por Staphylococcus aureus resistente a la meticilina fue 69% mayor que el exceso de costes debido a las infecciones causadas por otros microorganismos.
ConclusionesLa ILQ después de reemplazo de cadera sigue siendo una complicación costosa desde la perspectiva del hospital. Los costes debidos a la ILQ pueden ser utilizados para priorizar intervenciones preventivas de vigilancia y control de las infecciones relacionadas con la atención sanitaria.
Surgical site infection (SSI) represents 30% of all causes of health care–associated infection (HAI) and is one of the most dreaded complications in surgical patients. We estimated the excess direct costs of SSI using a matched nested case-control study in acute-term care at Ramon y Cajal University Hospital in Spain.
Material and methodCases were patients who developed a first episode of SSI according to the criteria established by the CDC's National Healthcare Safety Network. Controls were matched to cases in 1:1 ratio taking into account the American Society of Anesthesiologists score, age, sex, surgery date, and principal diagnosis.
ResultsThis study found that infection in hip replacement increased direct costs by 134%. Likewise, the excess cost due to the infections caused by methicillin resistant Staphylococcus aureus was 69% higher than the excess cost attributable to infections caused by other microorganisms.
ConclusionsSSI after hip replacement continues to be a costly complication from the hospital perspective. Costs due to SSI can be used to prioritise preventive interventions to monitor and control HAI.
En España la infección relacionada con la asistencia sanitaria (IRAS), o infección nosocomial, constituye la segunda causa de eventos adversos atribuibles a la hospitalización, siendo la infección de localización quirúrgica (ILQ) el 30% de todas las causas de IRAS1. La ILQ es una de las complicaciones más temidas en pacientes quirúrgicos. Las tasas de infección varían ampliamente según el tipo de procedimiento analizado2,3, afectando al 3,5% de los pacientes intervenidos de artroplastia de cadera en España4. Según una reciente revisión, dependiendo del tipo de procedimiento quirúrgico, la mediana del coste atribuible a la ILQ oscila entre 2.342 dólares americanos (US$) y 38.554US$ por ingreso, con una prolongación de la estancia hospitalaria entre 6 y 14 días de mediana5. Alfonso et al.6 estimaron que el coste secundario a la ILQ fue de 10.232US$ por paciente en un hospital español, de los cuales el 37% fue debido a la prolongación de la estancia. El objetivo de este estudio es cuantificar el exceso de costes directos por infección de la herida quirúrgica en artroplastia de cadera mediante un diseño de casos y controles emparejado.
Material y métodosÁmbito y diseño del estudioEl estudio fue llevado a cabo en el Hospital Universitario Ramón y Cajal, centro público de Madrid (España). Con 1.090 camas funcionantes, el hospital realiza alrededor de 34.000 ingresos y 32.000 intervenciones quirúrgicas cada año. Entre el 1 de enero de 2005 y el 31 de diciembre de 2011 los pacientes admitidos en el Servicio de Cirugía Ortopédica y Traumatología para reemplazo de cadera, identificada por la Clasificación internacional de enfermedades, novena revisión, con los códigos: 00.70-00.73, 00.85-00.87, 81.51-81.53, fueron seguidos prospectivamente por el sistema de vigilancia de la infección nosocomial Indicadores clínicos de mejora continua de la calidad.
Fuente de datos y variablesEl sistema de vigilancia de la infección nosocomial Indicadores clínicos de mejora continua de la calidad dispone de un equipo de trabajo perteneciente al servicio de medicina preventiva del hospital, conformado por al menos un médico epidemiólogo y una o más enfermeras especializadas en esta área, quienes visitan las unidades de traumatología al menos cada 2 días para la recogida de los datos a partir de la fecha de la cirugía hasta que el paciente es dado de alta, incluyendo cualquier reingreso por infección durante el primer año después de la colocación del implante. Para tal fin la red cuenta con un formato propio de recogida de datos enlazado a un programa creado para el procesamiento y análisis de estos. La fuente de información fueron las historias clínicas, junto con la información directa facilitada por los médicos y personal de enfermería, el informe quirúrgico y los resultados de cultivos y análisis de laboratorio microbiológico.
En cada paciente se recogió información relacionada con su edad, sexo, diagnóstico principal de ingreso, tipo de cirugía (urgente vs. programada), tipo de artroplastia, clasificación de la American Society of Anesthesiologists (ASA), duración del procedimiento, grado de contaminación de la cirugía, adecuación de la profilaxis antibiótica prequirúrgica, agente etiológico, profundidad de la infección, días de estancia hospitalaria, costes y mortalidad. La profilaxis antibiótica se consideró adecuada si el antimicrobiano utilizado fue el recomendado en las guías del hospital (cefazolina, amoxicilina/ácido clavulánico o vancomicina en los alérgicos a los betalactámicos) y su duración no se prolongó más de 24h después de la cirugía, acorde a los protocolos del comité de infecciones del hospital.
ParticipantesLos casos fueron los pacientes que dentro de la cohorte desarrollaron una ILQ, definida según los criterios propuestos por el NHSN7. Solo el primer episodio de infección fue considerado elegible. Los controles fueron seleccionados entre quienes no se detectó una ILQ durante el ingreso, ni reingresaron por esta causa, y emparejados 1:1 con cada uno de los casos teniendo en cuenta aquellos factores que podían influir en la prolongación de la estancia y en los costes. El emparejamiento se hizo de forma jerarquizada, de acuerdo al siguiente orden, y teniendo en cuenta que solo el primer criterio de selección fue obligatorio: clasificación ASA, edad±5 años, sexo, fecha de la cirugía±2 semanas y diagnóstico principal de ingreso. Se excluyeron del estudio aquellos pacientes en los que se indicó una artroplastia de revisión por aflojamiento aséptico, puesto que esta complicación puede ocultar una infección latente que aún no es evidente desde un punto de vista clínico. La selección de los casos y sus controles no se restringió a los sobrevivientes. Si después de hacer la selección se obtuvo más de un control para un determinado caso, se seleccionó uno de ellos al azar.
Costes y estancia hospitalariaLos costes fueron calculados desde la perspectiva del hospital, y correspondieron a los costes directos generados por cada paciente durante el tiempo que permaneció ingresado, incluyendo los reingresos por infección. Los recursos contabilizados abarcaron los costes del servicio de cirugía traumatológica, los costes de utilización de otros servicios del hospital y los costes estructurales (tabla 1). Los costes fueron expresados en euros (€) y corregidos por la inflación con el índice de precios al consumo del Instituto Nacional de Estadística de España8, teniendo en cuenta la fecha de la cirugía del último paciente incluido. El exceso de costes atribuibles a la ILQ fue calculado como la mediana de las diferencias para cada uno de los pares de casos y controles. Finalmente, el exceso de coste fue convertido a US$ usando la paridad del poder adquisitivo publicada por la Organización para la Cooperación y el Desarrollo Económicos para 20119. La fuente de información de los costes fue la Unidad de Contabilidad Analítica del hospital. Al igual que el exceso de costes, el cálculo del exceso de estancia hospitalaria consideró los reingresos por infección y fue obtenido mediante la mediana de las diferencias de estancia entre cada uno de los pares de casos y controles emparejados. Las mediciones incluyeron tanto la estancia hospitalaria total, como la estancia postoperatoria atribuibles a la ILQ.
Estructura de costes directos, cirugía traumatológica hospitalización
| Costes del servicio de cirugía traumatológica |
| Costes de personal |
| Facultativos |
| No sanitarios |
| Residentes |
| Costes de funcionamiento |
| Prótesis e implantes |
| Productos farmacéuticos |
| Suministros informáticos y de oficina |
| Energía eléctrica, agua, gas y otros combustibles |
| Amortización de instalaciones técnicas y equipos para proceso de información |
| Costes de utilización de otros servicios |
| Admisión |
| Urgencias |
| Hospitalización (unidad de enfermería) |
| Quirófanos |
| Anestesia y reanimación |
| Medicina intensiva hospitalización |
| Interconsultas a rehabilitación, fisioterapia, psiquiatría, neurología, otros |
| Microbiología |
| Laboratorio clínico (bioquímica, hematología, inmunología, otros) |
| Radiología, endoscopias y ecografías |
| Anatomía patológica y citología |
| Banco de huesos y sangre |
| Otros (cocina, limpieza del hospital, archivo) |
| Costes estructurales |
| Atención al paciente |
| Dirección médica |
| Auxiliares administrativos |
| Gerencia |
| Medicina preventiva |
| Otros (edificio hospital general, servicios religiosos) |
La descripción de las variables se llevó a cabo teniendo en cuenta su clasificación en numéricas y categóricas, en las primeras se calculó la mediana y los percentiles 25 y 75 (p25 y p75). Para las variables categóricas se obtuvieron las frecuencias absolutas y porcentajes en cada categoría de la variable. Casos y controles fueron comparados mediante la prueba no paramétrica de la suma de rangos con signo de Wilcoxon en las variables numéricas, y mediante la prueba de Mantel-Haenszel para datos pareados en las categóricas. Todo el análisis estadístico se llevó a cabo con significación de 5% usando del programa estadístico Stata, versión 11.0.
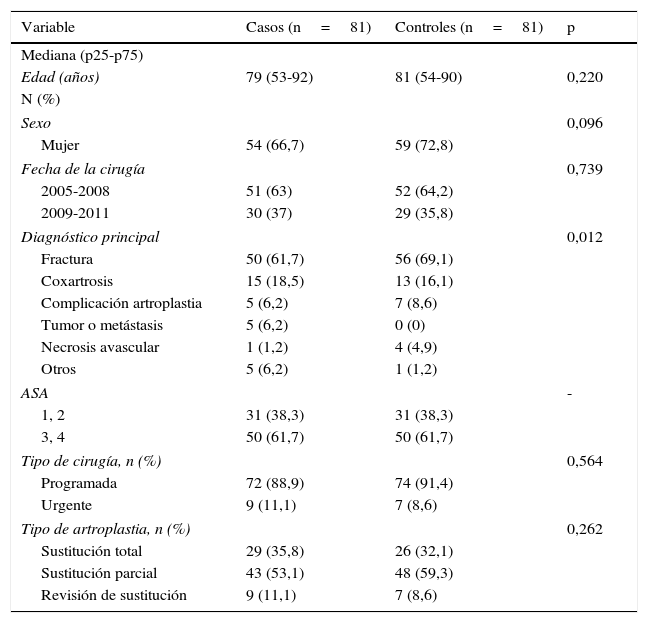
ResultadosParticipantesEntre el 1 de enero de 2005 y el 31 de diciembre de 2011 86ILQ ocurrieron en 85 (3,6%) de los 2.378 pacientes intervenidos de artroplastia de cadera en nuestro hospital. El número de procedimientos realizados fue de 2.582, para una tasa de infección del 3,3%. Cuatro pacientes con infección fueron intervenidos por aflojamiento aséptico; por lo tanto, 81 casos y 81 controles fueron considerados en el análisis. Las características sociodemográficas de casos y controles son mostradas en la tabla 2. La fractura de cadera fue el motivo más común para el reemplazo articular en ambos grupos y la artroplastia parcial el tipo de recambio más frecuente. Durante el ingreso el 4,9% de los casos y el 3,7% de los controles fallecieron.
Variables sociodemográficas y de emparejamiento de casos y controles
| Variable | Casos (n=81) | Controles (n=81) | p |
|---|---|---|---|
| Mediana (p25-p75) | |||
| Edad (años) | 79 (53-92) | 81 (54-90) | 0,220 |
| N (%) | |||
| Sexo | 0,096 | ||
| Mujer | 54 (66,7) | 59 (72,8) | |
| Fecha de la cirugía | 0,739 | ||
| 2005-2008 | 51 (63) | 52 (64,2) | |
| 2009-2011 | 30 (37) | 29 (35,8) | |
| Diagnóstico principal | 0,012 | ||
| Fractura | 50 (61,7) | 56 (69,1) | |
| Coxartrosis | 15 (18,5) | 13 (16,1) | |
| Complicación artroplastia | 5 (6,2) | 7 (8,6) | |
| Tumor o metástasis | 5 (6,2) | 0 (0) | |
| Necrosis avascular | 1 (1,2) | 4 (4,9) | |
| Otros | 5 (6,2) | 1 (1,2) | |
| ASA | - | ||
| 1, 2 | 31 (38,3) | 31 (38,3) | |
| 3, 4 | 50 (61,7) | 50 (61,7) | |
| Tipo de cirugía, n (%) | 0,564 | ||
| Programada | 72 (88,9) | 74 (91,4) | |
| Urgente | 9 (11,1) | 7 (8,6) | |
| Tipo de artroplastia, n (%) | 0,262 | ||
| Sustitución total | 29 (35,8) | 26 (32,1) | |
| Sustitución parcial | 43 (53,1) | 48 (59,3) | |
| Revisión de sustitución | 9 (11,1) | 7 (8,6) | |
La calidad del emparejamiento fue de un 96,3% para la edad, 88,9% para el sexo y 80,3% para el diagnóstico principal de ingreso. La clasificación ASA fue la variable mejor emparejada (100%), mientras que el emparejamiento por la fecha de la cirugía fue del 49,4%. La mediana de las diferencias entre las fechas de las cirugías de los casos y sus controles fue 15 días (p25-p75: 8-202 días).
Características de la cirugíaLa mediana de duración de la cirugía fue 105min (p25-p75: 80-150min) en los casos y 90min (p25-p75: 60-120min) en los controles. Todas las intervenciones fueron limpias o limpia-contaminadas. La profilaxis antibiótica prequirúrgica fue administrada en 80 (97,4%) casos e igual número de controles, siendo adecuada en elección y duración en el 25% de los casos y controles. La principal causa de inadecuación de la profilaxis fue su duración; en el 75% de los grupos se prolongó por más de 24h después del cierre de la incisión.
Infección de localización quirúrgicaLa mediana del tiempo transcurrido entre la cirugía y el diagnóstico de infección de la herida fue de 16 días (p25-p75: 13-27 días). De los 81 casos 76 (93,8%) ocurrieron en los primeros 90 días de la implantación de la prótesis. La infección de órgano-espacio fue la localización más común en el 44,4% de los casos, seguida por la infección superficial (32,1%) y profunda (23,5%).
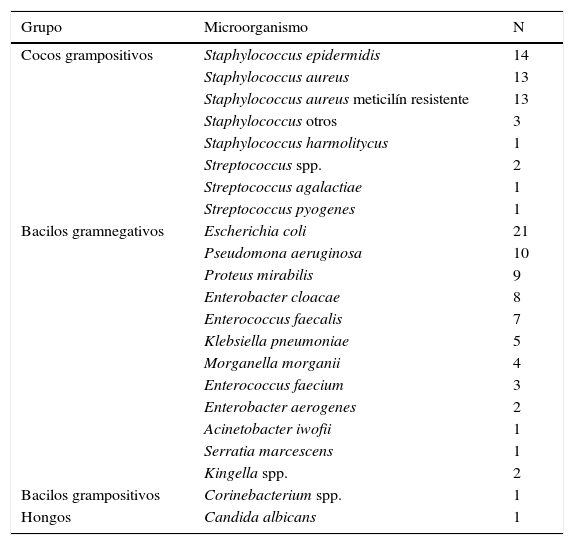
El agente etiológico fue identificado en el 96,3% (78) de los casos, siendo la etiología polimicrobiana la causa más común de infección (57,7%). Entre las infecciones de etiología única (33), los cocos grampositivos y los bacilos gramnegativos fueron la causa en el 63,6% y 30,3%, respectivamente. El Staphylococcus aureus meticilín resistente (SARM) estuvo involucrado en el 16,7% (13) de los cultivos positivos (tabla 3).
Microorganismos identificados en los 78 casos de ILQ con cultivos positivos
| Grupo | Microorganismo | N |
|---|---|---|
| Cocos grampositivos | Staphylococcus epidermidis | 14 |
| Staphylococcus aureus | 13 | |
| Staphylococcus aureus meticilín resistente | 13 | |
| Staphylococcus otros | 3 | |
| Staphylococcus harmolitycus | 1 | |
| Streptococcus spp. | 2 | |
| Streptococcus agalactiae | 1 | |
| Streptococcus pyogenes | 1 | |
| Bacilos gramnegativos | Escherichia coli | 21 |
| Pseudomona aeruginosa | 10 | |
| Proteus mirabilis | 9 | |
| Enterobacter cloacae | 8 | |
| Enterococcus faecalis | 7 | |
| Klebsiella pneumoniae | 5 | |
| Morganella morganii | 4 | |
| Enterococcus faecium | 3 | |
| Enterobacter aerogenes | 2 | |
| Acinetobacter iwofii | 1 | |
| Serratia marcescens | 1 | |
| Kingella spp. | 2 | |
| Bacilos grampositivos | Corinebacterium spp. | 1 |
| Hongos | Candida albicans | 1 |
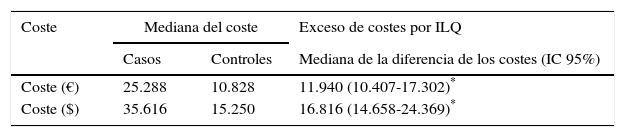
En los 162 pacientes del estudio la mediana de la diferencia en la estancia hospitalaria total entre casos y controles emparejados fue de 33 días, indicando que en mediana, la estancia de los casos fue 33 días mayor que en los controles (tabla 4). Asimismo, la mediana de la diferencia de los costes hospitalarios directos entre casos y controles fue de 16.816US$, indicando que en mediana, el coste de los casos fue mayor que en los controles (tabla 5).
Tiempo de estancia hospitalaria de los casos y los controles emparejados
Costes directos de los casos y los controles emparejados
| Coste | Mediana del coste | Exceso de costes por ILQ | |
|---|---|---|---|
| Casos | Controles | Mediana de la diferencia de los costes (IC 95%) | |
| Coste (€) | 25.288 | 10.828 | 11.940 (10.407-17.302)* |
| Coste ($) | 35.616 | 15.250 | 16.816 (14.658-24.369)* |
El coste es dado en euros (€) y dólares americanos ($) de 2011.
Este estudio confirma que la ILQ posterior al reemplazo de cadera incrementa la estancia hospitalaria y los costes directos. Comparado con los controles, la estancia hospitalaria de los casos se prolongó en un 176%, mientras que los costes aumentaron en un 134%.
Varios factores relacionados con los costes, tales como el tipo de microorganismo causante de la infección, la profundidad de la misma y el diseño del estudio podrían explicar el exceso de costes observados. Este estudio encontró que el SARM fue una causa importante de ILQ en pacientes con reemplazo de cadera, con un exceso de costes debido a la infección por este microorganismo un 69% mayor que al exceso de costes atribuible a la infección por otros microorganismos. Estudios previos han observado que algunos microorganismos como el SARM son causa de infecciones de la herida quirúrgica, que han sido asociadas con mayor estancia hospitalaria y costes que otros microorganismos, independiente del tipo de cirugía10–12. Del mismo modo, las infecciones profundas y de órgano/espacio han sido asociadas a costes mayores11. En nuestro estudio, esta última localización fue la más común, representando casi la mitad de los casos de la muestra. Asimismo, aspectos metodológicos como el diseño del estudio parecen influir en el efecto de la infección de la herida sobre la estancia y los costes. En una revisión del coste de la ILQ, los estudios de grupos emparejados tendieron a informar estancias hospitalarias y costes mayores, comparado con los estudios de grupos independientes13.
En España solo un estudio previo estimó el exceso de costes directos por ILQ en reemplazo de cadera en 20.573US$, basado en el coste medio de una cama-día en una unidad de ortopedia14. Nuestro estudio, basado en la contabilidad analítica del hospital, encontró un exceso de coste por infección menor, 16.816US$. No obstante, la magnitud del exceso de estancia hospitalaria total atribuible a la infección fue la misma en ambos estudios (33 días). Hallazgos similares habían sido observados previamente por Broex et al.13, quienes encontraron mayor consistencia entre los estudios que evaluaron el coste adicional por infección de la herida quirúrgica en cirugía ortopédica, comparado con aquellos que evaluaron los costes de este tipo de infección tras cirugía cardiotorácica.
Pocos estudios evaluando el exceso de estancia hospitalaria y costes por ILQ en cirugía ortopédica han sido publicados fuera de España, mostrando además una gran heterogeneidad en sus resultados. En 2 estudios publicados en EE. UU. y Reino Unido la mediana del incremento de estancia y costes osciló entre 7 y 35 días, y entre 12.581US$ y 20.563US$ por ingreso, respectivamente11,15. La menor consistencia de los resultados podría explicarse por variaciones importantes entre los estudios, los cuales fueron realizados en países con monedas y sistemas de financiación sanitaria diferentes.
Pese a que el emparejamiento permitió controlar la influencia que sobre la estancia hospitalaria y los costes tienen otros factores como la edad, el sexo, el diagnóstico principal y la clasificación ASA, no es posible asegurar que la magnitud del exceso de estancia y costes observados sean debidos solo a la infección de la herida quirúrgica, o si otras comorbilidades pudieron haber influido en los resultados obtenidos. Otra limitación fue que este estudio no incluyó los costes indirectos de la ILQ, tales como los costes intangibles, limitándose a los costes generados durante la hospitalización de los pacientes, excluyéndose los costes derivados de las infecciones que aparecieron fuera del hospital. Según Graves et al. el 67% de los costes directos por ILQ corresponden al periodo de hospitalización, mientras el 33% restante se deriva de la utilización de los servicios sanitarios extrahospitalarios16. No obstante, este estudio consideró los reingresos de pacientes en el cálculo del exceso de estancia hospitalaria y costes.
Este análisis representa el primer estudio de costes de la ILQ en artroplastia de cadera en España, calculado mediante la contabilidad analítica del hospital sin contabilizar otros costes debidos a los indirectos (incluyendo los intangibles). La estimación de los costes derivados de la infección nosocomial se ha convertido en un asunto de creciente interés en términos de economía de la salud. Los costes directos representan los costes reales del hospital debidos a lo gastado por el paciente, y generalmente los costes indirectos no se consideran en análisis de costes, por lo que el verdadero coste de la infección está subestimado. A pesar de estas limitaciones, los datos relativos a los costes directos proporcionan una estimación útil de los costes ocasionados al hospital como resultado de la ILQ y de los posibles ahorros derivados de su prevención. Una valoración y apreciación global de estos costes, a su vez, debe impulsar la asignación de recursos a programas diseñados para prevenir y controlar la ILQ. Nuestro estudio demuestra tanto la magnitud de los costes de personal y financieros asociados con ILQ, y los beneficios para los pacientes y el potencial ahorro que los hospitales podrían tener con la implantación y mantenimiento de programas de vigilancia y control de la infección.
En nuestros días los recursos son escasos, y en una situación como la actual, cuando el gasto sanitario sigue creciendo, este tipo de estudios adquiere mayor importancia. Esta información debería permitir que los recursos sanitarios se asignaran más eficientemente y fomentar la realización de estudios similares en otros hospitales para fortalecer el conocimiento del impacto económico de las infecciones, así como para confirmar la necesidad de potenciar las acciones en sistemas y programas de vigilancia y control de infecciones que son eficaces en la reducción de las tasas de ILQ.
Los resultados observados permiten concluir que la infección de la herida quirúrgica después de reemplazo de cadera continúa siendo una causa importante de prolongación de la estancia hospitalaria, y una complicación costosa desde el punto de vista del hospital. Tanto el exceso de estancia como de costes por ILQ pueden ser utilizados para priorizar intervenciones preventivas dirigidas a la vigilancia y al control de la infección nosocomial, y como indicadores del impacto de dichas intervenciones sobre el consumo de recursos relacionados con este tipo de infección.
Nivel de evidenciaNivel III.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.