El SARS-CoV-2 es un nuevo coronavirus identificado por primera vez en diciembre de 2019 en la ciudad de Wuhan, China, y este mismo por primera vez se identificó en el territorio colombiano el 6 de marzo de 2020. Para noviembre del 2020 había afectado a más de 47 millones de personas y causado más de un millón de muertes a nivel mundial. Se ha visto que las comorbilidades como la diabetes mellitus pueden asociarse con formas más severas de la enfermedad y mayor mortalidad. Las crisis hiperglucémicas hacen referencia a la cetoacidosis diabética o al estado hiperosmolar no cetósico las cuales pueden precipitarse por COVID-19. A continuación se presenta una serie de 15 pacientes que ingresaron por COVID-19 y, además, cursaron con crisis hiperglucémica en una institución de alto nivel de complejidad de la ciudad de Medellín, Colombia.
SARS-CoV-2, the novel coronavirus identified for the first time in December 2019 in the city of Wuhan, China was identified for the first time in the Colombian territory on March 6, 2020. By November 2020, it had affected more than 47 million people and caused more than a million deaths worldwide. It has been observed that comorbidities such as diabetes can be associated with more severe forms of the disease and higher mortality rates. Hyperglycaemic crisis, referring to diabetic ketoacidosis and hyperosmolar nonketotic state can be precipitated by COVID-19. The following describes the cases of 15 patients who were admitted for COVID-19 and also had a hyperglycaemic crisis in a hospital in Medellín, Colombia.
La enfermedad por coronavirus disease 2019 (COVID-19, por sus siglas en inglés) causada por el Severe Acute Respiratory Syndrome Coronavirus 2 (SARS-CoV-2, por sus siglas en inglés), fue identificada por primera vez en Wuhan, China en diciembre del 2019, y rápidamente se propagó globalmente, convirtiéndose en pandemia, y para noviembre del 2020 había afectado a más de 47 millones de personas y causado más de un millón de muertes a nivel mundial1.
Se ha observado que las comorbilidades como la diabetes mellitus, la hipertensión arterial y la enfermedad cardiovascular pueden asociarse con formas más graves de la enfermedad y mayor mortalidad1. Los pacientes diabéticos presentan una mayor probabilidad de ingresar en la unidad de cuidados intensivos (UCI) (17,6 vs. 7,8%; p=0,01)1, un riesgo 2,75 mayor de presentar enfermedad severa y riesgo de muerte de casi 2 veces comparado con pacientes no diabéticos2. Las implicaciones de la diabetes mellitus en los pacientes con infección por SARS-CoV-2 son de etiología multifactorial, incluyendo la mayor prevalencia de obesidad e hipertensión arterial entre los pacientes diabéticos un estado proinflamatorio basal, y el control glucémico de cada paciente. Asimismo, se ha evidenciado que no solo el antecedente de diabetes mellitus, sino también la hiperglucemia al ingreso en pacientes no diabéticos, puede llevar a un mayor riesgo de muerte, ingreso en la UCI y ventilación mecánica al compararlo con pacientes normoglucémicos (OR: 5,47; IC 95%: 1,56-19,82)3.
Los principales factores desencadenantes de una crisis hiperglucémica son las infecciones (especialmente neumonía e infecciones urinarias) y la no adherencia o suspensión abrupta de uso de insulina o medicamentos hipoglucemiantes4. Algunas causas menos comunes son infarto agudo de miocardio, pancreatitis y accidentes cerebrovasculares. Así como las demás infecciones, el SARS-CoV-2 se ha identificado como desencadenante de crisis hiperglucémicas, e incluso se encontró que cerca del 10% de los pacientes con diabetes mellitus y COVID-19 presentan hiperglucemia severa al ingreso, y de estos el 14% cumple criterios para cetoacidosis diabética5.
Teniendo en cuenta lo anterior, tanto la hiperglucemia como las crisis hiperglucémicas pueden presentarse con relativa frecuencia en los pacientes con COVID-19 y diabetes, bien sea preexistente o como comienzo de la enfermedad y consecuentemente ser el motivo de consulta al servicio de urgencias, diferente al cuadro respiratorio usualmente descrito. Sin embargo, la literatura al respecto aún es escasa. A continuación, se presentan los casos de 15 pacientes que ingresaron al servicio de urgencias con crisis hiperglucémica e infección confirmada por SARS-CoV-2 de forma concomitante.
Análisis estadísticoLas variables categóricas se expresaron con frecuencia absoluta y distribución porcentual. Las variables continuas fueron reportadas con medianas y su rango intercuartílico (RIC) o media y su desviación estándar (DE), según la distribución de los datos usando la prueba de Shapiro-Wilk.
Este reporte se realizó siguiendo las guías consensus-based clinical Case Reporting (CARE) Guideline Development.
Serie de casosEn una institución de tercer nivel de complejidad de la ciudad de Medellín con una capacidad aproximada de 178 camas hospitalarias incluyendo 30 camas en unidad de alta dependencia, ingresaron 15 pacientes con sintomatología respiratoria y Real Time Polimerase Chain Reaction (RT-PCR, por sus siglas en inglés) positiva para infección por SARS-CoV-2. Adicionalmente al ingreso se determinó que cursaron con crisis hiperglucémica.
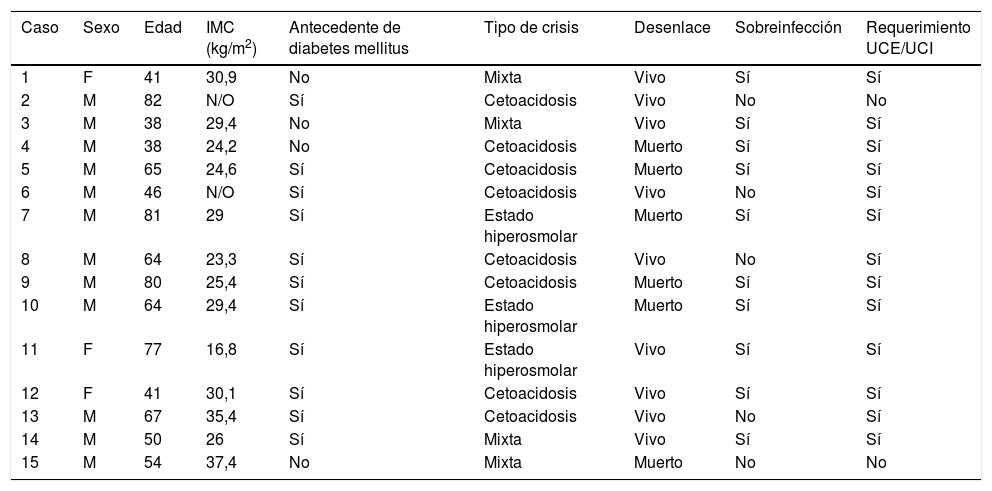
Las características clínicas se resumen en la tabla 1.
Características de los pacientes que presentaron crisis hiperglucémicas e infección por SARS-CoV-2
| Caso | Sexo | Edad | IMC (kg/m2) | Antecedente de diabetes mellitus | Tipo de crisis | Desenlace | Sobreinfección | Requerimiento UCE/UCI |
|---|---|---|---|---|---|---|---|---|
| 1 | F | 41 | 30,9 | No | Mixta | Vivo | Sí | Sí |
| 2 | M | 82 | N/O | Sí | Cetoacidosis | Vivo | No | No |
| 3 | M | 38 | 29,4 | No | Mixta | Vivo | Sí | Sí |
| 4 | M | 38 | 24,2 | No | Cetoacidosis | Muerto | Sí | Sí |
| 5 | M | 65 | 24,6 | Sí | Cetoacidosis | Muerto | Sí | Sí |
| 6 | M | 46 | N/O | Sí | Cetoacidosis | Vivo | No | Sí |
| 7 | M | 81 | 29 | Sí | Estado hiperosmolar | Muerto | Sí | Sí |
| 8 | M | 64 | 23,3 | Sí | Cetoacidosis | Vivo | No | Sí |
| 9 | M | 80 | 25,4 | Sí | Cetoacidosis | Muerto | Sí | Sí |
| 10 | M | 64 | 29,4 | Sí | Estado hiperosmolar | Muerto | Sí | Sí |
| 11 | F | 77 | 16,8 | Sí | Estado hiperosmolar | Vivo | Sí | Sí |
| 12 | F | 41 | 30,1 | Sí | Cetoacidosis | Vivo | Sí | Sí |
| 13 | M | 67 | 35,4 | Sí | Cetoacidosis | Vivo | No | Sí |
| 14 | M | 50 | 26 | Sí | Mixta | Vivo | Sí | Sí |
| 15 | M | 54 | 37,4 | No | Mixta | Muerto | No | No |
F: femenino; IMC: índice de masa corporal; M: masculino; N/O: no obtenido; UCE: unidad de cuidados especiales; UCI: unidad de cuidados intensivos.
La edad de los pacientes estaba en un rango entre 38 a 82 años con un promedio de 59 años. La razón de sexo fue de 4:1 a favor de los varones. Se observó que la mayoría de los pacientes se encontraba con índice de masa corporal en rango de sobrepeso, y el 26% de ellos con rango de obesidad. La totalidad de los pacientes tenían diabetes mellitus con un promedio de hemoglobina glicosilada (HbA1C) de 12,8%, de los cuales un 73% tenían conocimiento previo del antecedente y el 27% restante comenzaron con crisis hiperglucémica. Las principales comorbilidades presentadas por los pacientes fueron la hipertensión arterial, el fallo renal y la enfermedad pulmonar obstructiva crónica.
Al caracterizar las crisis hiperglucémicas, se encontró que la mayoría presentaron crisis cetoacidóticas, representando un 53%; y a su vez la mayoría de dichas crisis fueron clasificadas entre moderadas a severas.
El principal motivo del ingreso hospitalario fue la insuficiencia respiratoria aguda hipoxémica por COVID-19 (73%), con un promedio de estancia hospitalaria de 11,2 días.
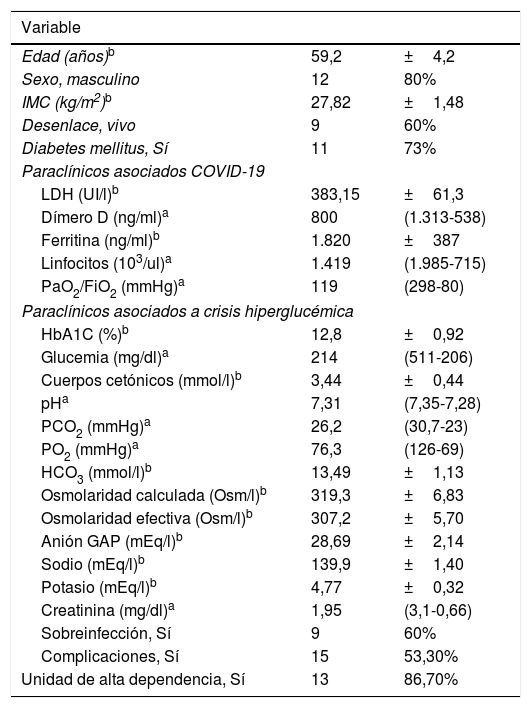
Se realizaron paraclínicos de ingreso con el fin de identificar factores de mal pronóstico de la enfermedad destacando la elevación en los niveles de LDH, la ferritina y el dímero D (tabla 2). En el transcurso de la atención de los pacientes, el 86% requirieron ingreso a unidad de alta dependencia y el 53% tuvieron complicaciones entre las que se destacaron lesión renal aguda, eventos trombóticos e isquemia intestinal. Del total de pacientes un 60% cursó con sobreinfección bacteriana. Como desenlace adverso fatal un 40% de los pacientes fallecieron.
Características clínicas y paraclínicas de los pacientes con crisis hiperglucémicos e infección por SARS-CoV-2 (n=15)
| Variable | ||
|---|---|---|
| Edad (años)b | 59,2 | ±4,2 |
| Sexo, masculino | 12 | 80% |
| IMC (kg/m2)b | 27,82 | ±1,48 |
| Desenlace, vivo | 9 | 60% |
| Diabetes mellitus, Sí | 11 | 73% |
| Paraclínicos asociados COVID-19 | ||
| LDH (UI/l)b | 383,15 | ±61,3 |
| Dímero D (ng/ml)a | 800 | (1.313-538) |
| Ferritina (ng/ml)b | 1.820 | ±387 |
| Linfocitos (103/ul)a | 1.419 | (1.985-715) |
| PaO2/FiO2 (mmHg)a | 119 | (298-80) |
| Paraclínicos asociados a crisis hiperglucémica | ||
| HbA1C (%)b | 12,8 | ±0,92 |
| Glucemia (mg/dl)a | 214 | (511-206) |
| Cuerpos cetónicos (mmol/l)b | 3,44 | ±0,44 |
| pHa | 7,31 | (7,35-7,28) |
| PCO2 (mmHg)a | 26,2 | (30,7-23) |
| PO2 (mmHg)a | 76,3 | (126-69) |
| HCO3 (mmol/l)b | 13,49 | ±1,13 |
| Osmolaridad calculada (Osm/l)b | 319,3 | ±6,83 |
| Osmolaridad efectiva (Osm/l)b | 307,2 | ±5,70 |
| Anión GAP (mEq/l)b | 28,69 | ±2,14 |
| Sodio (mEq/l)b | 139,9 | ±1,40 |
| Potasio (mEq/l)b | 4,77 | ±0,32 |
| Creatinina (mg/dl)a | 1,95 | (3,1-0,66) |
| Sobreinfección, Sí | 9 | 60% |
| Complicaciones, Sí | 15 | 53,30% |
| Unidad de alta dependencia, Sí | 13 | 86,70% |
HbA1C: hemoglobina glicosilada; HCO3: bicarbonato; IMC: índice de masa corporal; LDH: deshidrogenasa láctica; PCO2: presión arterial de dióxido de carbono; PO2: presión arterial de oxígeno.
Se presentan 15 casos de pacientes que ingresaron a una institución de alto nivel de complejidad cursando con crisis hiperglucémicas en contexto de enfermedad activa por COVID-19. Al analizar los datos se encuentra que la mayoría de los pacientes ya tenían previo antecedente de diabetes, sin embargo, hubo un 27% que comenzaron con crisis hiperglucémica, lo que sugiere a la infección por COVID-19 como un precipitante no despreciable.
Las crisis hiperglucémicas están fuertemente asociadas con la activación del sistema inmune innato secundario a un proceso infeccioso. Lo anterior sumado a la conocida liberación de citoquinas asociado a COVID-19 tiene un papel protagónico en la disregulación del funcionamiento de insulina y funcionamiento de los islotes pancreáticos4. Los mecanismos fisiopatológicos aún son inconclusos, pero se han propuesto varias teorías. La interacción entre SARS-CoV-2 y el sistema renina angiotensina aldosterona (SRAA) lo explica en gran medida. La enzima convertidora de angiotensina 2 (ECA2) está altamente expresada en los pulmones y páncreas, esta sirve como puerta de entrada para el SARS-CoV-2, y la expresión de dicha enzima se disminuye posterior a la endocitosis del complejo viral. Las posibles implicaciones de esta interacción repercuten en los siguientes efectos: en primera instancia, la entrada del virus a los islotes pancreáticos desencadena el daño directo a los islotes ß, adicionalmente, la regulación a la baja de la ECA2 posterior a la endocitosis del virus conlleva a un efecto antagónico de la angiotensina II, que impide la secreción adecuada de insulina4,6. Estos 2 factores pueden entonces contribuir al mal funcionamiento metabólico y convertirse en precipitantes de crisis hiperglucémicas.
Las crisis hiperglucémicas están significativamente asociadas a mayor morbimortalidad en pacientes con diabetes. En el caso de COVID-19 una reanimación hídrica agresiva para el manejo de la crisis hiperglucémica puede potencialmente desencadenar un síndrome de dificultad respiratoria aguda (SDRA), lo que es un desenlace potencialmente fatal. Por otra parte, se ha descrito que los pacientes con diabetes tienen mayor riesgo de complicaciones1,2: en este estudio el 86% requirieron traslado a la UCI y el 60% presentaron sobreinfección bacteriana asociada. Adicionalmente, se describe que los pacientes que comenzaron con diabetes mellitus en el contexto de COVID-19 tuvieron un riesgo mayor de gravedad del cuadro incluyendo necesidad de unidad de alta dependencia, hospitalización prolongada y muerte. Estos hallazgos concuerdan con lo observado en los casos reportados en este artículo8, donde los pacientes que comenzaron con diabetes el 50% tuvo desenlace adverso y fallecieron, comparado con un 36% del grupo de pacientes que ya tenían el antecedente. Llama la atención que el 75% de los pacientes que comenzaron con diabetes se sobreinfectaron en comparación con un 63% de los que ya tenían diabetes, característica importante descrita en pacientes no supervivientes a COVID-197.
Es ineludible la discusión acerca del papel que cumple el tratamiento con esteroides sistémicos en el contexto del paciente con COVID-19, y requerimiento de oxígeno como indicación para el inicio de estos, y a su vez si se consideran como posibles precipitantes de crisis hiperglucémicas. En un metaanálisis realizado por Liu et al.9, encuentran que la frecuencia en que los pacientes desarrollan hiperglucemia inducida por esteroide o diabetes extrapolado de otras enfermedades, fue de un 32,3 y 18,6%, respectivamente, aclarando que el tratamiento con esteroide en dicho estudio fue por más de un mes en todos los artículos incluidos. Está descrita la asociación entre el uso de esteroides e inducción de crisis hiperglucémica, sin embargo, se limita la evidencia a unos cuantos reportes de series de casos donde se describen pacientes que cursaron con cetoacidosis diabética o estado hiperosmolar no cetósico en su mayoría y que estuvieron en tratamiento con esteroides sistémicos de forma prolongada (>4 semanas) y no por ciclos cortos (7-10 días)10. Por lo cual en el caso de COVID-19, teniendo en cuenta que la totalidad de los pacientes incluidos en nuestro estudio no recibieron esteroide previo al ingreso hospitalario, podría cuestionar que el uso de esteroide haya sido precipitante de la crisis hiperglucémica y no su atribución al estado proinflamatorio intenso inducido por el virus.
ConclusiónLa infección por SARS-CoV-2 tiene varias complicaciones y manifestaciones clínicas, dentro de ellas se destaca el desarrollo de crisis hiperglucémicas, cuya coexistencia se reporta con un curso más agresivo de ambas entidades. Se requieren estudios epidemiológicos adicionales que busquen la asociación de estas 2 entidades, y que permitan al clínico modificar conductas terapéuticas en miras a la disminución de los desenlaces fatales.
Responsabilidades éticasSe prescinde del consentimiento informado por la naturaleza observacional y retrospectiva del estudio. El estudio fue aprobado por el Comité de Ética e Investigación Institucional de Universidad y Clínica CES previo a su sometimiento.
FinanciaciónLos autores declaran que el trabajo no recibió financiación de fuentes públicas, comerciales o entidades sin ánimo de lucro.
Conflicto de interesesLos autores declaran que no existe ningún potencial conflicto de interés relacionado con la publicación del artículo de investigación.