Investigar los síntomas miccionales posteriores a COVID-19 de las pacientes femeninas y su asociación con la vejiga hiperactiva (VH).
PacientesSe analizaron retrospectivamente 140 pacientes de entre 20 y 50 años que fueron hospitalizadas por COVID-19 y dadas de alta por en el Hospital Kartal Dr. Lutfi Kirdar entre los años 2021-2022, y 50 pacientes con antecedentes de COVID-19 entre 200 pacientes femeninas que se presentaron en la consulta externa de urología con síntomas relacionados con la VH. Para todas las pacientes se registró el diario vesical, la escala de puntuación de síntomas de vejiga hiperactiva (OABSS, por sus siglas en inglés), los valores de uroflujometría y el tiempo hasta la aparición de los síntomas de las pacientes sintomáticas. No se incluyeron en el estudio individuos libres de la enfermedad a efectos de control.
ResultadosSe observó que el 38% de las 140 pacientes hospitalizadas presentaba nuevos síntomas relacionados con la VH, y hubo una diferencia significativa en los valores del diario miccional, la OABSS y los valores de flujo máximo (Qmax) de la uroflujometría entre las pacientes sintomáticas y las no sintomáticas después del COVID-19 (p: 0,001). Hubo una diferencia significativa entre los valores del diario vesical y OABSS anteriores al COVID-19 (estimados) y posteriores al COVID-19 (actual) de todas las pacientes sintomáticas (con y sin hospitalización previa) (p: 0,001). Al comparar entre grupos, hubo una diferencia significativa entre el diario vesical post-COVID-19, los valores de la OABSS y el tiempo transcurrido hasta la aparición de los síntomas en las pacientes hospitalizadas y ambulatorias (p: 0,001).
ConclusionesEl COVID-19 puede estar asociado con urgencia/incontinencia urinaria de urgencia y VH en pacientes femeninas.
To investigate female patients’ post-COVID-19 voiding symptoms and to research how they relate to overactive bladder (OAB).
PatientsOne hundred and forty patients aged 20-50 years who were hospitalised and discharged due to COVID-19 at Kartal Dr. Lütfi Kırdar City Hospital between 2021 and 2022 and 50 patients with a history of COVID-19 among two hundred female patients who presented to the urology outpatient clinic with symptoms related to OAB were retrospectively analysed. Bladder diary, overactive bladder symptom score (OABSS), uroflowmetry values and time of onset of symptoms of symptomatic patients were recorded for all patients. Disease-free individuals for control purposes were not included in the study.
ResultsIt was observed that 38% of 140 hospitalized patients had a symptomatic change related to OAB, and there was a significant difference in voiding diary, OABSS, and uroflowmetry Qmax values between symptomatic and non-symptomatic patients after COVID-19 (p: 0.001). There was a significant difference between the pre-COVID-19 (estimated) and post-COVID-19 (current) voiding diary and OABSS values of all symptomatic patients (with and without a history of hospitalization) (p: 0.001). When these two groups were compared with each other, there was a significant difference between the post-COVID-19 voiding diary, OABSS values, and the meantime to the onset of symptoms in inpatients and outpatients (p: 0.001).
ConclusionCOVID-19 may be associated with urgency/urge incontinence and overactive bladder in female patients.
Según la International Continence Society (ICS), el síndrome de vejiga hiperactiva (VH) se define como «urgencia urinaria, normalmente acompañada de frecuencia miccional aumentada y nicturia, con o sin incontinencia urinaria de urgencia (IUU), en ausencia de una infección del tracto urinario (ITU) o de otras enfermedades»1. Para diagnosticar la VH se aconseja completar un diario vesical de al menos 3 días. Se ha informado de que, a menos que haya un patrón neurogénico, el estudio urodinámico no afecta a los resultados del tratamiento en pacientes con VH2. Para el tratamiento se aconseja especialmente el entrenamiento de los músculos del suelo pélvico (EMSP), los fármacos anticolinérgicos y la electroestimulación transcutánea del nervio tibial (ETNTP)3.
El virus del COVID-19 (enfermedad por coronavirus 2019) se ha propagado rápidamente desde el año 2019. El tipo causante es el género betacoronavirus SARS-CoV2, que incluye el SARS-CoV y el MERS-CoV4. Los síntomas habituales incluyen mialgia, diarrea y pérdida del gusto y el olfato, y se ha demostrado que puede provocar la muerte en casos de comorbilidad5. Desde el punto de vista urológico, el COVID-19 se asocia más a disfunción testicular y renal, y rara vez se puede detectar mediante análisis de orina6–8. Se han realizado algunos estudios sobre la relación entre COVID-19 y el sistema urinario, pero en la literatura aún no queda clara la forma en la que esta enfermedad afecta al sistema urinario9–11.
Hemos observado que durante el periodo de pandemia también aumentaron los síntomas urinarios de las pacientes que acudían a nuestro ambulatorio con COVID-19. En función de esto, intentamos recopilar los datos revisando retrospectivamente tanto a las pacientes que acudieron a nuestra consulta externa con VH después del COVID-19, como a las pacientes que fueron hospitalizadas y dadas de alta de nuestro hospital por COVID-19.
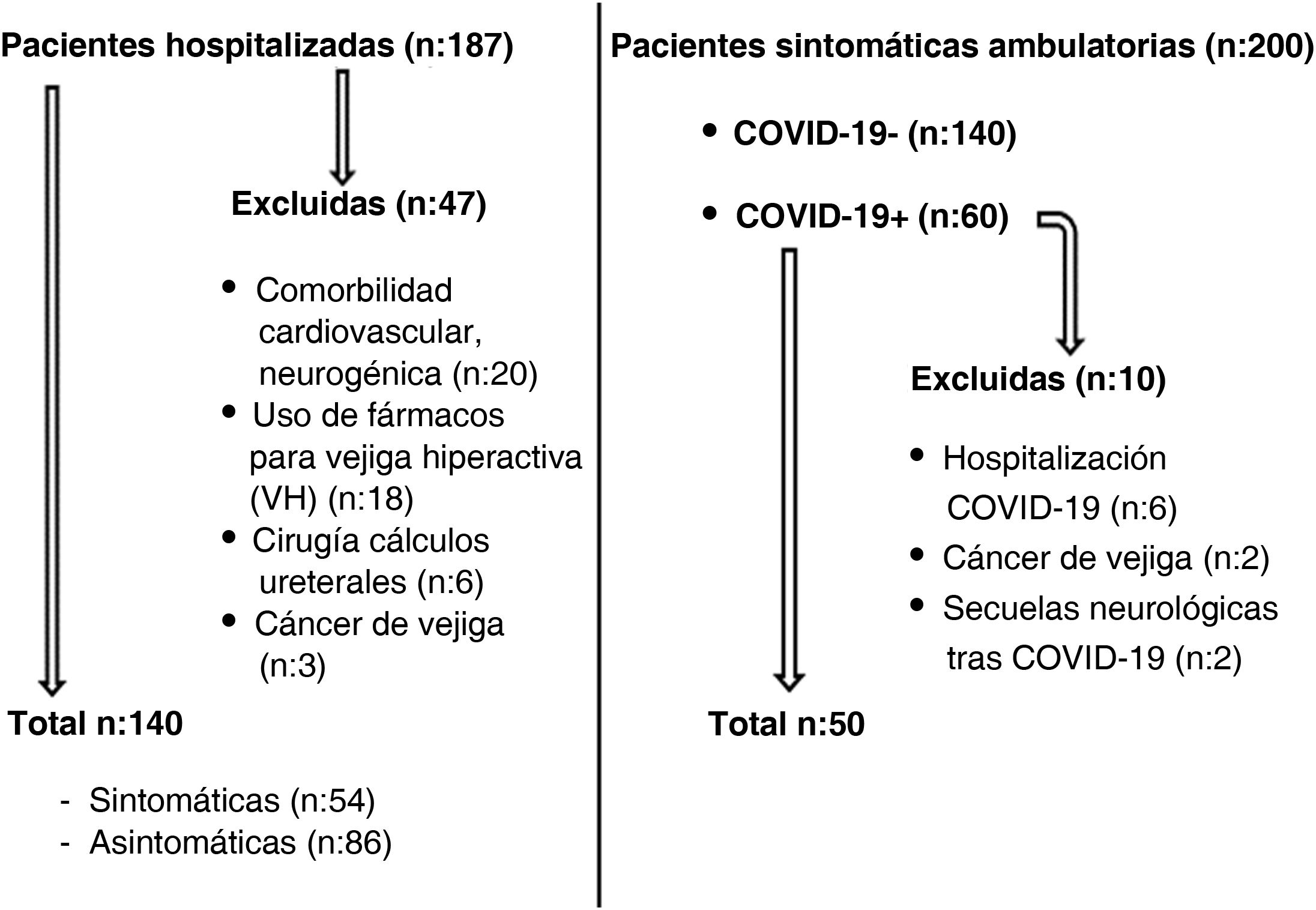
Material y métodosConsideraciones éticas y población de estudioTras obtener la aprobación del comité de ética, se examinaron retrospectivamente 187 pacientes femeninas de entre 20 y 50 años que recibieron tratamiento hospitalario para COVID-19 en el Hospital Municipal Kartal Dr. Lütfi Kirdar entre los años 2021 y 2022, así como 200 pacientes femeninas de entre 22 y 60 años que acudieron a la consulta de urología con síntomas de VH.
Criterios de exclusión y recogida de datosVeinte pacientes con ingreso hospitalario previo fueron excluidas debido a afecciones cardiovasculares y neurológicas, 18 por estar en tratamiento farmacológico para la VH, 6 por antecedentes de cirugía para litiasis ureteral y 3 por antecedentes de cáncer de vejiga. De las 200 pacientes ambulatorias, 60 tenían antecedentes de COVID-19. Seis de estas 60 pacientes fueron excluidas del estudio por tener antecedentes de hospitalización debido a COVID-19, 2 por antecedentes de tumor vesical y otras 2 por secuelas neurológicas en las extremidades inferiores debido al COVID-19. Finalmente se incluyeron en el estudio un total de 190 pacientes (fig. 1). Tras el COVID-19, las pacientes se dividieron en 2 grupos: pacientes con síntomas del tracto urinario inferior y pacientes asintomáticas, y en este punto se utilizó la escala de puntuación de síntomas de vejiga hiperactiva (OABSS, por sus siglas en inglés). Todas las pacientes realizaron un diario vesical (número de micciones diarias) antes (estimado) y después (actual, al menos 3 días) de COVID-19, y se sometieron a análisis completo de orina y uroflujometría. Se interrogó a las pacientes sintomáticas sobre el tiempo transcurrido hasta la aparición de los síntomas después del COVID-19.
Análisis estadísticoTodos los análisis estadísticos se realizaron con SPSS® 22.0 (IBM® SPSS® Statistics V22.0, 2013, EE. UU.). Se compararon el diario vesical y la OABSS de las pacientes antes y después del COVID-19. También se investigó el tipo de síntoma predominante en las pacientes sintomáticas. Para el análisis estadístico se utilizaron la prueba t de muestras independientes, la prueba t de muestras pareadas, la prueba Chi-cuadrado de Pearson y la prueba U de Mann-Whitney, y se consideró estadísticamente significativo un valor de p<0,05.
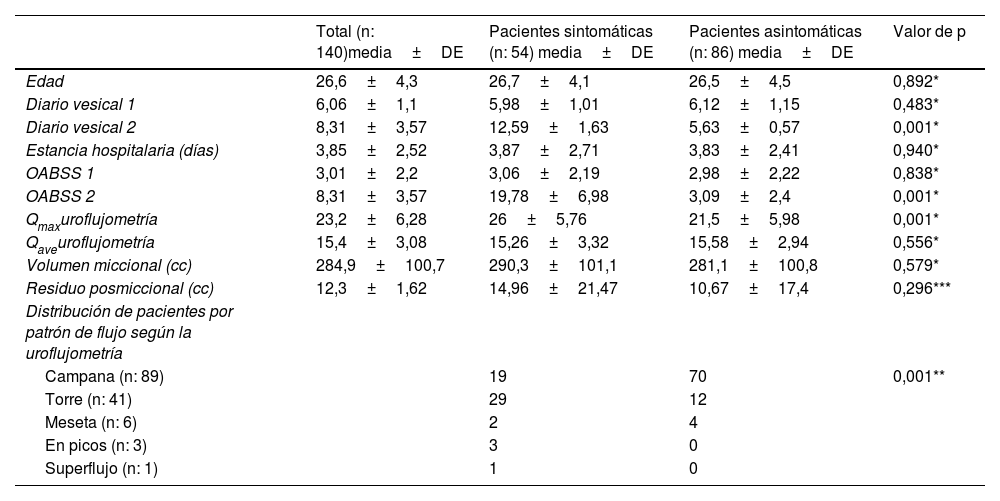
ResultadosDe las 140 pacientes que habían sido hospitalizadas por COVID-19, el 38% (n: 54) había presentado síntomas compatibles con VH. Si bien no hubo diferencias estadísticamente significativas entre las pacientes sintomáticas y asintomáticas de este grupo según los valores estimados del diario vesical, la OABSS y la duración de la estancia hospitalaria antes del COVID-19, se observó un resultado significativo entre los 2 grupos después del COVID-19 (p: 0,001) (tabla 1). Además, hubo una diferencia estadística significativa entre los valores del diario vesical y la OABSS antes y después del COVID-19 tanto en las pacientes hospitalizadas por COVID-19 como en las pacientes sintomáticas que acudieron a la consulta externa de urología (p: 0,001) (tabla 2).
Comparación de todas las pacientes hospitalizadas por COVID-19, sin síntomas urológicos previos
| Total (n: 140)media±DE | Pacientes sintomáticas (n: 54) media±DE | Pacientes asintomáticas (n: 86) media±DE | Valor de p | |
|---|---|---|---|---|
| Edad | 26,6±4,3 | 26,7±4,1 | 26,5±4,5 | 0,892* |
| Diario vesical 1 | 6,06±1,1 | 5,98±1,01 | 6,12±1,15 | 0,483* |
| Diario vesical 2 | 8,31±3,57 | 12,59±1,63 | 5,63±0,57 | 0,001* |
| Estancia hospitalaria (días) | 3,85±2,52 | 3,87±2,71 | 3,83±2,41 | 0,940* |
| OABSS 1 | 3,01±2,2 | 3,06±2,19 | 2,98±2,22 | 0,838* |
| OABSS 2 | 8,31±3,57 | 19,78±6,98 | 3,09±2,4 | 0,001* |
| Qmaxuroflujometría | 23,2±6,28 | 26±5,76 | 21,5±5,98 | 0,001* |
| Qaveuroflujometría | 15,4±3,08 | 15,26±3,32 | 15,58±2,94 | 0,556* |
| Volumen miccional (cc) | 284,9±100,7 | 290,3±101,1 | 281,1±100,8 | 0,579* |
| Residuo posmiccional (cc) | 12,3±1,62 | 14,96±21,47 | 10,67±17,4 | 0,296*** |
| Distribución de pacientes por patrón de flujo según la uroflujometría | ||||
| Campana (n: 89) | 19 | 70 | 0,001** | |
| Torre (n: 41) | 29 | 12 | ||
| Meseta (n: 6) | 2 | 4 | ||
| En picos (n: 3) | 3 | 0 | ||
| Superflujo (n: 1) | 1 | 0 | ||
DE: desviación estándar; Diario vesical 1: pre-COVID (estimado); Diario vesical 2: post-COVID (al menos 3 días); OABSS 1/2: puntuación estimada de la escala Overactive Bladder Symptom Score antes/después del ingreso hospitalario.
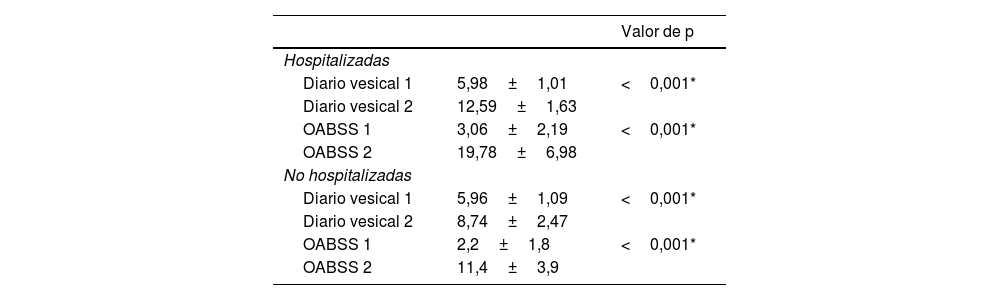
| Valor de p | ||
|---|---|---|
| Hospitalizadas | ||
| Diario vesical 1 | 5,98±1,01 | <0,001* |
| Diario vesical 2 | 12,59±1,63 | |
| OABSS 1 | 3,06±2,19 | <0,001* |
| OABSS 2 | 19,78±6,98 | |
| No hospitalizadas | ||
| Diario vesical 1 | 5,96±1,09 | <0,001* |
| Diario vesical 2 | 8,74±2,47 | |
| OABSS 1 | 2,2±1,8 | <0,001* |
| OABSS 2 | 11,4±3,9 | |
Diario vesical 1: pre-COVID (estimado); Diario vesical 2: post-COVID (al menos 3 días); OABSS 1/2: puntuación estimada de la escala Overactive Bladder Symptom Score antes/después del ingreso hospitalario.
Cuando se compararon las pacientes hospitalizadas y no hospitalizadas, se observó una diferencia significativa en el diario vesical, los valores de la OABSS y el tiempo transcurrido hasta la aparición de los síntomas después del COVID-19 (p: 0,001) (tabla 3).
Comparación de pacientes sintomáticas hospitalizadas/ambulatorias y motivo principal de consulta
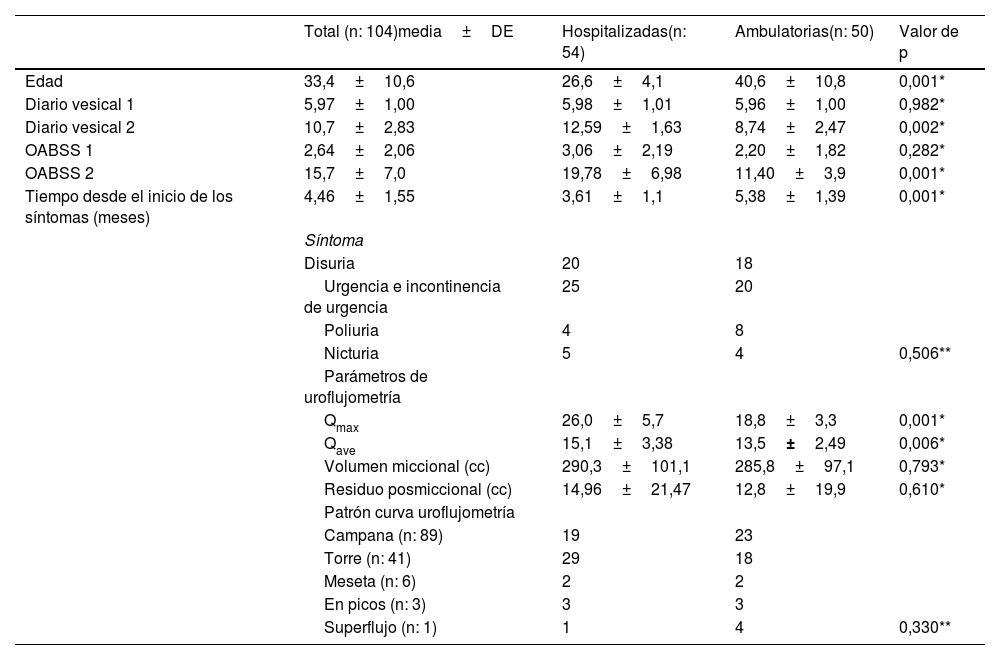
| Total (n: 104)media±DE | Hospitalizadas(n: 54) | Ambulatorias(n: 50) | Valor de p | |
|---|---|---|---|---|
| Edad | 33,4±10,6 | 26,6±4,1 | 40,6±10,8 | 0,001* |
| Diario vesical 1 | 5,97±1,00 | 5,98±1,01 | 5,96±1,00 | 0,982* |
| Diario vesical 2 | 10,7±2,83 | 12,59±1,63 | 8,74±2,47 | 0,002* |
| OABSS 1 | 2,64±2,06 | 3,06±2,19 | 2,20±1,82 | 0,282* |
| OABSS 2 | 15,7±7,0 | 19,78±6,98 | 11,40±3,9 | 0,001* |
| Tiempo desde el inicio de los síntomas (meses) | 4,46±1,55 | 3,61±1,1 | 5,38±1,39 | 0,001* |
| Síntoma | ||||
| Disuria | 20 | 18 | ||
| Urgencia e incontinencia de urgencia | 25 | 20 | ||
| Poliuria | 4 | 8 | ||
| Nicturia | 5 | 4 | 0,506** | |
| Parámetros de uroflujometría | ||||
| Qmax | 26,0±5,7 | 18,8±3,3 | 0,001* | |
| Qave | 15,1±3,38 | 13,5±2,49 | 0,006* | |
| Volumen miccional (cc) | 290,3±101,1 | 285,8±97,1 | 0,793* | |
| Residuo posmiccional (cc) | 14,96±21,47 | 12,8±19,9 | 0,610* | |
| Patrón curva uroflujometría | ||||
| Campana (n: 89) | 19 | 23 | ||
| Torre (n: 41) | 29 | 18 | ||
| Meseta (n: 6) | 2 | 2 | ||
| En picos (n: 3) | 3 | 3 | ||
| Superflujo (n: 1) | 1 | 4 | 0,330** |
DE: desviación estándar; Diario vesical 1: pre-COVID (estimado); Diario vesical 2: post-COVID (al menos 3 días); OABSS 1/2: puntuación estimada de la escala Overactive Bladder Symptom Score antes/después del ingreso hospitalario.
La urgencia urinaria y la incontinencia de urgencia fueron los motivos de consulta más frecuentes entre las pacientes sintomáticas. En las pacientes hospitalizadas, el flujo máximo (Qmax) y el flujo promedio (Qave) fueron de 26,0 y 15,1, respectivamente, observándose diferencias estadísticamente significativas (p: 0,001, 0,006). Sin embargo, no se encontraron diferencias significativas entre los 2 grupos en cuanto a los distintos patrones de uroflujometría o tipo de síntomas (tabla 3).
DiscusiónRecientemente se ha descubierto que el COVID-19 puede desempeñar un papel en el desarrollo numerosas patologías —además de sus síntomas establecidos— y afectar el sistema urinario. Nuestro estudio se diseñó a partir de la observación de un aumento de pacientes femeninas que experimentaban síntomas del tracto urinario inferior tras contraer COVID-19 en nuestra consulta externa. Basándose en una revisión bibliográfica, Lamb et al. identificaron la cistitis asociada a COVID-19 (CAC), con base en el aumento de citocinas proinflamatorias en la orina11. Asimismo, el estudio de Bernikov et al. del año 2021 señalaron que «el COVID-19 desempeña un papel en el desarrollo de los síntomas del tracto urinario inferior (STUI), aunque su mecanismo no ha sido esclarecido»12. Un estudio reciente señalaba que el COVID-19 y las medidas de distanciamiento social han tenido un impacto negativo en los síntomas de la VH y en la calidad de vida de las mujeres sometidas a diferentes tratamientos13, y las investigaciones sobre los efectos psiquiátricos del COVID-19 apoyan esta hipótesis14,15. Se cree que las medidas de contención como la cuarentena, así como la ansiedad por la exposición al virus, son los principales factores asociados a los síntomas en estas pacientes.
En otro estudio actual, Mumm et al. sugirieron que los síntomas del tracto urinario inferior causados por COVID-19 aumentan en los pacientes varones, y este proceso se asocia con la cistitis vírica16. Además, estudios de la literatura actual confirman que el COVID-19 provoca una progresión de la hiperplasia prostática benigna (HPB) relacionada con los síntomas del tracto urinario inferior17,18. En un estudio reciente de Esteban-Fuertes et al., se demostró que la HBP causa síntomas relacionados con la VH en un porcentaje significativo de varones que presentan STUI19. En este sentido, restringimos nuestro análisis a pacientes del sexo femenino debido a la ambigüedad en torno a la posible progresión de la HBP y síntomas post-COVID-19 relacionados y a la localización de los nuevos síntomas en la vejiga.
Algunos estudios han sugerido una correlación entre el COVID-19 y la función vesical, con un aumento en los casos de hematuria que podría dar lugar a síntomas más pronunciados de urgencia, incontinencia de urgencia y nicturia en los pacientes, y una posible asociación con la disfunción vesical20. Del mismo modo, Kaya et al. informaron de que los STUI, especialmente los síntomas irritativos, pueden ser indicadores precoces de COVID-1921. Sin embargo, nuestro estudio se centra en la sintomatología post-COVID. Esta decisión se tomó debido al mayor número de pacientes femeninas que requirieron tratamiento en nuestro centro tras contraer COVID-19, como se ha mencionado anteriormente.
Con base tanto en la literatura como en los datos obtenidos, el efecto fundamental del COVID-19 sobre la vejiga parece ser la hiperactividad del detrusor. Sin embargo, la anamnesis, el análisis de orina, la uroflujometría, los cuestionarios y el diario vesical pueden no ser suficientes para diagnosticar y tratar esta enfermedad. En este sentido, reconocemos que el estudio está limitado por la ausencia de hallazgos cistoscópicos y citológicos en las pacientes estudiadas y por la falta de estudios urodinámicos. Consideramos oportuno señalar que el impacto del COVID-19 en el sistema urinario aún no se conoce plenamente, lo que nos hace dudar sobre la necesidad de seguir investigando sobre el manejo de estos pacientes. Además, queremos indicar que el seguimiento de estas pacientes continúa, y algunas de ellas han iniciado tratamiento con fármacos antimuscarínicos. Debido a que las pacientes continúan con el tratamiento farmacológico y los procedimientos de seguimiento, consideramos que la incapacidad del estudio para proporcionar datos precisos constituye otra limitación.
Las principales limitaciones de nuestro estudio incluyen su diseño retrospectivo, la falta de datos relativos al diario vesical y OABSS pre- COVID-19 y, como se ha mencionado previamente, la ausencia de información sobre el tratamiento farmacológico y su administración. También debemos mencionar que hemos experimentado opiniones divergentes, sobre todo en los días precedentes al COVID-19, y el hecho de no haber podido obtener las puntuaciones de la escala OABSS y del diario vesical. Sin embargo, creíamos que esto podría subsanarse proporcionando una información completa de nuestras pacientes. Habíamos asumido que no se podría rellenar ningún cuestionario antes del COVID-19; sin embargo, nos hemos basado al confiar en la validación turca de los cuestionarios de síntomas y hemos proporcionado los detalles relevantes relacionados con las pacientes, por lo que creemos que la bibliografía se beneficiará de estos datos22,23. También señalamos que los cuestionarios cumplimentados antes del COVID-19 no pudieron rellenarse durante al menos 3 días, lo que constituye otra limitación.
Sabemos que desde la propagación del COVID-19 en nuestro país y en todo el mundo, el número de recaídas ha aumentado y muchas personas se han contagiado de COVID-19 varias veces. Por esta razón, consideramos que la falta de información sobre la frecuencia con la que nuestros pacientes han tenido COVID-19 es otro aspecto criticable. Sin embargo, nos gustaría resaltar que actualmente estamos recopilando datos y llevando a cabo un estudio multicéntrico a largo plazo. Otra debilidad de nuestro estudio es la incertidumbre en torno a los cambios sintomáticos en pacientes con síntomas de VH preexistentes tras la COVID-19. Sin embargo, excluimos a estas pacientes del estudio para obtener datos específicos sobre la aparición de nuevos síntomas en pacientes asintomáticas después del COVID-19.
La ausencia de datos concluyentes sobre los efectos psicógenos del COVID-19 y su conexión con la VH es otro punto débil. Dado que las pacientes hospitalizadas experimentan este proceso a un ritmo más exigente, nos gustaría señalar la posibilidad de que la VH pueda estar relacionada con el efecto psicógeno de este proceso, y podría planificarse un estudio sobre el tema.
ConclusiónEn nuestra opinión, el COVID-19 tiene efectos sobre la vejiga que aún no han sido esclarecidos y que están relacionados con la urgencia y la incontinencia de urgencia, especialmente en pacientes de sexo femenino. Sin embargo, pueden obtenerse nuevos resultados en estudios multicéntricos a largo plazo y con base en la respuesta al tratamiento médico.
Responsabilidades éticasSe obtuvo la aprobación del comité de ética del Hospital Dr. Lütfi Kırdar el 29.11.2022. (Número IRB: 2022/ 51 41238/6)
FinanciaciónLos autores declaran que este estudio no ha recibido financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Gracias al Prof. Tit. Dr. Fatih Tarhan y al personal de enfermería de uroginecología.