La acrodermatitis enteropática es una enfermedad de baja incidencia que ocurre por deficiencia de zinc; puede ser hereditaria o adquirida. Se caracteriza por dermatitis acral, alopecia, diarrea y problemas de crecimiento. La afección dermatológica puede simular una infección micótica cutánea u otras enfermedades de la piel relacionadas con patógenos.
Caso clínicoSe informa el caso de una paciente de sexo femenino de 7 meses de edad, que fue enviada al Centro Médico Nacional 20 de Noviembre por sospecha de inmunodeficiencia y micosis cutánea. Inició con un cuadro clínico caracterizado por dermatosis diseminada a cabeza, tronco y región genital, por lo que recibió tratamiento inicial con un antifúngico y antibióticos de amplio espectro, sin presentar mejoría. A su ingreso se descartaron inmunodeficiencia e infección micótica. Se sospechó acrodermatitis enteropática, corroborándose el diagnóstico al encontrar niveles séricos de zinc disminuidos. La paciente presentó mejoría inmediata tras el inicio del tratamiento con zinc por vía oral.
ConclusionesEl diagnóstico diferencial de acrodermatitis enteropática es amplio e incluye infecciones cutáneas, por lo que el reconocimiento temprano de las características de las lesiones favorece la sospecha, el diagnóstico y el tratamiento adecuado.
Acrodermatitis enteropathica is a low-incidence disease due to inherited or acquired zinc deficiency. It is characterized by acral dermatitis, alopecia, diarrhea and growth retardation. The dermatological condition may mimic a cutaneous fungal infection or other pathogen-related skin diseases.
Case reportWe report the case of a female patient of 7 months of age, who was sent to Centro Médico Nacional 20 de Noviembre for suspicion of immunodeficiency and cutaneous mycosis. Her condition began with dermatosis disseminated to the head, trunk and genital region; initial treatment with antifungal and broad spectrum antibiotics was given, without improvement. Upon admission, immunodeficiency and fungal infection were discarded. Acrodermatitis enteropathica was suspected, and corroborated later by low serum zinc levels. Immediately after the start of oral treatment with zinc, the patient showed improvement.
ConclusionsThere are multiple differential diagnoses of acrodermatitis enteropathica, which includes cutaneous infections. Therefore, the early recognition of the characteristic lesions favors suspicion, diagnosis and appropriate treatment.
El zinc es un oligoelemento esencial que cumple con múltiples funciones metabólicas: participa activamente en el sitio catalítico de un importante número de sistemas enzimáticos, destaca por ser un ion estructural que participa en algunas membranas biológicas, es necesario para la integridad de las histonas, además de ser un componente de las polimerasas del ADN y del ARN y de enzimas citosólicas involucradas en la síntesis de proteínas, razón por la que desempeña un papel central en el crecimiento celular1,2. Es especialmente necesario para el correcto funcionamiento de varios órganos y sistemas, incluidos el tracto gastrointestinal, sistema nervioso central y tegumentario.
La deficiencia de zinc puede ser causada por diferentes factores, como la ingesta insuficiente, problemas en la absorción intestinal o pérdidas corporales excesivamente elevadas, así como determinadas enfermedades. La acrodermatitis enteropática (AE) es la patología más representativa de la deficiencia de zinc que resulta de un defecto en la absorción intestinal o de un aporte inadecuado3.
Se presenta el caso de una paciente lactante con AE. El diagnóstico de AE, aunque poco frecuente, es de gran relevancia clínica, y debe ser reconocido prontamente por médicos de primer contacto para el oportuno tratamiento, el control de la progresión de las lesiones y evitar complicaciones de la enfermedad.
2Caso clínicoLactante femenino de 6 meses de edad procedente de Sinaloa, México. Hija de padres jóvenes no consanguíneos. Fue obtenida de término, de embarazo normoevolutivo por vía abdominal, sin complicaciones. Fue alimentada de forma exclusiva con seno materno hasta la tercera semana de vida. Cursó con hipertrofia de píloro, motivo por el que se realizó piloromiotomía. Posteriormente, fue alimentada con fórmula de inicio. Presentó alergia a la proteína de leche de vaca, por lo que fue tratada con una fórmula extensamente hidrolizada. Como no presentó mejoría, se cambió a fórmula de aminoácidos. Entre sus antecedentes patológicos, la madre refirió dos cuadros de neumonía que requirieron hospitalización, así como infecciones gastrointestinales recurrentes.
A los 5 meses de edad presentó dermatosis diseminada a cabeza, cuello, tronco y genitales, constituida por placas eritematoescamosas de color rojo-rosado, aspecto brillante, bordes regulares y bien definidos, de una semana de evolución. Además, presentó fiebre y ataque al estado general, por lo que ingresó al servicio de Pediatría en el Hospital Regional. Durante su estancia, se aisló Acinetobacter baumannii y Klebsiella pneumoniae en hemocultivos periféricos. Recibió tratamiento con ceftriaxona, vancomicina y caspofungina, además de la administración de inmunoglobulina intravenosa por sospecha de inmunodeficiencia; no presentó mejoría en las lesiones dérmicas. Es referida a esta unidad con diagnóstico de micosis cutánea.
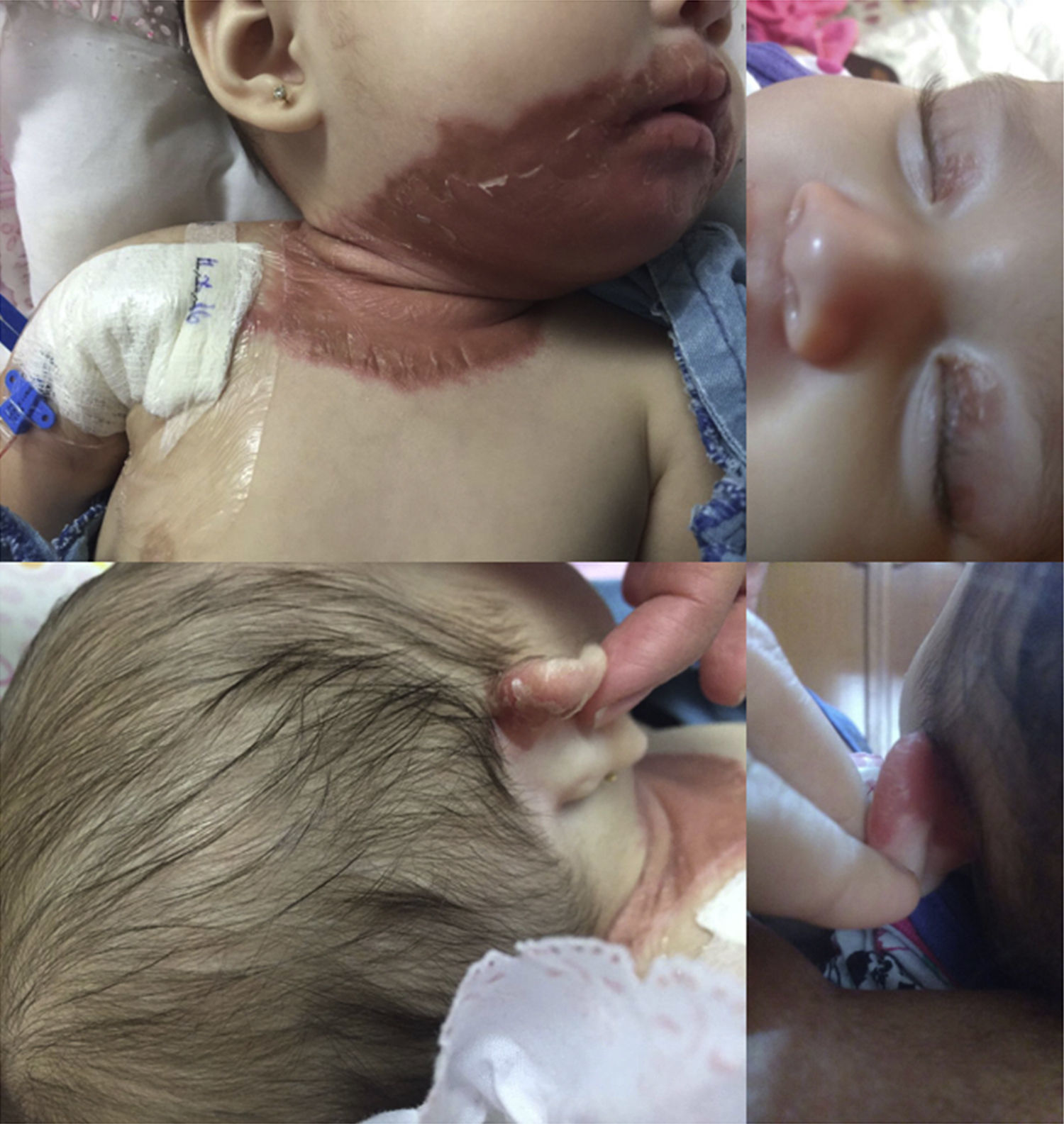
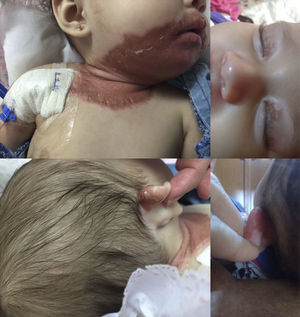
Al ingreso se encontró con peso de 6.3kg (p12.86, -1.13 DE), talla 65cm (p45.96, -0.10 DE). Al examen físico se observó dermatosis diseminada a cabeza y tronco con distribución simétrica, afectando párpados superiores, cara postero-superior de pabellones auriculares, región perioral, mentón, cara anterior de cuello y cara antero-superior de tronco; la dermatosis constituida por placas eritematoescamosas de color rojo-rosado, aspecto brillante, bordes regulares y bien definidos, con escama fina blanquecina en la superficie y de mayor grosor hacia los bordes, fácilmente desprendible, de dos semanas de evolución. En mucosas se encontró glositis y queilitis angular (fig. 1). Se encontró normal para el resto de la exploración física.
Se suspendieron antibióticos y antifúngico, e inició nutrición parenteral total por pobre tolerancia a la vía oral secundaria a las lesiones descritas. En la valoración inmunológica se descartó inmunodeficiencia. Dermatología inició emolientes tópicos y realizó biopsia de piel, la cual informó vasculitis leve con infiltrados de polimorfonucleares y eosinófilos. El cultivo de piel no presentó desarrollo fúngico o bacteriano.
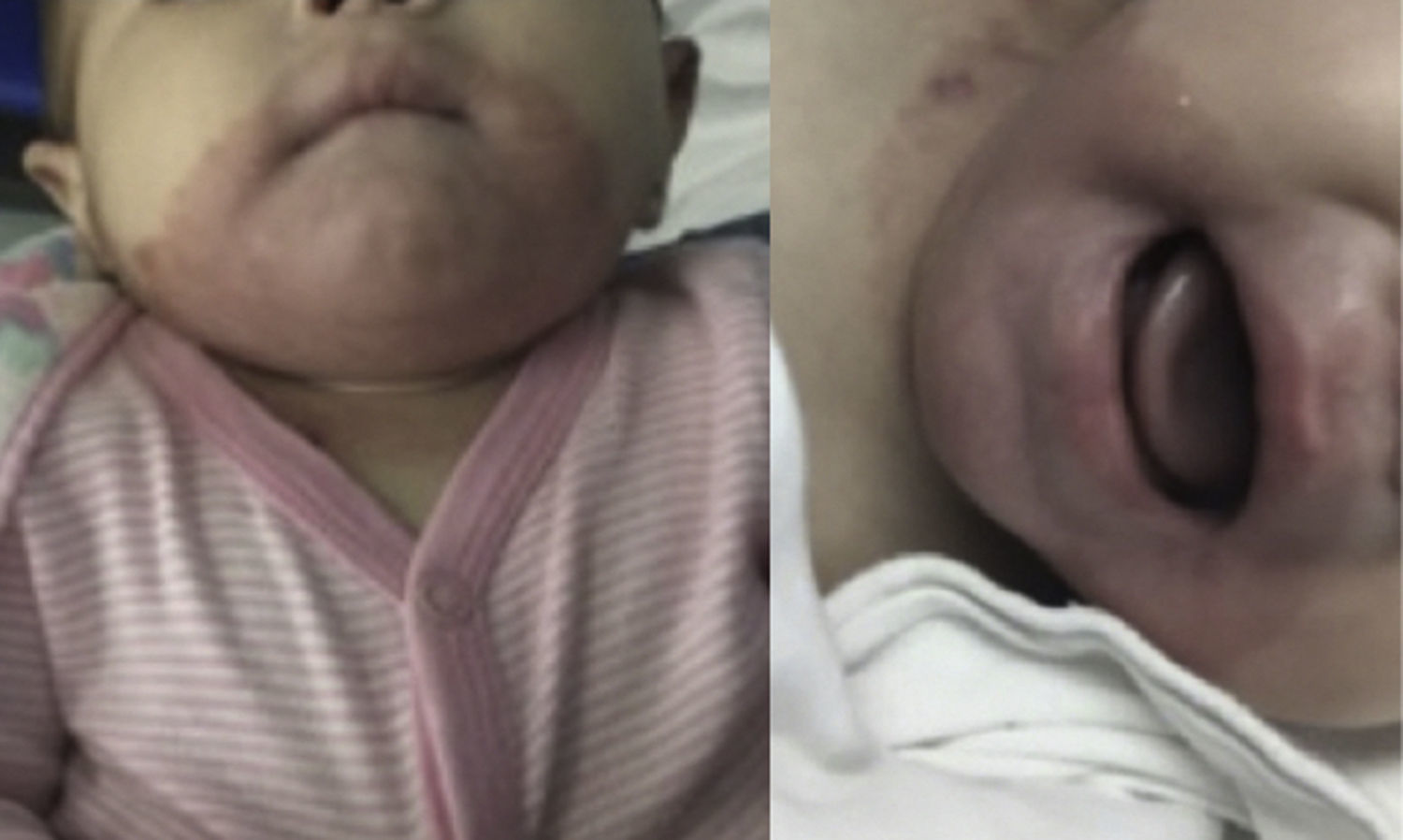
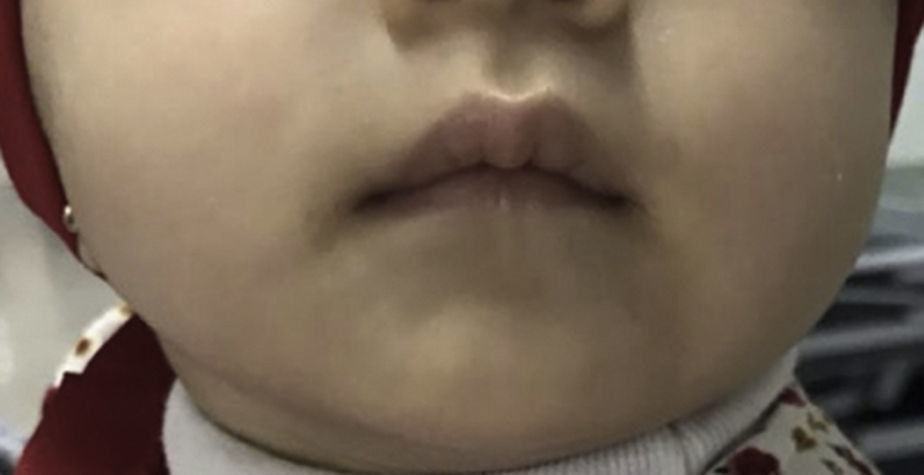
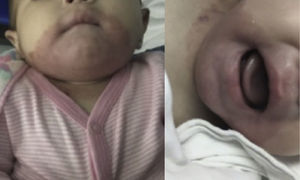
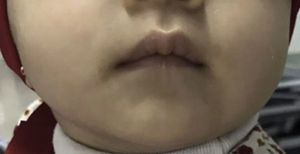
Por la presentación clínica, se sospechó de AE, por lo que se solicitaron niveles séricos de zinc. Estos se reportaron en 54.07μg/dl, lo que corroboró el diagnóstico. Se inició tratamiento con gluconato de zinc a una dosis de 15mg vía oral cada 24h. Se presentó una mejoría inmediata de las lesiones cutáneas, observando dermatosis diseminada a la misma topografía, constituida por placas rosadas, de bordes regulares y bien definidos, simétricas, con escama fina, fácilmente desprendible (fig. 2). Presentó, además, mejoría en la tolerancia a la alimentación por vía oral, por lo que se suspendió nutrición parenteral total. Durante su estancia permaneció sin fiebre, y los hemocultivos se reportaron sin desarrollo. Los reactantes de fase aguda fueron negativos, por lo que se decidió su egreso con tratamiento oral de gluconato de zinc a misma dosis. Fue valorada en la consulta externa tres meses después, encontrando resolución total de las lesiones dérmicas (fig. 3), asintomática y sin otros hallazgos patológicos en la exploración física.
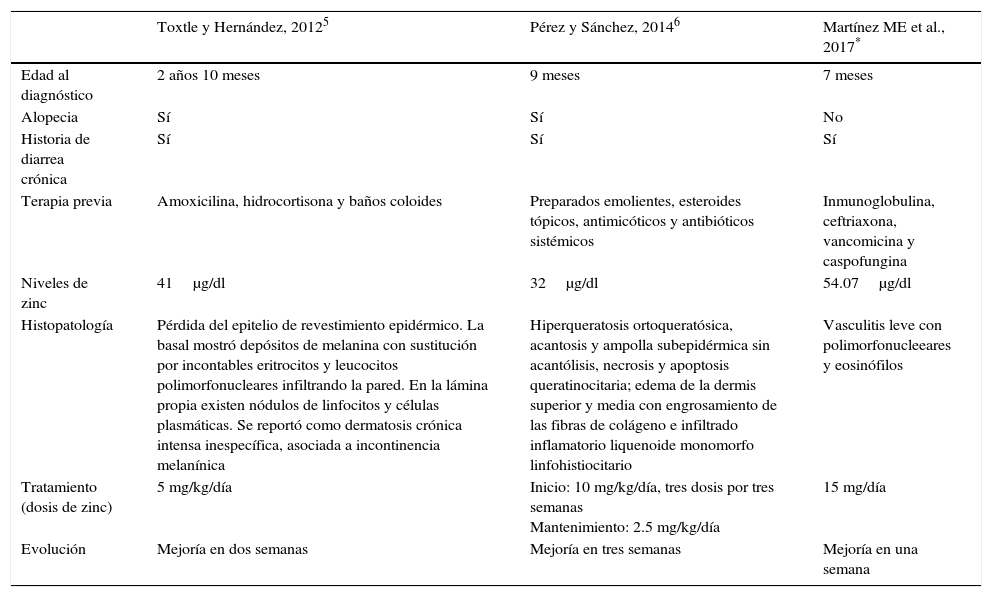
La AE es una enfermedad secundaria a la deficiencia de zinc, con una incidencia estimada de 1:500,000 recién nacidos, sin predilección por raza o sexo4. En México se han reportado de dos casos de AE (tabla 1)5,6.
Reportes de casos de pacientes con acrodermatitis enteropática
| Toxtle y Hernández, 20125 | Pérez y Sánchez, 20146 | Martínez ME et al., 2017* | |
|---|---|---|---|
| Edad al diagnóstico | 2 años 10 meses | 9 meses | 7 meses |
| Alopecia | Sí | Sí | No |
| Historia de diarrea crónica | Sí | Sí | Sí |
| Terapia previa | Amoxicilina, hidrocortisona y baños coloides | Preparados emolientes, esteroides tópicos, antimicóticos y antibióticos sistémicos | Inmunoglobulina, ceftriaxona, vancomicina y caspofungina |
| Niveles de zinc | 41μg/dl | 32μg/dl | 54.07μg/dl |
| Histopatología | Pérdida del epitelio de revestimiento epidérmico. La basal mostró depósitos de melanina con sustitución por incontables eritrocitos y leucocitos polimorfonucleares infiltrando la pared. En la lámina propia existen nódulos de linfocitos y células plasmáticas. Se reportó como dermatosis crónica intensa inespecífica, asociada a incontinencia melanínica | Hiperqueratosis ortoqueratósica, acantosis y ampolla subepidérmica sin acantólisis, necrosis y apoptosis queratinocitaria; edema de la dermis superior y media con engrosamiento de las fibras de colágeno e infiltrado inflamatorio liquenoide monomorfo linfohistiocitario | Vasculitis leve con polimorfonucleeares y eosinófilos |
| Tratamiento (dosis de zinc) | 5 mg/kg/día | Inicio: 10 mg/kg/día, tres dosis por tres semanas Mantenimiento: 2.5 mg/kg/día | 15 mg/día |
| Evolución | Mejoría en dos semanas | Mejoría en tres semanas | Mejoría en una semana |
La deficiencia de zinc puede ocurrir de forma genética o adquirida. La forma hereditaria corresponde a un defecto genético autosómico recesivo donde existe una mutación en el gen SLC39A4, localizado en el cromosoma 8q24.3, que codifica una proteína transportadora, la ZIP4, dando como resultado una absorción deteriorada de zinc y una subsecuente deficiencia. A la fecha, se han descrito 34 variantes que afectan la función de SLC39A44,7,8. La forma adquirida se presenta asociada con otras entidades, como síndromes de mala absorción, enfermedad inflamatoria intestinal, pancreatitis crónica, intestino corto, enfermedad celíaca, fibrosis quística, nutrición parenteral prolongada. Pacientes con neoplasias malignas, quemaduras e infecciones pueden presentar deficiencia de zinc debido a un aumento en la demanda metabólica. Algunos medicamentos como penicilamina, diuréticos, valproato, antimetabolitos y hierro también pueden producir deficiencias de este mineral3.
Los síntomas de AE pueden aparecer en lactantes alimentados con fórmula en los primeros días, tras suspender la leche materna. Esto indica que la leche humana posee un factor protector. Aunque la leche de vaca contiene una mayor cantidad de zinc que la leche humana, carece de otras proteínas de bajo peso molecular que son necesarias para su absorción y biodisponibilidad9. Se reportó que la paciente tuvo el antecedente de haber suspendido la alimentación con leche materna a la tercera semana de vida, lo cual pudo haber contribuido al desarrollo de la enfermedad.
Los síntomas tempranos de AE incluyen la aparición placas eritematosas, piel seca, escamosa y eccema. Suelen afectarse inicialmente aéreas acrales y periorificiales, cara, cuero cabelludo y área genital. Estas dermatitis cutáneas se deterioran rápidamente y pueden estar acompañadas de paroniquia, dermatitis inflamatoria en las palmas y arrugas en los dedos. Puede existir afección a las mucosas, principalmente con glositis, estomatitis y queilitis angular10. Tal como se describe en la literatura, la paciente presentó afectación en piel de pabellones auriculares, párpados y boca, con afección a mucosas manifestada por glositis y queilitis angular. De la misma forma, presentó lesiones en cuello, tronco y área perineal.
La diarrea es uno de los síntomas más variables en AE; si aparece y se exacerba, podría conducir a un desequilibrio hidroelectrolítico9. En el historial clínico de la paciente se mencionaron múltiples infecciones gastrointestinales caracterizadas por diarrea no disentérica. Este síntoma es un dato clave para el diagnóstico de AE, por lo que debe interrogarse minuciosamente cuando se sospeche esta enfermedad.
La sospecha inicial de inmunodeficiencia primaria en la paciente estuvo basada en el antecedente de dos hospitalizaciones por neumonía de la comunidad. No obstante, debe considerarse que la deficiencia de zinc afecta múltiples aspectos del sistema inmunológico, principalmente el desarrollo y la función de las células que median la inmunidad innata y adquirida. La fagocitosis, la muerte intracelular y la producción de citoquinas también se ven afectadas por la deficiencia de zinc11.
El diagnóstico es clínico, apoyado de exámenes de laboratorio mediante la medición de los niveles de zinc sérico. Los niveles normales de zinc en la población general son de 70 a 110μg/dl9; en niños latinos, de 82 a 280μg/dl12. Las pruebas de genética molecular pueden identificar una mutación en el gen SLC39A4, confirmando el diagnóstico genético de AE.
El diagnóstico diferencial incluye el impétigo contagioso, la candidiasis, psoriasis y otras enfermedades de la piel relacionadas con patógenos. El diagnóstico de referencia de la paciente fue micosis cutánea. La forma de presentación de esta entidad son máculas redondeadas, bien definidas, con escamas finas en su superficie fácilmente desprendibles; el color varía entre rosa, anaranjado y blanco, con lesiones que se distribuyen por el tórax, los hombros, los brazos, el abdomen, la región lumbar y el cuello, mismas que son infrecuentes en las extremidades inferiores y la cara13. Debido a que esta clínica no se encontró en la paciente, se descartó una micosis cutánea. Otros diagnósticos diferenciales son dermatitis seborreica, síndrome de Stevens-Johnson, dermatitis atópica y eritema multiforme.
Las lesiones de AE no muestran características histopatológicas específicas. En esta paciente se reportó vasculitis, hallazgos que no se han reportado en esta patología.
La administración de suplementos de zinc es la base en el tratamiento de AE. La dosis recomendada es de 1-2mg/kg/día. El acetato de zinc, el gluconato de zinc y el sulfato de zinc son algunos ejemplos de suplementos de zinc disponibles que pueden ser efectivos en el tratamiento de la AE. En los casos de deficiencia severa de zinc, se recomienda la administración intravenosa de 10-20mg de cloruro de zinc. Algunos síntomas mejoran incluso antes de la normalización de los niveles séricos de zinc. La diarrea generalmente se detiene en 24h, las lesiones de la piel comienzan a mejorar dentro de las primeras 24h y las infecciones graves de la piel se curan en una semana9. En el presente caso, se observó mejoría tras el inicio del tratamiento con gluconato de zinc, con remisión de las lesiones tras una semana de haber iniciado la administración de zinc.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
FinanciamientoNo se recibió patrocinio de ningún tipo para llevar a cabo este estudio.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.