La manifestación más frecuente del síndrome MEN1 es el hiperparatiroidismo primario (HPTP) con afectación paratiroidea multiglandular. La situación intratiroidea representa el 3-4% de todas las glándulas y es la segunda localización más frecuente dentro de las ectopias cervicales.
Caso clínicoPaciente de 11 años, con antecedentes familiares de síndrome MEN1 y portadora de la mutación del mismo. Presenta HPTP con osteopenia. La ecografía cervical objetiva 3 imágenes compatibles con glándulas paratiroides (GPT) patológicas (inferiores bilaterales y superior izquierda). La gammagrafía y la resonancia magnética son normales. La densitometría ósea muestras datos de osteopenia. Se interviene quirúrgicamente y solo se localizan las GPT superiores que se extirpan, y se realiza implante en el antebrazo como prevención a la posible devascularización en la manipulación de las glándulas no encontradas. A pesar de ello, la paciente persiste con osteopenia y PTH elevada, por lo que se realizan nuevas pruebas diagnósticas, donde parece apreciarse 2 GPT inferiores de localización intratiroidea.
Se reinterviene a la paciente. Con ayuda de ecografía intraoperatoria y colocación de arpón, se realiza paratiroidectomía subtotal de la glándula inferior derecha y resección de la izquierda. El estudio anatomopatológico intraoperatorio confirma tejido paratiroideo en ambos casos.
DiscusiónEs necesario localizar preoperatoriamente las GPT para así alertarnos sobre la existencia de anomalías topográficas y ectopias, como la localización intratiroidea de las mismas (0.5-3.6%).
ConclusiónLa ecografía intraoperatoria puede ser un complemento a la experiencia del cirujano endocrino para la localización de las GPT y así ayudar a decidir la estrategia quirúrgica más adecuada para cada caso clínico.
The most common manifestation of MEN 1 syndrome is primary hyperparathyroidism (PHPT) with parathyroid multiglandular affectation. The intrathyroidal situation represents 3-4% of all glands, and it is the second most frequent location in the cervical ectopias.
Clinical case11 year old patient, with a family history of MEN1 syndrome and carrier of this same mutation. Patient presents HPTP with osteopenia. The cervical ultrasound shows three compatible images with pathological parathyroid glands (bilateral lower and upper left). The Scan and MRI are normal. Bone densitometry displays data on osteopenia. The patient is surgically intervened, only the upper parathyroid glands are located and removed, after this implantation is performed on the forearm, to prevent the possible devascularization in the dissection of the other glands. However, osteopenia persists and an elevated PTH, therefore new diagnostic tests are held which seem to show two lower parathyroid glands with intrathyroidal location.
The patient is reoperated. A subtotal parathyroidectomy of the lower right gland and the resection of the left gland is performed, with the use of intraoperative ultrasound and placement of harpoon. The intraoperative pathology study confirms parathyroid tissue in both cases.
DiscussionIt is necessary to locate the parathyroid glands preoperatively in order to alert us of the existence of topographical and ectopia abnormalities, as well as their intrathyroidal location (0.5-3.6%).
ConclusionThe intraoperative ultrasound can be a complement to the experience of the endocrine surgeon for the localization of the parathyroid glands and therefore can help determine the best surgical strategy for each clinical case.
El síndrome de neoplasias endocrinas múltiples de tipo 1 (MEN1) se caracteriza por el desarrollo de tumores en las glándulas paratiroideas (GPT), la hipófisis y el páncreas. Casi el 100% de los pacientes con MEN1 presentarán tumores paratiroideos, siendo la primera y más frecuente manifestación el hiperparatiroidismo primario (HPTP)1.
El HPTP asociado al síndrome MEN1 presenta características muy diferentes del producido por el adenoma paratiroideo espontáneo. La edad de comienzo es más temprana y no hay preferencia por sexo2. Se debe a una enfermedad multiglandular, aunque tanto el tamaño como el número de glándulas macroscópicamente afectadas varían en función de la edad y la agresividad de la enfermedad3. Suele presentarse como hiperplasia de 3 o 4 glándulas paratiroideas y es frecuente la recurrencia tras paratiroidectomía subtotal4.
Con el tratamiento conservador se consigue un control adecuado de los síntomas hasta en el 95% de los pacientes; el resto precisará intervención quirúrgica3. El tratamiento habitual es la paratiroidectomía subtotal, aunque resulta frecuente la recurrencia tras la misma5. Por ello, en ocasiones se realiza una paratiroidectomía total con implantación en el antebrazo1.
Una de las causas de hiperparatiroidismo persistente es la localización ectópica de las GPT. La incidencia de adenomas paratiroideos intratiroideos (APTI) no está bien documentada, pero oscila en el 0,7 y el 6,7%, y representa la segunda localización más frecuente dentro de las ectopias cervicales6. Ese rango amplio probablemente proviene de la falta de acuerdo sobre la definición del APTI, dado que algunos autores incluyen los adenomas paratiroideos que están parcialmente dentro de la cápsula tiroidea, mientras que otros definen como APTI verdadero una glándula que está totalmente incluida dentro del parénquima tiroideo7,8.
Los estudios por imágenes preoperatorios a menudo confunden los APTI con nódulos tiroideos; son hipoecoicos en la ecografía y tienen una captación aumentada en la gammagrafía, similar a un nódulo tiroideo2,8.
Caso clínicoEl objetivo de este trabajo es describir las características de un caso clínico de HPTP persistente debido a localización intratiroidea en una paciente con síndrome MEN1.
Paciente de 11 años de edad, con antecedentes familiares de síndrome MEN1 (padre, tíos paternos y hermana), portadora de la mutación 2556 del gen MEN1. Presenta HPTP. La ecografía cervical objetiva 3 imágenes compatibles con GPT patológicas (inferiores bilaterales y una dudosa superior izquierda). La gammagrafía con sestamibi y resonancia magnética no evidenciaron hallazgos patológicos.
Con estos hallazgos se procede a la intervención quirúrgica. La exploración cervical bilateral solo localiza las GPT superiores que se extirpan y se realiza implante de 12 fragmentos de tejido paratiroideo en el antebrazo derecho (en prevención de la posible devascularización inadvertida de las glándulas inferiores no encontradas, tras la importante manipulación en la disección.) La paciente permanece clínicamente asintomática pero mantiene niveles elevados de PTH en sangre y datos de osteopenia.
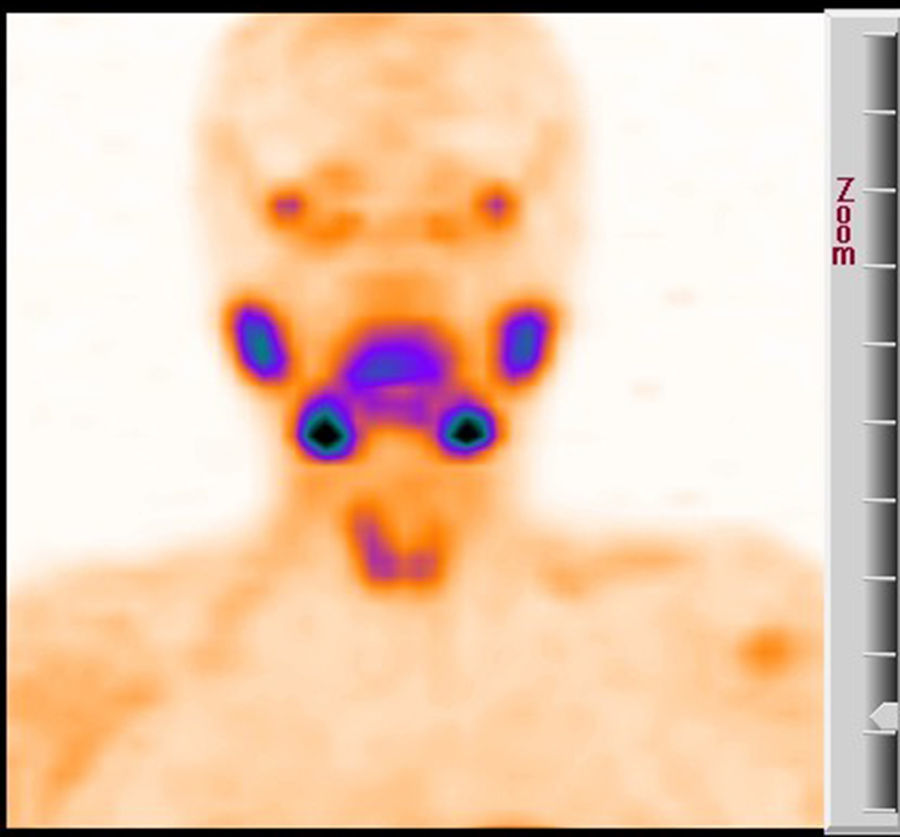
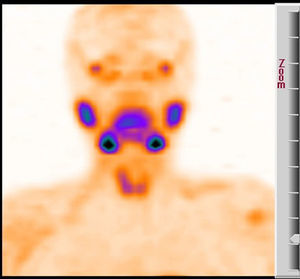
Se le realizan las siguientes pruebas: test de Casanova, negativo; la ecografía cervical identifica 2 zonas hipocaptantes en el interior del parénquima tiroideo, en ambos polos inferiores, que indican GPT intratiroideas, y se confirma anatomopatológicamente en el lado izquierdo mediante punción-aspiración con aguja fina ecoguiada. La gammagrafía con sestamibi y tomografía computarizada por emisión de fotón único (fig. 1) muestran captación en polo inferior de ambos lóbulos tiroideos, coincidiendo con la localización ecográfica.
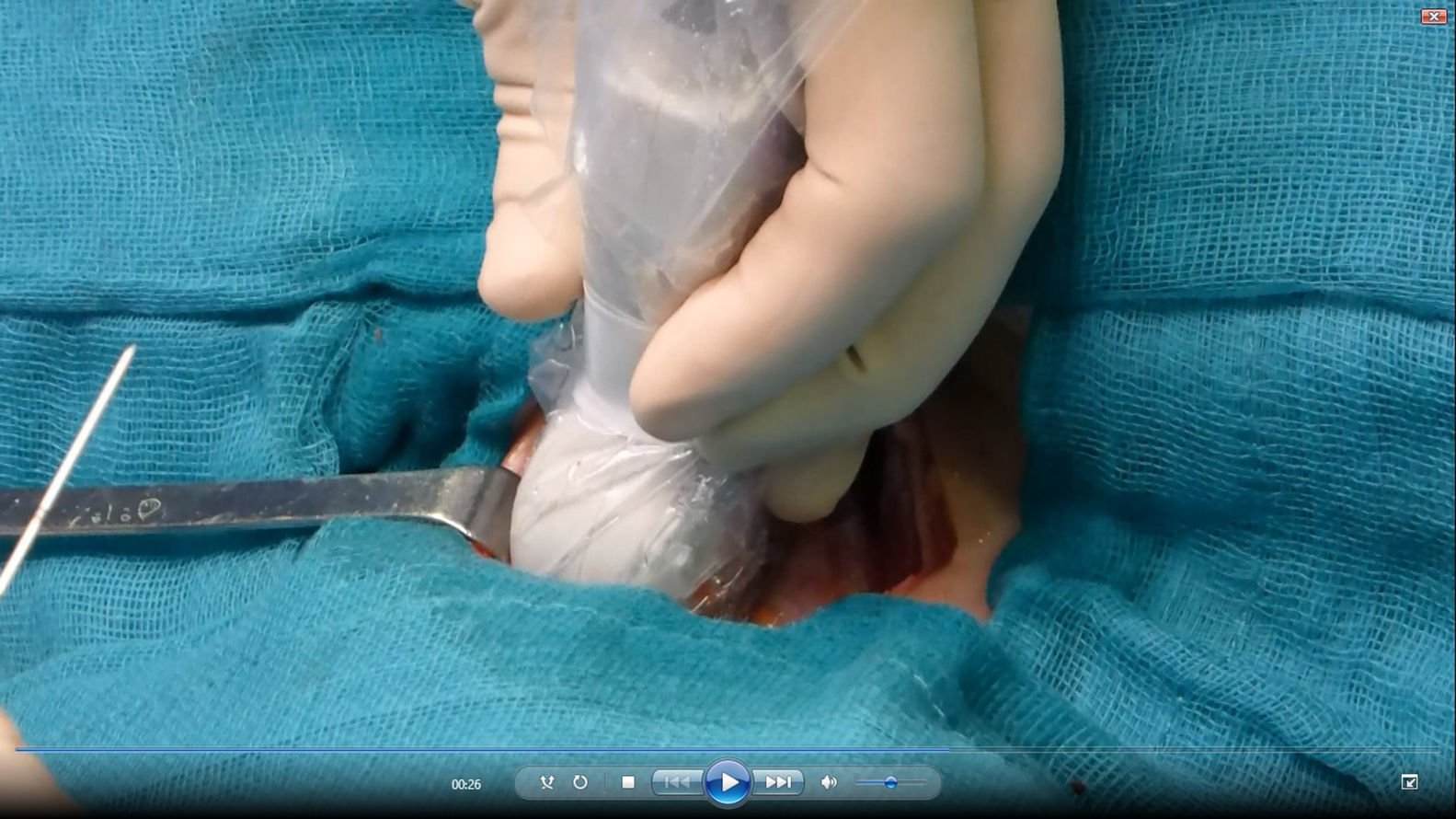
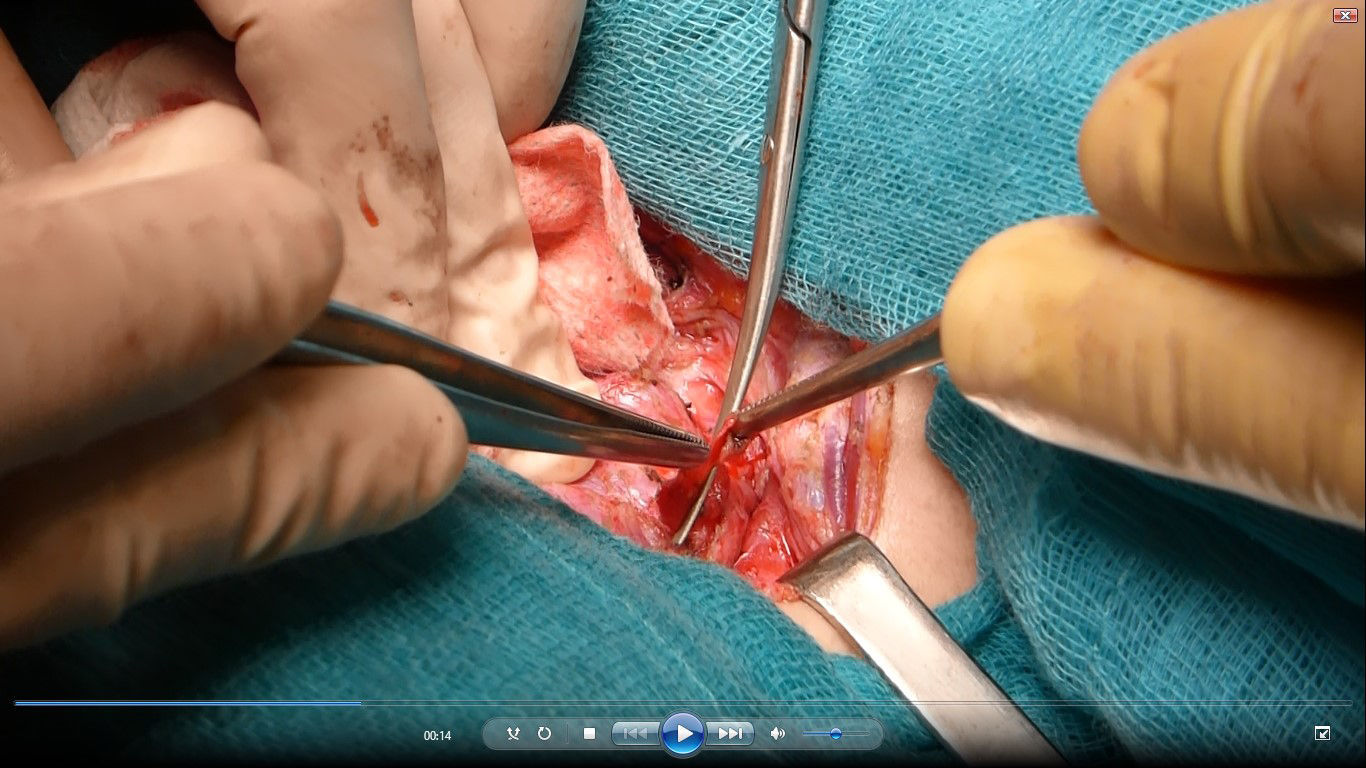
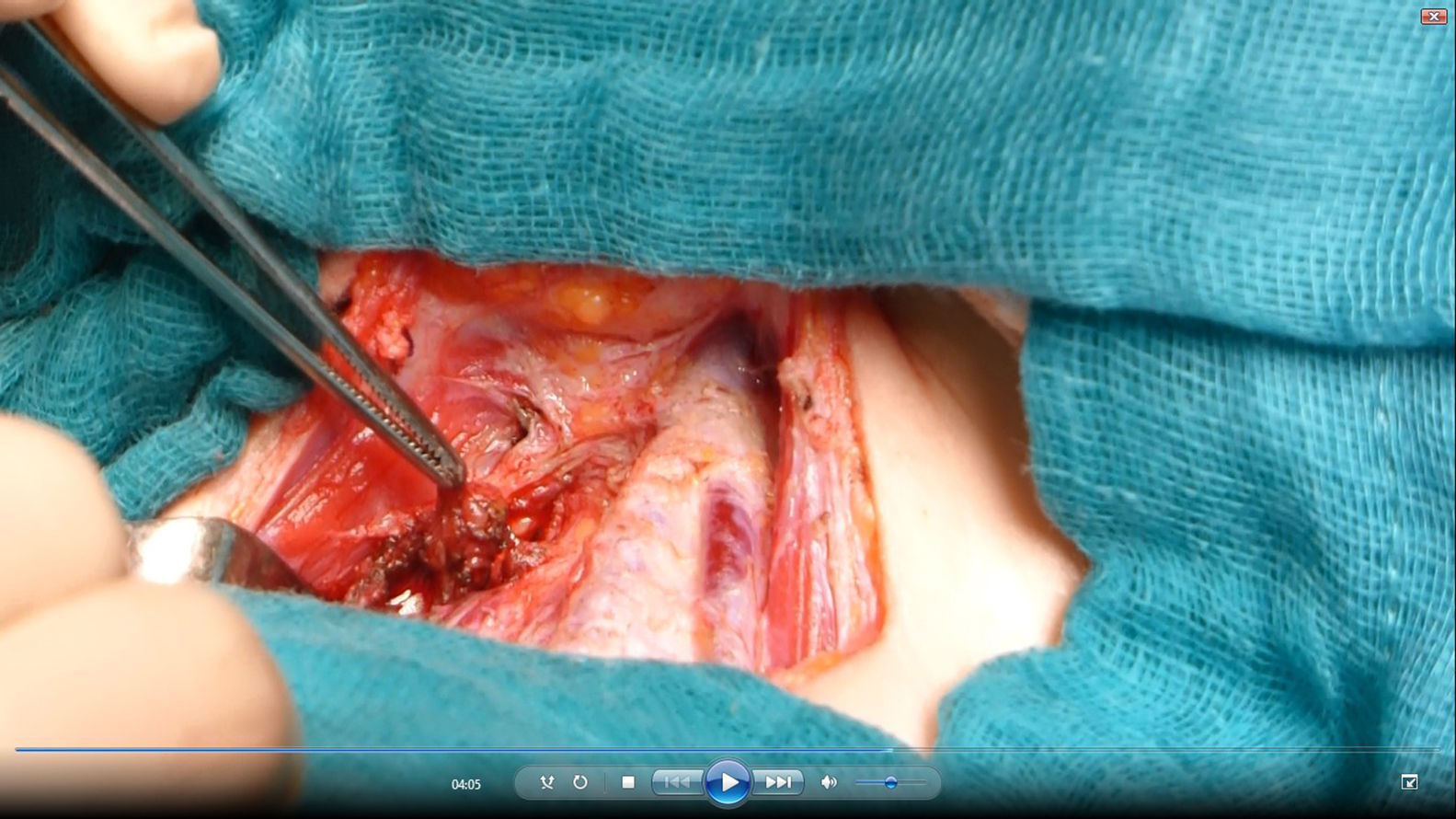
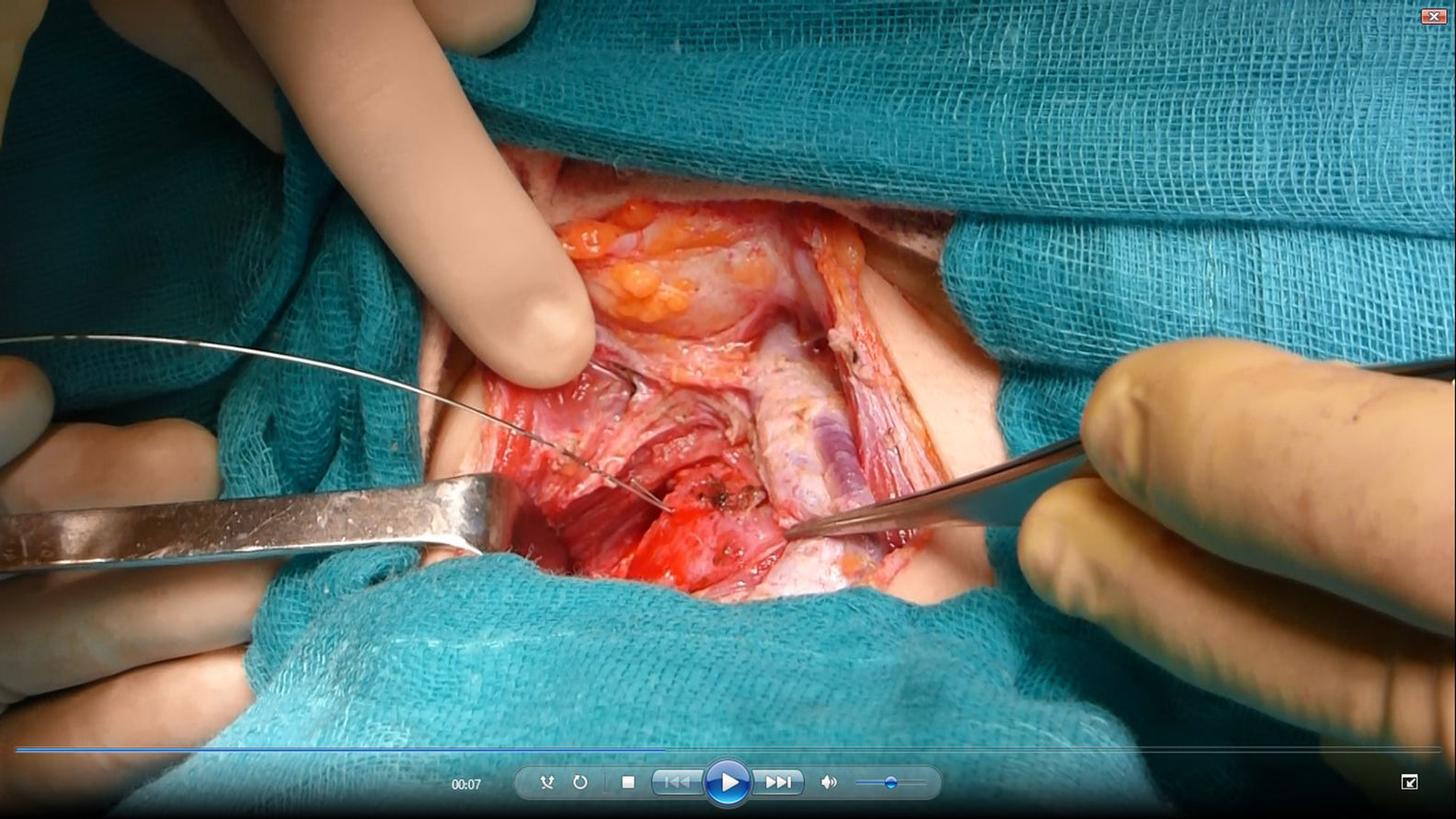
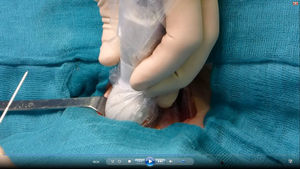
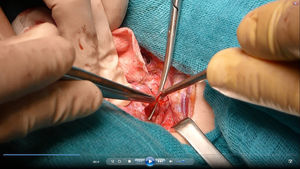
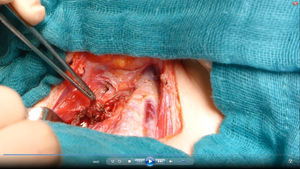
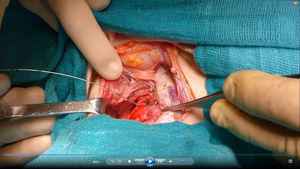
Se reinterviene a la paciente realizando exploración cervical y ecografía intraoperatoria (fig. 2), localizando un nódulo subcapsular en el tercio inferior del lóbulo tiroideo derecho y un nódulo intratiroideo izquierdo. Se realiza paratiroidectomía subtotal (fig. 3) de la glándula derecha y resección de la izquierda (fig. 4) tras marcarla con arpón (fig. 5), y apertura longitudinal del lóbulo izquierdo. El estudio anatomopatológico intraoperatorio confirma tejido paratiroideo en ambas muestras.
La PTH intraoperatoria muestra un descenso progresivo. En el postoperatorio inmediato: la paciente requiere calcio por vía intravenosa. Al quinto día postoperatorio es dada de alta, con aporte de calcio y vitamina D por vía oral. A los 2 años de seguimiento, la paciente mantiene calcemia normal, sin requerir aportes.
DiscusiónEs importante recalcar que en estos pacientes se debe localizar preoperatoriamente las glándulas paratiroideas, tratando de utilizar pruebas poco invasivas y económicamente rentables. En este sentido, la técnica de elección es la ecografía cervical, aunque en frecuentes ocasiones no tiene éxito en localizar dichas glándulas3.
El desarrollo embriológico del APTI es poco conocido. Las glándulas paratiroides se originan de la 3.ª y 4.ª bolsa faríngeas y completan su migración en la 7.ª semana de gestación. Se ha sugerido que las variaciones durante esa migración ocasionan la localización ectópica de la GPT y es posible que durante la fusión de los lóbulos tiroideos lateral y medial, una GPT pueda ser atrapada dentro de la glándula tiroides en desarrollo9.
No hay un consenso en la búsqueda sistemática de las glándulas paratiroideas durante el acto quirúrgico, aunque sí está aceptada la búsqueda minuciosa en torno a las zonas donde más frecuentemente se hallan. Ante un hallazgo negativo en estas zonas, habría que plantearse la localización intratiroidea como posibilidad3.
Ante la sospecha de glándulas intratiroideas, se recomienda la realización de ecografía intraoperatoria y/o tiroidotomía, basándose en la menor agresión quirúrgica ante la hipotética necesidad de una reoperación3,10.
ConclusiónConcluimos que la localización preoperatoria precisa en la clave para una cirugía exitosa. La ecografía intraoperatoria puede ser un complemento a la experiencia del cirujano endocrino para la localización de las glándulas y así ayudar a decidir la estrategia quirúrgica más adecuada (enucleación vs. hemitiroidectomía) para cada caso clínico.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Aceptado en la 3.ª Reunión Ibérica de Cirugía Endocrina, que se celebró en Oporto (Portugal) los días 18 y 19 de septiembre del 2014.