La colitis pseudomembranosa, producida por el Clostridium difficile, presenta una incidencia creciente en los últimos años, motivada principalmente por el uso indiscriminado de antibióticos. Aunque su tratamiento de inicio es médico, el papel de la cirugía de urgencias ha ido ganando terreno debido a una mortalidad elevada y a la aparición de cepas cada vez más virulentas. En nuestro medio su prevalencia aún es escasa, por lo que en ocasiones nuestra experiencia en su manejo es limitada.
ObjetivoAnalizar nuestra experiencia quirúrgica en el tratamiento de esta dolencia y recordar el rol de la cirugía, así como alguno de sus aspectos técnicos.
Casos clínicosPresentamos 2 casos clínicos de pacientes que han presentado un cuadro de colitis pseudomembranosa de presentación fulminante, sin respuesta al tratamiento médico inicial, por lo que se requiere una actuación quirúrgica urgente, con buena respuesta.
ConclusionesEs importante siempre tener en mente la posibilidad quirúrgica en el tratamiento de la colitis pseudomembranosa, sobre todo cuando se presenta de manera fulminante, existen complicaciones asociadas o falla de respuesta al tratamiento médico.
Pseudomembranous colitis, caused by Clostridium difficile, has seen an increased incidence in recent years, driven mainly by the indiscriminate use of antibiotics. Although initial treatment is medical, the role of emergency surgery has gained ground due to high mortality and the emergence of increasingly virulent strains. In our country the prevalence is still low so that sometimes our experience in handling is limited.
AimTo analyze our surgical experience in treatment of this disease and to remember the role of surgery as well as some technical aspects of it.
Clinical casesWe present 2 cases of patients who have suffered a fulminant pseudomembranous colitis unresponsive to initial medical treatment and requiring urgent surgical intervention with a good response to it.
ConclusionsIt is important to keep in mind the surgical option in treatment of pseudomembranous colitis, especially when it presents as fulminant colitis, there are associated complications or failure to respond to medical treatment.
El Clostridium difficile es un microorganismo, bacilo grampositivo, que forma parte de la flora intestinal normal en un pequeño número de individuos sanos y de pacientes hospitalizados1. Fue descrito por primera vez como microbiota en neonatos, pero no fue hasta 1978 cuando se identificó como causa infecciosa de colitis pseudomembranosa asociada al uso de antibióticos2,3.
El espectro de enfermedades producidas por el Clostridium difficile abarca desde cuadros de diarrea no complicada hasta cuadros graves como la colitis pseudomembranosa fulminante o el megacolon tóxico. Aunque el tratamiento inicial de elección es no quirúrgico, si se comprueba ineficaz, se debe considerar una actuación quirúrgica4.
La epidemiología de esta enfermedad ha cambiado considerablemente en las últimas décadas. Ha llegado, incluso, a señalarse que puede convertirse en una pandemia mundial debido al uso indiscrimiando de antibióticos, que se utilizan como tratamientos profilácticos con antibióticos de amplio espectro, y con la aparición de cepas hipervirulentas (ribotipo 027)5.
Su prevalencia en España en el periodo 1999–2007 aumentó desde 39 hasta 122 casos, con un incremento anual del 9%, justificado por el uso indiscriminado de antibióticos, el envejecimiento poblacional y el aumento de la comorbilidad en los pacientes hospitalizados. Aun así, nuestro país presenta una incidencia inferior a otros como Estados Unidos, Canadá o Reino Unido, y aún no se han descrito casos producidos por las cepas hipervirulentas6–8.
Desde el reconocimiento de esta cepa hipervirulenta, se ha observado una tendencia hacia colitis más severas con resultados más pobres, lo que ha incrementado el énfasis en la realización de regímenes de tratamientos adecuados, sobre todo en infecciones refractarias. En casos leves a moderados, el metronidazol oral se considera una adecuada primera línea de tratamiento, pero, en ausencia de respuesta clínica adecuada, el cambio a vancomicina es necesario. Así, la vancomicina oral se debe emplear como terapia inicial en casos graves o en casos de pacientes que no toleren el metronidazol y reservar la vía rectal como terapia suplementaria en casos severos. En pacientes que no toleren la vía oral, es necesario administrar metronidazol intravenoso o vancomicina rectal. La consulta quirúrgica debe realizarse de forma precoz en aquellos pacientes que presenten colitis refractaria al tratamiento o colitis fulminante, ya que pueden requerir una intervención quirúrgica urgente hasta en el 1–3% de los casos9,10.
Casos clínicosCaso 1Mujer de 37 años con antecedente de leucemia aguda linfoblástica en tratamiento con quimioterapia. Comienza con cuadro clínico de dolor abdominal acompañado de vómitos, diarrea y fiebre que no cede a pesar de haber sido tratado previamente con amoxicilina–clavulánico, azitromicina y anfotericina. Tras positividad de la toxina del Clostridium difficile en heces, se inicia tratamiento con metronidazol por vía parenteral. Después de que presentó la mejoría clínica, es egresada del hospital con tratamiento de vancomicina oral.
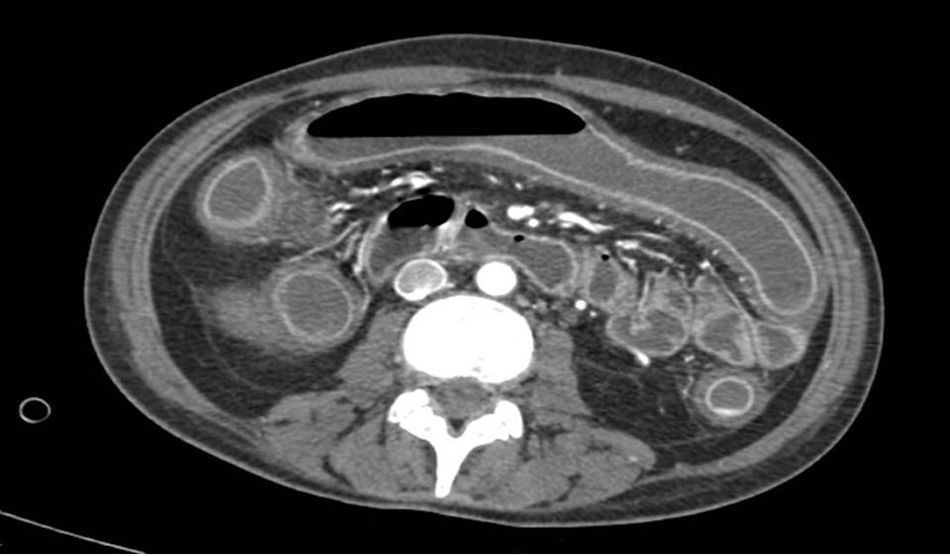
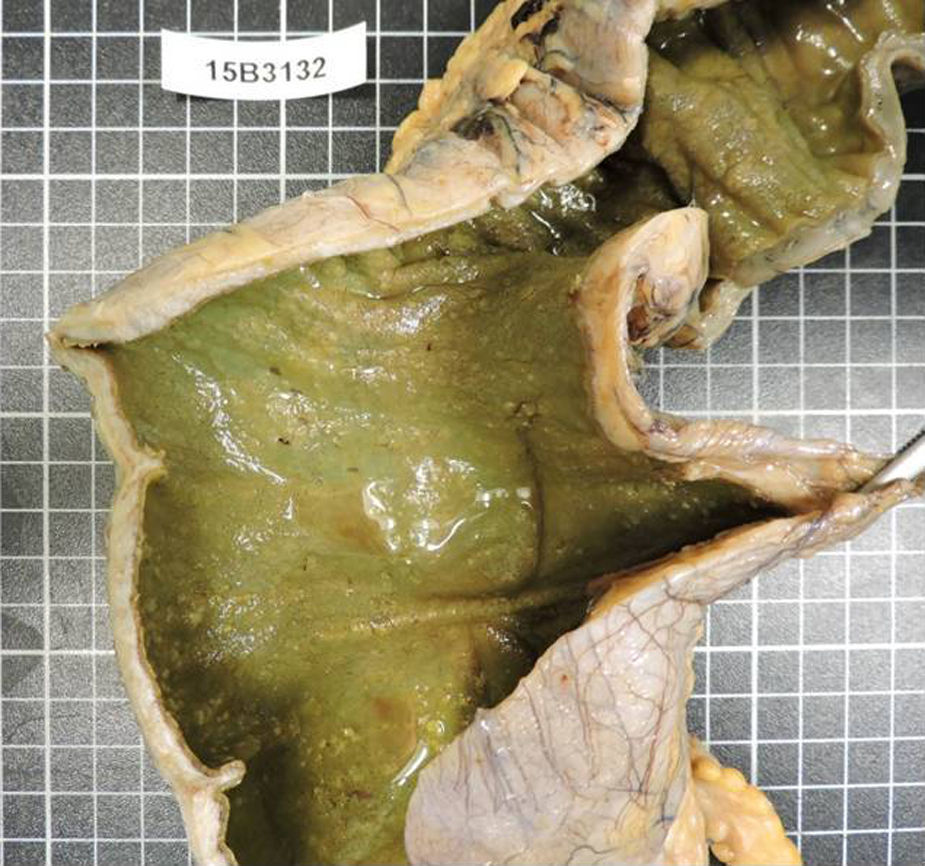
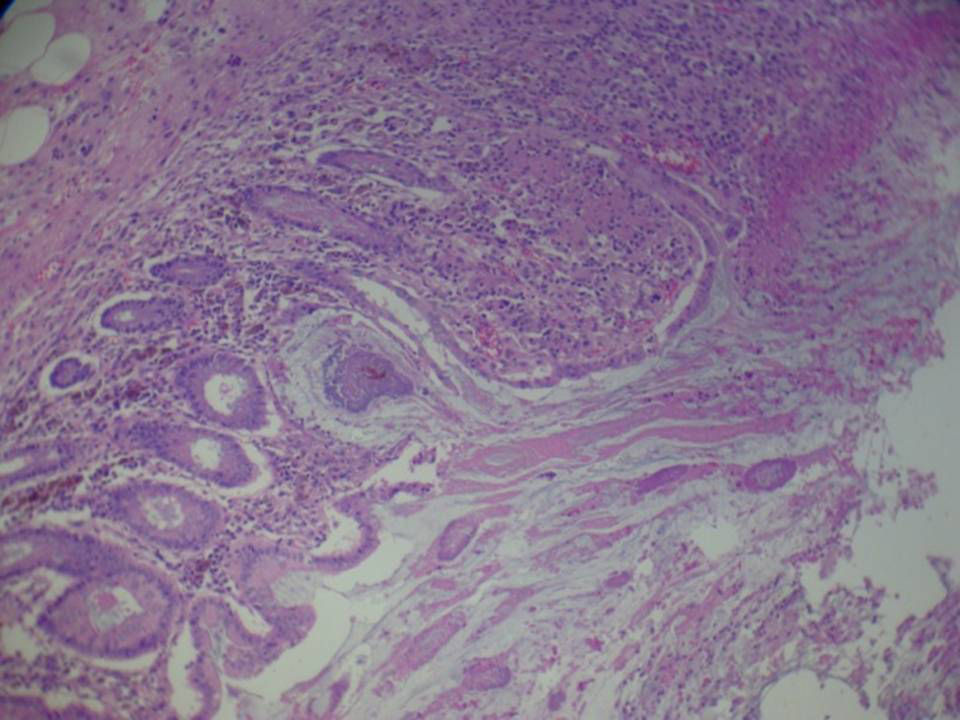
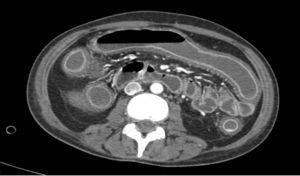
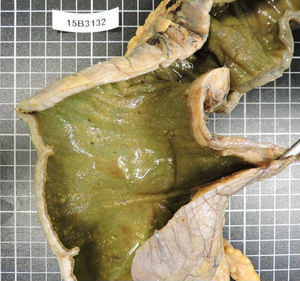
La paciente regresa pocos días después con cuadro séptico que requiere su ingreso en la Unidad de Cuidados Intensivos, con necesidad de fármacos vasoactivos e intubación orotraqueal. Ante la falta de respuesta al tratamiento en las primeras 24 h se decide la cirugía urgente, y se realiza colectomía subtotal e ileostomía terminal. Tras la intervención, la paciente presenta mejoría significativa con reducción progresiva de aminas hasta retirarlas, extubación orotraqueal, con negativización de la toxina en heces (figs. 1 y 2).
Mujer de 72 años que es ingresada en el Servicio de Neurología por hemorragia subaracnoidea. Antecedente de tratamiento previo al ingreso, con amoxicilina–clavulánico.
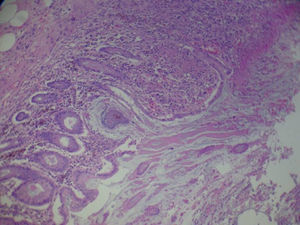
Presenta un empeoramiento clínico en el que destaca dolor abdominal, diarrea y bradipsiquia. Se realiza tomografía abdominal en la que se sospecha de colitis isquémica, pero, al realizar colonoscopia se plantea, como primera posibilidad diagnóstica, la existencia de una colitis pseudomembranosa. A pesar de tratamiento médico, la paciente no presentó mejoría e incluso evolucionó a choque séptico y falla orgánica múltiple, por lo que se decide intervención quirúrgica urgente y se realiza colectomía subtotal e ileostomía terminal. Tras la cirugía, la paciente presentó una mejoría evidente y fue dada de alta hospitalaria pocos días después (fig. 3).
DiscusiónLa colitis fulminante se presenta en el 3–10% de los casos, lo que conlleva toxicidad sistémica concomitante, disfunción orgánica con la necesidad de fármacos vasoactivos o soporte ventilatorio. Hasta en el 20% de los casos puede requerir una intervención quirúrgica, a pesar de lo cual presenta una mortalidad entre el 35 y el 80%11.
Históricamente, el tratamiento quirúrgico se empleaba con poca frecuencia, dados los pobres resultados demostrados clásicamente. Estos se debían a que las series publicadas eran pequeñas y a la falta de una definición estándar de la colitis fulminante12.
Actualmente, se ha comprobado que la cirugía puede salvar la vida del paciente en algunos casos, y que en la gran mayoría de los pacientes es necesaria una colectomía total o subtotal con ileostomía terminal. Desde el punto de vista de técnica quirúrgica, la resección debe incluir la exéresis del colon sigmoides, preservando el recto y los tejidos pélvicos para facilitar una hipotética reconstrucción posterior del tránsito intestinal13.
En la actualidad, otros autores proponen, por el contrario, la realización de una cirugía mínimamente invasiva en la que se preserve el colon, como una alternativa quirúrgica. Se consigue de esta forma una reducción de la morbimortalidad asociada al procedimiento quirúrgico. Esta técnica se basa principalmente en la realización de una ileostomía mediante un abordaje laparoscópico y en lavados de colon con administración tópica de vancomicina. Basan su eficacia en una agresión menor en el paciente crítico y en la exclusión del bolo fecal, lo que evitaría la afluencia de nutrientes a la flora intestinal14. Aunque esta técnica ya fue descrita en 1971 por Turnbull et al.15 en los casos de megacolon tóxico secundarios a enfermedad inflamatoria intestinal como puente para conseguir una mejora clínica del paciente, para permitir una cirugía definitiva de forma programada, se ha realizado con poca frecuencia en el pasado.
La indicación quirúrgica se establece por la existencia de alguno de los siguientes factores: perforación o necrosis de la pared del colon, necesidad de fármacos vasoactivos, signos de sepsis, cambios en el estado mental, leucocitosis mayor de 50,000, ácido láctico mayor de 5mmol/l o la ausencia de la mejoría clínica después de 5 días de tratamiento16.
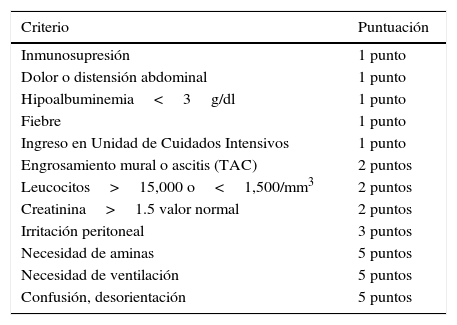
Neal et al.17 describieron igualmente un sistema de puntuación específico de esta dolencia, de forma que la clasifican de acuerdo con la gravedad en función del resultado de sumar todos los factores que tiene el paciente y se ha establecido como: leve de 1 a 3 puntos, grave de 4 a 6 puntos, grave complicado ≥ 7 (tablas 1 y 2). Sin embargo, aún no se han establecido las indicaciones concretas sobre la actuación quirúrgica, ya que no se ha establecido la puntuación necesaria para indicarla.
Puntuación para los factores de riesgo en la colitis pseudomembranosa
| Criterio | Puntuación |
|---|---|
| Inmunosupresión | 1 punto |
| Dolor o distensión abdominal | 1 punto |
| Hipoalbuminemia<3g/dl | 1 punto |
| Fiebre | 1 punto |
| Ingreso en Unidad de Cuidados Intensivos | 1 punto |
| Engrosamiento mural o ascitis (TAC) | 2 puntos |
| Leucocitos>15,000 o<1,500/mm3 | 2 puntos |
| Creatinina>1.5 valor normal | 2 puntos |
| Irritación peritoneal | 3 puntos |
| Necesidad de aminas | 5 puntos |
| Necesidad de ventilación | 5 puntos |
| Confusión, desorientación | 5 puntos |
Score de la colitis pseudomembranosa propuesto por Neal et al.17.
El tratamiento de elección de la colitis pseudomembranosa es médico, reservándose el tratamiento quirúrgico para casos específicos. El tratamiento quirúrgico de esta dolencia se realiza cada vez de forma más precoz y, por lo tanto, es menos agresivo, lo que ha obtenido mejores resultados. De esta forma consideramos que es importante siempre tener en mente la posibilidad quirúrgica para su tratamiento, sobre todo cuando se presenta de manera fulminante, cuando existen complicaciones asociadas o falla de respuesta al tratamiento médico.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesNo existe conflicto de intereses por parte de los autores.