La radioterapia forma parte del esquema terapéutico habitual de la mujer con cáncer de mama. No obstante, a altas dosis (>40Gy) predispone al desarrollo de algunos tumores como el angiosarcoma1,2. La incidencia de esta neoplasia es baja (0,07%)2,3; sin embargo, el aumento en la supervivencia y en la indicación de cirugía conservadora ha incrementado su frecuencia. La predisposición a desarrollar un tumor radioinducido se multiplica en algunos síndromes hereditarios, particularmente en el síndrome de Li-Fraumeni (SLF)4,5. La mutación de TP53 que caracteriza a este síndrome, ocasiona inestabilidad genética por recombinación inapropiada del ADN y mayor susceptibilidad a las radiaciones ionizantes5,6.
Los angiosarcomas radioinducidos (ARI) presentan un mal pronóstico, estimándose una supervivencia global (SG) a los 5 años del 43%7. Debido a la baja frecuencia de los ARI, la evidencia es limitada. No obstante, el tratamiento curativo solo es posible mediante la resección quirúrgica con márgenes amplios, por lo que el diagnóstico precoz es fundamental.
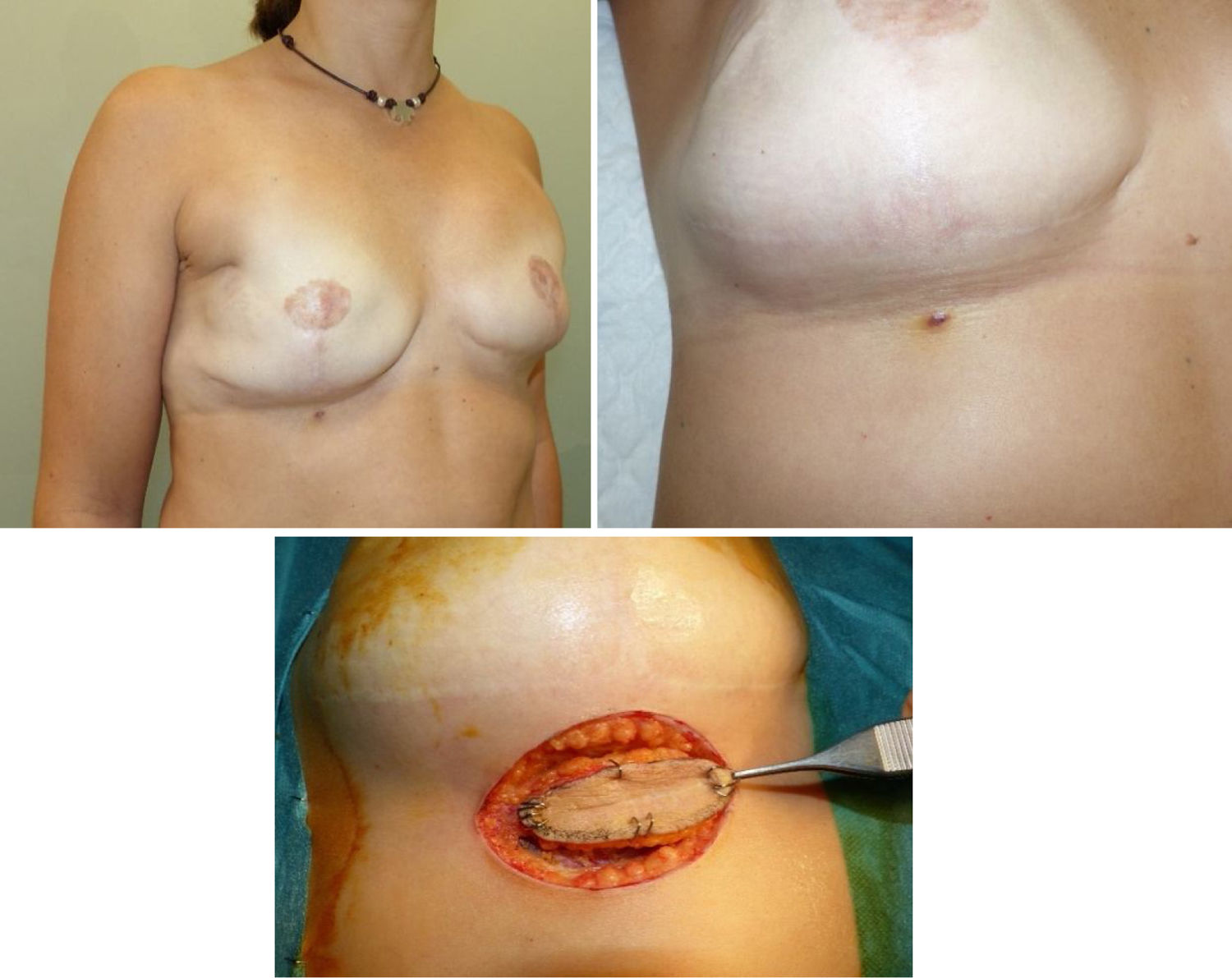
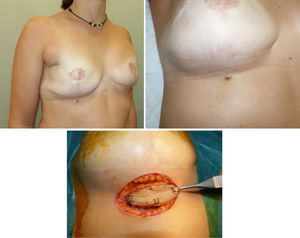
Presentamos el caso de una mujer de 37 años que consultó por un nódulo palpable en la mama derecha. Su madre había fallecido a los 36 años por metástasis de un cáncer de mama y su hermana presentó un cáncer de mama con 35 años. Mediante una mamografía, resonancia magnética y biopsia con aguja gruesa se confirmó el diagnóstico de un carcinoma ductal infiltrante (CDI) de mama bilateral (grado iii; luminal B HER2 positivo) por lo que se realizó una mastectomía preservadora de piel y pezón y biopsia de ganglio centinela bilateral con reconstrucción inmediata. El estudio anatomopatológico definitivo demostró un CDI de 2cm en la mama derecha (pT2N0) y un CDI de 8mm en la mama izquierda (pT1bN0). Se completó tratamiento con quimioterapia mediante carboplatino, docetaxel y trastuzumab, y posteriormente se indicó hormonoterapia (tamoxifeno y Zoladex®). Por los antecedentes familiares y el diagnóstico precoz del carcinoma de mama bilateral se solicitó estudio genético que demostró mutación de TP53, compatible con el SLF. A pesar de no tener indicación, la paciente solicitó recibir radioterapia y tras acudir a una tercera opinión se irradió la pared torácica y cadenas ganglionares derechas. A los 4 años consultó por una lesión vinácea con halo reluciente de 5mm en surco inframamario derecho (fig. 1), cuya biopsia quirúrgica demostró una lesión vascular atípica sugestiva de ARI, con márgenes libres.
El SLF es un desorden hereditario autosómico dominante, con penetrancia del 100%, que presenta mayor susceptibilidad a las radiaciones5. Por tanto, la indicación de radioterapia en estas pacientes es controvertida, siendo la mastectomía el tratamiento de elección en el cáncer de mama. No obstante, a diferencia de los síndromes de cáncer de mama y ovario hereditarios la mastectomía profiláctica no está indicada. En primer lugar, porque el riesgo estimado de cáncer de mama es más bajo que las pacientes con mutación BRCA1 y BRCA2 (22 vs. 60-80%). En segundo lugar, porque en las pacientes con SLF pueden aparecer otras neoplasias y la mastectomía profiláctica no impactará en la SG8.
Aunque el ARI de mama es más frecuente en la cirugía conservadora, este tumor puede aparecer en la pared torácica irradiada como el caso de nuestra paciente. El diagnóstico presuntivo es clínico y en la etapa inicial puede presentarse como un hematoma, un rash eccematoso, telangiectasias atípicas o uno o múltiples nódulos rojo-púrpura elevado. Por tanto, una lesión con estas características sobre el campo de irradiación, exige una biopsia que confirmará el diagnóstico.
El tratamiento del ARI es la cirugía radical con márgenes libres. La obtención de márgenes quirúrgicos negativos es más importante que el tipo de cirugía. En mujeres con una cirugía conservadora, habitualmente se realizará una mastectomía, sin embargo, una nueva cirugía conservadora es posible. No existe consenso del margen de resección adecuado, sin embargo, distancias menores de 1cm se asocian a recidivas locales precoces, por lo que se recomiendan márgenes de 2-3cm. La estadificación ganglionar no está indicada, ya que estos tumores suelen metastatizar por vía hematógena y la incidencia de afectación ganglionar es baja9. Solo se realizará una linfadenectomía axilar en aquellos pacientes con afectación histológica de la axila, sin enfermedad metastásica a distancia.
El papel de la quimioterapia es equívoco2,9, pero series de casos describen respuestas del 20-60% a los taxanos y las antraciclinas en enfermedad localmente avanzada inoperable o metastásica. Otras opciones terapéuticas son los anticuerpos monoclonales como el bevacizumab, el sorafenib o el pazopanib. Sin embargo, los resultados de diversos ensayos clínicos son contradictorios. Aunque la terapia con pazopanib parece prometedora, en la actualidad, las guías clínicas10 solo aceptan su uso con intención paliativa.
De esta revisión podemos obtener 3 conclusiones: en primer lugar, la indicación de radioterapia debe limitarse en pacientes con SLF, ya que la probabilidad de un tumor radioinducido es muy alta (48%). En segundo lugar, los ARI pueden aparecer después de una mastectomía y, aunque son poco frecuentes, una lesión sospechosa en el campo de irradiación siempre debe ser biopsiada, finalmente, la cirugía con márgenes amplios es el tratamiento curativo de esta enfermedad, por tanto, el diagnóstico precoz es esencial.