La hernia paraestomal (HP) es la complicación más frecuente después de crear un estoma, apareciendo hasta en el 48% de los casos1. Existe una manifiesta falta de información en la literatura respecto al tratamiento de la hernia paraestomal en un contexto urgente (HPU). Actualmente, no disponemos de estudios que evalúen específicamente los resultados y las características del tratamiento de la HPU. Existen datos indirectos en algunos registros que analizan la incidencia de la HPU en grupos de pacientes intervenidos de una HP2 o los factores de riesgo para la morbimortalidad y recurrencia en la cirugía de la HP, donde la HPU parece ser un factor asociado a la reintervención o muerte en los primeros 30 días del postoperatorio3 o donde la edad mayor de 70 años puede incrementar el riesgo de morbimortalidad en el contexto de una HPU4. Tampoco se encuentra una orientación sobre la mejor manera de tratar una HPU en las guías publicadas sobre el manejo de la HP5. Probablemente, la mayoría de cirujanos cuando nos enfrentamos a una HPU manejamos en la toma de decisiones esos datos indirectos mencionados anteriormente y otros «datos» aprendidos durante nuestra formación por transmisión «maestro-aprendiz» difícilmente cuantificables y fruto de la experiencia, como por ejemplo, evitar en la mayoría de los casos el uso de una malla sintética no absorbible si hay una isquemia o resección intestinal6.
En el contexto previo, presentamos la experiencia de nuestro centro en el manejo de la HPU durante 12 años (2007-2019). Se ha realizado un análisis descriptivo de una serie de 24 pacientes con una HPU con el objetivo de añadir valoraciones de interés en una afección quirúrgica donde los datos específicos presentes en la literatura son prácticamente nulos.
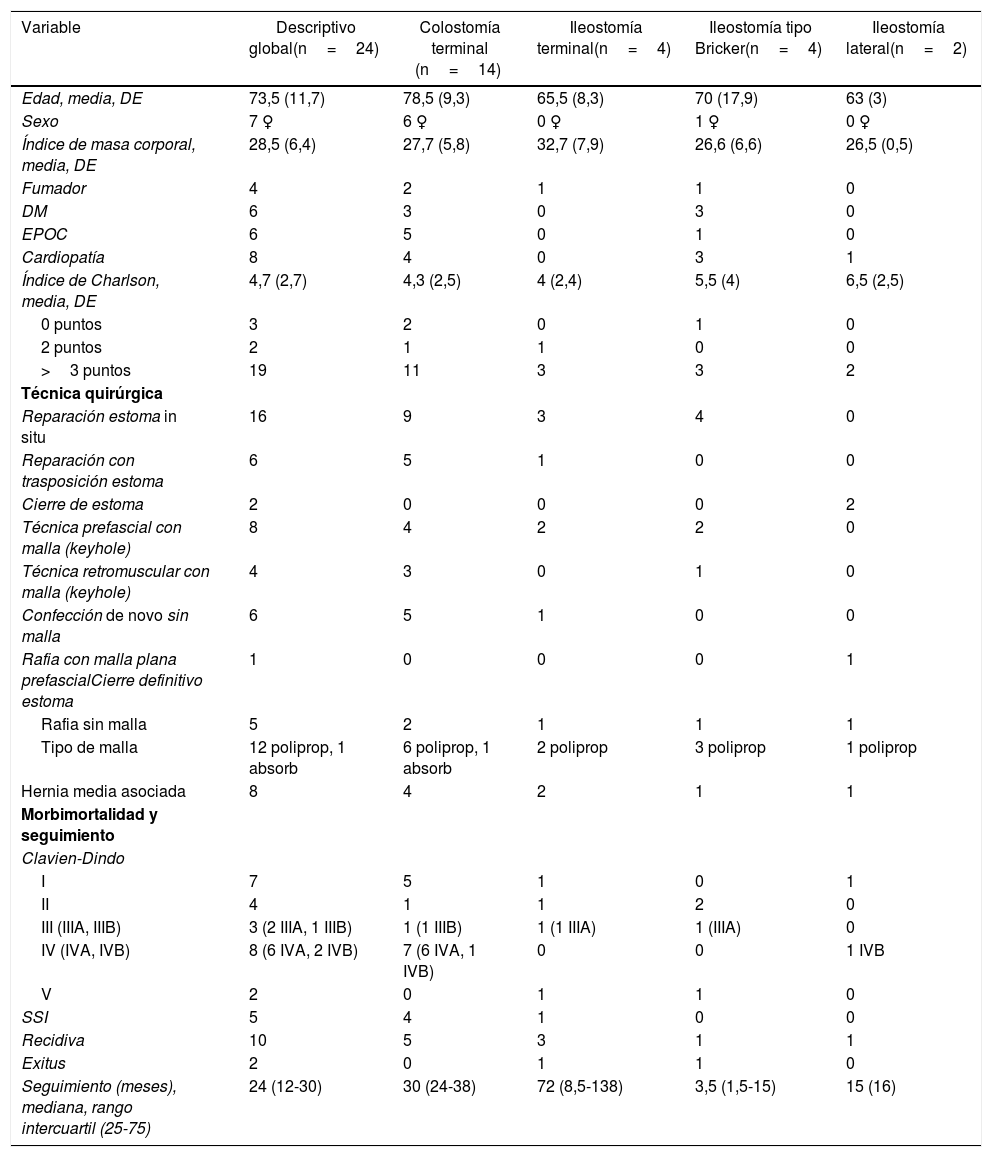
Durante el periodo de estudio, 244 ostomías fueron atendidas en urgencias por diferentes motivos, de estas 41 (16,8%) eran HP y entre ellas 24 (9,8%) requirieron una intervención urgente (tabla 1). La HPU puede tener una incidencia baja en el contexto de las urgencias relacionadas con las ostomías. Sin embargo, una vez en urgencias la hernia puede necesitar, en un porcentaje alto, una intervención quirúrgica. En nuestros casos la intervención urgente fue necesaria en el 58,5%. Mayoritariamente las HPU consistieron en ostomías definitivas del tipo de las colostomías terminales (14 casos [58,3%]), aunque también se intervinieron otras ostomías definitivas como las ileostomías terminales y las ileostomías tipo Bricker, e incluso ostomías temporales como las ileostomías laterales. Los pacientes fueron mayoritariamente varones, con una elevada comorbilidad (índice de Charlson >3 puntos en 19 [79,1%] pacientes y una edad media por encima de los 70 años). El Índice de Charlson elevado y la edad mayor de 70 años se asocian a una mortalidad alta4,7. Se objetivaron en total 2 fallecimientos. Creemos que el porcentaje es elevado (8,3%), asociándose probablemente a la edad y comorbilidades presentes. Sin embargo, estos casos correspondieron a algún grupo de edad media más baja y ostomías menos frecuentes, como la ileostomía terminal o la ileostomía tipo Bricker. La técnica quirúrgica seleccionada para la reparación de la HPU fue mayoritariamente in situ (16 [66,6%] pacientes) sin trasposición del estoma y en los 2 casos de ileostomía temporal lateral el estoma se cerró definitivamente. La malla sintética no absorbible (polipropileno) se utilizó en 12 (50%) de los casos, independientemente del tipo de estoma y de ser una cirugía como mínimo limpia-contaminada. Puede que en la decisión de colocar la malla influyera no solo el tipo de cirugía sino también la necesidad de reparar de forma concomitante una hernia incisional media asociada, la cual se observó en 8 (33,3%) pacientes. La infección del sitio quirúrgico (SSI) fue elevada objetivándose en 5 (20,8%) pacientes, lo cual puede ser de esperar en una cirugía de urgencias y como mínimo limpia-contaminada. De acuerdo a la clasificación de Clavien-Dindo8, todos los pacientes realizaron alguna complicación postoperatoria siendo en más de la mitad a partir del grado III, es decir, requiriendo intervención quirúrgica o radiológica, siendo complicaciones que amenazaban la vida con necesidad de tratamiento en unidades de cuidados intermedios o intensivos y finalmente mortalidad. La recidiva de la HP fue alta apareciendo en 10 (41,6%) pacientes tras una mediana de seguimiento de 24 meses (IQR: 12-30), poniendo de manifiesto la clásica alta tasa de recidivas descritas tras la intervención quirúrgica de una HP9, que probablemente este incrementada en esta serie por ser cirugías urgentes con un elevado índice de complicaciones postoperatorias.
Características descriptivas de la hernia paraestomal urgente
| Variable | Descriptivo global(n=24) | Colostomía terminal (n=14) | Ileostomía terminal(n=4) | Ileostomía tipo Bricker(n=4) | Ileostomía lateral(n=2) |
|---|---|---|---|---|---|
| Edad, media, DE | 73,5 (11,7) | 78,5 (9,3) | 65,5 (8,3) | 70 (17,9) | 63 (3) |
| Sexo | 7 ♀ | 6 ♀ | 0 ♀ | 1 ♀ | 0 ♀ |
| Índice de masa corporal, media, DE | 28,5 (6,4) | 27,7 (5,8) | 32,7 (7,9) | 26,6 (6,6) | 26,5 (0,5) |
| Fumador | 4 | 2 | 1 | 1 | 0 |
| DM | 6 | 3 | 0 | 3 | 0 |
| EPOC | 6 | 5 | 0 | 1 | 0 |
| Cardiopatía | 8 | 4 | 0 | 3 | 1 |
| Índice de Charlson, media, DE | 4,7 (2,7) | 4,3 (2,5) | 4 (2,4) | 5,5 (4) | 6,5 (2,5) |
| 0 puntos | 3 | 2 | 0 | 1 | 0 |
| 2 puntos | 2 | 1 | 1 | 0 | 0 |
| >3 puntos | 19 | 11 | 3 | 3 | 2 |
| Técnica quirúrgica | |||||
| Reparación estoma in situ | 16 | 9 | 3 | 4 | 0 |
| Reparación con trasposición estoma | 6 | 5 | 1 | 0 | 0 |
| Cierre de estoma | 2 | 0 | 0 | 0 | 2 |
| Técnica prefascial con malla (keyhole) | 8 | 4 | 2 | 2 | 0 |
| Técnica retromuscular con malla (keyhole) | 4 | 3 | 0 | 1 | 0 |
| Confección de novo sin malla | 6 | 5 | 1 | 0 | 0 |
| Rafia con malla plana prefascialCierre definitivo estoma | 1 | 0 | 0 | 0 | 1 |
| Rafia sin malla | 5 | 2 | 1 | 1 | 1 |
| Tipo de malla | 12 poliprop, 1 absorb | 6 poliprop, 1 absorb | 2 poliprop | 3 poliprop | 1 poliprop |
| Hernia media asociada | 8 | 4 | 2 | 1 | 1 |
| Morbimortalidad y seguimiento | |||||
| Clavien-Dindo | |||||
| I | 7 | 5 | 1 | 0 | 1 |
| II | 4 | 1 | 1 | 2 | 0 |
| III (IIIA, IIIB) | 3 (2 IIIA, 1 IIIB) | 1 (1 IIIB) | 1 (1 IIIA) | 1 (IIIA) | 0 |
| IV (IVA, IVB) | 8 (6 IVA, 2 IVB) | 7 (6 IVA, 1 IVB) | 0 | 0 | 1 IVB |
| V | 2 | 0 | 1 | 1 | 0 |
| SSI | 5 | 4 | 1 | 0 | 0 |
| Recidiva | 10 | 5 | 3 | 1 | 1 |
| Exitus | 2 | 0 | 1 | 1 | 0 |
| Seguimiento (meses), mediana, rango intercuartil (25-75) | 24 (12-30) | 30 (24-38) | 72 (8,5-138) | 3,5 (1,5-15) | 15 (16) |
DE: desviación estándar; DM: diabetes mellitus; EPOC: enfermedad pulmonar obstructiva crónica.
La cirugía de la HPU parece poco frecuente, sin embargo, puede que esté unida a la presencia de complicaciones graves y mortalidad elevada en el postoperatorio10, así como un elevado índice de recidivas. Mostramos en este escrito la experiencia en un periodo de tiempo de un hospital de alto volumen. Creemos que esta experiencia es de interés para conocer mejor algunos datos específicos de esta afección en un contexto urgente. Sin embargo, es imprescindible registrar los casos relacionados con la HPU en registros como el EVEREG11, avalado por la Asociación Española de Cirujanos, para obtener información a mayor escala de esta esquiva afección urgente, y que podría contribuir a una guía de prevención y tratamiento en un futuro.
FinanciaciónEste trabajo no ha sido financiado por ningún tipo de fondos público o privado.