La cirugía mayor ambulatoria (CMA) ha demostrado ser coste-efectiva manteniendo la calidad asistencial y la seguridad del paciente1. En la cirugía tiroidea y paratiroidea resultan controvertidos, debido a las complicaciones a las que se asocia dicha cirugía: el hematoma asfíctico, la lesión recurrencial y la hipocalcemia2.
Hay que destacar la importancia de la especialización en la cirugía endocrina3 y en la cirugía ambulatoria, donde la morbilidad debe ser mínima. El principal obstáculo para llevar a cabo la ambulatorización de estos procesos es el sangrado postoperatorio, el cual tiene una incidencia de entre el 0,5% y el 3% de los casos, siendo más frecuente en las primeras 6horas y excepcional después de las 24horas4.
La utilización de nuevas tecnologías en la coagulación y el sellado de los pedículos vasculares ha permitido recortar el tiempo quirúrgico e incrementar los niveles de seguridad respecto al sangrado postoperatorio5.
Se presenta un estudio observacional retrospectivo de los pacientes con indicación de hemitiroidectomía o paratiroidectomía realizadas en régimen ambulatorio entre 2019 y 2020.
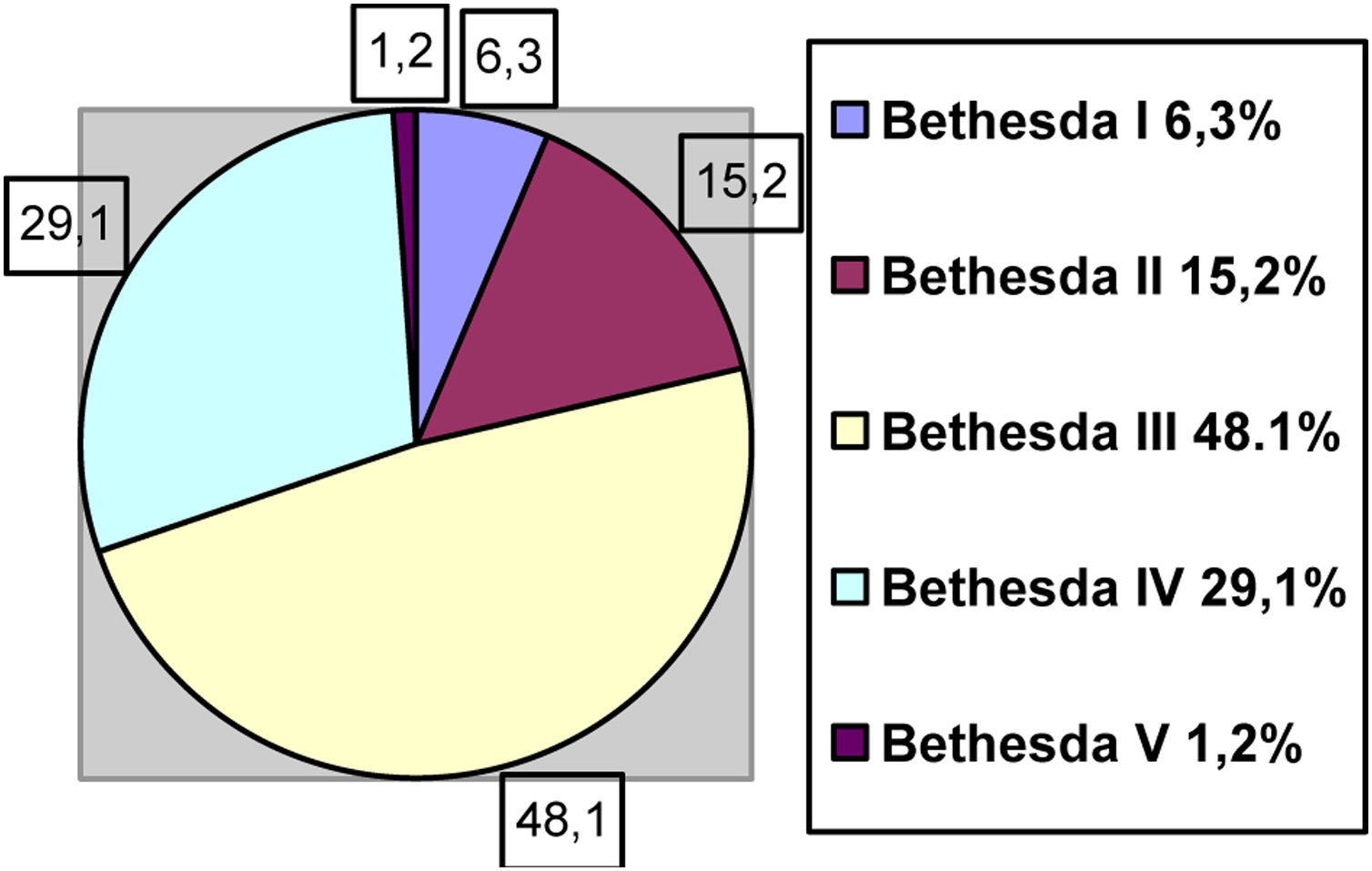
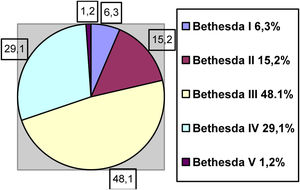
Los pacientes programados para hemitiroidectomía o paratiroidectomía (decisión tomada en comité multidisciplinar) son programados desde la consulta como cirugía ambulatoria. Los criterios de selección son los siguientes: paciente mayor de edad, riesgo anestésico ASA I-III, soporte social o familiar adecuados, independientemente del Bethesda (fig. 1) o el tamaño del nódulo (el tamaño medio registrado es de 27,7cm, con un rango entre 7 y 57cm).
Todos los pacientes son intervenidos por cirujanos con dedicación exclusiva a la cirugía endocrina, con el apoyo de la infraestructura de CMA.
Los pacientes acuden al hospital una hora antes de la intervención, y se mantienen 6horas en observación. Posteriormente son dados de alta a domicilio si cumplen los siguientes criterios: signos vitales estables; no equimosis, hematomas ni tumefacción cervical; no disfonía, disnea o disfagia, buena tolerancia oral, control adecuado del dolor, deambulación, comprensión de las instrucciones, adecuado soporte domiciliario y posibilidad de control telefónico.
En las paratiroidectomías se realiza medición de hormona paratiroidea (PTH) previa a la intervención y tras 10minutos de la extracción de la glándula, necesitando un valor dentro de los límites de la normalidad para el alta.
En las hemitiroidectomías, para el sellado vascular, se utiliza bisturí ultrasónico y motorización del nervio laríngeo recurrente (NLR).
A las 24horas, se realiza una llamada por parte de la enfermera de CMA para control precoz y valoración del grado de satisfacción, a través de un cuestionario.
Posteriormente se realiza el seguimiento en consulta de endocrinología a las 4 semanas de la intervención. Por parte de cirugía, la valoración es «no presencial» con un formulario dirigido que permite valorar la evolución postoperatoria, las posibles complicaciones relacionadas con la herida y las lesiones nerviosas. A los pacientes con clínica sugestiva de lesión nerviosa, se les solicita valoración por otorrinolaringología (ORL).
Durante el periodo descrito se intervinieron 82 hemitiroidectomías y 13 paratiroidectomías. Tres pacientes programados para hemitiroidectomía y uno para paratiroidectomía no cumplían criterios de CMA, por lo que se programaron desde consulta para cirugía con ingreso (no han sido incluidos en el estudio).
En las 79 hemitiroidectomías ambulatorias el 77,2% fueron dadas de alta a las 6horas de la cirugía (CMA pura), el 21,5% precisaron una estancia menor de 12horas en el hospital (CMA corta estancia). Una única paciente (1,3%) precisó ingreso por alteraciones en el electrocardiograma para valoración por cardiología.
En los pacientes CMA corta estancia, la causa de prolongar la estancia fue en un 64,7% el haberse realizado la cirugía en horario de tarde (tabla 1).
Causas de noche de ingreso
| Paratiroidectomía 12 pacientes | Causas |
|---|---|
| CMA pura (83,3%) | - |
| CMA corta estancia (16,7%) | 1 cirugía en turno de tarde |
| 1 lesión NLR |
| Hemitiroidectomía 79 pacientes | Causas |
|---|---|
| CMA pura (77,2%) | - |
| CMA corta estancia (21,5%) | 64,7% cirugía en turno de tarde |
| Otras: vómitos, síncope, petición del paciente |
CMA: cirugía mayor ambulatoria; NLR: nervio laríngeo recurrente.
Con una vigilancia de 6horas, no hubo ninguna complicación precoz. De los 17 pacientes en CMA corta estancia, el 29,4% presentó seroma leve (relatado por el paciente, ya resuelto en la revisión) y disfonía el 17,6%, con fibrolaringoscopia sin parálisis en la revisión por ORL (tabla 2). De los 61 pacientes en CMA pura, el 19,6% presentó seroma leve, un paciente (1,6%) infección de herida que precisó curas en su centro de salud, el 1,6% clínica de nervio laríngeo superior y el 6,3% clínica de NLR (sin lesión constatada por ORL).
Complicaciones postoperatorias en función de la técnica quirúrgica y el tipo de CMA
| Hemitiroidectomía 79 pacientes | Complicaciones |
|---|---|
| CMA pura (73%) | 19,6% seroma |
| 1,6% infección de herida | |
| 1,6% clínica nervio laríngeo superior | |
| 6,3% clínica NLR (sin lesión) | |
| CMA corta estancia (26%) | 29,4% seroma |
| 17,6% disfonía sin lesión en CCVV |
| Paratiroidectomía 12 pacientes | Complicaciones |
|---|---|
| 8,3% lesión de NLR advertida (1 paciente) |
CCVV: cuerdas vocales; CMA: cirugía mayor ambulatoria; NLR: nervio laríngeo recurrente.
Las complicaciones no son estadísticamente significativas (p>0,05) comparando los pacientes CMA pura con los CMA corta estancia.
En las 12 paratiroidectomías incluidas en el estudio, la tasa de ambulatorización fue del 83,3% para CMA pura y del 16,7% para CMA corta estancia. Los motivos del ingreso fueron el realizar la cirugía en horario de tarde en un caso y la lesión del NLR advertida en la intervención en otro caso (tabla 1).
Como complicaciones relacionadas con la herida, no se ha descrito ninguna (tabla 2). Tampoco hay registro de reingresos o visitas a urgencias por clínica de hipocalcemia en los pacientes estudiados.
Por tanto, con los datos obtenidos, la tasa de ambulatorización en hemitiroidectomías y paratiroidectomías es cercana al 80% y el índice de ingresos no deseados (entendiendo no deseados como corta estancia) es del 16,7% para la paratiroidectomía y del 21,5% en la hemitiroidectomía. Ningún paciente presentó complicaciones mayores en su domicilio y el grado de satisfacción fue alto o muy alto según las encuestas de enfermería y los Net-Promotor-Score del hospital. La mayor limitación del estudio es el escaso número de pacientes incluidos.
La ambulatorización no incrementa el número de complicaciones en relación con la herida, sangrado o lesiones nerviosas, siendo los resultados superponibles a los encontrados en la literatura6.
Podemos concluir que, la paratiroidectomía con abordaje selectivo y la hemitiroidectomía realizadas por cirujanos expertos, en régimen ambulatorio, cumplen con los objetivos de la cirugía ambulatoria: rebajan el coste del proceso, son seguras, efectivas y bien aceptadas por los pacientes7. Para ello, es importante hacer una correcta selección de pacientes (lo que minimiza los posibles riesgos8) y ofrecerles información detallada desde la consulta.