Con el fin de evitar retardo en el diagnóstico de apendicitis aguda y disminuir el margen de error, se ha recurrido a la aplicación de escalas. El objetivo de este estudio fue comparar la eficacia de las escalas Alvarado y RIPASA en el diagnóstico clínico de apendicitis aguda y correlacionar con el resultado de patología.
MétodosEstudio longitudinal prospectivo, analítico, comparativo. Se incluyeron pacientes con síndrome doloroso abdominal sugestivo de apendicitis aguda e intervenidos quirúrgicamente; se les aplicaron en forma simultánea las escalas de Alvarado y la RIPASA. Se obtuvo el reporte de patología y se comparó la eficacia de ambas escalas para el diagnóstico de apendicitis aguda.
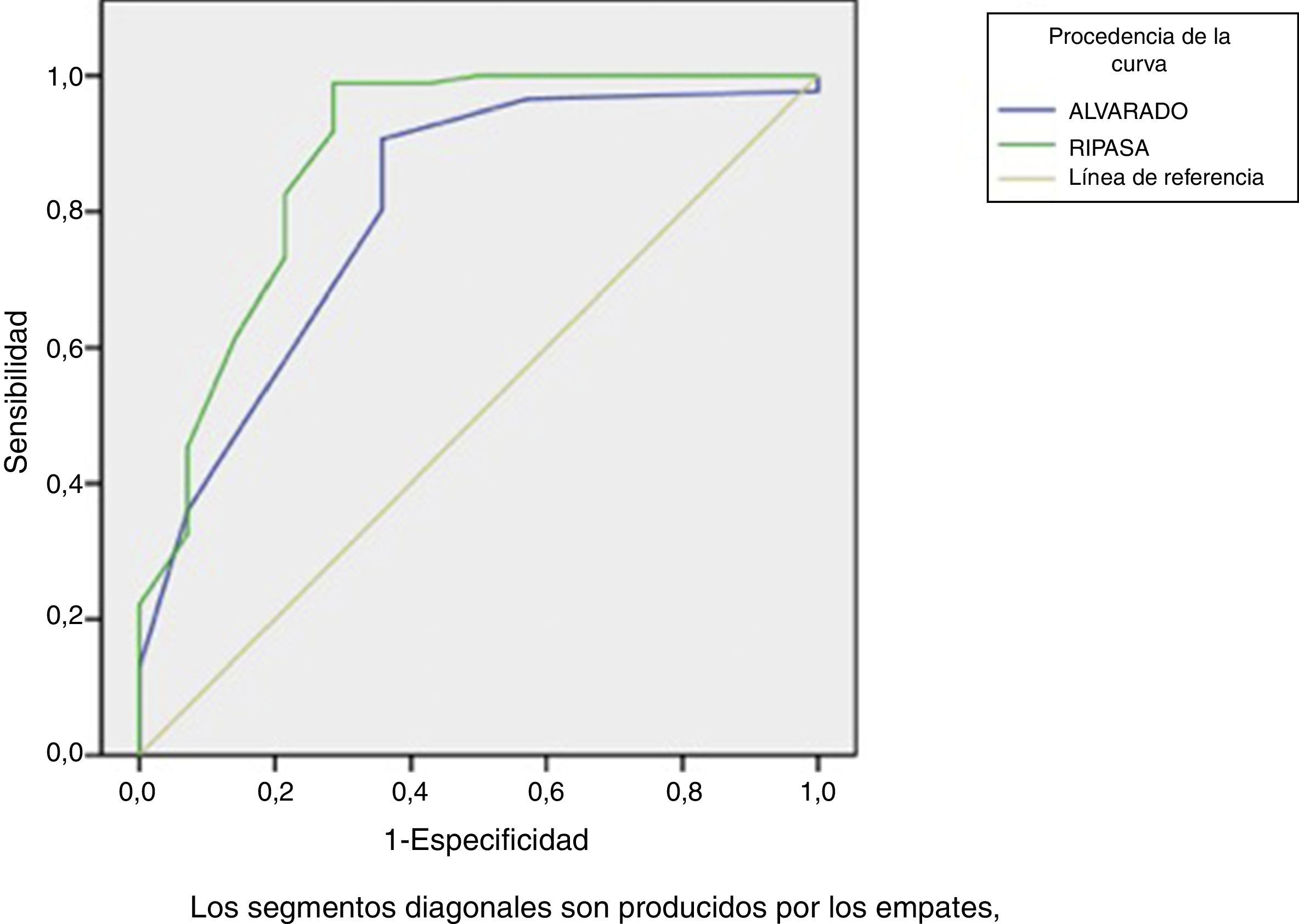
ResultadosSe incluyeron 100 pacientes. La escala RIPASA demostró mayor certeza diagnóstica en comparación con la escala de Alvarado, con sensibilidad del 98,8% y especificidad del 71,4% versus 90,7% y 64,3%, respectivamente. La escala RIPASA mostró un área bajo la curva de 0,88 y la escala de Alvarado, de 0,80.
ConclusionesLa escala RIPASA es un sistema más específico, conveniente y certero que la escala de Alvarado para la población mexicana.
In order to avoid delay in the diagnosis of acute appendicitis and reduce the margin of error, the use of scales has been used. The aim of this study was to compare the effectiveness of the Alvarado and RIPASA scores in the clinical diagnosis of acute appendicitis and to correlate with the histopathological results.
MethodsProspective, longitudinal, analytical, comparative and observational study. Patients with abdominal pain syndrome suggestive of acute appendicitis and submitted to surgical intervention were included; the Alvarado and RIPASA scores were simultaneously applied. The pathology report was obtained and the efficacy of both scores for the diagnosis of acute appendicitis was compared.
ResultsOne hundred patients were included. It was shown that the RIPASA score demonstrated greater diagnostic accuracy compared to the Alvarado score, with sensitivity of 98,8% and specificity of 71,4% versus 90,7% and 64,3%, respectively. The RIPASA score showed an area under the curve of 0,88 and the Alvarado scale of 0,80.
ConclusionsThe RIPASA score is a more specific, convenient and accurate system than the Alvarado score for the Mexican population.
La apendicitis aguda (AA) se asocia con morbilidad del 10% y mortalidad del 0,24-4,0%1 y constituye el diagnóstico más frecuente a nivel mundial para el cirujano de urgencias, representando hasta el 20% del total de intervenciones quirúrgicas2. Se presenta más frecuentemente entre la segunda y la cuarta décadas de la vida, siendo el diagnóstico oportuno difícil y predominantemente clínico3.
El porcentaje de apendicectomías negativas (10-15%) no ha cambiado con la introducción de la ecografía y la tomografía computarizada; el porcentaje de diagnóstico erróneo en pacientes intervenidos de apendicectomía laparoscópica es significativamente mayor que en apendicectomía abierta. Se invierten 1.000 millones de dólares cada año en apendicectomías «blancas»4,5, por lo que altas tasas de apendicectomías negativas ya no son aceptables. Con el fin de evitar retardo en el diagnóstico, disminuir el margen de error, identificar pacientes que requieran cirugía de urgencia o pacientes sin AA sería de gran utilidad la aplicación de una escala. La escala de Alvarado sugiere, con una puntuación mayor, la probabilidad de que el paciente tenga un cuadro de AA6.
Una nueva escala, Raja Isteri Pengiran Anak Saleha Appendicitis (RIPASA), parece tener mayor sensibilidad y especificidad para el diagnóstico de AA y una reducción significativa de apendicectomías negativas7,8.
El propósito de este estudio fue aplicar ambas escalas en el servicio de urgencias a los pacientes con diagnóstico presuntivo de AA y comparar con los reportes de anatomía patológica posteriores a la apendicectomía, y así comparar la eficacia, la sensibilidad y la especificidad de las escalas de Alvarado y RIPASA en el diagnóstico de AA en un hospital de tercer nivel que atiende a la población del este de México.
MétodosSe realizó un estudio analítico y observacional en pacientes de ambos sexos, de 18 años de edad o más, que acudieron al servicio de urgencias del Hospital de Alta Especialidad de Veracruz con sospecha diagnóstica de AA y que fueron intervenidos de apendicectomía en el período comprendido entre el 1 de junio y el 31 de diciembre de 2016. Se incluyeron todos los pacientes tratados con apendicectomía urgente, que contaban con resultado de histopatología. El estudio fue aprobado por el comité institucional de ética.
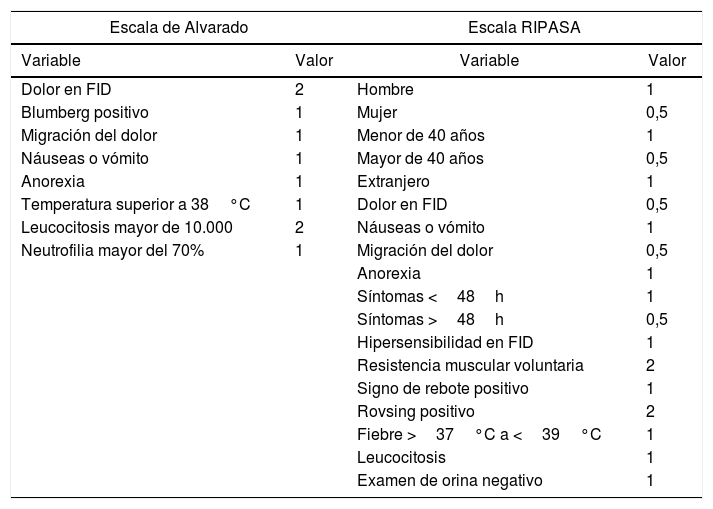
Instrumentos. Las 2 diferentes escalas, la escala de Alvarado y la escala RIPASA, fueron aplicadas a cada uno de los pacientes por un médico residente de cirugía sin influir en el cirujano en cuanto a la decisión de intervención quirúrgica. La escala de Alvarado (publicada en 1986) es una tabla de valoración (tabla 1) cuya suma da un máximo de 10 puntos y mayor probabilidad de que el paciente tenga un cuadro de AA6. La escala RIPASA (publicada en 2010), se propone que tiene una mayor sensibilidad y especificidad7.
Variables en las escalas de Alvarado y RIPASA y sus valores
| Escala de Alvarado | Escala RIPASA | ||
|---|---|---|---|
| Variable | Valor | Variable | Valor |
| Dolor en FID | 2 | Hombre | 1 |
| Blumberg positivo | 1 | Mujer | 0,5 |
| Migración del dolor | 1 | Menor de 40 años | 1 |
| Náuseas o vómito | 1 | Mayor de 40 años | 0,5 |
| Anorexia | 1 | Extranjero | 1 |
| Temperatura superior a 38°C | 1 | Dolor en FID | 0,5 |
| Leucocitosis mayor de 10.000 | 2 | Náuseas o vómito | 1 |
| Neutrofilia mayor del 70% | 1 | Migración del dolor | 0,5 |
| Anorexia | 1 | ||
| Síntomas <48h | 1 | ||
| Síntomas >48h | 0,5 | ||
| Hipersensibilidad en FID | 1 | ||
| Resistencia muscular voluntaria | 2 | ||
| Signo de rebote positivo | 1 | ||
| Rovsing positivo | 2 | ||
| Fiebre >37°C a <39°C | 1 | ||
| Leucocitosis | 1 | ||
| Examen de orina negativo | 1 | ||
FID: fosa ilíaca derecha.
La escala de Alvarado incluye 3 síntomas, 3 signos físicos y 2 parámetros de laboratorio; a cada variable se le asigna un valor de 1 o 2 puntos. El resultado consiste en la suma de los valores, con puntaje máximo de 10. Cuanto mayor sea la puntuación obtenida, mayor la probabilidad de que el paciente tenga un cuadro de AA. Una vez establecido el puntaje, se clasifica con duda diagnóstica si es menor de 5 puntos, de 5 a 6 puntos como sugestivo, de 7 a 8 puntos como probable, y de 9 a 10 puntos como muy probable apendicitis. La escala RIPASA cuenta con 18 variables divididas en 4 grupos (datos, signos, síntomas y estudios de laboratorio) otorgándoseles un valor de 0,5 a 2, con un puntaje máximo de 16 y, de acuerdo con el puntaje, la probabilidad del diagnóstico es: menor de 5 puntos (improbable), 5-7 puntos (baja probabilidad), 7,5-11,5 puntos (alta probabilidad de AA), y mayor de 12 puntos (diagnóstico de apendicitis).
Independientemente de recabar las escalas de Alvarado y RIPASA en cada paciente con sospecha de AA, el cirujano a cargo solicitó estudios complementarios de acuerdo con el caso. En la totalidad de pacientes se solicitó analítica completa y examen de orina; en 21 pacientes se solicitó una ecografía abdominal, además de radiografías de abdomen y en 66 pacientes solamente se solicitaron radiografías de abdomen, ya que el diagnóstico probable de AA es básicamente clínico así como la toma de decisión de llevar a cabo la intervención quirúrgica. Cabe mencionar que la tomografía axial en nuestro hospital no es un estudio que se solicite de manera rutinaria en casos de sospecha de AA.
Se registraron los hallazgos transoperatorios de cada uno de los pacientes, y el diagnóstico de AA se confirmó con el estudio histopatológico del apéndice cecal extirpado. Al egresar los pacientes, se continuó el seguimiento postoperatorio como ambulatorio al menos por 30 días.
Análisis estadísticoSe realizó estadística descriptiva de los datos demográficos de la población, así como el análisis para pruebas diagnósticas tomando como estándar de oro el reporte histopatológico (sensibilidad, especificidad, valor predictivo positivo [VPP], valor predictivo negativo [VPN]); con estos datos se generaron las curvas ROC para contrastar ambas escalas.
Posteriormente calculamos la razón de verosimilitud (RV, en inglés likelihood ratio).
La RV es un buen parámetro para decidir cuándo se realiza una prueba diagnóstica. La RV resulta de dividir la probabilidad de obtener un resultado positivo cuando el sujeto está enfermo por la probabilidad de obtener el mismo resultado cuando está sano o, dicho de otro modo, sensibilidad dividida entre 1–especificidad. Cuanto más se aleje de 1, mejor será la prueba para diferenciar entre sujetos enfermos y sanos. Por ejemplo, si una RV es 5 (o 5 a 1) el resultado del test ocurrirá 5 veces en aquellos en los cuales la enfermedad está presente, por cada vez que ocurra en aquellos sujetos en los cuales la enfermedad está ausente (RV+ siempre será mayor que 1 y RV– será menor que 1).
La RV+ indica a qué punto un individuo tiene más posibilidades de ser positivo en realidad (cuando la prueba dice que es positivo). La RV–, por el contrario, indica a qué punto una persona tiene más posibilidades de ser negativo en realidad, cuando la prueba dice que es positivo.
En el manejo de los datos se mantuvo la confidencialidad y se respetó el anonimato de los pacientes; uno de los investigadores se hizo cargo de codificar los datos de los pacientes, anotando números en lugar de nombres.
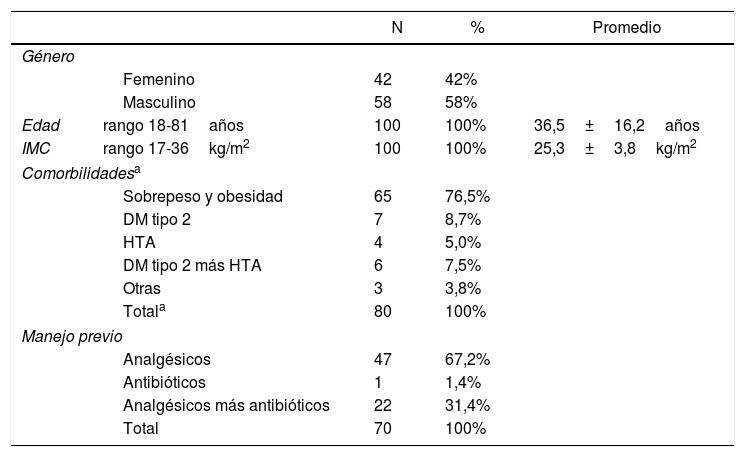
ResultadosDurante el período de reclutamiento, de los 218 pacientes que se presentaron en el año, fueron incluidos en este estudio un total de 100 pacientes (46%), 42 mujeres y 58 hombres, con una relación hombre-mujer de 1,7:1 (tabla 2). La edad media de los pacientes fue de 36,5±16,2 años (rango 18-81 años). La distribución de los casos de AA fue similar a lo reportado, afectando predominantemente a pacientes entre la segunda y la cuarta décadas de la vida.
Distribución de las variables de los pacientes incluidos
| N | % | Promedio | ||
|---|---|---|---|---|
| Género | ||||
| Femenino | 42 | 42% | ||
| Masculino | 58 | 58% | ||
| Edad | rango 18-81años | 100 | 100% | 36,5±16,2años |
| IMC | rango 17-36kg/m2 | 100 | 100% | 25,3±3,8kg/m2 |
| Comorbilidadesa | ||||
| Sobrepeso y obesidad | 65 | 76,5% | ||
| DM tipo 2 | 7 | 8,7% | ||
| HTA | 4 | 5,0% | ||
| DM tipo 2 más HTA | 6 | 7,5% | ||
| Otras | 3 | 3,8% | ||
| Totala | 80 | 100% | ||
| Manejo previo | ||||
| Analgésicos | 47 | 67,2% | ||
| Antibióticos | 1 | 1,4% | ||
| Analgésicos más antibióticos | 22 | 31,4% | ||
| Total | 70 | 100% | ||
El índice de masa corporal lo calculamos dividiendo el peso de una persona en kilos por el cuadrado de su talla en metros. El sobrepeso/obesidad se definió como una acumulación anormal o excesiva de grasa. La OMS lo define como: IMC igual o superior a 25, sobrepeso. IMC igual o superior a 30, obesidad.
DM: diabetes mellitus; HTA: hipertensión; IMC: índice de masa corporal.
El índice de masa corporal medio fue de 25,3±3,8kg/m2 (rango 17-36kg/m2). Del total, 70 pacientes recibieron manejo médico previo, 65 (92,9%) por facultativo y 5 (7,1%) por automedicación; 47 (67,2%) de estos pacientes recibieron solo analgésico, 22 (31,4%) pacientes recibieron analgésicos más antibióticos y un paciente (1,4%), solo antibiótico.
El dolor e hipersensibilidad en fosa ilíaca derecha se presentaron en el 100% de los pacientes, seguido de leucocitosis en el 91%, dolor a la descompresión brusca en el 90%, neutrofilia en el 90%, resistencia muscular involuntaria en el 82%, examen de orina negativo en el 80%, aumento de la temperatura corporal en el 75%, anorexia en el 73%, náuseas y vómito en el 62%, y migración del dolor en el 44% de ellos.
El 80% de todos los pacientes presentaban una o varias comorbilidades, a expensas de la más frecuente que fue el sobrepeso en 48 pacientes y la obesidad en 17 pacientes (65 pacientes, 76,5%); 7 (8,7%) pacientes presentaban además diabetes mellitus tipo 2; 4 (5%) pacientes presentaban hipertensión arterial sistémica; 6 (7,5%) presentaban ambas; y 3 (3,8%) pacientes presentaban otras comorbilidades.
El tiempo promedio entre el inicio de la sintomatología y la primera valoración médica fue de 45,5±35h (rango 8-144h). El tiempo promedio que pasó desde la primera valoración por el cirujano hasta la resolución quirúrgica del cuadro fue de 8,5±4,0h (rango 2-48h).
En relación con la intervención quirúrgica, todas las apendicectomías fueron abiertas; en 69 de ellas el abordaje fue mediante incisión tipo McBurney y 31 fueron realizadas mediante laparotomía media. Se observó una apendicitis edematosa en 2 casos, apendicitis flemonosa en 30 pacientes, apendicitis necrosada en 21 de ellos, y apendicitis perforada en 33 casos.
Se presentaron complicaciones posquirúrgicas en 8 pacientes (4 seromas, 2 infecciones del sitio quirúrgico y 2 abscesos residuales). Definimos absceso residual como la presencia de colecciones purulentas intraabdominales luego del tratamiento quirúrgico de la AA.
El índice de apendicectomías negativas (apéndice cecal normal demostrado histológicamente) fue del 14%. No se presentaron defunciones durante el presente estudio. La estancia hospitalaria promedio fue de 3,5±1,8 días (rango 1-21 días).
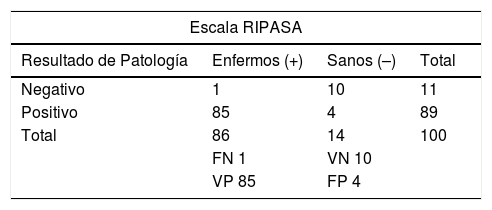
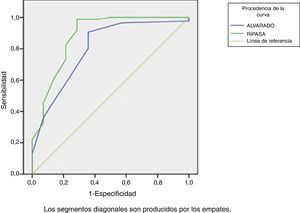
Al aplicar las escalas a los pacientes del estudio encontramos que la escala RIPASA demostró mayor certeza diagnóstica en comparación con la escala de Alvarado, con una sensibilidad del 98,8%, especificidad del 71,4%, VPP del 95,5% y VPN del 90,9% vs. sensibilidad del 90,7%, especificidad del 64,3%, VPP del 94,1% y VPN del 60%, respectivamente (tabla 3). La escala RIPASA muestra un área bajo la curva (ABC) de 0,88 en comparación con la escala de Alvarado, que es de 0,80 (fig. 1).
Tabla de contingencia 2×2 de donde se obtuvieron los resultados
| Escala RIPASA | |||
|---|---|---|---|
| Resultado de Patología | Enfermos (+) | Sanos (–) | Total |
| Negativo | 1 | 10 | 11 |
| Positivo | 85 | 4 | 89 |
| Total | 86 | 14 | 100 |
| FN 1 | VN 10 | ||
| VP 85 | FP 4 | ||
| Escala de Alvarado | |||
|---|---|---|---|
| Resultado de Patología | Enfermos (+) | Sanos (–) | Total |
| Negativo | 6 | 9 | 15 |
| Positivo | 80 | 5 | 85 |
| Total | 86 | 14 | 100 |
| FN 6 | VN 9 | ||
| VP 80 | FP 5 | ||
| Escala RIPASA | |||
|---|---|---|---|
| Sensibilidad | Especificidad | VPP | VPN |
| 0,99 | 0,71 | 0,96 | 0,91 |
| Escala de Alvarado | |||
|---|---|---|---|
| Sensibilidad | Especificidad | VPP | VPN |
| 0,91 | 0,64 | 0,94 | 0,60 |
FN: falsos negativos; FP: falsos positivos; VN: verdaderos negativos; VP: verdaderos positivos; VPN: valor predictivo negativo; VPP: valor predictivo positivo.
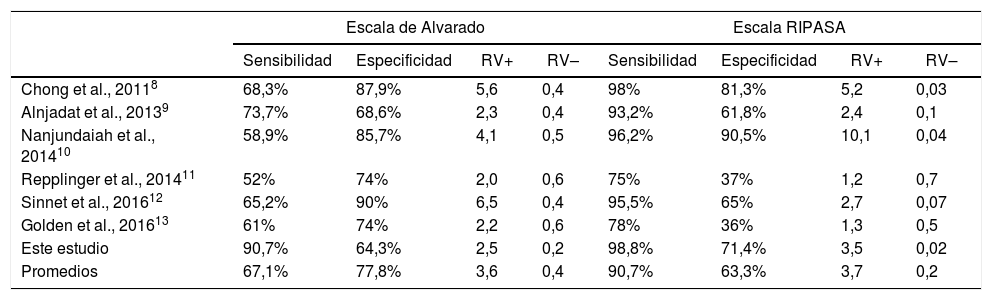
Posteriormente calculamos la RV para nuestros resultados y para cada uno de los informes similares previos (tabla 4). En el caso de nuestro estudio, la RV positiva fue de 3,5 y la RV negativa de 0,02 para la escala RIPASA, en comparación con la RV positiva de 2,5 y la RV negativa de 0,2 para la escala de Alvarado. El promedio de todos los estudios incluidos en la tabla 4, en cuanto a la RV positiva, para la escala de Alvarado se calculó en 3,6 (rango 2,0-6,5) y fue ligeramente superior para la escala RIPASA, de 3,7 (con un rango mucho más amplio: 1,2-10,1); la especificidad promedio fue del 77,8% (64,3-90%) para la escala de Alvarado y del 63,3% (36-90,5%) con un rango más amplio para RIPASA; la sensibilidad promedio fue del 67,1% (52-90,7%) vs. 90,7% (75-98,8%) para las escalas de Alvarado y RIPASA, respectivamente.
Comparación de la sensibilidad y la especificidad de la escala de Alvarado y la escala RIPASA en las diferentes publicaciones
| Escala de Alvarado | Escala RIPASA | |||||||
|---|---|---|---|---|---|---|---|---|
| Sensibilidad | Especificidad | RV+ | RV– | Sensibilidad | Especificidad | RV+ | RV– | |
| Chong et al., 20118 | 68,3% | 87,9% | 5,6 | 0,4 | 98% | 81,3% | 5,2 | 0,03 |
| Alnjadat et al., 20139 | 73,7% | 68,6% | 2,3 | 0,4 | 93,2% | 61,8% | 2,4 | 0,1 |
| Nanjundaiah et al., 201410 | 58,9% | 85,7% | 4,1 | 0,5 | 96,2% | 90,5% | 10,1 | 0,04 |
| Repplinger et al., 201411 | 52% | 74% | 2,0 | 0,6 | 75% | 37% | 1,2 | 0,7 |
| Sinnet et al., 201612 | 65,2% | 90% | 6,5 | 0,4 | 95,5% | 65% | 2,7 | 0,07 |
| Golden et al., 201613 | 61% | 74% | 2,2 | 0,6 | 78% | 36% | 1,3 | 0,5 |
| Este estudio | 90,7% | 64,3% | 2,5 | 0,2 | 98,8% | 71,4% | 3,5 | 0,02 |
| Promedios | 67,1% | 77,8% | 3,6 | 0,4 | 90,7% | 63,3% | 3,7 | 0,2 |
RV(+): razón de verosimilitud positiva; RV(–): razón de verosimilitud negativa.
Comparamos los resultados en sensibilidad de ambas escalas entre pacientes con apendicitis; así mismo, entre pacientes sin apendicitis comparamos los resultados en cuanto a especificidad (prueba de McNemar para datos apareados). Las diferencias apreciadas entre ambas escalas no son significativas desde el punto de vista estadístico. Los valores de ABC (de ambas curvas ROC) fueron comparados, siendo la diferencia estadísticamente no significativa (técnica de DeLong, software Med Cal).
DiscusiónEl propósito de nuestro estudio fue comparar la capacidad de dos sistemas de puntaje clínico, la escala de Alvarado y la escala RIPASA, para diagnosticar o descartar apendicitis ya que la tomografía computarizada, la ecografía y la laparoscopia no han disminuido el porcentaje de error diagnóstico14.
Se ha propuesto que la tasa de apendicectomías negativas no debería ser mayor del 15%, y al mismo tiempo debemos reducir la incidencia de perforación14. Para aumentar la certeza diagnóstica y en consecuencia disminuir el porcentaje de apendicectomías negativas se han desarrollado estos sistemas de puntaje clínico. Nuestra investigación valoró la utilidad de dichas escalas en la población de la región oriental del país, encontrando una mayor sensibilidad y especificidad para la escala RIPASA. Se generaron las curvas ROC (fig. 1) demostrando un ABC mayor para la escala RIPASA en comparación con la escala de Alvarado; esto se traduce en mejor sensibilidad/especificidad para la escala de RIPASA.
En el estudio de Golden et al. en los Estados Unidos el ABC reportado fue inverso, de 0,67 para la escala RIPASA y de 0,72 para la escala de Alvarado13. Esto puede ser debido a la población estudiada, ya que se ha informado que la escala RIPASA fue inicialmente diseñada para población asiática porque la escala de Alvarado no demostró confiabilidad diagnóstica en dicha población7.
Con respecto a la sensibilidad y especificidad, Velázquez et al. informaron que utilizaron la escala de Alvarado en 113 pacientes, observando una sensibilidad del 99% y una especificidad del 62%, lo cual muestra similitud con nuestros datos15. Cedillo et al. observaron en 99 pacientes una superioridad en especificidad de la escala de Alvarado (57%) comparada con tomografía axial computarizada o ultrasonido en las primeras 24h de evolución16.
Dentro de los estudios comparando ambas escalas (tabla 4), Chong et al. reportaron para la escala RIPASA una sensibilidad del 98% y una especificidad del 81,3%, mientras que para la escala de Alvarado observaron una sensibilidad del 68,3% y una especificidad del 87,9%8. Alnjadat y Abdallah demostraron una sensibilidad del 93,2% y una especificidad del 61,8% para RIPASA, y sensibilidad del 73,7% con especificidad del 68,6% para Alvarado9. Dos estudios adicionales11,13 informaron la especificidad más baja reportada para la escala RIPASA. Así mismo, Sinnet et al.12 demostraron especificidad del 65% para RIPASA, inferior a la especificidad del 90% de Alvarado.
Por el contrario, Nanjundaiah et al. informaron sobre una sensibilidad y especificidad para RIPASA del 96,2% y 90,5% y para Alvarado del 58,9% y 85,7%, respectivamente10. Finalmente, en el trabajo no comparativo de Butt et al.17, fueron observadas para la escala de RIPASA una especificidad del 93% y una sensibilidad del 96,7% (RV+ 13,8 y RV– 0,04). Estos estudios8−13 demuestran que, en términos generales, la escala RIPASA, así como la escala de Alvarado, presentan una relativamente buena sensibilidad y especificidad para el diagnóstico de AA, en algunos estudios comparándose con ventaja con los estudios de imagen16, aunque esto no ha podido ser confirmado por otros13. La especificidad de la escala RIPASA, al igual que en el trabajo de Nanjundaiah et al.10, fue superior en nuestro hospital a las correspondientes a la escala de Alvarado (tabla 4). La variabilidad de cifras observada entre los estudios puede ser también secundaria a un efecto de la población de la cual fue extraída la muestra.
Así mismo, determinamos que el punto de corte para la escala de Alvarado puede ser tan bajo como de 6,5 (siendo el recomendado entre 7 y 7,510) y para la escala RIPASA de 9,25 mediante las curvas ROC, ya que en este punto de corte se obtiene un equilibrio entre la especificidad y la sensibilidad.
Entonces nos dimos a la tarea de calcular la RV positiva para cada informe comparativo (tabla 4), y el promedio de estos estudios fue ligeramente superior (3,7 vs. 3,6) para la escala RIPASA.
El índice de apendicectomías negativas reportadas en nuestro estudio fue del 14%, similar a lo reportado en la literatura mundial14,18,19. Se ha reportado un efecto sobre el porcentaje de apendicectomías negativas con el uso de estas escalas; en el estudio de Chong et al., estos autores lograron disminuir el índice a solo el 6,9%8. Si bien el 70% de pacientes llegaron a nuestro hospital con medicación previa (analgésico y antibiótico), esto no disminuyó la efectividad diagnóstica de las escalas.
A pesar de que el 80% de nuestros pacientes presentaban una o varias comorbilidades, solo el 8% de pacientes presentaron complicaciones quirúrgicas. El tiempo promedio entre el inicio de la sintomatología y la primera valoración médica fue de 45,5h. Convendría entrenar a los médicos generales en el uso de estas escalas, para evitar el retraso en el diagnóstico.
En conclusión, la escala RIPASA presenta mayor exactitud, fiabilidad y confiabilidad como prueba diagnóstica en comparación con la escala de Alvarado, siendo de ayuda para tomar una decisión terapéutica oportuna. En hospitales como el nuestro, el diagnóstico de AA descansa grandemente en la evaluación clínica realizada por el cirujano; un adecuado sistema de puntuación clínica evitaría errores de diagnóstico, manteniendo una tasa de apendicectomía negativa satisfactoriamente baja mediante una estratificación adecuada de los pacientes y, al mismo tiempo, podría limitar la exposición de los pacientes a las radiaciones ionizantes, ya que existe un mayor riesgo de desarrollar cáncer cuando se les practica una exploración por tomografía axial, en particular para el grupo de edad pediátrica13,20.
Conflicto de interesesLos autores declaran que no existen conflictos de intereses en relación con esta investigación.