El trauma perineal, aunque poco común, no es un evento raro. Puede presentarse con una amplia variedad de patrones de lesión y por esta razón necesita de una precisa evaluación diagnóstica y de tratamientos adecuados. Las lesiones traumáticas del periné pueden presentarse de manera aislada o asociarse a lesiones de otros órganos pélvicos, abdominales o de miembros inferiores. Por esta razón es importante conocer no solo la anatomía del periné y sus órganos sino también la relevancia del estado hemodinámico del paciente en el tratamiento de estas lesiones, de acuerdo con los protocolos de tratamiento del paciente politraumatizado. El propósito de esta revisión es describir las características de las lesiones traumáticas perineales, su presentación clínica y su tratamiento basado en la evidencia más reciente, para intentar definir líneas de diagnóstico y tratamiento específicas tanto en los pacientes en situación de inestabilidad como de estabilidad hemodinámica.
Perineal injuries are uncommon, but not rare. They may present a wide variety of injury patterns which demand an accurate diagnostic assessment and treatment. Perineal injuries may occur as isolated injuries to the soft tissues or may be associated with pelvic organ, abdominal or even lower extremity injury. Hence the importance to know in depth not only the anatomy of the perineum and its organs, but also the implications of the patient's hemodynamic stability on the decision making process when treating these injuries using established trauma guidelines. The purpose of this review is to describe the current epidemiology and clinical presentation of perineal injuries in order to provide specific guidelines for the diagnosis and treatment of both stable and unstable patients.
El diagnóstico efectivo y el tratamiento de las lesiones traumáticas perineales requieren una comprensión minuciosa de la anatomía y de las funciones de los numerosos órganos presentes en esta compleja región anatómica. El trauma perineal, aunque poco común, puede presentarse con una amplia variedad de patrones de lesión que demanda una evaluación diagnóstica y tratamiento complejos. Sin embargo, se conoce muy poco acerca de la epidemiología y de los resultados de estas lesiones. El propósito de esta revisión es describir las características de las lesiones perineales, su presentación clínica y su tratamiento basado en la evidencia más reciente.
MetodologíaSe realizó una búsqueda en los sistemas de bases de datos PubMed, Embase y Cochrane. Se utilizó como palabra clave perineal injuries, y se encontraron 2.704 artículos relacionados, de los cuales se incluyeron solo aquellos en inglés y aplicados a humanos, y se descartaron los relacionados con cáncer, lesiones iatrogénicas, con obstetricia y pediatría, y aquellos que eran reporte de casos clínicos. También se descartaron aquellos que presentaban afectación renal o de otros órganos sin relación pélvica. Además se realizó una búsqueda por órgano afectado (recto/ano, genitourinario, pelvis), sexo, y mecanismo de lesión (contuso y penetrante). Esta búsqueda arrojó un total de 440 artículos, de los que se descartaron 158 ya que no poseían resumen, 132 que no tenían texto completo disponible y 94 que eran artículos de revisión, dejando como resultado final 56 publicaciones relevantes.
IncidenciaEl estudio de revisión retrospectivo más extenso de la literatura, publicado por Petrone et al.1 en el año 2009, abarca 13 años, desde febrero de 1992 hasta octubre de 2005, en el que se incluyeron 53.244 víctimas civiles de trauma admitidas en un centro de trauma de nivel 1 de los Estados Unidos. La incidencia de lesiones perineales fue de 0,1% (69/53.224), con una relación varón/mujer de 85/15 y una edad promedio de 30 años.
Las lesiones perineales pueden ser con frecuencia asociadas a fracturas pélvicas abiertas (1-4%). La serie más grande del ámbito militar es de Mossadegh2, con 118 soldados con lesiones perineales (5,4%) secundarias a dispositivos explosivos improvisados.
Mecanismos de lesiónEn la serie de Petrone et al.1, el mecanismo de lesión penetrante fue el más frecuente con el 56%, predominando las heridas por arma de fuego y por arma blanca, mientras que el trauma contuso correspondió al 44%, de los cuales los principales se debieron a caídas, incidentes viales de motocicletas, automóviles, colisiones de auto versus peatón y cuerpos extraños.
Según las series publicadas1,3–16 sobre trauma contuso pélvico, las colisiones de auto versus peatón son responsables del 41% de las lesiones perineales, seguidas de accidentes de motocicletas (22%), de automóviles (20%), caídas (16%) y otros (1%).
Las lesiones pueden variar desde laceraciones de tejidos blandos, lesiones penetrantes de baja o alta energía y empalamientos, hasta lesiones extensas y devastadoras asociadas a fracturas pélvicas complejas por explosiones.
Una mención especial merecen las lesiones relacionadas con animales, bien en actividades deportivas en algunos países, bien en tareas de ganadería. Las lesiones producidas por astas de toro despiertan gran interés y requieren una atención particular, ya que no solo suelen afectar las partes blandas del periné, sino también producir lesiones anales, genitourinarias y vasculares17,18. En casos graves pueden fácilmente llegar a producir lesiones de órganos abdominales e, incluso, afectación diafragmática.
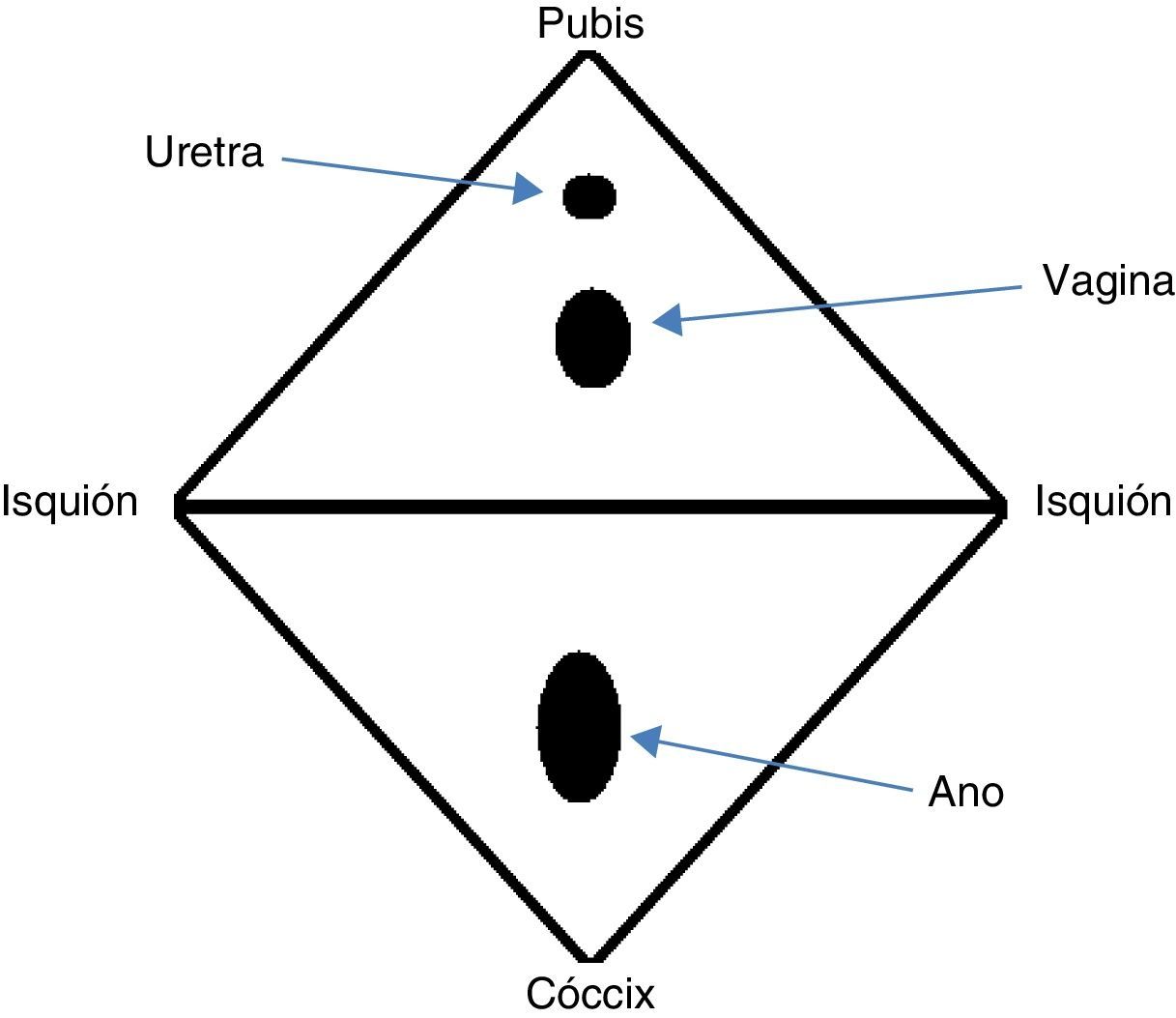
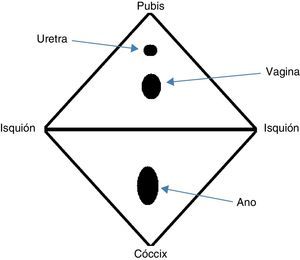
AnatomíaEl periné es una región en forma de diamante compuesta por tejido blando que, inferiormente, obtura la salida de la cavidad pélvica. Los límites de esta región comprenden el arco púbico por delante, las ramas isquiopúbicas y la tuberosidad isquiática lateralmente, los ligamentos sacrotuberosos de manera posterolateral, y el cóccix posteriormente (fig. 1)19,20. De esta manera, el periné queda dividido en 2 segmentos: el triángulo urogenital por delante y el triángulo anal por detrás. Tanto los músculos como las fascias de ambas zonas emergen centralmente formando un nodo fibromuscular de localización central conocido como cuerpo perineal19,20.
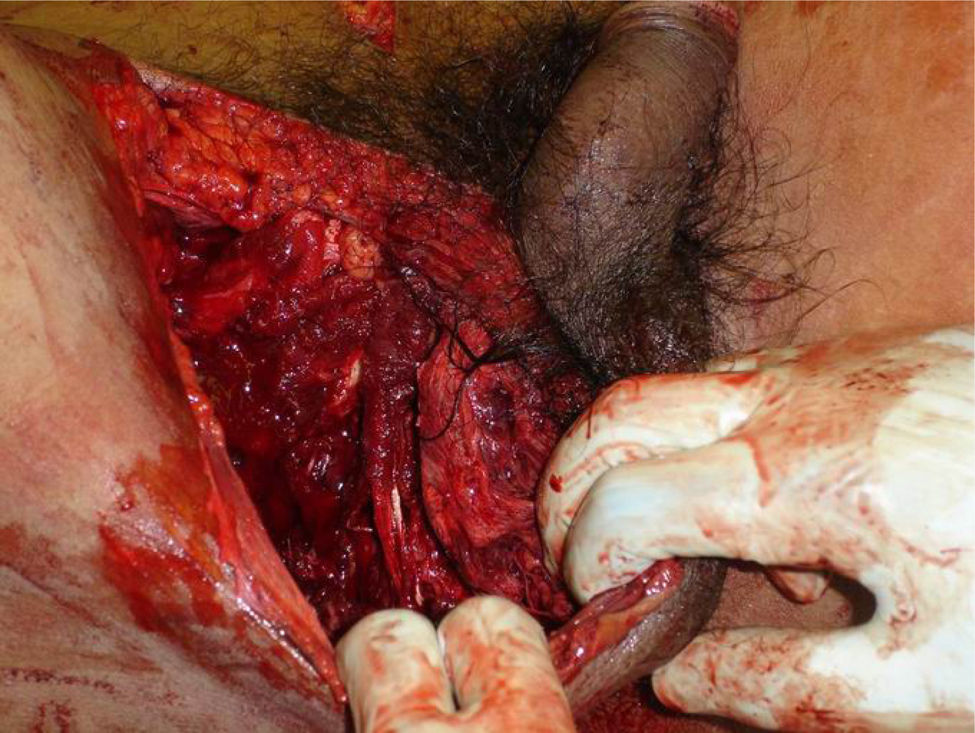
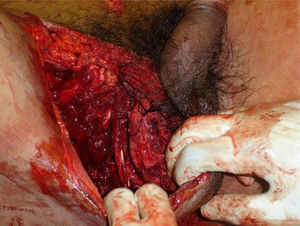
Principios de manejoLas lesiones perineales son el resultado de múltiples fuerzas directas o transmitidas, que actúan simultáneamente o en secuencia, y presentan efectos variables en las complejas interacciones de las estructuras que lo componen, y que pueden afectar al intestino, la vejiga y a los órganos genitales. Las lesiones perineales severas (fig. 2) suelen presentar un diagnóstico y un dilema complejos en cuanto a su manejo. La mortalidad temprana de las lesiones perineales severas se debe principalmente a exsanguinación como resultado de lesiones asociadas, incluidas las laceraciones de importantes estructuras vasculares (vasos ilíacos y femorales), así como al sangrado asociado a las fracturas pélvicas y de huesos largos12. Pueden fallecer hasta el 25% de las víctimas antes de llegar al hospital o pocas horas después del incidente debido a la hemorragia no controlable21. Los que sobreviven a la resucitación masiva y después de conseguir la hemostasia se enfrentan a complicaciones sépticas, que aparecen hasta en el 80% de los pacientes con trauma perineal.
Diversos autores4,12,21,22 han descrito previamente algoritmos diagnóstico-terapéuticos en pacientes con lesiones traumáticas del periné, para su correcta gestión. Los pacientes víctimas de trauma que son admitidos al Departamento de Urgencias deben ser tratados inicialmente de acuerdo con el protocolo del Advanced Trauma Life Support23 (ATLS®) del Colegio Americano de Cirujanos. Las lesiones que amenazan la vida del paciente deben tratarse antes de comenzar con la valoración de las heridas perineales, que aunque sean extensas, no deberían desviar la atención de otros posibles focos de sangrado.
Se sospecharán lesiones pélvicas asociadas en presencia de hematomas escrotales, edema de periné, hematoquecia, hematuria, sangre en el meato uretral, priapismo, próstata cabalgada o evidencia de rectorragia al tacto rectal.
Manejo en el paciente inestablePara interrumpir o evitar que el paciente entre en el círculo vicioso de la tríada mortal, la cual comprende la presencia de acidosis, hipotermia y coagulopatía, el control de daños va a consistir en el control del sangrado y de la contaminación, posponiéndose las reparaciones definitivas a un segundo tiempo.
El control del sangrado es la prioridad en el manejo de estos pacientes. La capacidad estimada de la pelvis es de 4 l, y abrir este espacio durante la cirugía aumenta su volumen un 15%, con pérdida de efecto de taponamiento del peritoneo y de la pared abdominal. La herida abierta del periné es la ruta de descompresión del hematoma retroperitoneal, por lo que sangrados asociados a estas heridas se controlarán con mayor dificultad y precisarán de embolización con más frecuencia.
En las lesiones perineales con compromiso hemodinámico, la estabilización de la pelvis conseguirá la reducción del sangrado en parte por la aproximación de los bordes del hueso fracturado, disminuyendo la movilidad de la pelvis y permitiendo la formación de un coágulo estable. Debido al mecanismo del trauma y a la anatomía de la fractura pélvica, son las fracturas pélvicas tipo B y C de Tile las que representan más riesgo de inestabilidad para el paciente, ya que las de tipo B son rotacionalmente inestables mientras que las de tipo C lo son en sentido rotacional y vertical. Ante el diagnostico de estas fracturas durante la valoración primaria, los pacientes se benefician de la inmovilización mediante la colocación de un pelvic binder o una sábana a nivel de los trocánteres femorales hasta que la fijación definitiva, angioembolización o intervención quirúrgica para detener el sangrado, puedan realizarse.
El 85% del sangrado pélvico suele ser venoso, por lo que el packing preperitoneal es efectivo en este tipo de hemorragia. El 15% restante se presenta como sangrado arterial, el cual requerirá de embolización. Esta puede realizarse como primera opción terapéutica en un paciente inestable con lesión pelviperineal aislada o tras un packing no efectivo.
En los pacientes extremadamente inestables se puede usar el Resuscitative Endovascular Balloon Occlusion of the Aorta (balón REBOA) en la zona III, zona que se halla delimitada por la cúpula vesical anteriormente, el promontorio posteriormente y las crestas ilíacas lateralmente. Recientemente se ha descrito como tale dispositivo se pueda introducir con una vaina de 6 French en una de las arterias femorales sin necesidad de utilizar alambre guía. Al quedar colocado por debajo de las arterias renales, el balón REBOA aisla la pelvis y permite la estabilización temporal del paciente24. Tras el control de la hemorragia, se determina la extensión de las heridas, el grado de contaminación y de afectación de las estructuras adyacentes.
Una colostomía terminal es efectiva en proveer una derivación fecal adecuada. De manera alternativa una colostomía en asa tipo loop, con cierre de la luz distal tanto con sutura manual como mecánica, provee resultados similares e implica menor consumo de tiempo tanto en su confección como al momento de la reconstrucción25–29.
En las lesiones de vejiga y uretra se considera que en los pacientes hemodinámicamente inestables la prioridad es el adecuado drenaje de la orina, por medio de una sonda vesical convencional, drenaje suprapúbico o, en caso de lesiones más severas, por medio de la realización de nefrostomía bilateral30,31. Las lesiones genitales, en general, no amenazan la vida del paciente, por lo tanto, en pacientes inestables hemodinámicamente las medidas son el control del sangrado arterial, irrigación profusa de las lesiones y su desbridamiento, intentando dejar la mayor superficie de tejido viable posible. En lesiones muy extensas puede ser conveniente la colocación de un VAC, que consiste en la aplicación de presión negativa sobre la herida que estimula la cicatrización.
Manejo en el paciente estableLesiones rectalesAunque durante las revisiones primaria y secundaria del paciente politraumatizado se contempla la realización del tacto rectal para determinar las posibles lesiones asociadas, se ha evidenciado que hasta el 77% de ellas pasan desapercibidas. El tacto rectal presenta una especificidad del 95% y una sensibilidad del 24%, para el caso de lesiones específicas como lesión medular (37%), lesión rectal (33%), lesiones urológicas (20%), lesión intestinal (6%) y es de mínima utilidad para el diagnostico de fracturas pélvicas32–34.
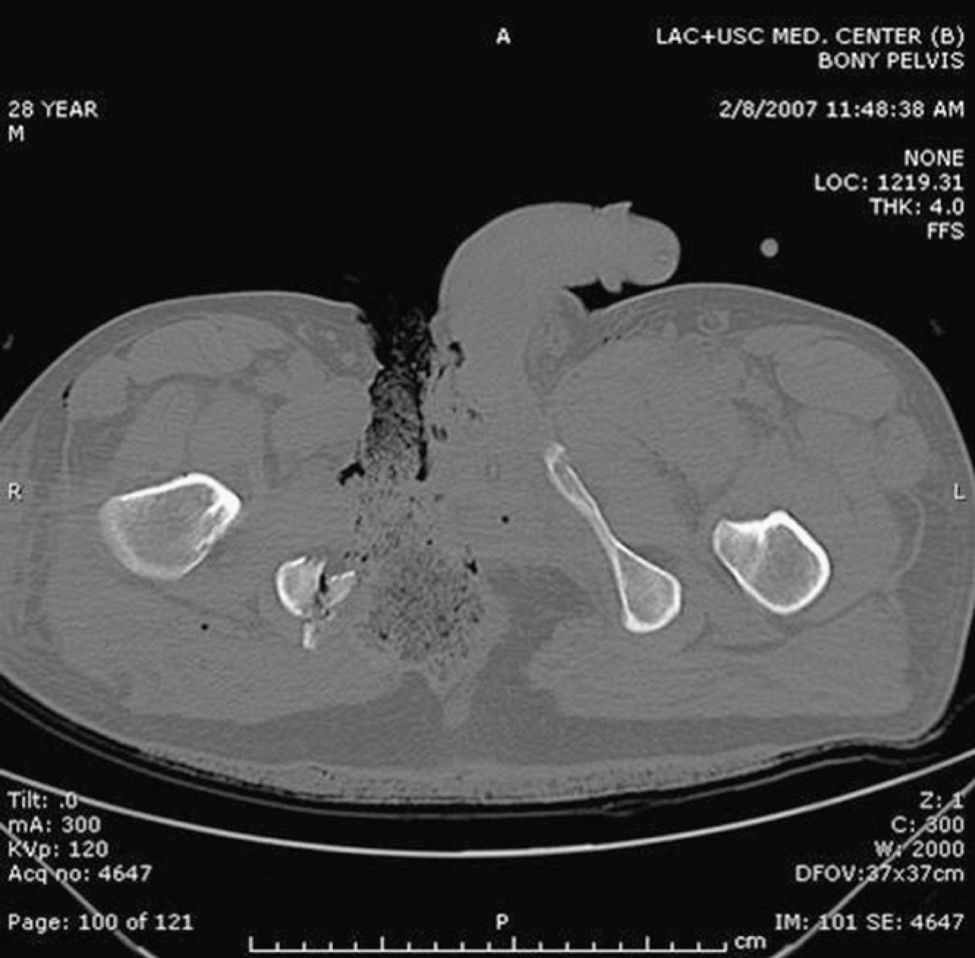
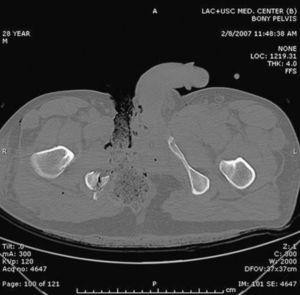
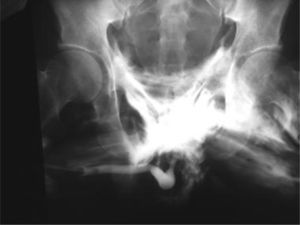
La integridad del recto puede ser evaluada tanto con rectosigmoidoscopia como con estudios con contraste radioopaco (gastrografin), y luego completar el examen bajo anestesia. La tomografía axial computarizada puede también ser de utilidad (fig. 3), con una sensibilidad del 100% y una especificidad del 96% cuando se realiza con triple contraste29,35.
Tomografía axial computarizada del paciente de la figura 2, donde se observa una fractura de la rama pélvica derecha asociada a la lesión perineal.
Durante muchos años se ha considerado que la colostomía, el drenaje presacro y el lavado del muñón rectal eran los pilares del tratamiento de las lesiones rectales. La evidencia actual indica la realización de colostomía como la piedra angular en los traumatismos de recto. En el estudio de Berne et al.36, encontraron que las colostomías creadas a por una lesión rectal tienen mejor pronóstico que aquellas que se hicieron por lesión a nivel del colon (12,5 vs. 55%), mayor tasa de morbilidad en colostomías terminales que en las de tipo asa, y aumento de complicaciones cuando el tiempo de cierre excede los 3 meses (44%) y los 6 meses (53%).
En cuanto al drenaje presacro y al wash out, si bien los estudios de Gonzalez et al.37 y Steele et al.29 consideran que la evidencia de su eficacia es demasiado débil, su utilización sigue siendo indicada en este tipo de lesiones.
Complejo esfinterianoExiste una ausencia de información actualizada acerca de las lesiones traumáticas del esfínter anal y de su reconstrucción y por tanto, la posibilidad de establecer una recomendación estricta resulta compleja. La lesión esfinteriana anal debe evaluarse en el contexto clínico y hemodinámico del paciente. En aquellos que presentan inestabilidad hemodinámica y que requieran de la evaluación y manejo de lesiones de órganos vitales, la indemnidad del aparato esfinteriano debe evaluarse de manera diferida.
En aquellos pacientes estables hemodinámicamente y en los cuales el daño no sea amplio, se puede realizar una reparación primaria mediante sutura de las fibras musculares y cubrimiento cutáneo que, aunque en la mayoría de los casos no conserva el estado estético primario, sí logra satisfacer el estado funcional. Aun si en un principio no se realizó la esfinteroplastia, esta puede realizarse en los siguientes 6 meses.
Por último, en aquellas lesiones extensas y con pérdida de gran cantidad de sustancia, la reconstrucción del aparato esfinteriano se aconseja realizarla de manera diferida mediante un esfínter artificial o graciloplastia38,39.
Indicación de colostomíaEn el trauma abdominal y desde la implementación de la técnica de cirugía del control de daños en los pacientes en estado crítico secundario a trauma, se considera que la inestabilidad hemodinámica, el sangrado profuso, la presencia de lesiones en diferentes órganos abdominales y en el trauma donde se constate lesión de colon, el primer paso debe ser derivar su tránsito y reconstruirlo de manera diferida. La reconstrucción primaria debe plantearse en aquellos en quienes las lesiones no son severas y cuyo estado hemodinámico permita su realización, ya que no se ha evidenciado que en estos pacientes exista mayor riesgo de complicaciones con respecto a los que se les realiza colostomía40. Este punto es de relevancia en aquellas lesiones de recto intraperitoneal en las que la reconstrucción primaria en los pacientes hemodinámicamente estables está determinada por la magnitud del daño y la asociación de lesiones en órganos vecinos.
Las grandes lesiones perineales, con amplia pérdida de tejido o asociadas a lesión esfinteriana, se consideran lesiones complejas que requieren como primera medida la derivación fecal y, en una segunda instancia, la realización de estudios complementarios para una probable reconstrucción de las partes afectadas27,32.
Dentro de la evidencia actual, la controversia recae en la reparación primaria más que sobre la realización de la colostomía como técnica inicial y, aunque no se ha demostrado una diferencia significativa respecto a las complicaciones entre la reparación primaria y la colostomía, siguen estando ausentes reportes de peso estadístico que indiquen cuál es la técnica inicial más adecuada en los pacientes con lesiones anorrectales secundarias a trauma.
Lesiones genitourinariasAnte hallazgos de relevancia como fracturas de pelvis asociadas a macrohematuria se debe realizar cistografía o tomografía axial computarizada cistografía28,41–43. Hoy en día no se considera a la microhematuria de manera aislada como indicación para la realización de estudios complementarios41,43–45.
Respecto a las lesiones de vejiga, se considera que todas aquellas que tengan componente intraabdominal requieren tratamiento quirúrgico28,41–43,45,46. Actualmente se considera que las lesiones de vejiga extraperitoneal sean manejadas de manera conservadora mediante derivación urinaria preferiblemente con sonda de Foley de 10 a 14 días y realizar una cistografía al final de ese período28,45. Existen algunas complicaciones derivadas de este manejo conservador como son la cura tardía, la formación de fístulas vesicocutáneas, abscesos, hematomas y sepsis pélvica. Se ha observado que estas lesiones están asociadas a los pacientes con lesiones más severas, a aquellos que requirieron más de 5 unidades de sangre durante la reanimación y a los que tuvieron mal funcionamiento de la sonda vesical. Es por esto por lo que el estudio de Kotkin45 establece como prioridad la utilización de sondas de grueso calibre y de antibióticos de amplio espectro ante las posibles complicaciones.
Se considera el manejo quirúrgico de las lesiones de vejiga extraperitoneal cuando se encuentran asociadas a lesiones penetrantes de recto o de órganos genitales y ante la fijación de fracturas de pelvis43.
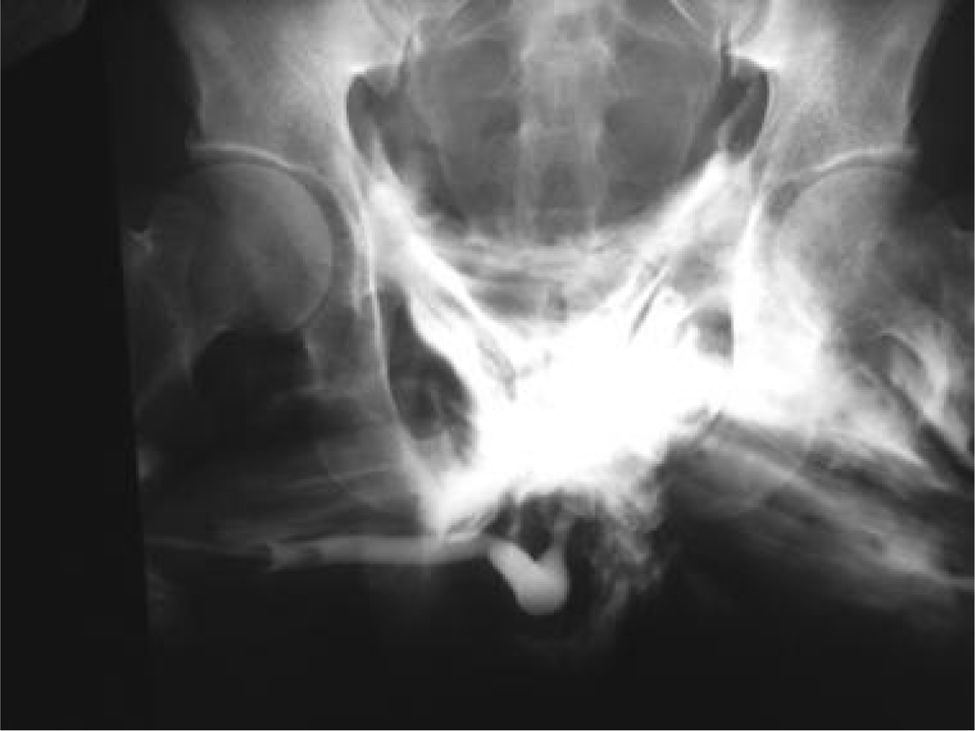
No se debe intentar la canalización de la uretra si se evidencian signos de posible lesión, por lo que se aconseja explorar la magnitud del daño mediante uretrografía retrógrada previa (fig. 4)28,41. El manejo inicial del trauma uretral depende del tipo de lesión,con el objetivo no solo de restablecer la función sino de evitar las secuelas como estenosis, impotencia, retención e incontinencia. Las lesiones parciales pueden ser manejadas mediante sonda durante 2-6 semanas, mientras que las disrupciones totales deben ser intervenidas quirúrgicamente43. Así, las lesiones uretrales posteriores pueden ser manejadas con talla suprapúbica en agudo y realizar su reparación definitiva hasta 12 semanas más tarde, mientras que las lesiones uretrales anteriores totales deben ser exploradas y reparadas sobre catéter utilizando sutura reabsorbible.
Con respecto a las lesiones genitales, tales como una rotura testicular evidenciada por la disrupción de la túnica albugínea con extrusión de túbulos seminíferos, se debe realizar una reparación quirúrgica en el menor tiempo posible ya que aumenta la probabilidad de salvar el testículo en casi el 90% de los casos si se realiza antes de 72 h, además de disminuir el riesgo de infertilidad y dolor crónico43,47.
El 80% de las lesiones de pene tienen asociadas lesiones en otros órganos y áreas como escroto, periné, abdomen y miembros inferiores. Tanto en las amputaciones de pene como en otros tipos de lesiones (por ejemplo, mordidas, avulsiones) lo principal es determinar el estado del paciente y proveerle la resucitación adecuada. Una vez lograda la estabilización, se debe realizar la reimplantación del pene lo más pronto posible para aumentar la posibilidad de éxito43,47, manteniéndose la sonda vesical hasta que se confirme el cierre del defecto. Con relación a la avulsión, la principal indicación es la sutura primaria por el urólogo48.
En las lesiones de órganos genitales femeninos, a pesar de que pocas veces el sangrado vulvar puede amenazar la vida, sí puede ser la manifestación de una lesión mayor, ya sea vaginal, uterina, o intraabdominal43.
Partes blandasLos hallazgos más frecuentes son los hematomas debido a la importante vascularización del propio periné. Cuando estos hematomas se expanden, y dependiendo de su tamaño, se indica incisión y el subsecuente drenaje49. El manejo conservador de los hematomas de gran tamaño ha sido asociado a una alta frecuencia de complicaciones, requieren antibióticos y transfusiones, con las consiguientes hospitalizaciones prolongadas50.
Luego de ello, se requieren varios pasos para el tratamiento efectivo de las lesiones perineales. Es de suma importancia la irrigación de la herida, seguida de desbridamiento quirúrgico agresivo y de la remoción de todo tejido desvitalizado de forma repetida, y vigilancia estrecha de las lesiones con evaluación durante los primeros 4 días. No se recomienda aproximación de las heridas hasta la aparición del tejido de granulación. Tanto el desbridamiento periódico como la derivación fecal son cruciales para prevenir la contaminación continua de la herida perineal6,19. La sepsis es una complicación tardía común y preocupante de las lesiones perineales. En un estudio6 de 25 pacientes con lesiones severas del tejido blando perineal, se encontró que la irrigación intermitente y el desbridamiento agresivo realizado diariamente de todo el tejido blando inviable disminuyen las complicaciones sépticas pélvicas, incluso si requieren la creación de extensas cavidades tanto perineal como perianal. Una vez que el paciente se encuentra estable, con la herida limpia y granulando, se cubren los defectos del tejido blando resultantes, ya sea con injertos, colgajos libres o pediculados6.
La alternativa a la irrigación podría ser el uso de VAC, que ofrece un ambiente húmedo con disminución de la colonización bacteriana, con aumento de la vascularización local y que logra un buen control de heridas perineales extensas7–9.
Suele ser importante la asociación de fracturas con la cantidad de tejido avulsionado que puede extenderse distalmente hacia los muslos (lesión Morel-Lavalle). Los bolsillos y los colgajos de piel formados en esta región deben ser tratados con el mismo abordaje agresivo y debridamiento temprano en concordancia con el concepto de «periné expandido» de Kusminsky (fig. 5)12. Dicho concepto da una idea más precisa acerca de la extensión de la lesión y, en los casos en que la extensión real de las lesiones no esté del todo definida, simplificaría las indicaciones para colostomía y para la derivación urinaria. Este concepto de periné expandido prevé la afectación del tejido blando en pacientes con lesiones pelviperineales, por lo que se infiere que compromete no solo el área superficial, sino que también se extiende más allá de la fascia profunda.
Concepto de «periné expandido» de Kusminsky. (Fuente: Adaptado de Kusminsky12).
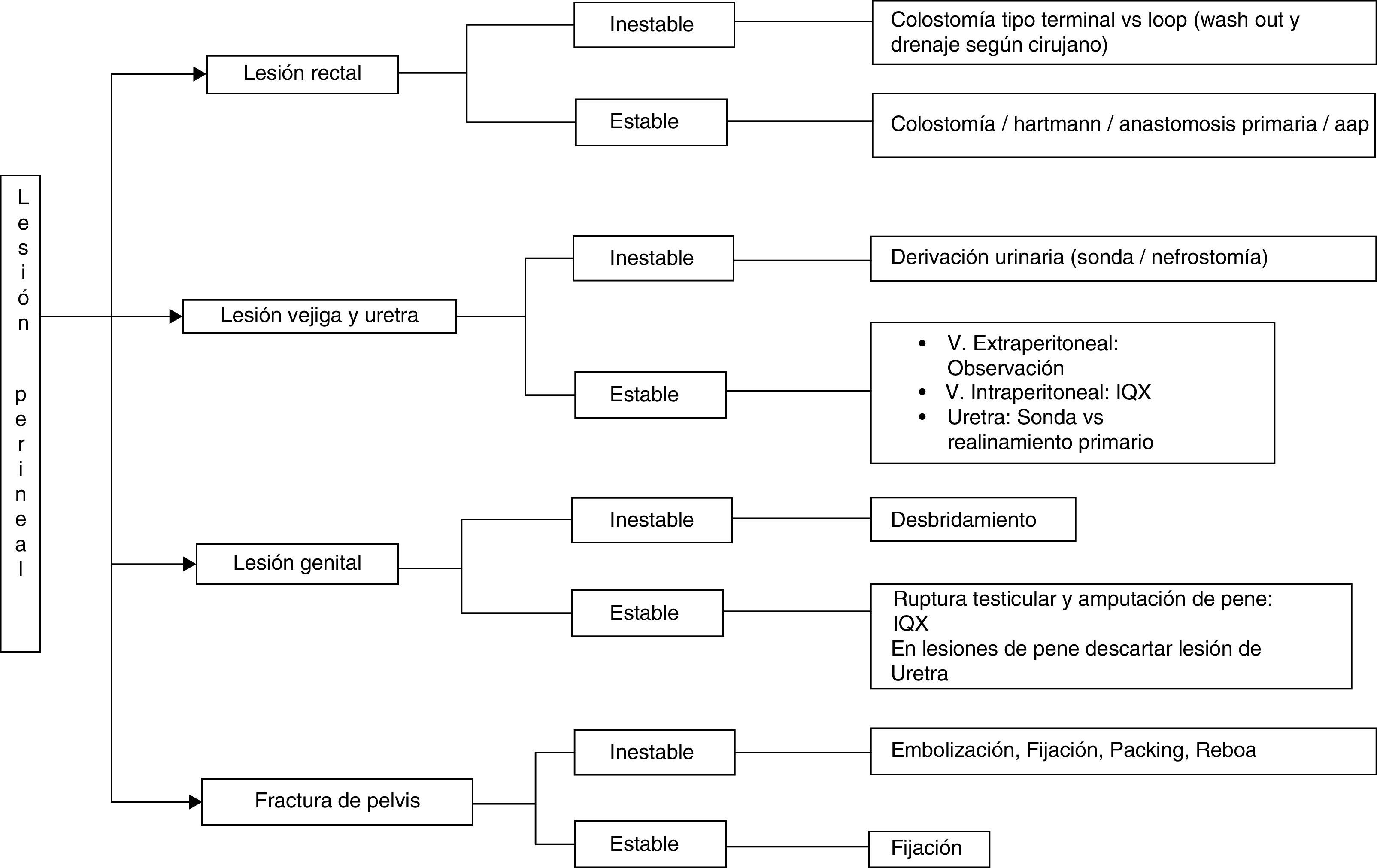
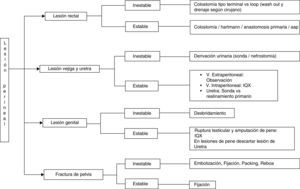
El uso subsecuente de colostomía derivativa, sonda vesical o nefrostomía, antibioticoterapia, nutrición enteral o parenteral y el manejo apropiado de las fracturas4,20,51–53 es dictaminado por la extensión del trauma, las lesiones asociadas y la condición del paciente (fig. 6). En los casos de una extensa lesión anal y su esfínter, puede llegar a ser necesaria una resección abdominoperineal. Si el estado general del paciente no lo permite durante la intervención inicial, puede realizarse en un segundo tiempo6. Se recomienda la reparación de las lesiones genitourinarias y el cierre de las heridas perineales solo después de que la sepsis pélvica haya sido controlada19.
Tratamiento antibióticoLos pacientes con lesiones perineales de origen traumático tienen una alta probabilidad de presentar infecciones y sepsis secundaria tanto debido al mecanismo del trauma y a la introducción de elementos externos dentro del organismo como debido al daño representado en los órganos de esta localización, principalmente el recto. Es por esto por lo que dentro del manejo contemplado para las lesiones perianales, el tratamiento antibiótico empírico debe iniciarse dentro de la primera hora de dicho traumatismo y una vez que se haya determinado el estado hemodinámico del paciente y la naturaleza de las lesiones (recomendación 1B).
La elección del tratamiento antibiótico más adecuado y la duración del tratamiento será determinado por la magnitud del traumatismo y la posible contaminación involucrada (recomendación 1B). En aquellos pacientes con lesiones severas es aconsejable el uso de uno o más antibióticos de espectro y penetrancia adecuados en los tejidos lesionados para asegurar la correcta cobertura54. Se aconseja establecer una guía de manejo en cada centro de referencia teniendo en cuenta los diferentes protocolos basados en sus resistencias microbianas y el acceso a los distintos antibióticos.
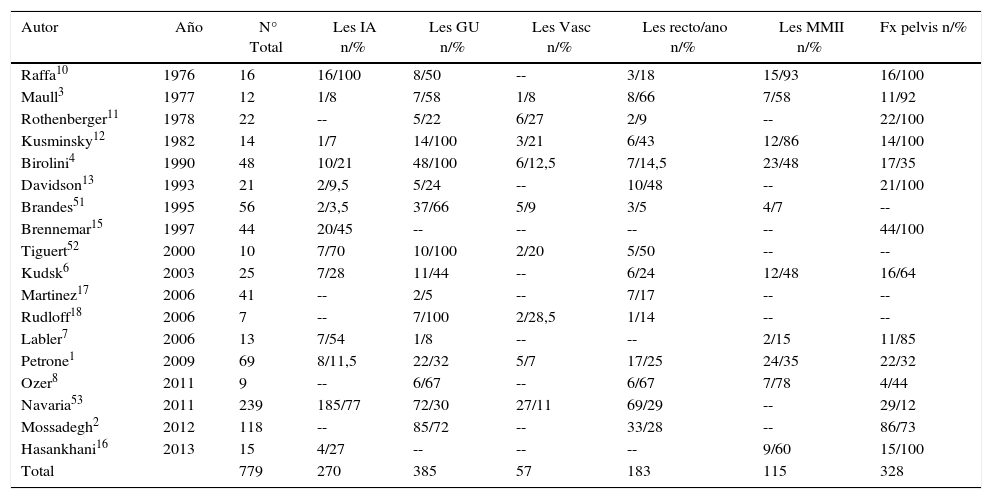
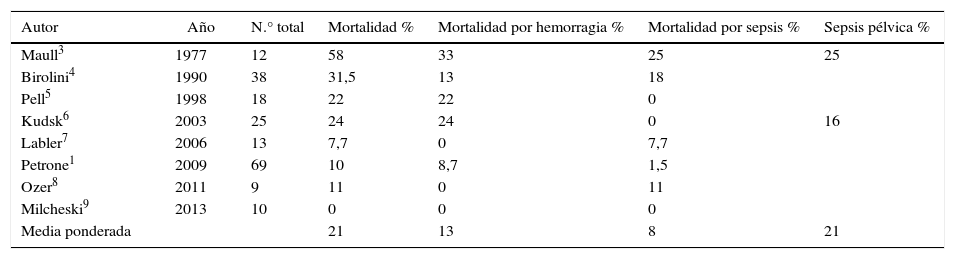
MorbimortalidadEl trauma pélvico complejo suele evolucionar de manera insidiosa, debido principalmente a la contaminación proveniente de las estructuras que comprenden el periné y a la presencia de lesiones asociadas (tabla 1). Las complicaciones más frecuentes comprenden infecciones de la herida, abscesos abdominales y hemorragias tardías, mientras que las causas de los decesos incluyen exsanguinación, sepsis y falla múltiple de órganos (tablas 2 y 3).
Trauma perineal y frecuencia de lesiones asociadas
| Autor | Año | N° Total | Les IA n/% | Les GU n/% | Les Vasc n/% | Les recto/ano n/% | Les MMII n/% | Fx pelvis n/% |
|---|---|---|---|---|---|---|---|---|
| Raffa10 | 1976 | 16 | 16/100 | 8/50 | -- | 3/18 | 15/93 | 16/100 |
| Maull3 | 1977 | 12 | 1/8 | 7/58 | 1/8 | 8/66 | 7/58 | 11/92 |
| Rothenberger11 | 1978 | 22 | -- | 5/22 | 6/27 | 2/9 | -- | 22/100 |
| Kusminsky12 | 1982 | 14 | 1/7 | 14/100 | 3/21 | 6/43 | 12/86 | 14/100 |
| Birolini4 | 1990 | 48 | 10/21 | 48/100 | 6/12,5 | 7/14,5 | 23/48 | 17/35 |
| Davidson13 | 1993 | 21 | 2/9,5 | 5/24 | -- | 10/48 | -- | 21/100 |
| Brandes51 | 1995 | 56 | 2/3,5 | 37/66 | 5/9 | 3/5 | 4/7 | -- |
| Brennemar15 | 1997 | 44 | 20/45 | -- | -- | -- | -- | 44/100 |
| Tiguert52 | 2000 | 10 | 7/70 | 10/100 | 2/20 | 5/50 | -- | -- |
| Kudsk6 | 2003 | 25 | 7/28 | 11/44 | -- | 6/24 | 12/48 | 16/64 |
| Martinez17 | 2006 | 41 | -- | 2/5 | -- | 7/17 | -- | -- |
| Rudloff18 | 2006 | 7 | -- | 7/100 | 2/28,5 | 1/14 | -- | -- |
| Labler7 | 2006 | 13 | 7/54 | 1/8 | -- | -- | 2/15 | 11/85 |
| Petrone1 | 2009 | 69 | 8/11,5 | 22/32 | 5/7 | 17/25 | 24/35 | 22/32 |
| Ozer8 | 2011 | 9 | -- | 6/67 | -- | 6/67 | 7/78 | 4/44 |
| Navaria53 | 2011 | 239 | 185/77 | 72/30 | 27/11 | 69/29 | -- | 29/12 |
| Mossadegh2 | 2012 | 118 | -- | 85/72 | -- | 33/28 | -- | 86/73 |
| Hasankhani16 | 2013 | 15 | 4/27 | -- | -- | -- | 9/60 | 15/100 |
| Total | 779 | 270 | 385 | 57 | 183 | 115 | 328 |
Fx: fractura; GU: genitourinario; Les IA: lesiones intraabdominales; MMII: miembros inferiores; Vasc: vascular.
Mortalidad asociada a trauma pélvico contuso
| Autor | Año | N.° total | Mortalidad % | Mortalidad por hemorragia % | Mortalidad por sepsis % | Sepsis pélvica % |
|---|---|---|---|---|---|---|
| Maull3 | 1977 | 12 | 58 | 33 | 25 | 25 |
| Birolini4 | 1990 | 38 | 31,5 | 13 | 18 | |
| Pell5 | 1998 | 18 | 22 | 22 | 0 | |
| Kudsk6 | 2003 | 25 | 24 | 24 | 0 | 16 |
| Labler7 | 2006 | 13 | 7,7 | 0 | 7,7 | |
| Petrone1 | 2009 | 69 | 10 | 8,7 | 1,5 | |
| Ozer8 | 2011 | 9 | 11 | 0 | 11 | |
| Milcheski9 | 2013 | 10 | 0 | 0 | 0 | |
| Media ponderada | 21 | 13 | 8 | 21 |
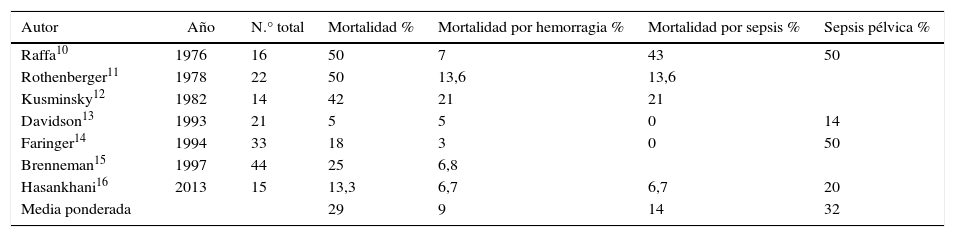
Mortalidad asociada a fractura abierta de pelvis
| Autor | Año | N.° total | Mortalidad % | Mortalidad por hemorragia % | Mortalidad por sepsis % | Sepsis pélvica % |
|---|---|---|---|---|---|---|
| Raffa10 | 1976 | 16 | 50 | 7 | 43 | 50 |
| Rothenberger11 | 1978 | 22 | 50 | 13,6 | 13,6 | |
| Kusminsky12 | 1982 | 14 | 42 | 21 | 21 | |
| Davidson13 | 1993 | 21 | 5 | 5 | 0 | 14 |
| Faringer14 | 1994 | 33 | 18 | 3 | 0 | 50 |
| Brenneman15 | 1997 | 44 | 25 | 6,8 | ||
| Hasankhani16 | 2013 | 15 | 13,3 | 6,7 | 6,7 | 20 |
| Media ponderada | 29 | 9 | 14 | 32 |
Petrone et al.1 reportaron una baja tasa de mortalidad por lesiones perineales, que ocurren en la mayoría de los casos como resultado de exsanguinación por lesiones asociadas, especialmente fracturas pélvicas. A pesar de que los tratamientos requeridos varían considerablemente, la frecuencia en que fue realizada la colostomía fue baja. La mortalidad luego de las lesiones perineales fue asociada primariamente a índices bajos del trauma revisado y de la escala de coma de Glasgow, y a un alto índice de gravedad lesional.
Los casos de mortalidad temprana se deben principalmente a la dificultad para controlar la hemorragia. Los sistemas de compresión abdominal y de miembros inferiores no han demostrado efectividad, como sí lo ha logrado la angioembolización selectiva, excepto en los casos en los que los niveles de bioseguridad se ven sobrepasados, como en el caso de las mujeres embarazadas55–57: son de utilidad en los casos de fracturas pélvicas o de miembros inferiores como método adjunto a los sistemas de fijación externa.
El trauma perineal con lesiones de tejidos blandos y musculoesqueléticos de gran envergadura contribuye tanto a la sepsis como al fallo renal. El tratamiento de la rabdomiólisis consiste en proveer fluidos intravenosos en cantidad adecuada para asegurar una diuresis de 2ml/h y la administración de diuréticos osmóticos de ser necesario12.
El riesgo de sepsis pélvica aumenta con la afectación anorrectal y, sobre todo, con el retraso de la colostomía. La combinación de sepsis pélvica asociada a fracturas pélvicas es una combinación potencialmente letal.
Desde el punto de vista urológico, la vejiga y la uretra membranosa son los elementos más frecuentemente lesionados: esta última acarrea un alto de riesgo de estrechez cicatricial (4-12%) y disfunción eréctil (12%)12,58. Algunos autores evalúan la posibilidad de realizar el realineamiento uretral endoscópico inicialmente en los casos de lesiones que no comprometan más del 50% de la circunferencia de la uretra pero con ausencia de transección, evitando el drenaje suprapúbico, y aunque esto no está contemplado en los principios de manejo inicial del paciente inestable, sí se ha visto una disminución en la tasa de estenosis posterior47,59,60.
Con el aumento de la supervivencia de esos pacientes aumentan también la tasa de morbilidad a largo plazo. Estos pacientes suelen sufrir alteraciones de la estabilidad, dolor crónico, disfunciones urinarias y sexuales, incontinencia anal y secuelas psicológicas, que requieren rehabilitación y múltiples intervenciones. A pesar de que la mayoría logra un buen nivel de autocuidados, suelen presentar limitaciones físicas, pobre integración social y desempleo15.
ConclusionesLa presencia o ausencia de inestabilidad hemodinámica de los pacientes con lesiones perineales complejas es de cardinal importancia, ya que de ello dependerá el curso de la conducta a seguir respecto a su manejo. En los casos de mayor gravedad y siguiendo los lineamientos de la cirugía del control de daños, los procedimientos deben enfocarse en el menor tiempo posible para su realización y que el paciente sea trasladado desde el quirófano rápidamente para continuar con el proceso de reanimación. Por ello, y basados en el algoritmo de la figura 6, el tratamiento debe sustentarse en los siguientes pilares:
- -
Colostomía en loop sobre varilla y con cierre del asa terminal mediante sutura mecánica o manual. No se recomienda realizar el procedimiento de Hartmann ya que demanda un tiempo prolongado innecesario, además de presentar complicaciones en los cierres tardíos.
- -
Derivación urinaria con sonda vesical o talla suprapúbica. La nefrostomía se reserva una vez el paciente haya sido estabilizado.
- -
Fijación y angioembolización en los casos de fracturas de pelvis; en caso de no ser posible esta última, se practica fijación y packing. REBOA se limita a los casos en que esté disponible en el hospital.
- -
Partes blandas: wash out y desbridamientos diarios, y la colocación de drenajes.
- -
La reparación de las lesiones genitales debe posponerse hasta que la condición del paciente lo permita, aunque dentro de las 72 h de ocurrido el trauma.
En la misma temática del control del daño, el packing extraperitoneal está ganando popularidad. Para su realización se practica una incisión mediana baja o bien una Pfannenstiel, se separan los músculos y se evacúa el hematoma pélvico. Luego se coloca un packing pélvico, el cual se aplica contra el peritoneo, y se cierra la fascia retroperitoneal, ejerciendo así un efecto de taponamiento. Se deben seguir 2 premisas al realizar este procedimiento: 1) permanecer siempre en el espacio extraperitoneal, y 2) en caso de que haya que laparotomizar al paciente, no permitir que coincidan ambas incisiones, caso contrario se perderá el efecto de taponamiento.
Las lesiones del periné representan un desafío considerable en cuanto a su diagnóstico y manejo. Múltiples sistemas son frecuentemente afectados en este tipo de lesiones, debido a la estrecha relación de los tractos genitourinario e intestinal, la pelvis y el tejido blando de esta zona. Para este tipo particular de lesiones se requiere un abordaje multidisciplinario en el que converjan diferentes especialidades quirúrgicas, incluyendo cirujanos de trauma, coloproctólogos, cirujanos plásticos, ortopedistas y traumatólogos, urólogos, ginecólogos, cirujanos pediátricos y radiólogos intervencionistas.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.