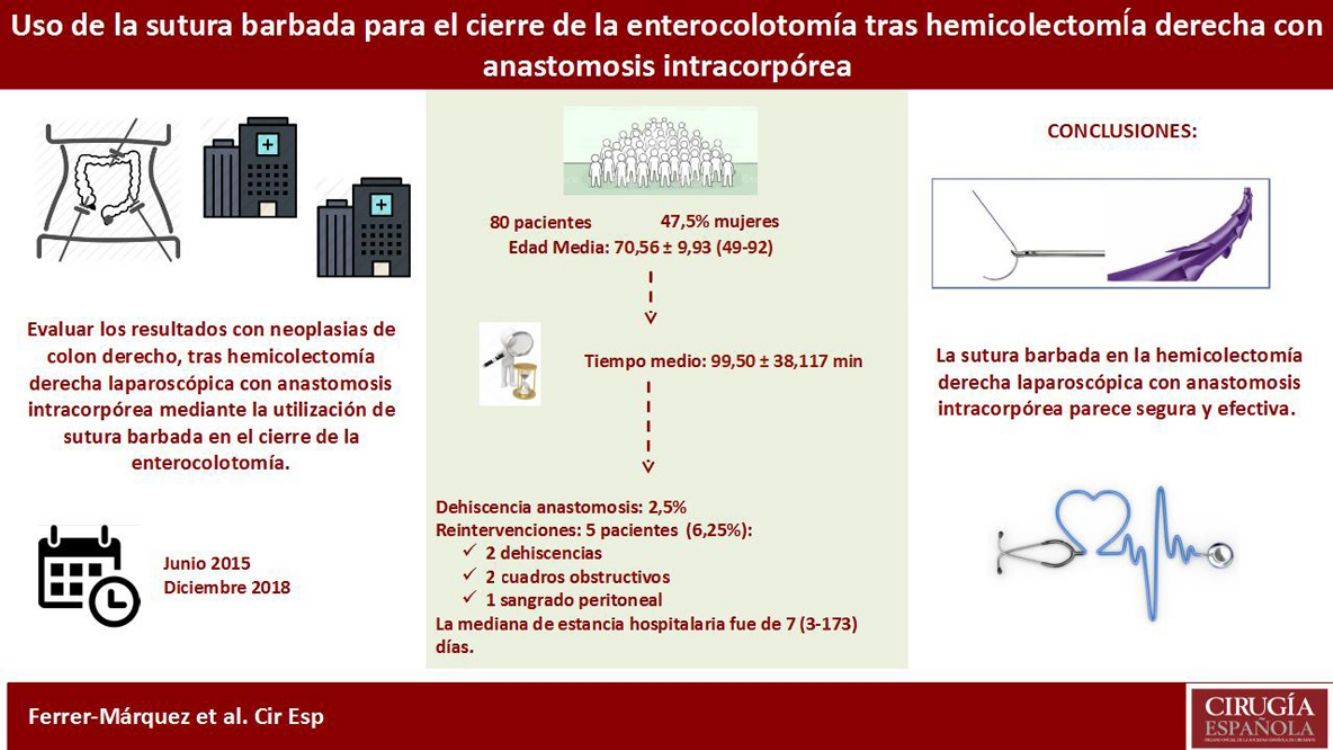
Posiblemente la parte técnica que más destreza precisa en laparoscopia es la realización de anastomosis y suturas intracorpóreas. La aparición de las nuevas suturas barbadas durante los últimos años parece facilitar dichos gestos quirúrgicos. El objetivo de nuestro estudio es evaluar los resultados a corto plazo en pacientes con neoplasias de colon derecho, tras hemicolectomía derecha laparoscópica con anastomosis intracorpórea mediante la utilización de sutura barbada en el cierre de la enterocolotomía.
MétodosSe trata de un estudio descriptivo prospectivo multicéntrico en el que se incluyen pacientes que han sido intervenidos mediante hemicolectomía derecha laparoscópica por patología neoplásica colónica entre junio del 2015 y diciembre del 2018. En todos ellos se realizó la anastomosis intracorpórea mediante el uso de endocortadora y el cierre de la enterocolotomía mediante una doble capa de sutura barbada.
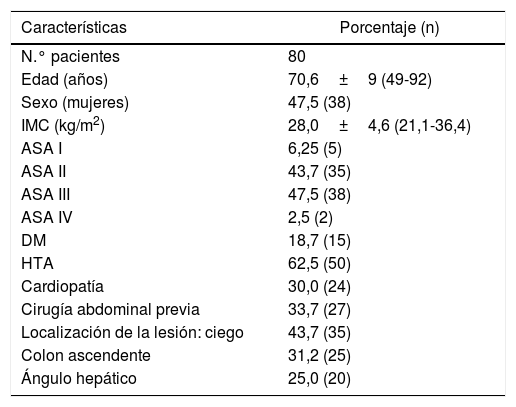
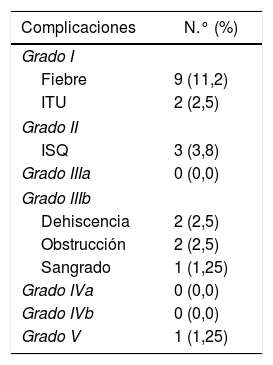
ResultadosSe ha intervenido a un total de 80 pacientes (47,5% mujeres), con una edad media de 70,6±9 (49-92) años. El tiempo operatorio medio fue 99,5±38 min. Un 2,5% de la muestra presentó dehiscencia de anastomosis y se tuvo que reintervenir a 5 pacientes (6,2%) como consecuencia de 2dehiscencias, 2cuadros obstructivos y un sangrado peritoneal. La mediana de estancia hospitalaria fue de 7 (3-173) días.
ConclusionesEl uso de la sutura barbada en la hemicolectomía derecha laparoscópica con anastomosis intracorpórea parece presentar una morbilidad similar a las series descritas en la literatura. En cualquier caso, serían necesarios estudios con mayor número de pacientes, prospectivos, controlados y aleatorizados para confirmar estos hallazgos.
Performing intracorporeal anastomoses and sutures is possibly the technique that requires the greatest skill in laparoscopic surgery. The appearance of the new barbed sutures in recent years has seemed to facilitate this surgical step. The aim of our study is to evaluate short-term results in patients with neoplasms of the right colon, after laparoscopic right hemicolectomy with intracorporeal anastomosis using barbed suture at the closure of the enterocolotomy.
MethodsThis is a multicenter, prospective, descriptive study that includes patients who underwent laparoscopic right hemicolectomy for neoplastic colonic pathologies between June 2015 and December 2018. In all patients, the intracorporeal anastomosis was performed using the endocutter, and closure of the enterocolotomy was done with a double layer of barbed suture.
ResultsA total of 80 patients were treated (47.5% women), with an average age of 70.6±9 (49-92) years. The average operative time was 99.5±38minutes Anastomotic dehiscence was observed in 2.5% of the sample, and 5 patients required re-operation (6.2%) as a result of 2leaks, 2obstructive symptoms and one peritoneal bleeding. Mean hospital stay was 7 (3-173) days.
ConclusionsThe use of barbed suture in laparoscopic right hemicolectomy with intracorporeal anastomosis seems to present a morbidity similar to series described in literature. Prospective, controlled and randomized studies with a larger number of patients would be necessary to confirm these findings.
Desde la aparición de la cirugía laparoscópica colorrectal, numerosos estudios han demostrado sus ventajas en cuanto a seguridad y efectividad. En comparación con la cirugía abierta, los pacientes intervenidos mediante vía laparoscópica presentan una recuperación más temprana, así como reducción de las complicaciones a corto plazo1, sin presentar diferencias en cuanto a resultados oncológicos, supervivencia y recurrencia2.
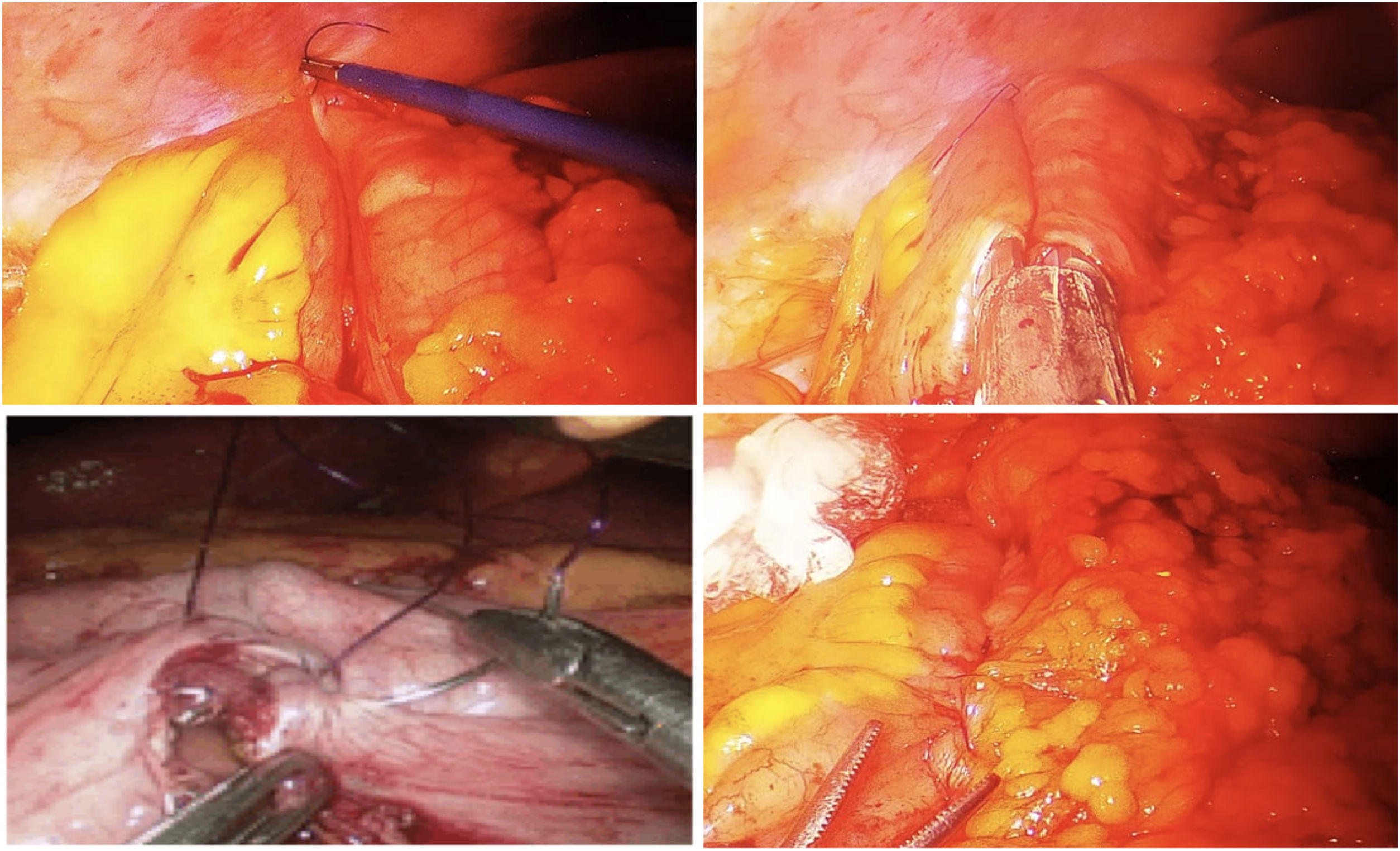
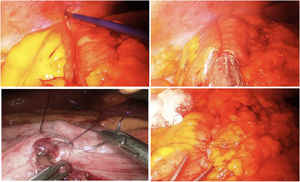
La hemicolectomía derecha laparoscópica para el tratamiento de lesiones colónicas puede realizarse técnicamente bien mediante la realización de una anastomosis tras la exteriorización del intestino a través de una minilaparotomía (anastomosis extracorpórea), o mediante la realización de una anastomosis intraabdominal totalmente laparoscópica (anastomosis intracorpórea). Hasta la fecha, diferentes artículos han comparado ambas técnicas, sin que existan diferencias contundentes entre ambas que nos indiquen cuál es la mejor a realizar actualmente3-7. A pesar de esto, los últimos metaanálisis parecen defender la anastomosis intracorpórea con ciertas ventajas frente a la extracorpórea como una recuperación más temprana y menos complicaciones postoperatorias8-10. La aparición de la sutura barbada durante los últimos años parece facilitar la realización de dichas anastomosis. La revisión clínica de la literatura apoya su uso como una técnica segura y eficaz, como mínimo equivalente a las suturas convencionales absorbibles11 (fig. 1).
El objetivo de nuestro estudio es evaluar los resultados a corto plazo en pacientes con neoplasias de colon derecho, tras hemicolectomía derecha laparoscópica con anastomosis intracorpórea mediante la utilización de sutura barbada en el cierre de la enterocolotomía (fig. 2).
MétodosDiseño del estudioSe trata de un estudio descriptivo prospectivo multicéntrico en el que se incluye a pacientes que han sido intervenidos mediante hemicolectomía derecha laparoscópica, con anastomosis intracorpórea, por patología neoplásica colónica desde junio del 2015 hasta diciembre del 2018. El estudio ha sido valorado y aprobado por el comité ético de los hospitales participantes (3 hospitales del sudeste español). A todos los pacientes se les ha entregado el consentimiento informado para participar en el estudio.
Se incluye a aquellos pacientes diagnosticados de neoplasia de colon derecho (ciego, colon ascendente y ángulo hepático), siendo los criterios de exclusión: la existencia de lesión neoplásica sincrónica colónica, la presencia de metástasis a distancia (estadio iv), la invasión de órganos vecinos (T4) en el momento del diagnóstico, pacientes con enfermedad de Crohn o colitis ulcerosa, la cirugía urgente y la contraindicación para realizar cirugía laparoscópica. Así mismo, quedan excluidos del estudio aquellos pacientes a los que se les ha realizado una anastomosis extracorpórea por el motivo que sea.
Las principales variables a medir han sido las características de pacientes (sexo, edad, localización de la lesión), intraoperatorias (tiempo quirúrgico, porcentaje de reconversión, tamaño de la incisión de extracción de la pieza quirúrgica, complicaciones), postoperatorias (días de introducción de dieta, presencia de íleo paralítico, estancia hospitalaria, reintervención, complicaciones, mortalidad).
Técnica quirúrgicaLos pacientes reciben profilaxis antibiótica y antitrombótica preoperatoria, así como una preparación colónica mediante dieta pobre en residuos durante la semana previa a la intervención. Son intervenidos bajo anestesia general y colocados en posición francesa (posición de Trendelenburg con las piernas abiertas). La intervención comienza con la colocación de un primer trocar infraumbilical de 12mm y la colocación posterior de 3accesorios (5mm×5mm×12mm).
Se realiza una exploración completa de la cavidad abdominal en busca del tumor primario, lesiones a distancia o implantes peritoneales. Se exponen los vasos ileocólicos y, tras su sección, se continúa la disección de medial a lateral. Una vez disecado el mesocolon, se decide a qué nivel se realiza la sección del colon transverso mediante la endocortadora (endoGIA1 60 mm Articulating Medium/Thick Reload with Tri-Staple Technology 3 mm, 3,5 mm, 4 mm —EGIA60AMT—, Medtronic, Mineápolis, EE. UU.) y se completa la disección movilizando el ángulo hepático. Posteriormente, se identifica el íleon terminal y se secciona a unos 10cm de válvula ileocecal con endocortadora (endoGIA1 60 mm Articulating Vascular/Medium Reload with Tri-Staple Technology 2 mm, 2.5 mm, 3 mm —EGIA60AVM—, Medtronic, Mineápolis, EE. UU.). Se termina la disección de parietocólico derecho hasta que la liberación completa de la pieza quirúrgica.
Se realiza incisión de Pfannenstiel para la extracción de la pieza quirúrgica protegida mediante separador tipo Alexis® (Alexis® o Wound Retractor/Protector, Applied Medical Technology, CA, EE. UU.).
Se coloca el íleon terminal junto al colon transverso (isoperistáltico) para realizar una anastomosis laterolateral, colocando un punto de tracción proximal a la anastomosis uniendo el borde del colon y del íleon; a continuación, se procede a realizar la apertura de ambos ojales para introducir la endocortadora (endoGIA1 60 mm Articulating Medium/Thick Reload with Tri-Staple Technology 3 mm, 3,5 mm, 4 mm —EGIA60AMT— Medtronic, Mineápolis, EE. UU.). Se realiza la anastomosis y se procede al cierre de la enterocolotomía. Para ello, damos unos puntos simples con sutura barbada de 2-0 en el extremo distal e inferior al ojal (con el fin de tenerlo referenciado) procediendo, a continuación, al cierre mediante doble sutura continua barbada 2-0 (el primero serosubmucoso y el segundo seroseroso) (PDO 26mm, 1/2 cicle). Tras la realización de la sutura, no es necesario anudar y el hilo se secciona a aproximadamente 0,5-1cm del extremo. Ninguno de los cabos (colon e íleon) se sobresuturan. Se revisa cavidad abdominal. En caso necesario se dejará drenaje aspirativo (a decisión del cirujano).
SeguimientoEl primer día postoperatorio se retira la sonda vesical (si presenta diuresis adecuada). Todos los pacientes comienzan a movilizarse al sillón e incluso a pasear desde el primer día. En caso de presentar peristaltismo o ventosear se comenzará con líquidos. Si tolera bien la dieta líquida, esta se irá aumentando progresivamente a semilíquida y blanda. En caso de drenaje, este se retirará si es seroso o serohemático a las 24 h. Los criterios al alta serán: paciente tolera nutrición sólida; movilización adecuada; ventosea; ausencia de náuseas; aceptación por parte del paciente; no dolor abdominal o controlado con analgesia oral.
Análisis estadísticoEl análisis estadístico se ha realizado utilizando el programa informático SPSS 20.0 (IBM Inc. Rochester, MN, EE. UU.). Se ha realizado un análisis descriptivo de las variables de estudio recogidas.
Para las variables cualitativas se ha aplicado el cálculo de frecuencias y para las variables cuantitativas se ha calculado medidas de dispersión de desviación típica.
ResultadosSe ha intervenido a un total de 80 pacientes entre junio del 2015 y diciembre del 2018. Las características de la población estudiada se muestran en la tabla 1. La edad media de la muestra fue de 70,6±9 (49-92) años. El índice de masa corporal medio fue de 28,0±4 (21,1-36,4) kg/m2. Respecto a la localización de las lesiones neoplásicas, el 43,7% se encontraba en ciego, en colon ascendente el 31,2% y en ángulo hepático en el 25%.
Características de los pacientes a estudio
| Características | Porcentaje (n) |
|---|---|
| N.° pacientes | 80 |
| Edad (años) | 70,6±9 (49-92) |
| Sexo (mujeres) | 47,5 (38) |
| IMC (kg/m2) | 28,0±4,6 (21,1-36,4) |
| ASA I | 6,25 (5) |
| ASA II | 43,7 (35) |
| ASA III | 47,5 (38) |
| ASA IV | 2,5 (2) |
| DM | 18,7 (15) |
| HTA | 62,5 (50) |
| Cardiopatía | 30,0 (24) |
| Cirugía abdominal previa | 33,7 (27) |
| Localización de la lesión: ciego | 43,7 (35) |
| Colon ascendente | 31,2 (25) |
| Ángulo hepático | 25,0 (20) |
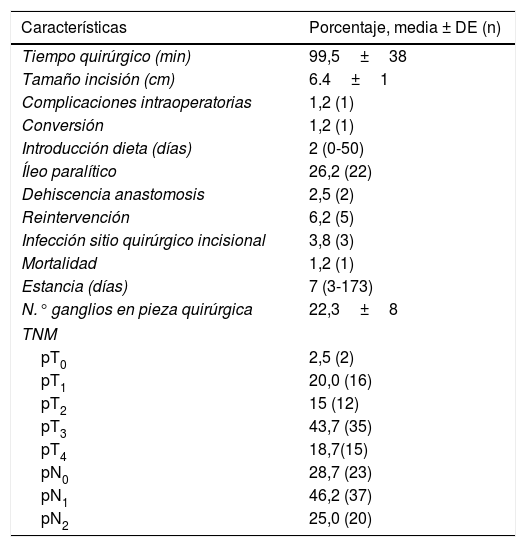
Las variables intraoperatorias se muestran en la tabla 2. El tiempo quirúrgico medio de la intervención fue de 99,5±38 min. En el postoperatorio, un 26,2% de la muestra presentó íleo paralítico, lo que retrasó la introducción de la dieta, cuya mediana fue de 2 días (0-50). El porcentaje de complicaciones globales en la serie fue del 25% (tabla 3). Un 2,5% de la muestra presentó dehiscencia de anastomosis y se tuvieron que reintervenir 5 pacientes (6,2%) como consecuencia de 2dehiscencias, 2cuadros obstructivos y un sangrado peritoneal. Todos los pacientes fueron reintervenidos por laparoscopia y 3se convirtieron a laparotomía. Entre los pacientes con dehiscencia de la anastomosis una fuga ocurrió en el borde de sección del intestino delgado y fue tratada mediante resección de este muñón. En el segundo caso, la fuga ocurrió en la línea de sutura mecánica. Los cuadros obstructivos se debieron a una hernia interna y un asa intestinal adherida en la pelvis. Ambos casos se convirtieron a laparotomía y fueron solucionados sin necesidad de resección intestinal. La infección de sitio quirúrgico incisional superficial se presentó en el 3,8% de los casos. Hubo un fallecimiento en la serie atribuible a un tromboembolismo pulmonar. La estancia mediana de la serie fue de 7 (3-173) días. En cuanto a los resultados de la anatomía patológica, 28 pacientes se encontraban en estadio i, 10 pacientes en estadio iiA, 24 en estadio iiiA y 16 en estadio iiiB.
Variables intra y postoperatorias
| Características | Porcentaje, media ± DE (n) |
|---|---|
| Tiempo quirúrgico (min) | 99,5±38 |
| Tamaño incisión (cm) | 6.4±1 |
| Complicaciones intraoperatorias | 1,2 (1) |
| Conversión | 1,2 (1) |
| Introducción dieta (días) | 2 (0-50) |
| Íleo paralítico | 26,2 (22) |
| Dehiscencia anastomosis | 2,5 (2) |
| Reintervención | 6,2 (5) |
| Infección sitio quirúrgico incisional | 3,8 (3) |
| Mortalidad | 1,2 (1) |
| Estancia (días) | 7 (3-173) |
| N.° ganglios en pieza quirúrgica | 22,3±8 |
| TNM | |
| pT0 | 2,5 (2) |
| pT1 | 20,0 (16) |
| pT2 | 15 (12) |
| pT3 | 43,7 (35) |
| pT4 | 18,7(15) |
| pN0 | 28,7 (23) |
| pN1 | 46,2 (37) |
| pN2 | 25,0 (20) |
El tratamiento de las neoplasias de colon derecho ha ido evolucionando hacia su realización vía laparoscópica, obteniendo, de esta manera, los beneficios que aporta esta vía mínimamente invasiva12-16. Sin embargo, sí existe controversia a la hora de realizar la técnica quirúrgica y elegir cuál de las posibles anastomosis es la más adecuada (extracorpórea o intracorpórea). Hasta la fecha, diferentes publicaciones han intentado mostrar cuál presenta ventajas, pero, a pesar de que el algún estudio se declina más hacia una u otra, no se pueden sacar aún conclusiones definitivas y contundentes3-7. El metaanálisis de Feroci et al.16, muestra que no existen diferencias estadísticamente significativas entre ellas en el tiempo operatorio, complicaciones postoperatorias, reintervenciones, número de ganglios linfáticos aislados en la pieza y mortalidad. Sin embargo, la revisión sistemática llevada a cabo por van Oostendorp et al.8 concluye que la anastomosis intracorpórea se asocia a una reducción de la morbilidad a corto plazo (OR 0,68, IC del 95%, 0,49-0,93; I2=20%), así como a una menor estancia hospitalaria (MD –0,77 días, IC del 95%, –1,17-0,37; I2=4%).
Los defensores de la anastomosis intracorpórea se apoyan en que, durante la realización de esta anastomosis, permite una visualización adecuada de la misma a lo largo de toda su longitud, en contra de la extracorpórea en la que, en función de las características del paciente (principalmente en aquellos obesos), la extracción de los cabos intestinales para la anastomosis, en ocasiones, no es fácil17. Además, permite una correcta visualización del mesenterio para prevenir la rotación del mismo que pueda dar lugar en el postoperatorio a complicaciones por compromiso vascular (más frecuente en la técnica extracorpórea18). Por otro lado, la anastomosis intracorpórea permite decidir dónde quieres realizar la incisión de extracción de la pieza (Mc Burney, hipocondrio derecho, Pfannenstiel, etc.), a diferencia de la extracorpórea, en la que la incisión debe realizarse en la zona que permita la extracción de ambos cabos, necesitando, en determinados pacientes, incisiones más largas que en la intracorpórea19. En nuestra serie, la anastomosis intracorpórea nos ha permitido realizar la extracción de las piezas a través de incisiones de Pfannenstiel. Con relación a la orientación de la anastomosis, la intracorpórea permite decidir si la anastomosis se realiza iso o antiperistáltica20, por lo que, durante nuestro trabajo, todas las anastomosis se han realizado isoperistálticas.
Uno de los principales inconvenientes de la anastomosis intracorpórea es que requiere una destreza importante desde el punto de vista técnico para realizar, principalmente, la sutura de la enterocolotomía. Así lo muestran Jamali et al.21 en su trabajo, en el que se estudia el grado de dificultad de las diferentes técnicas laparoscópicas y donde se evidencia que la anastomosis intracorpórea presenta más dificultad para el cirujano que la extracorpórea. Por ello, en nuestro estudio presentamos el uso de la sutura barbada, con la intención de mostrar sus ventajas en cuanto a facilidad quirúrgica.
Desde el inicio de la sutura barbada, su uso de ha ido extendiendo en diferentes especialidades22-28. A pesar de que este tipo de suturas están aprobadas para su uso en tejidos blandos, su seguridad y efectividad no están aprobadas en anastomosis intestinales; sin embargo, cada día encontramos mayor número de publicaciones sobre las mismas. La mayoría de los trabajos publicados durante los últimos años se relacionan con la cirugía bariátrica y su uso en el bypass gástrico laparoscópico11,29-31. Recientemente, se ha publicado su uso en cirugía colorrectal, donde se ha utilizado de forma segura en el cierre de la cavidad pélvica tras amputación abdominoperineal32, en el cierre de la pared rectal tras microcirugía endoscópica transanal33, así como en el cierre de la enterocolotomía tras hemicolectomía derecha. Con relación a estas últimas publicaciones, tanto Feroci et al.34 como Bracale et al.35, en sus respectivos estudios, defienden la técnica como segura y efectiva, si bien ambos presentan un número reducido de sujetos (47 y 40 pacientes, respectivamente).
Nuestro equipo utiliza doble línea de sutura (Quills®. Anglotech, Reading, PA, EE. UU.), tal y como lo describen Reggio et al.36, que comparan la doble sutura frente a la simple, encontrando diferencias significativas a favor de la primera (menos porcentaje de fuga anastomótica). En la literatura20, el porcentaje de fugas tras esta cirugía se encuentra oscilando entre el 0 y el 8,5%. Nuestros datos muestran un porcentaje bajo y dentro de lo reflejado en la literatura (2,5%). Además, en nuestra serie ninguna de las 2dehiscencias acontecidas tuvo relación con la sutura barbada, ocurriendo una en el muñón de intestino delgado por necrosis y otra por dehiscencia de la cara posterior de la anastomosis mecánica. Con relación al resto de las complicaciones, nuestros resultados (25% de porcentaje global) se encuentran dentro del rango mostrado en la literatura4,6,17.
Posiblemente, la parte técnica que más destreza precisa en laparoscopia es la realización de anastomosis y suturas intracorpóreas (laparoscopia avanzada). Con la aparición de la sutura barbada, se puede facilitar dicha práctica, evitando la necesidad tanto de realizar nudos intracorpóreos, como del mantenimiento de la tensión en la sutura continua por parte del ayudante, mejorando claramente aspectos clave en cirugía, como son la reproductibilidad y el tiempo operatorio. Su uso en la hemicolectomía derecha con anastomosis intracorpórea parece presentar una morbilidad similar a las series descritas en la literatura. En cualquier caso, serían necesarios estudios con mayor número de pacientes, prospectivos, controlados y aleatorizados para confirmar estos hallazgos.
Conflicto de interesesLos autores declaran no tener ningún conflicto de interés.