La sedación es un conjunto de acciones dirigidas a lograr que un paciente se encuentre tranquilo, cómodo, libre de dolor o de malos recuerdos mientras se realiza un procedimiento diagnóstico o terapéutico. Dado que las técnicas anestésicas regionales empleadas en la práctica clínica habitual son procedimientos relativamente traumáticos y dolorosos, se han asociado a sedación, para hacer este tipo de intervenciones más confortables para el paciente y hacer más fácil la colaboración del mismo.
ObjetivoDeterminar la eficacia de 3 pautas de sedación en pacientes que van a ser sometidos a anestesia subaracnoidea.
MetodologíaEstudio experimental, ensayo clínico, aleatorizado, prospectivo, simple ciego, en el cual se compararon 3 pautas para sedación en pacientes sometidos a anestesia subaracnoidea.
ResultadosTodos los pacientes del estudio tuvieron ansiolisis, colaboraron a la punción y refirieron que volverían a recibir una anestesia subaracnoidea sin temor; además, no se reportaron complicaciones tales como depresión respiratoria, náuseas, vómitos u otra, con las pautas de sedación utilizadas, siendo alta la satisfacción por parte de los pacientes. El reflejo de retirada (p=0,0003) y el dolor a la punción (p=0,0069) se presentaron en mayor proporción en el grupo que usó como pauta solo midazolam intravenoso. En este mismo grupo hubo menor satisfacción con la sedación; sin embargo, las 3 pautas mostraron una buena eficacia.
ConclusionesLas 3 pautas de sedación propuestas fueron eficaces para su uso en anestesia subaracnoidea, con mejores resultados cuando se usó midazolam más fentanilo o midazolam más ketamina.
p-2011-1682 Colciencias. Registro # NCT0213664 (clinicaltrials.gov,prospectivo).
Sedation is defined as the set of actions aimed at having a quiet, comfortable, pain-free patient during a diagnostic or therapeutic procedure without any bad memories. Since the standard regional anesthesia techniques used in clinical practice are relatively traumatic and painful procedures, sedation has been introduced to make these interventions more comfortable for the patient and to facilitate the patient's cooperation.
ObjectiveTo establish the efficacy of three sedation guidelines in patients undergoing subarachnoid anesthesia.
MethodologyExperimental, randomized, prospective, single blind clinical trial comparing three guidelines for the sedation of patients undergoing subarachnoid anesthesia.
ResultsAll of the patients in the trial received anxiolysis, collaborated with the puncture and said that they would not be afraid to receive subarachnoid anesthesia in the future. There were no complications including respiratory depression, nausea, vomiting or any other complications reported with the use of the sedation guidelines. Patient satisfaction was high. Withdrawal reflex (P=0.0003) and puncture related pain (P=0.0069) were more common in the group using the intravenous midazolam-only guideline and patient satisfaction with sedation was also lower in this group; however, the three guidelines showed good efficacy.
ConclusionsThe three sedation guidelines presented were effectively used in subarachnoid anesthesia; the results were more favorable with the use of midazolam + fentanyl or midazolam + ketamine.
p-2011-1682 Colciencias. Registro # NCT0213664 (clinicaltrials.gov,prospectivo).
La sedación es un conjunto de acciones dirigidas a lograr que un paciente se encuentre tranquilo, cómodo, libre de dolor o de malos recuerdos mientras se realiza un procedimiento diagnóstico o terapéutico1. En vista de que las técnicas anestésicas regionales empleadas frecuentemente en la práctica clínica habitual son procedimientos relativamente traumáticos y dolorosos2, se han asociado en múltiples ocasiones a sedación, para hacer este tipo de intervenciones más confortables para el paciente y hacer más fácil la colaboración del mismo3,4. No todos los anestesiólogos usan o indican la sedación de igual forma, pero la gran mayoría la practican. Algunos la aplican sistemáticamente antes o después de la punción para un bloqueo regional o en caso de que se requieran múltiples punciones, y otros solo la usan cuando el paciente está ansioso5.
Existen diversos fármacos para sedación en anestesiología con múltiples propiedades ansiolíticas, amnésicas y hasta analgésicas, entre ellos los barbitúricos, las benzodiacepinas, los analgésicos opioides y combinaciones de los mismos; muestra de ello son la ketamina, el midazolam, el fentanilo, el propofol y la dexmedetomidina, entre otros6,7. Es patente la necesidad de implementar técnicas de sedación que proporcionen efectividad, seguridad, adecuada estabilidad hemodinámica y pocos efectos colaterales tales como la depresión respiratoria o cardiovascular, náuseas o vómitos, además de escaso costo para buscar la ansiolisis, amnesia, analgesia o somnolencia en los pacientes que van a ser sometidos a procedimientos tales como la anestesia subaracnoidea6. Por ello, la sedación consciente, en la que un paciente responde normalmente a estímulos verbales, con preservación de la función cognitiva y la coordinación, sin alteración de la ventilación o de la función cardiovascular, es una buena herramienta8-12. El estado ideal de sedación depende del tipo de paciente, del tipo de procedimiento y de los medicamentos utilizados. Sin embargo, se recomienda mantener un nivel de sedación entre 2 y 3 o sedación consciente, de acuerdo con la escala de Ramsay, para lograr un mayor grado de bienestar y colaboración, sin requerirse intervención para mantener la vía aérea, manteniendo ventilación espontánea adecuada y función cardiovascular normalmente sostenida1,13,14.
El objetivo es determinar la eficacia de 3 pautas de sedación en pacientes que van a ser sometidos a anestesia subaracnoidea.
Materiales y métodosSe realizó estudio experimental, ensayo clínico, aleatorizado, prospectivo, simple ciego, en el cual se compararon 3 pautas para sedación en pacientes sometidos a anestesia subaracnoidea, en un hospital universitario del Caribe colombiano.
Se conformaron 3 grupos así: al grupo1 se le administró midazolam 0,03mg/kg, al grupo2 se le aplicó midazolam 0,015mg/kg más fentanilo 0,8μg/kg, y en el grupo3 se usó midazolam 0,015mg/kg más ketamina 0,25mg/kg, administrándose en todos los grupos dosis única sin infusiones posteriores, de acuerdo a las recomendaciones sobre el uso y dosis de cada medicamento para sedación. El anestesiólogo del quirófano preparó, administró y controló la sedación y sus efectos.
Se calculó el tamaño muestral, con una confiabilidad del 95%, un poder del 80% y una proporción esperada de mejoría en grupo experimental de 80%6,15, para un total de 75 pacientes, y fueron asignados en forma aleatoria a uno de los 3 grupos de estudio; cada grupo estuvo conformado por 25 pacientes. Fueron seleccionados todos aquellos pacientes que cumplieron con los criterios de inclusión, tales como edad entre 18 y 60años, programado para cirugía electiva, contar con valoración preanestésica, tener un índice de masa corporal entre 18,5 y 29,99kg/m2, no estar en embarazo, contar con un ayuno mayor a 8h el día del procedimiento, requerir técnica anestésica regional subaracnoidea sin contraindicaciones para la misma y que pudiese ser realizada con el paciente en decúbito lateral, no poseer antecedentes alérgicos conocidos, haber firmado el consentimiento informado de participación voluntaria y no tener como criterio de exclusión ser clasificado según su riesgo como ASA>II o tener malformaciones a nivel de la columna vertebral que impidieran un bloqueo subaracnoideo sin mayores dificultades.
ProcedimientoAleatoriamente se asignó para cada paciente seleccionado el uso de una pauta de sedación, Se aleatorizaron 75 números por medio de un generador de tablas de números aleatorios16, con valor mínimo de 1 y valor máximo de 3, y a medida que se seleccionaba un paciente se le aplicaba la pauta que correspondía en orden secuencial. A su ingreso al quirófano el paciente estaba canalizado con una vía venosa periférica 18-20G; fueron monitorizados con electrocardiograma, presión arterial no invasiva y saturación de oxígeno por pulsioximetría (SatO2) mediante un monitor de signos vitales, y se anotaron las variables hemodinámicas del ingreso. Se aplicó de forma intravenosa una de las pautas de sedación previamente establecidas según peso del paciente y se administró oxigenoterapia por cánula nasal a 1l/min, se anotaron los cambios hemodinámicos a los 2,5 y 5min de aplicada la pauta y se evaluó la escala de Ramsay en esos momentos. Se posicionó al paciente para la realización de la técnica anestésica, y con aguja Quincke 26 Gauge se colocó la anestesia subaracnoidea por un equipo de anestesiología con experiencia, correspondiente a los autores de este estudio, se anotaron el número de intentos y la dificultad a la realización del bloqueo. Al finalizar el procedimiento quirúrgico se realizó una encuesta de satisfacción al paciente acerca de su experiencia con el bloqueo subaracnoideo.
La recolección de los datos se realizó mediante un formato, que incluía características sociodemográficas, variables de interés y se utilizaron 2 escalas de medición.
La primera fue la escala de Ramsay, que se utiliza para valorar la profundidad de una sedación. Se encuentra validada hace más de 30años, es fácil de utilizar y ha sido patrón de oro en diversos estudios donde se evalúa la sedación; a medida que aumenta el nivel en la escala, aumenta el grado de sedación17-20. Estando un paciente despierto lo podemos encontrar en un nivel1, refiriéndonos a un paciente ansioso o agitado; en un nivel2, cuando es colaborador, está tranquilo, orientado y tiene apertura espontánea de los ojos; o en un nivel3, cuando tiene los párpados cerrados pero responde rápidamente a estímulos verbales. Se denominará nivel4 cuando el paciente se encuentre dormido, quieto, con los ojos cerrados y responde rápidamente a estímulos táctiles o verbales fuertes; nivel5 cuando presenta una respuesta lenta y solo responde a estímulos importantes o dolorosos, y nivel6 cuando no responde a ningún estímulo.
Además se utilizó una escala de satisfacción de tipo Likert para evaluar subjetivamente qué tan satisfecho estaba el paciente con la anestesia subaracnoidea bajo sedación, realizada en sala de recuperación al finalizar la cirugía, limitándose solo a la descripción de satisfacción de la colocación de la anestesia, mas no del tiempo transcurrido desde esta hasta la finalización del procedimiento. Dicha escala no se encuentra validada21, dándole una puntuación de 1 al referir estar muy satisfecho, de 2 si se sintió solo satisfecho, una puntuación de 3 al estar poco satisfecho, de 4 si refería sentirse insatisfecho, y por último una puntuación de 5 si refería estar muy insatisfecho.
Análisis de datosEl recuento de las variables categóricas se reportó en números absolutos y porcentajes. Las diferencias en las características basales y postintervención fueron estimadas a través de pruebas de hipótesis. Para variables cualitativas se utilizó la prueba Chi cuadrado y la prueba exacta de Fisher, según fuera apropiado. En variables cuantitativas se verificó la normalidad a través del test de Shapiro Wilk y comparación de grupos a través de ANOVA. Este análisis se apoyó con los software Epi Info v7 y Stata.
Aspectos éticosSe ajustó a la declaración de Helsinki y a la normatividad vigente en Colombia (Resolución No. 008430 de 1993 del Ministerio de Salud y la resolución 2378 de 2008 sobre buenas prácticas clínicas). No se hicieron acciones que incurrieran contra las propuestas éticas allí registradas. Se requirió de evaluación por parte del comité de ética del hospital universitario donde se realizó el estudio, quienes dieron su aval para proceder a su desarrollo. Se realizó un informe de consentimiento informado individual de los pacientes.
ResultadosSe incluyeron 75 pacientes, 36 mujeres (48%) y 39 hombres (52%). El promedio de la edad fue de 41,9±12,3años, el peso de 67,3±9kg, la talla de 1,7±0,05m y el índice de masa corporal de 24,5±2,9kg/m2.
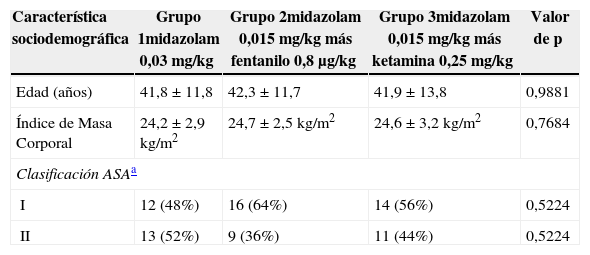
La distribución por sexo fue similar en los 3 grupos de estudio (p=0,8519). Trece pacientes mujeres (52%) y 12 varones (48%) en el grupo1; 11 pacientes mujeres (44%) y 14 varones (56%) en el grupo2, y 12 mujeres (48%) y 13 varones (52%) en el grupo3. El rango de edad estuvo entre los 18 y los 60años. Los 3 grupos no tuvieron diferencias estadísticamente significativas en sus características sociodemográficas, lo cual se describe en la tabla 1. Como criterio de exclusión, se aclaró que los pacientes no debían ser ASA>II.
Características sociodemográficas de la población
| Característica sociodemográfica | Grupo 1midazolam 0,03mg/kg | Grupo 2midazolam 0,015mg/kg más fentanilo 0,8μg/kg | Grupo 3midazolam 0,015mg/kg más ketamina 0,25mg/kg | Valor de p |
|---|---|---|---|---|
| Edad (años) | 41,8±11,8 | 42,3±11,7 | 41,9±13,8 | 0,9881 |
| Índice de Masa Corporal | 24,2±2,9kg/m2 | 24,7±2,5kg/m2 | 24,6±3,2kg/m2 | 0,7684 |
| Clasificación ASAa | ||||
| I | 12 (48%) | 16 (64%) | 14 (56%) | 0,5224 |
| II | 13 (52%) | 9 (36%) | 11 (44%) | 0,5224 |
Fuente: autores.
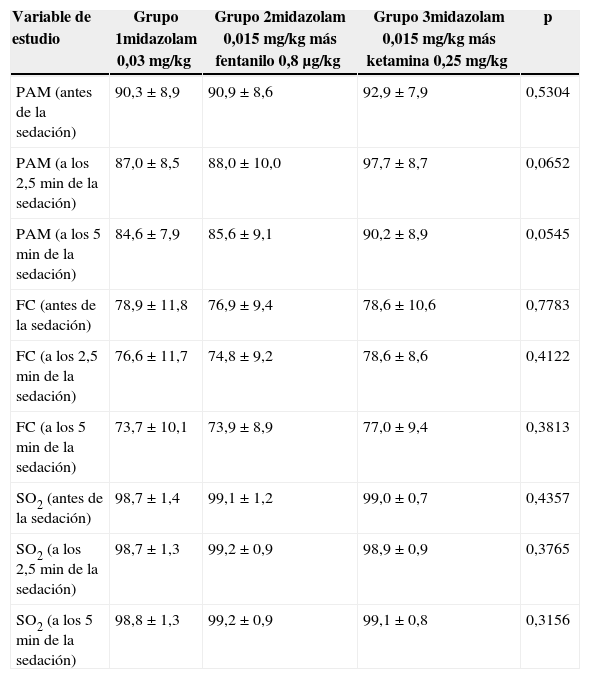
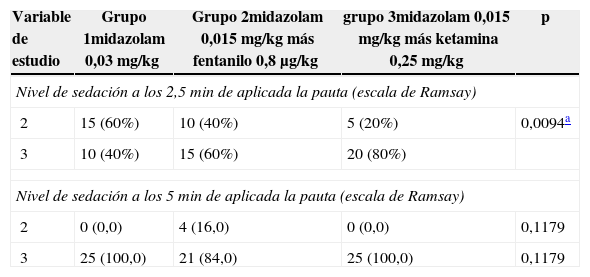
No hubo diferencias estadísticamente significativas en las variables hemodinámicas de cada grupo, descrito en la tabla 2. El nivel alcanzado por los pacientes en la valoración de la escala de Ramsay a los 2,5 y 5min fue de 2 y 3 (tabla 3).
Variables hemodinámicas de estudio
| Variable de estudio | Grupo 1midazolam 0,03mg/kg | Grupo 2midazolam 0,015mg/kg más fentanilo 0,8μg/kg | Grupo 3midazolam 0,015mg/kg más ketamina 0,25mg/kg | p |
|---|---|---|---|---|
| PAM (antes de la sedación) | 90,3±8,9 | 90,9±8,6 | 92,9±7,9 | 0,5304 |
| PAM (a los 2,5 min de la sedación) | 87,0±8,5 | 88,0±10,0 | 97,7±8,7 | 0,0652 |
| PAM (a los 5 min de la sedación) | 84,6±7,9 | 85,6±9,1 | 90,2±8,9 | 0,0545 |
| FC (antes de la sedación) | 78,9±11,8 | 76,9±9,4 | 78,6±10,6 | 0,7783 |
| FC (a los 2,5 min de la sedación) | 76,6±11,7 | 74,8±9,2 | 78,6±8,6 | 0,4122 |
| FC (a los 5 min de la sedación) | 73,7±10,1 | 73,9±8,9 | 77,0±9,4 | 0,3813 |
| SO2 (antes de la sedación) | 98,7±1,4 | 99,1±1,2 | 99,0±0,7 | 0,4357 |
| SO2 (a los 2,5 min de la sedación) | 98,7±1,3 | 99,2±0,9 | 98,9±0,9 | 0,3765 |
| SO2 (a los 5 min de la sedación) | 98,8±1,3 | 99,2±0,9 | 99,1±0,8 | 0,3156 |
FC: Frecuencia Cardíaca; PAM: Presión Arterial Media; SO2: Saturación de Oxígeno.
Fuente: autores.
Escala de Ramsay alcanzada por el paciente con la pauta aplicada
| Variable de estudio | Grupo 1midazolam 0,03mg/kg | Grupo 2midazolam 0,015mg/kg más fentanilo 0,8μg/kg | grupo 3midazolam 0,015mg/kg más ketamina 0,25mg/kg | p |
|---|---|---|---|---|
| Nivel de sedación a los 2,5 min de aplicada la pauta (escala de Ramsay) | ||||
| 2 | 15 (60%) | 10 (40%) | 5 (20%) | 0,0094a |
| 3 | 10 (40%) | 15 (60%) | 20 (80%) | |
| Nivel de sedación a los 5 min de aplicada la pauta (escala de Ramsay) | ||||
| 2 | 0 (0,0) | 4 (16,0) | 0 (0,0) | 0,1179 |
| 3 | 25 (100,0) | 21 (84,0) | 25 (100,0) | 0,1179 |
Fuente: autores.
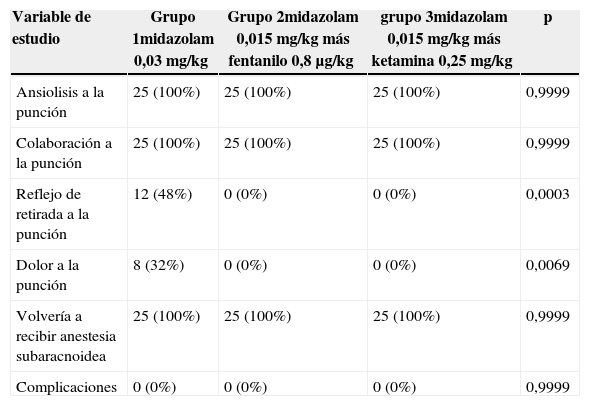
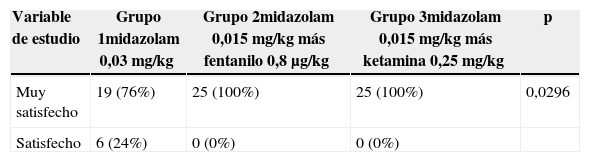
Todos los pacientes del estudio tuvieron ansiolisis, colaboraron a la punción y refirieron que volverían a recibir una anestesia subaracnoidea sin temor. Además, ningún paciente presentó complicaciones, como se muestra en la tabla 4, siendo alta la satisfacción con las pautas de sedación utilizadas, explícito en la tabla 5.
Efectos de las pautas de sedación sobre el paciente
| Variable de estudio | Grupo 1midazolam 0,03mg/kg | Grupo 2midazolam 0,015mg/kg más fentanilo 0,8μg/kg | grupo 3midazolam 0,015mg/kg más ketamina 0,25mg/kg | p |
|---|---|---|---|---|
| Ansiolisis a la punción | 25 (100%) | 25 (100%) | 25 (100%) | 0,9999 |
| Colaboración a la punción | 25 (100%) | 25 (100%) | 25 (100%) | 0,9999 |
| Reflejo de retirada a la punción | 12 (48%) | 0 (0%) | 0 (0%) | 0,0003 |
| Dolor a la punción | 8 (32%) | 0 (0%) | 0 (0%) | 0,0069 |
| Volvería a recibir anestesia subaracnoidea | 25 (100%) | 25 (100%) | 25 (100%) | 0,9999 |
| Complicaciones | 0 (0%) | 0 (0%) | 0 (0%) | 0,9999 |
Fuente: autores.
Grado de satisfacción con el uso de las pautas de sedación en anestesia subaracnoidea
| Variable de estudio | Grupo 1midazolam 0,03mg/kg | Grupo 2midazolam 0,015mg/kg más fentanilo 0,8μg/kg | Grupo 3midazolam 0,015mg/kg más ketamina 0,25mg/kg | p |
|---|---|---|---|---|
| Muy satisfecho | 19 (76%) | 25 (100%) | 25 (100%) | 0,0296 |
| Satisfecho | 6 (24%) | 0 (0%) | 0 (0%) |
Fuente: autores.
Los integrantes del grupo1 en los que se usó solamente midazolam refirieron una menor satisfacción en comparación con los otros 2 grupos; sin embargo, las 3 pautas de sedación mostraron una buena eficacia (tabla 5).
También resultó que 48 pacientes (90,6%) requirieron una única punción para la colocación de la anestesia subaracnoidea y 7 pacientes (9,3%) requirieron 2 punciones, lo cual señala haberse realizado la técnica sin dificultad.
A pesar de haberse evidenciado mínimo nistagmus en los pacientes a los que se les aplicó ketamina, esto no fue reportado como una complicación. No hubo alucinaciones, mareo, diplopía, ensoñaciones, bradipnea o retención de CO2.
DiscusiónSe encuentra documentado que más del 50% de los pacientes están ansiosos antes de recibir un bloqueo regional. Por ello, la administración de una pauta de sedación, ya sea en dosis única o en infusión continua, resulta ser de gran utilidad para lograr la colaboración del paciente. Bajo condiciones de ansiolisis se genera comodidad, satisfacción y facilidad al anestesiólogo al momento de la punción subaracnoidea. En nuestro estudio elegimos la aplicación de pautas de sedación en dosis única intravenosa, puesto que son de fácil aplicación y evitan incurrir en el uso de bombas de infusión, lo cual representaría mayores costos13,15,22-25.
Luego de analizar, se observó que todas las pautas de sedación utilizadas en el presente estudio fueron eficaces en pacientes sometidos a anestesia subaracnoidea. No obstante, los mejores resultados se observaron con las pautas en las que existe un sinergismo entre el midazolam y un analgésico intravenoso como el fentanilo o la ketamina, con el consumo de menores dosis de cada uno, como lo ha postulado Reves et al.26.
Diversos autores han considerado que alcanzar un nivel de sedación de acuerdo a la escala de Ramsay de 2 y 3, denominado sedación consciente, es lo ideal para la realización de un procedimiento anestésico regional27-29. Luego de la sedación con las pautas usadas en este estudio, los pacientes alcanzaron dichos niveles.
Se entiende por reflejo de retirada a la respuesta motor que tiende a separar una parte del cuerpo de un estímulo doloroso. Al momento de colocar la aguja en la espalda del paciente para realizar la anestesia subaracnoidea fue estadísticamente significativo que el reflejo de retirada se presentara principalmente en el grupo1, correspondiendo a los pacientes que recibieron como pauta de sedación midazolam intravenoso a dosis única (p=0,0003). El dolor a la punción (p=0,0069) y un mayor número de punciones se presentaron en mayor proporción en ese mismo grupo de pacientes, posiblemente por no tener esta pauta asociada a un medicamento analgésico y haber reflejo de retirada que dificultara el bloqueo. No abundan los estudios que evalúen estos parámetros10.
Utilizándose una herramienta subjetiva para medir satisfacción de los pacientes para la realización de la anestesia subaracnoidea bajo sedación, se observó que pacientes tratados con midazolam más fentanilo o midazolam más ketamina fueron los que manifestaron mayor satisfacción. El haber utilizado una escala no validada se convierte en una limitación del estudio.
Sería útil realizar un estudio con un número más amplio de pacientes, lo cual podría ayudar a identificar con más fortaleza la eficacia preponderante de alguna de las pautas sobre las otras.
Al momento de aplicar la anestesia subaracnoidea, la sedación fue una herramienta útil para lograr la tranquilidad, la comodidad y la disminución del dolor en los pacientes, brindando gran seguridad y un mínimo de efectos secundarios con muy pocos cambios hemodinámicos y ausencia de complicaciones, además de brindar mejores condiciones a la hora de la punción, reflejándose esto en una técnica más fácil con un menor número de intentos y un alto grado de satisfacción, disminuyendo de esta forma el temor a futuro para un nuevo procedimiento bajo anestesia subaracnoidea en sala de cirugía.
ConclusionesLas 3 pautas de sedación propuestas fueron eficaces para la aplicación de una anestesia subaracnoidea, teniendo mejores resultados con aquellos donde se usó midazolam más fentanilo o midazolam más ketamina.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
FinanciaciónColciencias a través del programa Jóvenes Investigadores e Innovadores «Virginia Gutiérrez de Pineda», Universidad de Cartagena y recursos propios de los autores.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.