El objetivo de este estudio fue evaluar qué factores de riesgo se asociaban con la reulceración en el pie diabético después de la implementación de un nuevo programa preventivo de cuidado integrado del pie (CIP), desarrollado por un podólogo y un endocrinólogo en una unidad multidisciplinar de pie diabético y su impacto potencial en reducir la tasa de reulceración.
Material y métodosEstudio de cohortes y retrospectivo que incluyó de manera consecutiva a pacientes que consultaron por primera vez por una úlcera de pie diabético durante el período 2008-2014, y que se resolvió mediante cicatrización. Los sujetos fueron seguidos hasta la reulceración o en su defecto hasta el 30 de junio de 2016, con un máximo de 8,1 años. Se analizó la incidencia acumulada de reulceraciones durante el período 2008-2010 (antes del CIP) y 2011-2014 (tras la implementación del CIP).
ResultadosSe incluyeron 280 sujetos, mediana de edad 69,5 años (P25: 60,2-P75:78); 64,6% varones y 92,1% tenían diabetes tipo 2. Ciento veintiséis (45%) se reulceraron. La mediana hasta la reulceración fue de 0,97 (P25:0,44-P75:1,74) años. El análisis multivariante demostró que la neuropatía sensitiva (HR [IC 95%] 1,58 [0,99-2,54] p=0,050); amputación menor (HR [IC 95%] 1,66 [0,12-2,46] p=0,011); y período 2011-2014 versus 2008-2010 (HR [IC 95%] 0,60 [0,42-0,87] p=0,007) se asociaron independientemente a la reulceración.
ConclusionesLos factores predictivos para reulceración fueron neuropatía sensitiva, amputación menor y la implementación del programa de CIP. La implementación del CIP se asoció con una reducción del 40% en la reulceración. La prevención de la reulceración es factible y debiera ser prioritaria en una unidad multidisciplinar de pie diabético.
The aim of this study was to assess the risk factors associated to recurrent diabetic foot ulcers after implementing a new preventive comprehensive foot care (CFC) program carried out by a podiatrist and an endocrinologist at a multidisciplinary diabetic foot unit (MDFU) and its potential impact in decreasing recurrent ulcers.
Material and methodsA retrospective cohort study including consecutive patients who attended the MDFU for the first time from 2008 to 2014 complaining of a diabetic foot ulcer that finally healed. Patients were monitored until ulcer recurred or up to June 30, 2016. Maximum follow-up time was 8.1 years. Cumulative incidence of recurrent ulcers was analyzed during two periods: 2008-2010 (before CFC was implemented) and 2011-2014 (after implementation of CFC).
ResultsA total of 280 subjects with a median age of 69.5 years (Q25:60,2-Q75:78) were included. Of these, 64.6% were males and 92.1% had type 2 diabetes mellitus. One hundred and twenty-six (45%) suffered recurrent ulcers. Median time to recurrent ulceration was 0.97 (Q25:0.44-Q75:1.74) years. Multivariate analysis showed sensory neuropathy (HR [95% CI] 1.58 [0.99-2.54], P=.050); minor amputation (HR [95% CI] 1.66 [0.12-2, 46], P=.011); and 2011-2014 period versus 2008-10 period (HR [95% CI] 0.60 [0.42-0.87], P=.007) to be factors independently associated to recurrent ulcers.
ConclusionsSensory neuropathy, minor amputation, and implementation of the CFC program were predictors of reulceration. Implementation of the CFC program was associated to a 40% reduction in reulceration. Prevention of recurrent ulcers is feasible and should be a priority in a MDFU.
Las complicaciones que afectan a las extremidades inferiores de las personas con diabetes mellitus (DM) resultan de la presencia de neuropatía diabética y enfermedad arterial periférica (EAP) y son frecuentes, complejas y costosas1. De estas complicaciones la más frecuente es la úlcera. Se estima que hasta un 25% de los pacientes con DM desarrollarán una úlcera a lo largo de su vida, que un 6,3% presentan una úlcera activa y que esta precede a la amputación del miembro inferior (AMI) hasta en el 80% de los casos2,3. Quizá la concatenación de estos 2 últimos eventos y la gravedad con la que con frecuencia se presentan las lesiones en estos pacientes, es lo que ha condicionado que gran parte de nuestros esfuerzos en la actualidad estén dirigidos al control del paciente con pie diabético (PD) en fase aguda.
Lamentablemente, después de la cicatrización los pacientes con mucha frecuencia se reulceran, constituyendo la ulceración previa en sí misma el principal factor predictor de nueva ulceración4. Se estima que aproximadamente un 40% de los pacientes se reulceran un año tras la cicatrización, casi un 60% a los 3 años de seguimiento y el 65% a los 5 años5, aumentando aún más con el tiempo de seguimiento de los pacientes6. Este mayor riesgo de reulceración de por vida entre los pacientes que han tenido una lesión previa es un reto sin resolver al que nos enfrentamos en la actualidad en el PD, y es lo que sostiene que algunos autores prefieran hablar de remisión y, por tanto, de tiempo libre sin nueva lesión, en lugar de curación en el PD5.
Las nuevas guías del International Working Group on the Diabetic Foot (IWGDF) destacan que la prevención en los pacientes de alto riesgo, que son aquellos que han presentado una úlcera o AMI previa, se le debería prestar al menos la misma atención que al control del PD agudo7, sin embargo esta recomendación no se cumple como se debiera, ni tampoco es bien conocida5.
El IWGDF revisó recientemente los estudios que analizaban las intervenciones sobre la reulceración en este grupo de pacientes, sugiriendo que hasta un 75-80% de las reulceraciones se podían evitar si empleáramos el mejor nivel de evidencia científica e integráramos diversas intervenciones8. Las intervenciones ensayadas se agruparon en: 1) cuidado integrado del pie (CIP) con las actuaciones de distintas disciplinas en múltiples ocasiones; 2) autocontrol del paciente como monitorización de la temperatura de la piel; 3) educación del paciente; 4) calzado terapéutico; y 5) cirugía preventiva en el pie9. En estas intervenciones el IWGDF destaca la importancia de la inclusión de la figura del podólogo en los distintos niveles de atención del PD7,9.
Durante el año 2008 en el Hospital Universitario Príncipe de Asturias (HUPA) se puso en funcionamiento una consulta de PD atendida por un endocrinólogo y un podólogo para dar cobertura a pacientes con PD. De manera progresiva se coordinaron distintas disciplinas, formándose así una unidad multidisciplinar de pie diabético (UMPD) integrada por las siguientes especialidades: cirugía vascular, cirugía general, radiología vascular e intervencionista, traumatología, infectología y medicina física y rehabilitación10. Desde el año 2011 se ofreció a los pacientes que consultaban por una úlcera tras su resolución una nueva prestación consistente en CIP.
En este estudio evaluamos qué factores predictivos se asocian con la reulceración y si la nueva prestación de CIP se asocia con una reducción de la misma.
Material y métodosEstudio de cohortes, unicéntrico y retrospectivo que analiza la reulceración de los pacientes con DM tras consultar por primera vez en la UMPD del HUPA por una úlcera por PD. Se incluyeron pacientes desde el 1 de febrero de 2008 hasta el 31 de diciembre de 2014, que tras la primera consulta por lesión esta se resolvió mediante cicatrización o amputación menor. Se excluyeron aquellos sujetos que tenían una amputación mayor o en los que el tiempo de seguimiento fue inferior a 3 meses.
Los pacientes fueron seguidos hasta el episodio de reulceración o en caso de no reulcerarse hasta su fallecimiento, o en su defecto hasta la última fecha en que se pudieron obtener datos de la historia electrónica, siendo la última fecha de registro el 30 de junio de 2016.
Los pacientes atendidos procedían del área de salud de influencia del HUPA, formada por un gran municipio urbano, Alcalá de Henares, y por 12 municipios próximos (ver detalles en artículo previo11).
Descripción del funcionamiento de la unidad multidisciplinar de pie diabéticoSe describe con mayor detalle en artículo previo11. De forma concisa los pacientes con lesión por PD en nuestra área de salud eran derivados preferentemente a la consulta de PD, estableciéndose un abordaje diagnóstico y terapéutico de la lesión o lesiones, siguiendo las guías del Consenso Internacional del Pie Diabético7, y se coordinaba la actuación con otras especialidades según se precisara. Todos los pacientes eran seguidos en la consulta de PD hasta la finalización del episodio.
Una vez finalizado el episodio, cicatrización y/o AMI, todos los pacientes eran dados de alta a sus equipos médicos de referencia para seguimiento, con recomendaciones y medidas preventivas, como fue el seguimiento por podología con sus propios recursos y calzado a utilizar. Desde el año 2011, y tras la ampliación de prestaciones en la UMPD, se inició un programa de CIP para el seguimiento de todos los pacientes que consultaran a partir de ese momento por una úlcera. El CIP consistió en revisiones periódicas de forma individualizada cada 1-3 meses, por un podólogo y un endocrinólogo con la finalidad de ofrecer: 1) cuidados quiropodológicos: tratamiento de las uñas, eliminación de callosidades y realizar dispositivos de descarga digitales como los realizados con órtesis de siliconas; 2) asesoramiento sobre la necesidad de uso continuado de órtesis plantar de descarga definitiva y calzados terapéuticos; 3) intensificar aspectos educativos, que se realizan en cada revisión médica; 4) cirugía preventiva para descargar presiones, fundamentalmente mediante artroplastia, tenotomía del flexor digital largo y osteotomía de la cabeza de los metatarsianos (CMTT), en pacientes con úlceras recurrentes donde el tratamiento conservador no fue eficaz; y 5) seguimiento del control metabólico y de las comorbilidades.
Obtención y procesamiento de los datosLos variables correspondientes a las características clínicas de los pacientes fueron obtenidas de una base de datos diseñada específicamente para el seguimiento de los pacientes en la UMPD. También se recogió información referente al seguimiento de la plataforma HORUS, con el fin de poder mejorar la captación de las variables y evaluar con más precisión la situación actual de los sujetos. Desde esta plataforma se puede acceder a la historia electrónica de atención primaria, así como a los informes de los hospitales del Servicio Madrileño de Salud (SERMAS), y es única para toda la Comunidad de Madrid.
Se consideró la siguiente terminología: cicatrización si el paciente mantenía la piel intacta durante al menos 4 semanas; reulceración aparición de nueva úlcera por PD posterior a la primera consulta tras la cicatrización; recurrencia si la nueva úlcera ocurría en el mismo sitio de la lesión inicial; disfunción renal si el cociente albumina/creatinina en primera orina de mañana (al menos 2 determinaciones) es >30mg/g o si filtrado glomerular estimado mediante MDRD-4 <60ml/min; neuropatía sensitiva si había ausencia de sensibilidad con el monofilamento (10g) y/o diapasón (64-128Hz); lesión isquémica si había ausencia de pulsos distales o pruebas diagnósticas confirmatorias: índice tobillo-brazo<0,9 y/o índice dedo-brazo<0,6 y/o presión transcutánea de oxígeno<30mmHg; severidad de la ulceración: estadio de Wagner 1-512 y clasificación de Texas12 agrupada (1=1A, 2A, 1B, 2B; 2=3A, 3B; 3=1C, 1D, 2C, 2D, 3C, 3D), describiéndose la más severa en caso de ser múltiples; y graduación de la infección, según criterios IWGDF/IDSA, 0-313.
Expresión de los datos y análisis estadísticoLos datos fueron expresados como mediana (P25-P75) y rango, para los datos cuantitativos, así como los intervalos de confianza [IC 95%] si era oportuno; o en valor absoluto y porcentaje (%) para los datos cualitativos.
Para la comparación de variables cualitativas se empleó la Chi-cuadrado y para las variables cuantitativas la U Mann-Whitney. La reulceración fue evaluada mediante análisis de supervivencia y función de Kaplan-Meier. El análisis de las variables predictoras de reulceración se realizó mediante regresión de Cox, univariante y multivariante ajustada a variables independientes, con selección de variables hacia atrás. La medida del riesgo se representó a través de la OR (IC 95%) y el HR (IC 95%) según conviniera. Para determinar si hubo diferencias en las tasas de reulceración tras la implementación del CIP se comparó el período 2008-2010, antes del inicio de la actividad del CIP, con los datos del período 2011-2014 tras su implementación. Se estimó la incidencia acumulada de reulceración a los 1,5 y 3 años del seguimiento. Se empleó el paquete estadístico SPSS, versión 19.0. Se consideró estadísticamente significativo si p<0,05.
Consideraciones éticasEl proyecto del presente estudio fue aprobado por el Comité de Ética e Investigación Clínica del HUPA, código OE 26/2015. No se solicitó consentimiento informado a los sujetos incluidos en el estudio al tratarse de un estudio observacional y retrospectivo. En algunos casos los pacientes no eran ya seguidos en la UMPD o fallecieron con anterioridad al inicio el estudio. Se realizó anonimización de los datos de los pacientes para mantener la confidencialidad.
ResultadosDurante el período 2008-2014 se atendieron 345 sujetos en la UMPD. Se excluyeron de este estudio 34 sujetos que tenían AMI mayor, 18 que fallecieron con la lesión inicial y 13 sujetos con un seguimiento inferior a 3 meses. La muestra final fue de 280 sujetos. Los datos más relevantes se muestran en la tabla 1 y las características de la úlcera inicial que motivó la primera consulta del paciente se describen en la tabla 2.
Características clínicas de los sujetos
| Mediana (P25-P75) | Rango | |
|---|---|---|
| Edad (años) | 69,5 (60,2-78) | 32-94 |
| Años desde el diagnóstico | 14 (8-21,7) | 0-56 |
| HbA1c (%)a | 7,9 (6,7-9,3) | 4,1-13,7 |
| Modificación de la HbA1c (%, HbA1c final-inicial)b | –0,9 (–2,0 a –0,1) | –6,4-3,8 |
| IMC (kg/m2) | 28,4 (25,2-31,4) | 18-50 |
| n | % | |
|---|---|---|
| Tipo de DM | ||
| DM1 | 17 | 6,1 |
| DM2 | 258 | 92,1 |
| DM secundarias | 5 | 1,8 |
| Sexo | ||
| Varones | 181 | 64,6 |
| Mujeres | 99 | 35,4 |
| Consumo de tabaco | ||
| Nunca | 146 | 52,1 |
| Exfumador | 85 | 30,4 |
| Consumo actual | 49 | 17,5 |
| Consumo de alcohol (♀>25g/día, ♂>40g/día) | ||
| Nunca | 198 | 70,7 |
| Consumo previo de alcohol | 46 | 16,4 |
| Consumo actual | 36 | 12,9 |
| Tratamiento de la hiperglucemia | ||
| No fármacos para control de la hiperglucemia | 15 | 5,4 |
| Antidiabéticos orales y/o inyectables no insulina | 105 | 37,5 |
| Insulina±antidiabéticos orales y/o inyectables no insulina | 160 | 57,1 |
| Retinopatía | 164 | 60,1 |
| Retinopatía severa y/o edema de mácula que precise tratamiento | 85 | 31,3 |
| Disfunción renal (cociente albumina creatinina >30mg/g y/o FG<60 ml/min) | 118 | 42,1 |
| Filtrado glomerular | ||
| FG>60ml/min | 214 | 76,4 |
| FG 60-30 ml/min | 45 | 16,1 |
| FG<30ml/min | 9 | 3,2 |
| Diálisis | 10 | 3,6 |
| Postrasplante | 2 | 0,7 |
| Hipertensión arterial | 222 | 79,3 |
| Cardiopatía isquémica | 104 | 37,1 |
| Enfermedad cerebrovascular | 40 | 14,3 |
| Cardiopatía isquémica y/o enfermedad cerebrovascular | 123 | 43,9 |
| Neuropatía sensitiva | 214 | 76,4 |
| Amputación menor previa | 62 | 22,1 |
DM: diabetes mellitus; FG: filtrado glomerular; IMC: índice de masa corporal.
Características de la úlcera inicial que motivó la consulta
| N | % | |
|---|---|---|
| Presencia de isquemia (ausencia de pulsos distales y/o pruebas diagnósticas confirmatoriasa) | 120 | 42,9 |
| Lesiones múltiples | 61 | 21,8 |
| Localización en antepié | 241 | 86,1 |
| Localización plantar | 93 | 33,2 |
| Clasificación de Wagnerb | ||
| Estadio 1 | 200 | 71,4 |
| Estadio 2 | 38 | 13,6 |
| Estadio 3 | 36 | 12,9 |
| Estadio 4 | 6 | 2,1 |
| Estadio 5 | 0 | 0 |
| Grado de infecciónc | ||
| No infección | 134 | 47,9 |
| Leve | 92 | 32,9 |
| Moderada | 48 | 17,1 |
| Severa | 6 | 2,1 |
| Osteomielitis | 42 | 15 |
Los pacientes fueron seguidos hasta un máximo de 8,1 años, y aquellos que permanecieron libres de presentar una nueva úlcera fueron seguidos durante 2,57 (1,22-4,84) años. Durante el seguimiento 126 (45%) tuvieron un nuevo evento de úlcera, de los cuales 52 (41,3%) tuvieron una recurrencia y 74 (58,7%) tuvieron una reulceración en una localización distinta a la úlcera primaria.
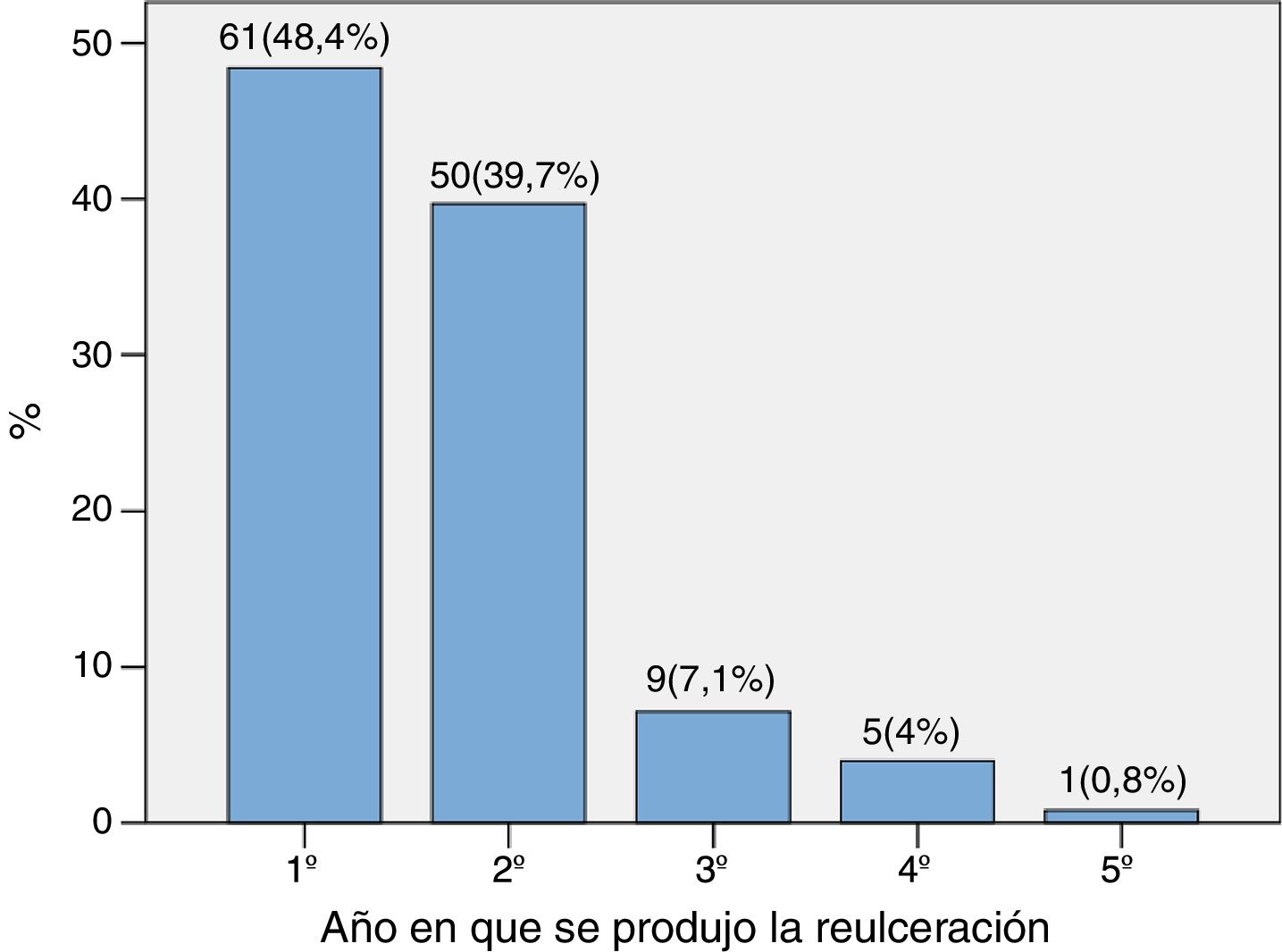
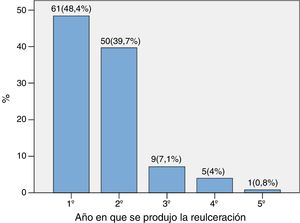
El tiempo hasta la reulceración fue de 0,97 (0,44-1,74) años. En la figura 1 se muestra la distribución porcentual según el año en que se produjo la reulceración, observando que el 88,1% de las reulceraciones se produjeron en los 2 primeros años.
La localización del nuevo evento se distribuyó de la siguiente manera: 60,3% en los dedos, 24,6% en las CMTT, 6,4% en el mediopié y el 8,7% en el talón. Se analizó la asociación de reulceración agrupada en antepié vs. retropié con la localización de la úlcera inicial según su localización: antepié (84,9%) y retropié (15,1%). Se observó que era más frecuente reulcerarse en el antepié (91,4%) que en el retropié —8,6%— si el sujeto tenía la lesión inicial localizada en el antepié (p<0,001), con una OR de 9,70 (IC 95%: 3,24-29).
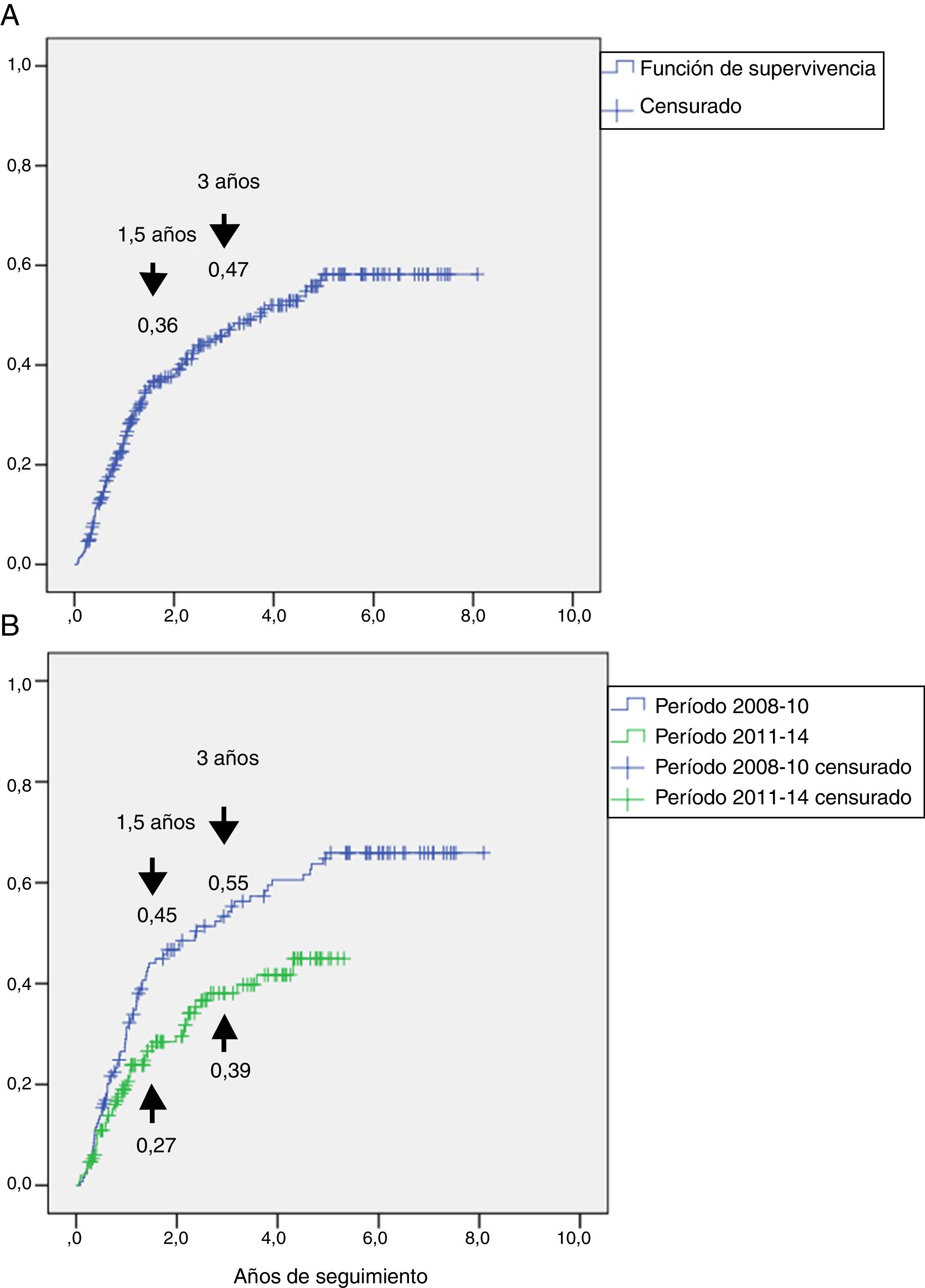
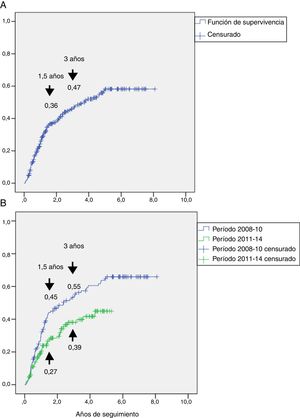
En la figura 2A se muestra la incidencia acumulada de reulceraciones en la totalidad de los sujetos. Se estimó que a los 1,5 años de la primera lesión el 36% de los sujetos tuvieron una reulceración y a los 3 años aumentó a un 47%.
Representación de la incidencia acumulada de reulceraciones (función: 1 menos la supervivencia). Panel A: incidencia acumulada en el grupo total, que fue del 36% a los 1,5 años y del 47% a los 3 años de seguimiento. Panel B: incidencia acumulada en el grupo seguido del período 2008-2010 y en el grupo seguido en el período 2011-2014, que demostró una reducción del 45% al 27% a los 1,5 años y del 55% al 39% a los 3 años del seguimiento, con un HR 0,60, (IC 95%: 0,42-0,87), p=0,007.
Se analizó si había diferencias en la reulceración tras la puesta en funcionamiento del CIP a partir del año 2011, y para ello se realizó un subanálisis de las reulceraciones en los 2 períodos, 2008-2010, previo al funcionamiento del CIP (n=130) y 2011-2014 tras la implementación del CIP (n=150). En el período 2008-2010 se reulceraron 77 (59,2%) sujetos y durante 2011-2014 49 (32,7%) sujetos. El análisis de supervivencia se muestra en la figura 2B, y demostró que la incidencia de reulceración era menor en el período 2011-2014 vs. 2008-2010, con un HR 0,60, IC 95%: 0,42-0,87, p=0,007.
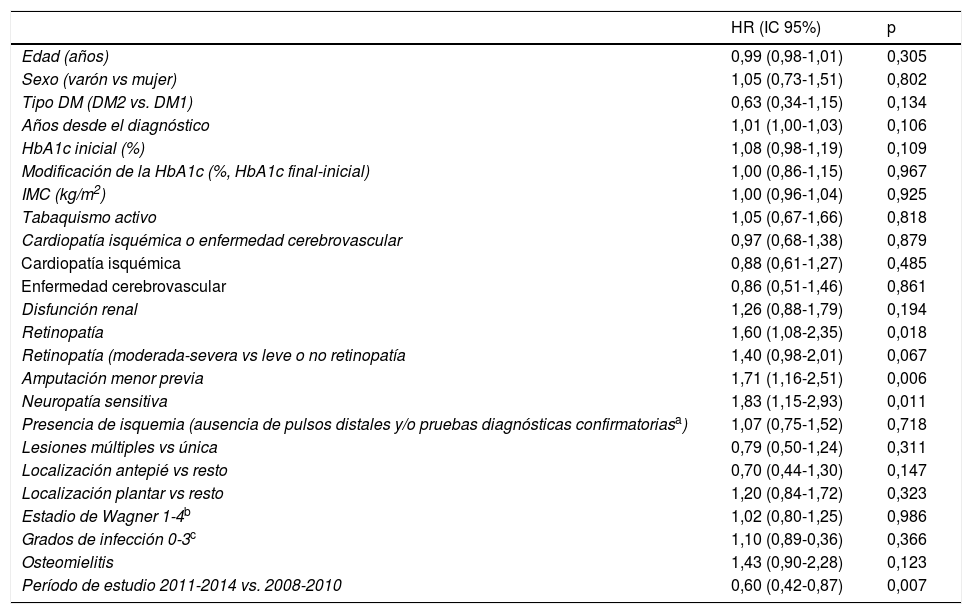
En la tabla 3 se muestran las variables predictoras de reulceración, analizadas mediante regresión de Cox univariante. El análisis multivariante se muestra en la tabla 4, donde se incluyeron en la misma ecuación las variables basales predictoras de reulceración que resultaron significativas del análisis univariante. La neuropatía sensitiva (p=0,05), la amputación menor previa (p=0,011) y el período de estudio 2011-14 vs. 2008-2010 (p=0,007) resultaron ser variables independientes predictoras de reulceración.
Variables predictoras de reulceración. Análisis univariante
| HR (IC 95%) | p | |
|---|---|---|
| Edad (años) | 0,99 (0,98-1,01) | 0,305 |
| Sexo (varón vs mujer) | 1,05 (0,73-1,51) | 0,802 |
| Tipo DM (DM2 vs. DM1) | 0,63 (0,34-1,15) | 0,134 |
| Años desde el diagnóstico | 1,01 (1,00-1,03) | 0,106 |
| HbA1c inicial (%) | 1,08 (0,98-1,19) | 0,109 |
| Modificación de la HbA1c (%, HbA1c final-inicial) | 1,00 (0,86-1,15) | 0,967 |
| IMC (kg/m2) | 1,00 (0,96-1,04) | 0,925 |
| Tabaquismo activo | 1,05 (0,67-1,66) | 0,818 |
| Cardiopatía isquémica o enfermedad cerebrovascular | 0,97 (0,68-1,38) | 0,879 |
| Cardiopatía isquémica | 0,88 (0,61-1,27) | 0,485 |
| Enfermedad cerebrovascular | 0,86 (0,51-1,46) | 0,861 |
| Disfunción renal | 1,26 (0,88-1,79) | 0,194 |
| Retinopatía | 1,60 (1,08-2,35) | 0,018 |
| Retinopatía (moderada-severa vs leve o no retinopatía | 1,40 (0,98-2,01) | 0,067 |
| Amputación menor previa | 1,71 (1,16-2,51) | 0,006 |
| Neuropatía sensitiva | 1,83 (1,15-2,93) | 0,011 |
| Presencia de isquemia (ausencia de pulsos distales y/o pruebas diagnósticas confirmatoriasa) | 1,07 (0,75-1,52) | 0,718 |
| Lesiones múltiples vs única | 0,79 (0,50-1,24) | 0,311 |
| Localización antepié vs resto | 0,70 (0,44-1,30) | 0,147 |
| Localización plantar vs resto | 1,20 (0,84-1,72) | 0,323 |
| Estadio de Wagner 1-4b | 1,02 (0,80-1,25) | 0,986 |
| Grados de infección 0-3c | 1,10 (0,89-0,36) | 0,366 |
| Osteomielitis | 1,43 (0,90-2,28) | 0,123 |
| Período de estudio 2011-2014 vs. 2008-2010 | 0,60 (0,42-0,87) | 0,007 |
DM: diabetes mellitus; HR: hazard ratio; IMC: índice de masa corporal.
Variables predictoras de reulceración. Análisis multivariantea
| HR (IC 95%) | p | |
|---|---|---|
| Neuropatía sensitiva | 1,58 (0,99-2,54) | 0,050 |
| Amputación menor previa | 1,66 (0,12-2,46) | 0,011 |
| Período de estudio 2011-2014 vs. 2008-2010 | 0,60 (0,42-0,87) | 0,007 |
La reulceración de los pacientes con PD tras la cicatrización de una úlcera previa es un evento frecuente5, con cifras que no se han modificado en los últimos años14,15, representando un problema aún no resuelto. En este estudio se confirma la magnitud de este problema, pero por otro lado se encontró que la implementación de un programa para el CIP coordinado por un podólogo y un endocrinólogo, dentro de un equipo multidisciplinar, se asocia con una reducción de un 40% en la tasa de reulceración de los pacientes con PD.
En nuestra serie un 45% de los sujetos desarrollaron un nuevo evento de ulceración tras la resolución de la úlcera inicial (cicatrización completa y/o AMI menor), ocurriendo mayoritariamente en los primeros 2 años del seguimiento. Recientemente se ha publicado una revisión de Armstrong et al.5 donde encontraron 19 estudios en PubMed (10 observacionales y 9 RCT) que analizaban la incidencia de reulceraciones. En esta revisión se estimó de manera global que un 60% de los sujetos tenían nueva reulceración a los 3 años de seguimiento, sin grandes modificaciones a los 5 años5. Estos datos se superponen con la evolución de nuestra muestra, donde se estimó una tasa de reulceración del 47% al 3.° año de seguimiento. Un tiempo de seguimiento de hasta 8,1 años, con un 75% de los sujetos libres de reulceración seguidos hasta los 4,84 años, supera el promedio de seguimiento de los estudios comunicados en la revisión, en los que el tiempo de seguimiento máximo fue de 3 años en 15 de los 19 estudios, y en la mayoría de ellos no superó los 18 meses5.
Un aspecto menos estudiado es la correlación de la reulceración con la localización de la úlcera inicial. En este estudio se ha comunicado que es más frecuente que la reulceración ocurra en el antepié, si la úlcera previa estaba localizada en el antepié; y que un 41,3% de ellas lo hicieron en la misma localización de la úlcera inicial y, por tanto, recurrieron. Estos datos coinciden con lo publicado por Peters et al., que encontraron un 42% de reulceraciones en la misma localización cuando la lesión se localizaba sobre el hallux o en las CMTT16.
Estos datos tienen importantes implicaciones prácticas, dado que la reulceración es frecuente que ocurra en la misma localización, por lo que en el caso del antepié debemos intensificar esfuerzos en las medidas preventivas, tanto en calzadoterapia como en tratamientos ortopodológicos, al tratarse de una localización más vulnerable a sufrir reulceración. La localización preferente de la reulceración en los dedos, 60,3%, encontrada en nuestra serie, está relacionada con el perfil de pacientes que valoramos en la UMPD, en la que prácticamente el 50% son lesiones isquémicas11, al igual que en otras series con un perfil similar16, pero distinto de otros centros, como el comunicado por un centro que participó en el estudio Eurodiale, donde la EAP fue poco prevalente y predominaban las lesiones plantares15.
El análisis univariante permitió evaluar cómo contribuía cada una de las variables basales en el riesgo de desarrollar una reulceración. Se detectó que la presencia de retinopatía diabética, amputación menor previa, neuropatía sensitiva y período de estudio fueron variables predictoras de reulceración, pero solo los 3 últimos se mantuvieron como factores de riesgo independientes en el estudio multivariante.
Son pocos los estudios que analizan qué factores de riesgo se asocian independientemente a la reulceración15–20. En estos hay que considerar que la investigación se hizo de manera parcial, al no considerar en el mismo estudio a todas las variables que pudieran desempeñar algún papel, que son estudios heterogéneos al incluir a sujetos de distinta índole etiopatogénica (distinta prevalencia de EAP o solo neuropáticos), que algunos solo incluyen sujetos que han tenido reulceración en algunas localizaciones muy definidas como son las plantares, y por último añadir que en alguno se valora al mismo tiempo una intervención con calzado terapéutico19. Esto condiciona importantes sesgos y la casi nula coincidencia de los resultados comunicados.
El mayor riesgo de reulceración detectado en nuestro estudio en sujetos con retinopatía es razonable, considerando que esta responde a la misma etiopatogenia que la neuropatía y que es más frecuente y más severa en pacientes con úlcera por PD20; sin embargo los pocos estudios que lo analizan no encontraron ninguna asociación con el riesgo de reulceración16,17. En el estudio de Winkley et al. sí se encontró que las complicaciones microvasculares (combinación de retinopatía, nefropatía y neuropatía diabética) se asociaban de manera independiente a un mayor riesgo de reulceración21.
La presencia de neuropatía detectada mediante pérdida de sensibilidad con el monofilamento o con el diapasón demostró ser un factor de riesgo independiente predictivo de reulceración, hallazgo ampliamente recogido en las guías del IWGDF7, y que coincide con lo comunicado en 2 estudios prospectivos que evaluaron pacientes tanto con EAP concomitante17 como en pacientes con PD exclusivamente neuropático18.
La amputación menor como variable predictora de reulceración ha sido analizada en algunos estudios15–19, no demostrándose que fuera un factor de riesgo para que se produjesen nuevas lesiones, si bien su presencia es un elemento incluido en la categoría 3 de la clasificación del PD de riesgo del IWGDF7. En nuestra serie es el factor predictor que con más peso se asoció de manera independiente a la reulceración, con un HR de 1,66. Esta mayor reulceración se podría explicar por la transferencia de presiones plantares a zonas próximas a la lesión inicial donde se ha realizado resección de una o varias CMTT22, por lo que en estos pacientes debemos intensificar los cuidados preventivos, descargando presiones, sobre todo en el antepié.
No encontramos asociación entre reulceración y EAP, ni tampoco con el grado de control glucémico, si bien en la serie revisada solo en uno de ellos se asoció con la EAP16 y en otro con la HbA1c15. La reducción de HbA1c tampoco se asoció a un menor riesgo de reulceración, a pesar de que un control más intensivo se haya implicado en un menor riesgo de amputaciones en un reciente metaanálisis23, por lo que poco se puede afirmar respecto si el control glucémico puede desempeñar un papel en el riesgo de reulceración. Aspectos a considerar en su valoración es que un mejor control implica no solo un mejor ambiente glucémico, sino también suele asociarse a una mejor adhesión a las recomendaciones terapéuticas en general.
El aspecto más destacado de este estudio fue el análisis de la incidencia acumulada de reulceraciones en los pacientes seguidos en 2 períodos distintos, 2008-2010, donde los pacientes una vez resuelta la lesión inicial no eran seguidos en la consulta de PD, y los valorados durante el período 2011-2014, que fueron sometidos a un programa de CIP tras la resolución de la lesión inicial. La reducción estimada, un 40% en la incidencia de reulceraciones durante el período de seguimiento, pensamos que está en relación directa con la implementación del programa CIP, y por tanto es su consecuencia.
A partir del año 2011 el equipo de la UMPD se mantuvo sin cambios respecto del período previo 2008-2011. Los sujetos valorados en ambos períodos tenían características clínicas y con un perfil de la lesión inicial muy similar (material adicional [tabla 1]), por lo que no podemos justificar la reducción de la incidencia de las reulceraciones observada en ambos períodos a una reducción de la complejidad de los pacientes o cambios sustanciales en su enfermedad de base.
El programa de CIP aportó medidas preventivas, como son cuidados quiropodológicos, intensificó aspectos educativos, realización de órtesis que permitió descargar temporalmente presiones interdigitales, asesoró a los pacientes sobre la necesidad del uso de plantillas de descarga y sobre su calzado, que ha de ser terapéutico en lugar de estándar, se recomendaron intervenciones quirúrgicas preventivas, se supervisó de manera centralizada el control glucémico y las comorbilidades y, fundamentalmente, se realizó un seguimiento presencial y frecuente, dado que los pacientes se revisaron con una frecuencia entre 1-3 meses tras la visita inicial en función de las necesidades personales y basándonos en el nivel de estratificación de riesgo del paciente según el IWGDF7. En este seguimiento la labor realizada por el podólogo fue esencial y permitió comprobar la adhesión a las intervenciones terapéuticas pautadas. Es importante destacar que el desarrollo de las competencias profesionales de un podólogo en la UMPD paliaba las lagunas de la cartera de servicios del Sistema Público de Salud24, y que su inclusión en dicha unidad fue la circunstancia que permitió el seguimiento estrecho de los pacientes y el establecimiento de una frecuencia de visitas en función del riesgo del paciente7.
El IWGDF, a través de su consenso, deja bien establecido que en pacientes de alto riesgo, como los pacientes ulcerados, es factible la prevención de aparición de nuevas úlceras8. Una revisión de este grupo mostró que se puede reducir la reulceración con distintas intervenciones en pacientes de alto riesgo en un 30-60% de los mismos, y que este efecto puede aumentar hasta un 58-98% en función de la adherencia al tratamiento7.
Un grupo de intervenciones se agruparon con el nombre de CIP para definir cuándo uno o varios profesionales intervenían en los pacientes en múltiples ocasiones y con diversas intervenciones. Se encontraron 3 estudios de intervención que duraron 2 años; básicamente consistían en intervenciones educativas individuales y ofrecer cuidados quiropodológicos25,26, y en un tercero se realizó educación grupal y se ofreció un par de zapatos terapéuticos27. Los 3 en conjunto mostraron una reducción de un 30% en la reulceración, y este efecto se estimó que podía aumentar hasta en un 76% si la adherencia terapéutica era buena28,29. Nuestros resultados, un 40% en la reducción de reulceraciones, coinciden con lo publicado.
Las intervenciones para reducir la reulceración tienen 2 grandes objetivos: 1) reducir factores biomecánicos que ocasionan estrés mecánico y ulceración en un pie vulnerable; y 2) mejorar aspectos educativos del paciente30. Es quizá la educación el mejor recurso que tenemos para mejorar la adhesión al tratamiento, auténtico reto en el control del PD para mantenerlo en remisión. Si todas estas intervenciones preventivas se unen a un adecuado control del PD agudo gestionado por una UMPD, se reducirían todos los problemas del PD en general7 y las AMI en población con DM en particular31.
Las limitaciones del presente estudio son:
- -
No se analizaron algunas variables biomecánicas que pudieran asociarse a la reulceración, como son presencia de deformidades, movilidad articular y registros de la marcha.
- -
No se registró la localización precisa ni el tipo de intervención quirúrgica realizada en el pie con anterioridad al nuevo evento de úlcera, excepto si se realizó una amputación menor, por lo que no se pudo correlacionar esta variable ni con la aparición de una recurrencia (úlcera en la misma localización) ni con una reulceración en una localización distinta a la úlcera primaria.
Las fortalezas del estudio son:
- -
Se desarrolla en el ámbito de la práctica clínica habitual, por lo que sus conclusiones pueden extrapolarse a la práctica asistencial.
- -
No hubo pérdidas de seguimiento. Todos los pacientes fueron seguidos en la UMPD y se complementó con la historia electrónica a través la plataforma informática HORUS.
- -
El período de seguimiento fue prolongado, hasta 8,1 años, con un 75% de los sujetos seguidos sin reulceración durante casi 5 años.
En conclusión, en este estudio se confirma que la reulceración es un problema frecuente, que afecta a 4-5 de cada 10 pacientes con DM tras la cicatrización de una úlcera inicial. En nuestra experiencia los factores que se asociaron independientemente a la reulceración fueron: neuropatía sensitiva, antecedentes de amputación menor y la implementación de un programa preventivo de CIP. La implementación del programa de CIP se asoció con una reducción significativa de la incidencia de reulceraciones durante el seguimiento. La prevención de la reulceración es factible en la práctica asistencial y es una medida prioritaria que se debiera contemplar en cualquier UMPD.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.