El objetivo fue estimar la incidencia de diabetes y explorar la mortalidad de pacientes hospitalizados durante el seguimiento posterior al alta, clasificados durante la misma según el comportamiento glucémico como hiperglucemia de estrés (HE) o normoglucemia (NG).
Material y métodosCohorte retrospectiva de adultos no diabéticos con HE (>140mg/dl y HbA1c<6,5%) o NG (todos los valores de glucemia <=140mg/dl).
ResultadosSe identificaron 3981 pacientes con NG y 884 con HE. Durante el período de observación (mediana de seguimiento de 1,83 años), hubo un total de 255 casos de diabetes y 831 muertes. La incidencia acumulada de diabetes al año fue de 1,59% (IC95%:1,23-2,06) en NG y 7,39% (IC95% 5,70-9,56) en HE. HE se asoció significativamente con la incidencia de diabetes (HR crudo 1,33; IC95% 1,13-1,73; p 0,025), incluso después del ajuste por edad y sexo (HR ajustado 1,38; IC95% 1,06-1,78; p 0,014). La incidencia de mortalidad al año fue 10,07% (IC95%:9,18-11,05) en NG y 13,24% (IC95%:11,17-15,65) en HE. El sub hazard ratio de desarrollar diabetes considerando la muerte como evento competitivo fue 1,41 (IC95% 1,29-1,53; p<0,001).
ConclusionesLa HE es un factor de riesgo para desarrollar diabetes. No hubo diferencias de mortalidad en el seguimiento, pero la muerte parece comportarse como un evento competitivo al desarrollo de diabetes en esta población.
The study objective was to estimate during post-discharge follow-up the incidence of diabetes and to ascertain mortality in hospitalized patients, classified during follow-up as having stress hyperglycemia (SH) or normoglycemia (NG) based on blood glucose levels.
Material and methodsA retrospective cohort of non-diabetic adults with SH (> 140mg/dl and HbA1c <6.5%) or NG (all blood glucose values ≤ 140mg/dl) was used.
ResultsThere were 3981 patients with NG and 884 with SH. During the observation period (median follow-up of 1.83 years), there were 255 cases of diabetes and 831 deaths. The cumulative incidence of diabetes per year was 1.59% (95% CI: 1.23-2.06) in patients with NG and 7.39% (95% CI: 5.70-9.56) in those with SH. SH was significantly associated to diabetes (crude HR 1.33, 95% CI: 1.13-1.73, p .025), even after adjusting for age and sex (adjusted HR 1.38, 95% CI 1.06-1.78, p .014). The mortality rate at one year was 10.07% (95% CI: 9.18-11.05) in NG patients and 13.24% (95% CI: 11.17-15.65) in SH patients. The sub-hazard ratio of developing diabetes considering death as a competitive event was 1.41 (95% CI 1.29-1.53, p <.001).
ConclusionsSH is a risk factor for diabetes. There were no differences in mortality during follow-up, but death appears to be a competitive event in development of diabetes in this population.
La hiperglucemia hospitalaria (HH) –definida como cualquier valor de glucemia mayor a 140mg/dl– puede ocurrir en un paciente con diagnóstico de diabetes, o como manifestación de un fenómeno llamado hiperglucemia de estrés (HE), cuando el paciente con HH no cumple criterios diagnósticos de diabetes (o antecedente) y tiene hemoglobina A1C <6,5%1,2. La incidencia de HE es muy variable de acuerdo a las definiciones utilizadas en los estudios con reportes desde un 12 hasta un 40%3–5.
En publicaciones previas se reconoce la asociación entre HH y/o HE con una mayor incidencia de morbimortalidad (como complicaciones infecciosas o mayor estadía hospitalaria) durante el ingreso6,7. Otros estudios propusieron la HE como un factor de riesgo para el desarrollo de diabetes y como marcador de mortalidad en el seguimiento posterior al alta8. Sin embargo los resultados son controversiales y variables de acuerdo a las definiciones utilizadas para HE. Adicionalmente, desconocemos el comportamiento de este fenómeno en nuestro medio –no existen estudios locales o en Latinoamérica–.
El objetivo de este estudio fue estimar la incidencia de diabetes y mortalidad durante el seguimiento posterior al alta en pacientes con hospitalización previa, clasificados durante la misma según el comportamiento glucémico como HE o normoglucemia (NG).
Material y métodosSe realizó un estudio de cohorte retrospectiva que incluyó pacientes adultos no diabéticos, internados por cualquier causa del 01/06/2014 al 31/05/2015, en un hospital de alta complejidad en Argentina, con HE (definida como al menos un valor >140mg/dl con HbA1c <6,5%) o NG (definida como todos los valores de glucemia <=140mg/dl durante la hospitalización). Se excluyeron pacientes que no tenían determinación de glucemia en el ingreso, pacientes con hiperglucemia sin determinación de HbA1c y mujeres embarazadas por presentar valores de glucemia diferentes para las definiciones de los trastornos de glucemia. No se excluyeron pacientes en tratamiento con corticoides.
Nuestro centro es un hospital terciario universitario de alta complejidad, ubicado en Buenos Aires, Argentina, con capacidad de 750 camas, 200 de cuidados críticos. Toda la información clínica y administrativa es recolectada y almacenada en un único repositorio centralizado de datos informatizados accesible a través de la historia clínica electrónica (HCE) de donde se obtuvieron los datos de laboratorio. Se solicitaron todas las glucemias durante el ingreso, y todas las mediciones de HbA1c de los 3 meses previos, durante el ingreso y/o postalta.
Los afiliados a la prepaga institucional se comportan como una cohorte cerrada de la cual se dispone del dato confiable sobre el fallecimiento del paciente o desafiliación. A los fines de este estudio, los pacientes fueron seguidos desde el alta hospitalaria del ingreso índice –se excluyeron aquellos con mortalidad intrahospitalaria como condición al cierre de esa epicrisis– hasta la aparición de: nuevo problema diabetes, muerte, pérdida (desafiliación a prepaga) o fecha de censura administrativa (01/01/2017).
Se definió nuevo diagnóstico de diabetes a la primera fecha de uno de los siguientes criterios: nuevo problema cargado en la HCE ambulatoria, y/o nuevo consumo de insulina, y/o hipoglucemiante desde el registro de farmacia, y/o HbA1c posterior al alta>=6,5%. Para asegurar la correcta clasificación de comportamiento glucémico (HE versus NG) durante el ingreso índice, así como los verdaderos casos de diabetes durante el seguimiento, se realizó revisión manual de HCE por especialista (de una selección de pacientes al azar o aquellos casos dudosos/sospechosos por terminología).
Estimamos la incidencia acumulada de diabetes y muerte a los diferentes tiempos con los correspondientes intervalos de confianza del 95% (IC95%), considerando adicionalmente la muerte como evento competitivo de diabetes. Para estimar la incidencia acumulada de diabetes, se calculó el tiempo desde la fecha de alta hospitalaria hasta la primera fecha en la que se registró el diagnóstico, en presencia de muerte como evento competitivo. Para estimar la incidencia acumulada de muerte, se calculó el tiempo desde la fecha de alta hospitalaria hasta la fecha de fallecimiento.
Se utilizó un modelo de riesgo proporcional de Cox para calcular hazard ratios (HR) de muerte y sus respectivos IC95%. Se realizaron curvas de Kaplan Meier para muerte para ambos grupos según comportamiento glucémico (HE vs. NG) y se compararon con la prueba de log-rank.
Se utilizó un modelo de regresión multivariado de Fine y Gray9,10 para estimar diabetes, considerando el evento competitivo. Las variables sexo y edad fueron consideradas para el ajuste. Los índices estimados de sub hazard (SHR) crudo y ajustado se presentan con sus IC 95%.
Cada prueba estadística realizada consideró la prueba de dos colas y un p valor por debajo de 0,05 para la significación estadística. El software STATA (StataCorp.version 14.2) se utilizó para el análisis.
El protocolo fue evaluado y aprobado por el Comité de Ética de Protocolos de Investigación institucional (CEPI número 2446).
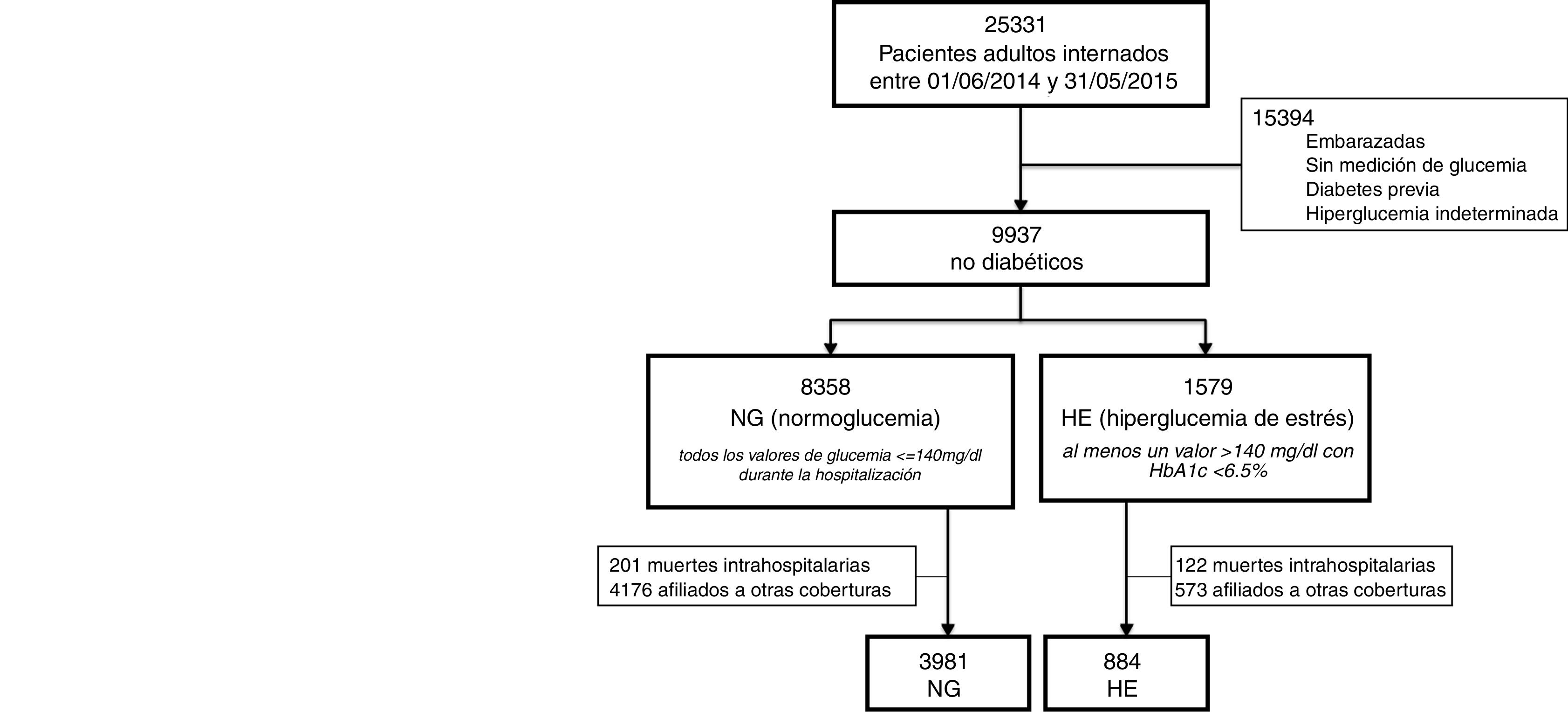
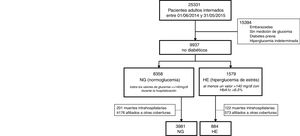
ResultadosEn el periodo del estudio se internaron 25331 pacientes adultos. Después de la clasificación de su comportamiento glucémico, se detectaron 8358 NG y 1579 HE. Sin embargo, se excluyeron aquellos pacientes que fallecieron durante la hospitalización índice y los afiliados a otras coberturas médicas (no institucional), restando 4865 para el análisis (3981 con NG y 884 con HE) (fig. 1).
Con respecto a las características basales de nuestra cohorte (n: 4865): 60,72% (2954) de los pacientes fueron de sexo femenino, con una mediana de edad de 74 años (RIC 84-60). Los ingresos fueron 57,82% (2813) de carácter urgente –no programados– y 44,34% (2157) tuvo una intervención quirúrgica. La mediana de los días de los ingresos fue de 3,8 días (RIC 6,9-2). Los motivos de ingreso fueron clasificados como: quirúrgicos no cardiológicos 42,75% (2080), clínicos 37,35% (1817), cardiovasculares 18,44% (897) y críticos 1,46% (71). La tabla 1 muestra las diferencias observadas de las características basales de los pacientes entre ambos grupos de comportamiento glucémico. La mediana de seguimiento de esta cohorte fue de 1,83 años. Durante el período de observación se detectaron 255 casos de diabetes y 831 muertes. En el grupo de HE se observaron 97 casos de diabetes (10,97% con IC95% 8,98-13,22); mientras que en el grupo de NG hubo 158 casos (3,97% con IC95% 3,38-4,62). Se observaron 180 muertes (20,36% con IC95% 17,75-23,16) en el grupo de HE y 651 muertes (16,35% con IC95% 15,21-17,53) en el grupo de NG.
Características basales de la población, según comportamiento glucémico
| Hiperglucemia de estrés (n 884) | Normoglucemia (n 3981) | p valor | |
|---|---|---|---|
| Sexo femenino | 58,03% (513) | 61,32% (2441) | 0,07 |
| Edad, en años | 78 (69-85) | 73 (57-83) | 0,00 |
| Internación de urgencia | 54,19% (479) | 58,63% (2334) | 0,01 |
| Motivo de internación | 0,00 | ||
| Clínico | 33,48% (296) | 38,21% (1521) | |
| Quirúrgico no cardiológico | 37,22% (329) | 43,98% (1751) | |
| Cardiovascular | 25,57% (226) | 16,86% (671) | |
| Crítico | 3,73% (33) | 0,95% (38) | |
| Intervención quirúrgica | 53,85% (476) | 42,23% (1681) | 0,00 |
| Días de internación, mediana | 6 (3,45-10,45) | 3,4 (1,8-6) | 0,00 |
| Mediana de glucemias durante internación, en mg/dl | 125,08 (DS 28,03) | 100,50 (DS 13,11) | 0,00 |
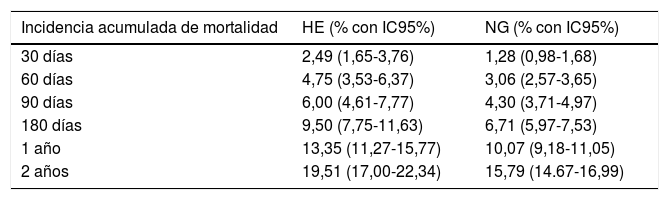
En la tabla 2 se exponen las incidencias acumuladas de mortalidad en los grupos según el comportamiento glucémico a diferentes tiempos de seguimiento.
Incidencia acumulada de muerte, según grupo de comportamiento glucémico
| Incidencia acumulada de mortalidad | HE (% con IC95%) | NG (% con IC95%) |
|---|---|---|
| 30 días | 2,49 (1,65-3,76) | 1,28 (0,98-1,68) |
| 60 días | 4,75 (3,53-6,37) | 3,06 (2,57-3,65) |
| 90 días | 6,00 (4,61-7,77) | 4,30 (3,71-4,97) |
| 180 días | 9,50 (7,75-11,63) | 6,71 (5,97-7,53) |
| 1 año | 13,35 (11,27-15,77) | 10,07 (9,18-11,05) |
| 2 años | 19,51 (17,00-22,34) | 15,79 (14.67-16,99) |
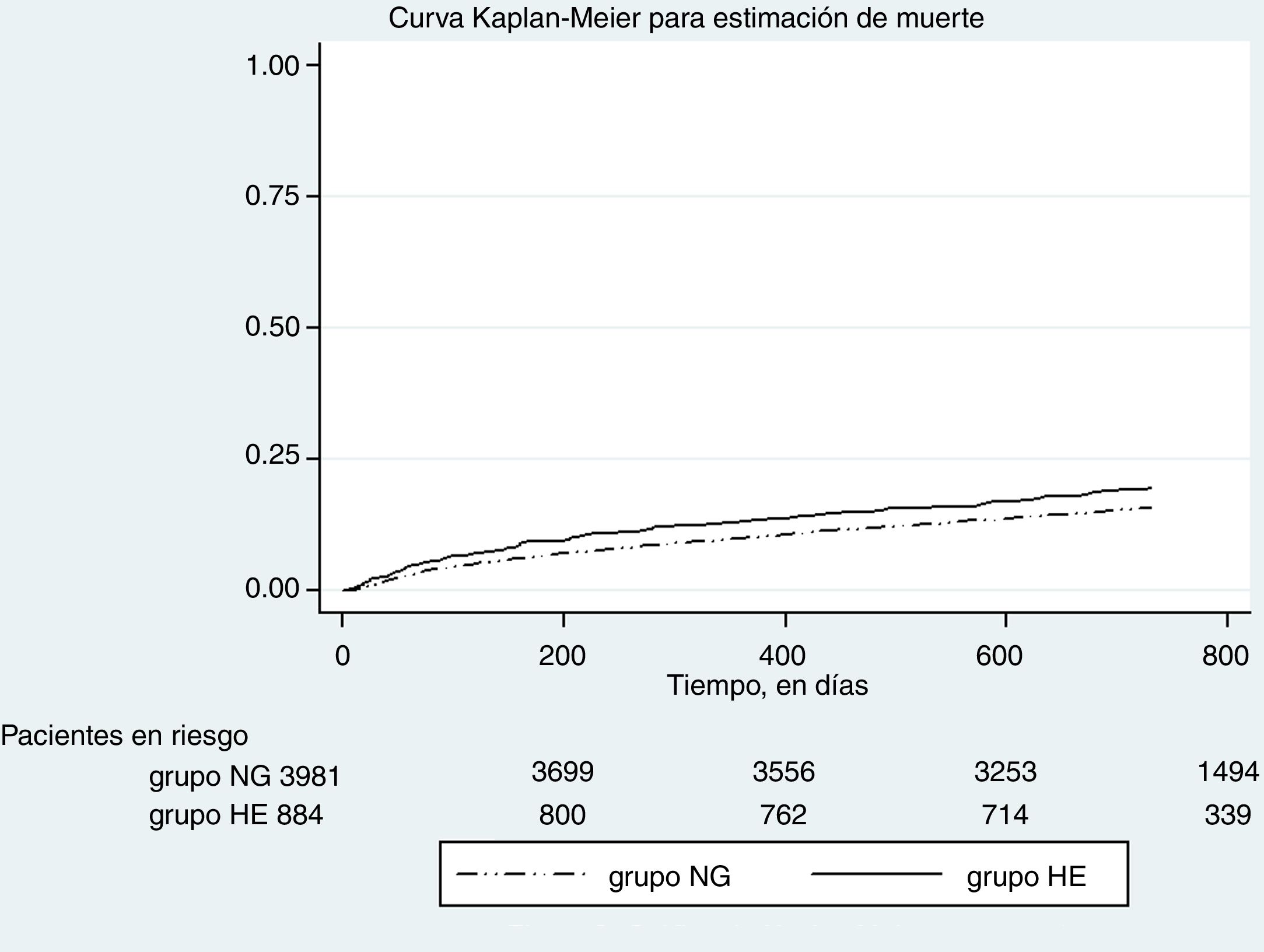
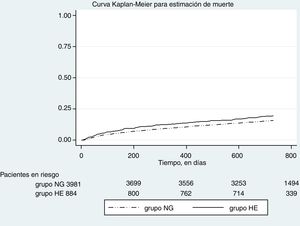
La figura 2 evidencia el gráfico de Kaplan Meier para estimar el evento muerte. La HE no se asoció significativamente con la incidencia de mortalidad (HR crudo 1,02 IC95% 0,87-1,21; p 0,742), incluso después del ajuste por edad y sexo (HR ajustado 1,03 IC95% 0,87-1,21; p 0,717).
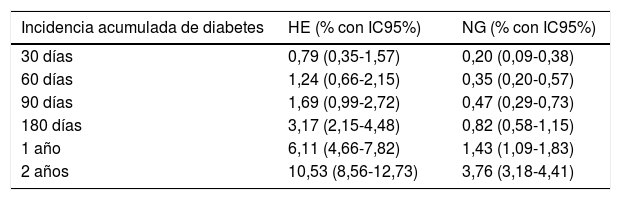
En la tabla 3 se exponen las incidencias acumuladas de diabetes (teniendo en consideración a la muerte como evento competitivo) a diferentes tiempos de seguimiento, según grupos de comportamiento glucémico (HE y NG).
Incidencia acumulada de diabetes (con muerte como evento competitivo)
| Incidencia acumulada de diabetes | HE (% con IC95%) | NG (% con IC95%) |
|---|---|---|
| 30 días | 0,79 (0,35-1,57) | 0,20 (0,09-0,38) |
| 60 días | 1,24 (0,66-2,15) | 0,35 (0,20-0,57) |
| 90 días | 1,69 (0,99-2,72) | 0,47 (0,29-0,73) |
| 180 días | 3,17 (2,15-4,48) | 0,82 (0,58-1,15) |
| 1 año | 6,11 (4,66-7,82) | 1,43 (1,09-1,83) |
| 2 años | 10,53 (8,56-12,73) | 3,76 (3,18-4,41) |
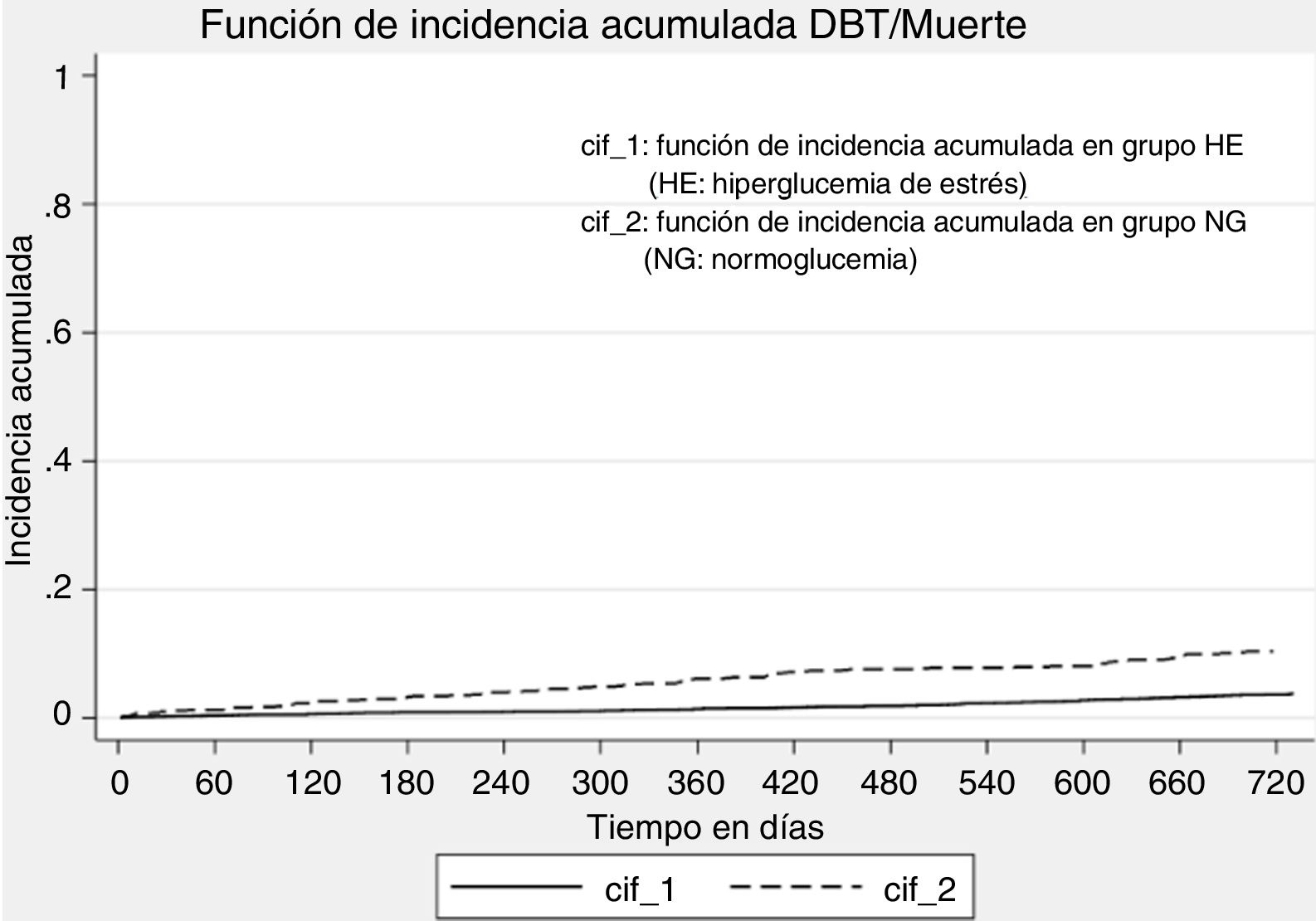
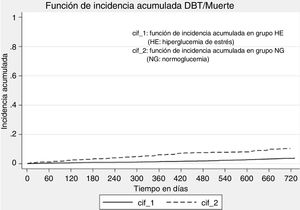
La figura 3 evidencia la función de incidencia acumulada de diabetes considerando a la muerte como evento competitivo. La HE se asoció significativamente con la incidencia de diabetes (SHR crudo 2,82; IC95% 2,19-3,65; p<0,01), incluso después del ajuste por edad y sexo (SHR ajustado 2,65; IC95% 2,03-3,47; p<0,01).
DiscusiónEn nuestra cohorte, la incidencia acumulada de diabetes al año fue de 7,4% en HE y 1,6% en NG. Otros trabajos reportan diferencias similares: un estudio canadiense realizado en pacientes hospitalizados por neumonía reportó una incidencia de diabetes a los 5 años del 14% en pacientes que presentaron HE, comparado con 6% en pacientes que estuvieron NG8; mientras que una cohorte escocesa de pacientes hospitalizados reportó una incidencia global de diabetes a los 3 años de 2,3%, aunque variable de acuerdo a los valores de glucemia al ingreso11; y el estudio DIAFIC15 reportó una incidencia de 7% a los 8 meses, con un valor de corte mayor para definir HE. Un estudio australiano encontró en su población un riesgo de desarrollar diabetes con un SHR de 1,88 y un SHR ajustado de 1,9112.
Por otro lado un trabajo realizado en Irán informó un OR de 3,418 para desarrollar diabetes basado en los niveles de glucemia al ingreso13.
La incidencia de mortalidad al año fue 13,24% (IC95% 11,17-15,65) en HE y 10,07% (IC95% 9,18-11,05) en NG; quizás elevada debido a la edad de la cohorte, proveniente de una pirámide poblacional envejecida (afiliados a prepaga institucional). A diferencia de lo reportado en otros trabajos14, no observamos asociación entre HE y mortalidad en el seguimiento (HR crudo 1,02 IC95% 0,87-1,21; p 0,742 y el HR ajustado por edad y sexo 1,03 IC95% 0,87-1,21; p 0,717). Una potencial explicación para esta discrepancia podría ser el tiempo de seguimiento. Por lo antes expuesto, se estimó el SHR de desarrollar diabetes considerando la muerte como evento competitivo, siendo SHR crudo 2,82; IC95% 2,19-3,65; p<0,01; y SHR ajustado por edad y sexo 2,65; IC95% 2,03-3,47; p<0,01.
Dentro de los puntos a considerar del estudio: (a) si bien es unicéntrico, se trata de un hospital de alta complejidad y centro de referencia nacional, por lo que los resultados podrían aplicarse en otras poblaciones o instituciones similares; (b) el hecho de haber incluido solo afiliados a prepaga institucional asegura que se trate de una cohorte cerrada con las siguientes implicancias: correcta definición y clasificación de evento (diabetes o muerte), y escasas pérdidas en el seguimiento; (c) si bien podría pensarse en sesgo de selección porque se excluyeron las muertes intrahospitalarias durante el ingreso índice, implica responder a la pregunta clínica en cuestión (seguimiento posterior al alta); (d) un amplio tamaño muestral permite estimar las variables de resultados con precisión; (e) se trata de una cohorte pragmática e incluye ancianos en su proporción natural durante el ingreso, y generalmente subrepresentados en otros estudios.
Si bien hubiera sido de interés contar con otras variables importantes para ajustar (por ejemplo: índice de comorbilidades de Charlson, enfermedad oncológica, riesgo cardiovascular, peso o índice de masa corporal, entre otras), esto no fue posible debido a las características inherentes al diseño (la recolección de datos en el retrospectivo depende de la disponibilidad de los datos y del registro adecuado en la historia clínica). Una de las limitaciones relevantes del estudio fue que menos de la mitad de los pacientes que presentaron HE (42%) presentaron al menos una medición de HbA1C después del alta. Esto podría conllevar a un potencial subdiagnóstico de diabetes en el seguimiento.
Sin embargo, estos hallazgos aportan información relevante a la comunidad médica sobre la HE como factor de riesgo para desarrollar diabetes al seguimiento. Esta información es útil para la toma de decisiones y para el diseño de estrategias de seguimiento posteriores al alta.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.