El estudio INSTIGATE evalúa los costes directos sanitarios y los resultados clínicos en pacientes con diabetes mellitus tipo 2 que inician insulinoterapia en España, durante 24 meses.
Material y métodoEstudio observacional, no intervencionista, prospectivo y multicéntrico. En cada visita se evaluaron los costes incurridos durante los 6 meses previos.
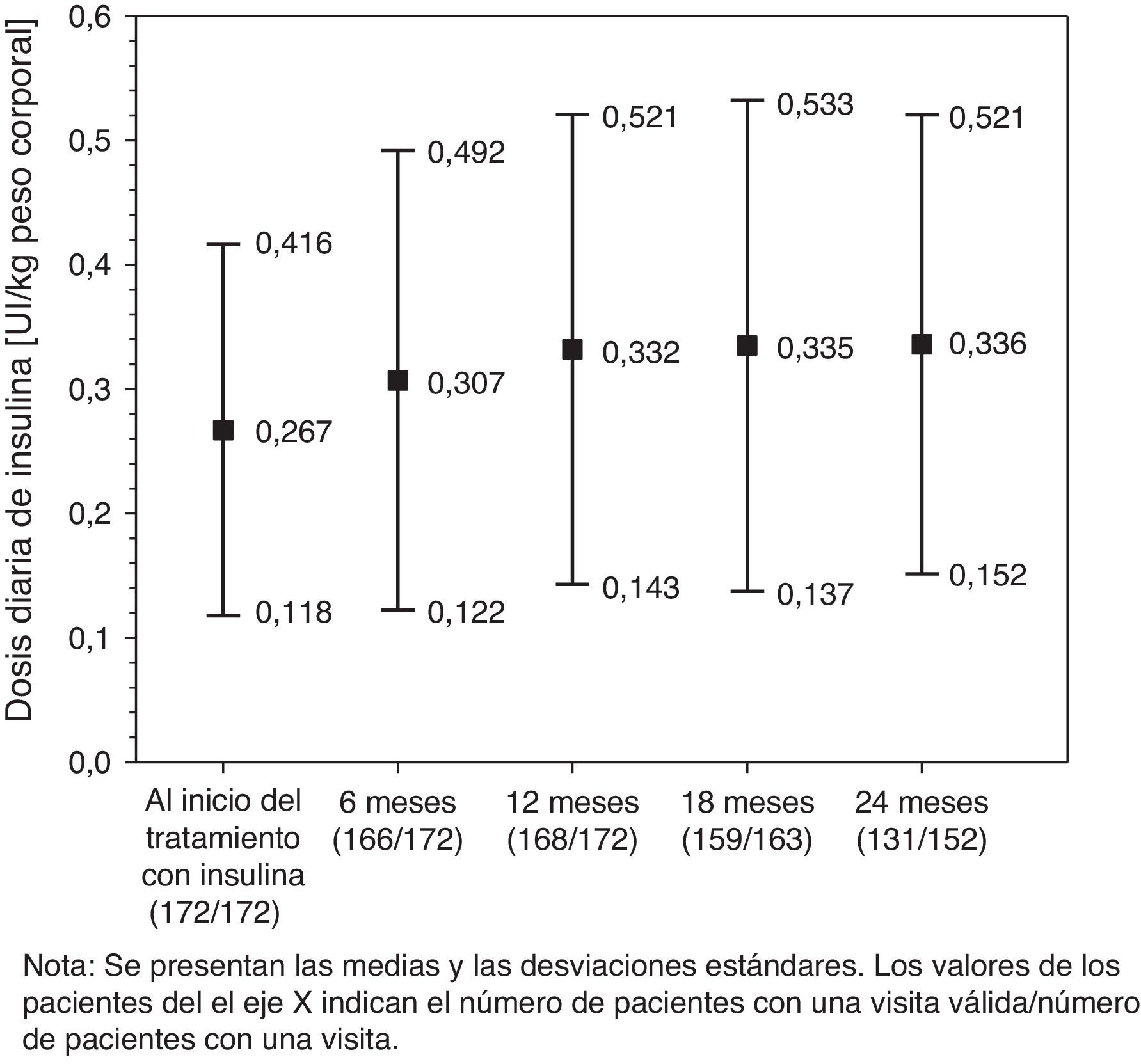
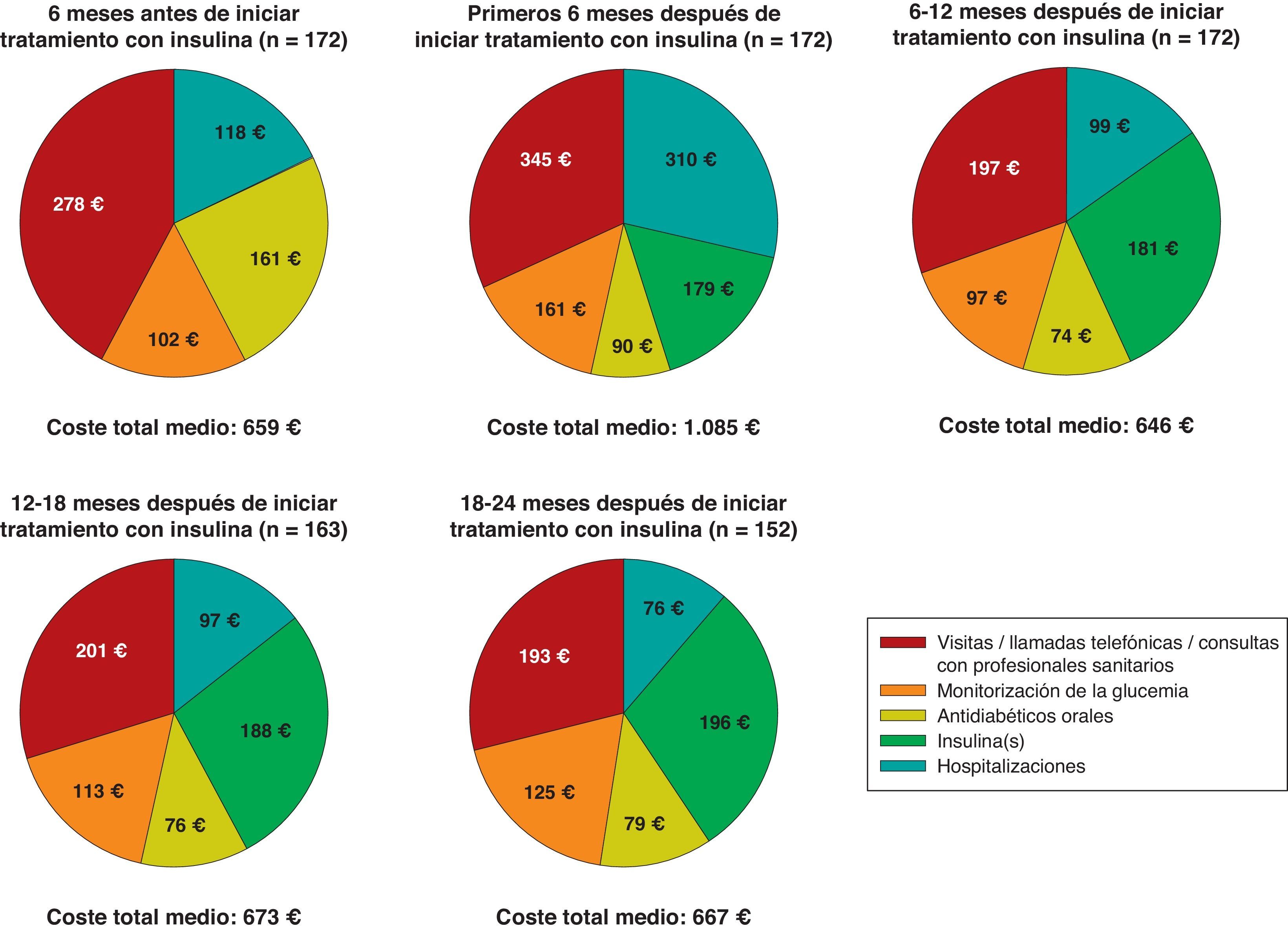
ResultadosEn total se evaluaron 172 pacientes durante al menos 12 o un máximo de 24 meses con un índice de masa corporal medio de 29,6kg/m2, una duración media [desviación estándar] de la enfermedad de 10,9 [7,0] años y un porcentaje de hemoglobina A1c de 9,2% [1,5%]. Un total de 116 pacientes (67,4%) iniciaron insulina de acción prolongada/intermedia solamente. Los cambios medios intraindividuales en los valores iniciales de hemoglobina A1c tras 6, 12 y 24 meses de la insulinoterapia fueron, respectivamente, -1,9 [1,65%], -1,6 [1,73%] y -1,5% [1,76%]. La media (mediana) del total de los costes directos sanitarios por paciente aumentó de 659€ (527€) a 1.085€ (694€) 6 meses después del inicio de la insulinoterapia, bajó a 646€ (531€) después de 12 meses, y 24 meses después aumentó nuevamente a 667€ (539€). A los 24 meses, los costes de insulina/antidiabéticos orales, medicina general/especializada, y monitorización de la glucemia representaron el 41, 26 y 19%, respectivamente, de los costes totales.
ConclusionesLos parámetros clínicos de estos pacientes con diabetes mellitus tipo 2 mejoraron tras iniciar la insulinoterapia. Tras un incremento temporal, los costes directos sanitarios del tratamiento de la diabetes volvieron a los valores basales al final del período de seguimiento.
The INSTIGATE study assessed healthcare costs and clinical outcomes in patients with type 2 diabetes mellitus starting insulin therapy in Spain over a 24-month follow up period.
Material and methodsThis was an observational, non-interventional, prospective, multicenter study. Costs incurred in the previous 6 months were assessed at each visit.
ResultsA total of 172 patients with a mean body mass index of 29.6kg/m2, a mean [standard deviation] duration of diabetes of 10.9 [7.0] years and a hemoglobin A1c value of 9.2% [1.5%] were followed up for at least 12 and up to 24 months. Direct costs were assessed from the perspective of the Spanish healthcare system. Long/intermediate-acting insulin alone was started in 116 patients (67.4%). After 6, 12, and 24 months of insulin treatment, mean [SD] intraindividual changes from baseline in hemoglobin A1c were -1.9% [1.65%], -1.6 [1.73%], and -1.5% [1.76%] respectively. Mean (median) total diabetes-related healthcare costs per patient increased from €659 (€527) to €1.085 (€694) 6 months after insulin initiation, decreased to €646 (€531) after 12 months, and increased again after 24 months to €667(€539). Insulin/oral antidiabetics, primary/specialized care, and blood glucose monitoring accounted for 41%, 26%, and 19% of total cost at 24 months respectively.
ConclusionsClinical parameters of these patients with type 2 diabetes mellitus improved following insulin initiation. After a temporary increase, direct healthcare costs of diabetes care returned to baseline values at the end of the follow-up period.
La diabetes mellitus tipo 2 (DM2) constituye un importante problema de salud pública a nivel mundial. De acuerdo con la International Diabetes Federation, la prevalencia estimada de la diabetes en el año 2011 es de 366 millones y se prevé que aumente a 552 millones en el año 2030 si no se toman medidas urgentes. A su vez, la International Diabetes Federation estima que 183 millones de personas desconocen que tienen diabetes1. La DM2 representa entre el 85 y el 95% de la totalidad de los casos de diabetes en los países desarrollados2. Si bien la efectividad clínica de la insulinoterapia en pacientes con DM2 es clara, los datos sobre la utilización de recursos sanitarios y costes directos de tratamiento en condiciones de práctica clínica habitual en los países europeos son limitados3.
El estudio Di@bet.es, una extensa investigación epidemiológica realizada recientemente en España, reflejó un aumento importante de la prevalencia total de la DM2 (conocida y no diagnosticada) en individuos mayores de 18 años, estimada en un 13,8%, del cual cerca de la mitad se correspondía con casos de diabetes no conocida (6%). Según este estudio, la prevalencia de la diabetes y de estadios prediabéticos (glucemia basal alterada y tolerancia alterada a la glucosa) aumentó significativamente con la edad, siendo más elevada en hombres que en mujeres4. El tratamiento de la diabetes y de sus complicaciones supone un gran impacto económico en el sistema sanitario español. De acuerdo con las últimas estimaciones, el total de los gastos sanitarios directos de pacientes con DM2 en España en el año 2002 osciló entre 2,4 y 2,7 mil millones de euros, lo que se corresponde con el 6,3 al 7,4% del total de los gastos sanitarios públicos en España5. Tras una revisión de varios estudios de coste de la enfermedad realizados entre 1994 y 2002, los costes directos sanitarios de la DM2 estimados desde la perspectiva del sistema sanitario español oscilan entre 381 y 2.560€ por paciente al año6,7. Sin embargo, datos con respecto a los resultados clínicos y los costes directos sanitarios de los pacientes con DM2 que inician insulinoterapia en la práctica clínica habitual son aún escasos.
El estudio INSTIGATE es un estudio europeo, prospectivo, no intervencionista, multicéntrico, que evalúa a pacientes con DM2 que iniciaron por primera vez la insulinoterapia como parte de su tratamiento habitual. Entre otros, los objetivos de este estudio observacional fueron evaluar la utilización de recursos sanitarios asociados a la diabetes, así como los costes asociados con el inicio de la insulinoterapia, y describir la calidad del control metabólico y los resultados clínicos una vez iniciado el tratamiento con insulina en 5 países europeos, incluido España. El estudio INSTIGATE constó de 2 partes: la parte principal (pacientes evaluados 6 meses después del inicio de la insulinoterapia) y la extensión del estudio (pacientes evaluados durante al menos 12 meses y un máximo de hasta 24 meses después del inicio de la insulinoterapia).
El objetivo del presente trabajo es describir los resultados clínicos y los costes directos sanitarios asociados al tratamiento de la diabetes durante los 2 primeros años posteriores al inicio de la insulinoterapia en pacientes españoles con DM2 que participaron en la extensión del estudio, desde la perspectiva del sistema nacional de salud.
Material y métodosDiseño del estudioEl estudio INSTIGATE se llevó a cabo en Francia, Alemania, Grecia, España y Reino Unido, y examinó el curso normal del tratamiento para la diabetes en pacientes adultos con DM2 desde el inicio de la insulinoterapia hasta 24 meses después. Los investigadores que participaron en el presente estudio eran médicos de atención primaria, diabetólogos/endocrinólogos y especialistas en medicina interna en centros de atención primaria y especializada. Las visitas de los pacientes se realizaron de acuerdo con la práctica asistencial habitual y las decisiones en cuanto al tratamiento fueron tomadas por el médico y el paciente. Se refiere al lector que tenga interés a un artículo previamente publicado para obtener más detalles sobre el diseño del estudio y las características basales de los pacientes8.
Población del estudioLos participantes del estudio fueron admitidos secuencialmente en el transcurso del año 2006 en todo el territorio español; las admisiones se realizaron de acuerdo con el criterio de los investigadores. Se ofreció la oportunidad de participar a pacientes que tenían 18 años o más, con diagnóstico de DM2 de acuerdo con el juicio clínico del investigador, y suficiente comprensión de la lengua española, que comenzaban por primera vez terapia con insulina en el marco de la práctica asistencial habitual. Fueron excluidos aquellos pacientes que estuvieran participando de forma simultánea en algún estudio que incluyera el uso de algún fármaco o procedimiento en investigación. Todos los pacientes recibieron información exhaustiva sobre el estudio y otorgaron su consentimiento para la utilización de sus datos. Los pacientes no recibieron ninguna compensación por su participación en el estudio. El protocolo del estudio contó con la aprobación del Hospital Universitario La Paz (Madrid, España) y se realizó de acuerdo a las exigencias éticas locales y la Declaración de Helsinki.
Investigadores participantes en el estudioEn este estudio participaron un total de 24 investigadores (9 endocrinólogos, 8 especialistas en medicina interna y 7 médicos de atención primaria) de centros de salud públicos con un gran número de pacientes con DM2 que estaban empezando terapia con insulina. Los investigadores proporcionaron los datos sociodemográficos, así como los datos relativos a antecedentes de diabetes, otras patologías, tratamiento para la diabetes, resultados clínicos y utilización de recursos relacionados con la diabetes. Las visitas médicas de los pacientes se produjeron de acuerdo a la práctica clínica habitual y todas las decisiones terapéuticas fueron tomadas por el médico y el paciente. Los investigadores recibieron una compensación económica por la participación en este estudio.
Recogida de los datosAl inicio del estudio, es decir, en el momento de comenzar la insulinoterapia, los investigadores recopilaron los datos demográficos y clínicos, así como también los de gravedad clínica de la diabetes (expresada en forma de niveles de hemoglobina glucosilada [HbA1c], glucosa plasmática en ayunas, perfil lipídico y presión arterial) y de comorbilidades importantes; adicionalmente, los datos correspondientes a la utilización de recursos durante los 6 meses previos al comienzo de la insulinoterapia fueron recogidos de forma retrospectiva mediante la revisión de historias clínicas. A partir de entonces los pacientes fueron evaluados prospectivamente durante un mínimo de 12 meses y hasta un máximo de 24 meses. Los investigadores comunicaron los resultados clínicos y la utilización de recursos sanitarios en las visitas realizadas durante la práctica clínica habitual. En el caso de aquellos pacientes que no asistieron a la visita de seguimiento, los investigadores tuvieron la opción de recoger los datos mediante entrevista telefónica y/o correo regular. La información recogida sobre la utilización de recursos relacionada con la diabetes incluyó visitas, llamadas telefónicas y consultas con los profesionales sanitarios, tratamiento con insulina, antidiabéticos orales (ADO), monitorización de glucosa en sangre y hospitalizaciones. Los profesionales sanitarios incluidos eran médicos de atención primaria y personal de enfermería, diabetólogos/endocrinólogos, especialistas de medicina interna, personal de enfermería especializado, oftalmólogos, nutricionistas y podólogos.
Valoración de los costesLos costes directos sanitarios relacionados con la diabetes fueron evaluados desde la perspectiva del sistema sanitario español, aplicando los costes del año del estudio (2006). Los costes de las consultas, visitas, llamadas telefónicas a profesionales sanitarios, monitorización de glucosa en sangre y hospitalizaciones se obtuvieron de la base de datos OBLIKUE, que contiene un listado de costes unitarios de los servicios sanitarios en España9. Los costes de las visitas, llamadas telefónicas y consultas con profesionales sanitarios se basaron en los costes unitarios por visita según la especialidad. Se emplearon los costes por día para calcular los costes de ingreso hospitalario. Los datos recogidos sobre los fármacos incluyeron el nombre del medicamento y la dosis. Los costes de medicación se obtuvieron de la base de datos del Consejo General de Farmacéuticos10, y el promedio de costes por día se calculó a partir del tamaño de los envases, de la presentación y de la posología.
Análisis estadísticosTodos los análisis estadísticos fueron de naturaleza descriptiva y exploratoria. Para las variables continuas, se calcularon la media, la desviación estándar (DE), la mediana, el mínimo, el máximo y los cuartiles (cuartil inferior Q1–cuartil superior Q3) cuando fue necesario. En el caso de las variables categóricas, se calcularon las frecuencias absolutas y los porcentajes en función del número de valores no perdidos. No se incluyeron los valores perdidos. Todos los análisis estadísticos fueron realizados utilizando el software SAS, versión 9.0 (SAS Institute Inc., Cary, North Carolina, EE. UU.).
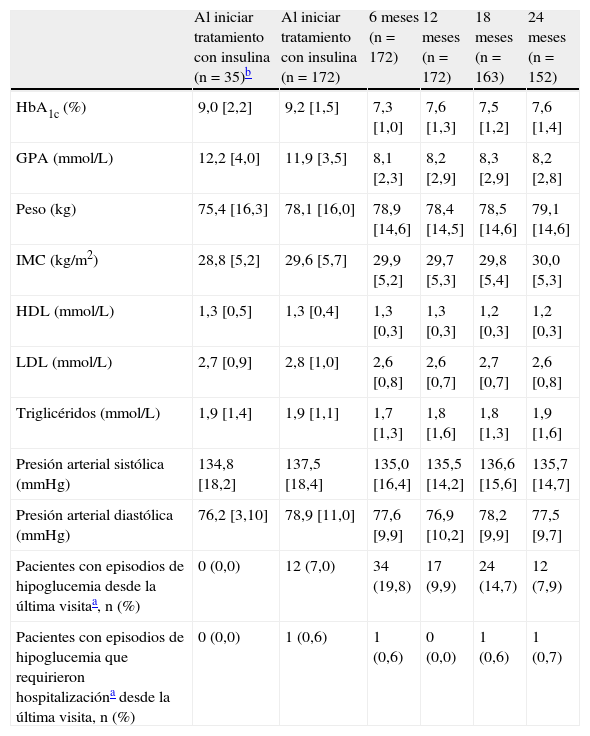
ResultadosCaracterísticas de los pacientes al inicio del estudioDe los 224 pacientes admitidos en el estudio, 172, para los cuales se disponía de datos de seguimiento de al menos 12 meses tras el inicio de la insulinoterapia, participaron en la extensión del mismo y, por lo tanto, fueron incluidos en el presente análisis; 152 de ellos completaron el total del período observacional de 24 meses. De los 52 pacientes que fueron excluidos del análisis porque solamente participaron en la parte principal del estudio, 17 pacientes (el 7,6% de 224) contaban únicamente con los valores basales y no se disponía de ninguna información respecto al empleo de insulina. Las características de los otros 35 pacientes (el 15,6% de 224), así como las de los otros 172 pacientes que se incluyeron en el análisis se presentan en la tabla 1.
Resultados clínicos al inicio del tratamiento con insulina y por visita
| Al iniciar tratamiento con insulina (n=35)b | Al iniciar tratamiento con insulina (n=172) | 6 meses (n=172) | 12 meses (n=172) | 18 meses (n=163) | 24 meses (n=152) | |
| HbA1c (%) | 9,0 [2,2] | 9,2 [1,5] | 7,3 [1,0] | 7,6 [1,3] | 7,5 [1,2] | 7,6 [1,4] |
| GPA (mmol/L) | 12,2 [4,0] | 11,9 [3,5] | 8,1 [2,3] | 8,2 [2,9] | 8,3 [2,9] | 8,2 [2,8] |
| Peso (kg) | 75,4 [16,3] | 78,1 [16,0] | 78,9 [14,6] | 78,4 [14,5] | 78,5 [14,6] | 79,1 [14,6] |
| IMC (kg/m2) | 28,8 [5,2] | 29,6 [5,7] | 29,9 [5,2] | 29,7 [5,3] | 29,8 [5,4] | 30,0 [5,3] |
| HDL (mmol/L) | 1,3 [0,5] | 1,3 [0,4] | 1,3 [0,3] | 1,3 [0,3] | 1,2 [0,3] | 1,2 [0,3] |
| LDL (mmol/L) | 2,7 [0,9] | 2,8 [1,0] | 2,6 [0,8] | 2,6 [0,7] | 2,7 [0,7] | 2,6 [0,8] |
| Triglicéridos (mmol/L) | 1,9 [1,4] | 1,9 [1,1] | 1,7 [1,3] | 1,8 [1,6] | 1,8 [1,3] | 1,9 [1,6] |
| Presión arterial sistólica (mmHg) | 134,8 [18,2] | 137,5 [18,4] | 135,0 [16,4] | 135,5 [14,2] | 136,6 [15,6] | 135,7 [14,7] |
| Presión arterial diastólica (mmHg) | 76,2 [3,10] | 78,9 [11,0] | 77,6 [9,9] | 76,9 [10,2] | 78,2 [9,9] | 77,5 [9,7] |
| Pacientes con episodios de hipoglucemia desde la última visitaa, n (%) | 0 (0,0) | 12 (7,0) | 34 (19,8) | 17 (9,9) | 24 (14,7) | 12 (7,9) |
| Pacientes con episodios de hipoglucemia que requirieron hospitalizacióna desde la última visita, n (%) | 0 (0,0) | 1 (0,6) | 1 (0,6) | 0 (0,0) | 1 (0,6) | 1 (0,7) |
DE: desviación estándar; GPA: glucosa plasmática en ayunas; HbA1c: hemoglobina glucosilada; HDL: lipoproteínas del alta densidad; IMC: índice de masa corporal; LDL: lipoproteínas de baja densidad; n: número de pacientes.
Los porcentajes para el parámetro de episodios de hipoglucemia son para el período de 3 meses previo al inicio del tratamiento con insulina. Incluyen aquellos episodios que el paciente resolvió por si solo, aquellos en los que necesitó ayuda de un tercero pero no fue al hospital y aquellos en los que el paciente necesitó ir al hospital.
Pacientes que solo participaron en la parte principal del protocolo (hasta los 6 meses) y con datos disponibles al iniciar el tratamiento con insulina.
Las medias y las desviaciones estándar de la tabla están basadas en los correspondientes datos de los valores no perdidos. Los valores se expresan como media (desviación estándar) excepto cuando se indica otra cosa.
La media de edad [DE] de los 35 pacientes que participaron en la parte principal del estudio (66% varones), fue de 68 [13,7] años, presentaban sobrepeso (índice de masa corporal medio [IMC], de 28,8 [5,2]kg/m2) y un valor medio de hemoglobina A1c de 9,0% [2,2%] al momento de iniciar la insulinoterapia.
Los pacientes que participaron en la parte de extensión del estudio (56% varones) presentaban sobrepeso (con un IMC medio de 29,6 [5,7] kg/m2), una media de edad de 65 [12,0] años y una duración media de diabetes de 10,9 [7,0] años. Las características basales de todos los pacientes admitidos en el estudio INSTIGATE, así como los resultados correspondientes a los 6 meses del inicio de la insulinización se presentan en otras publicaciones11,12.
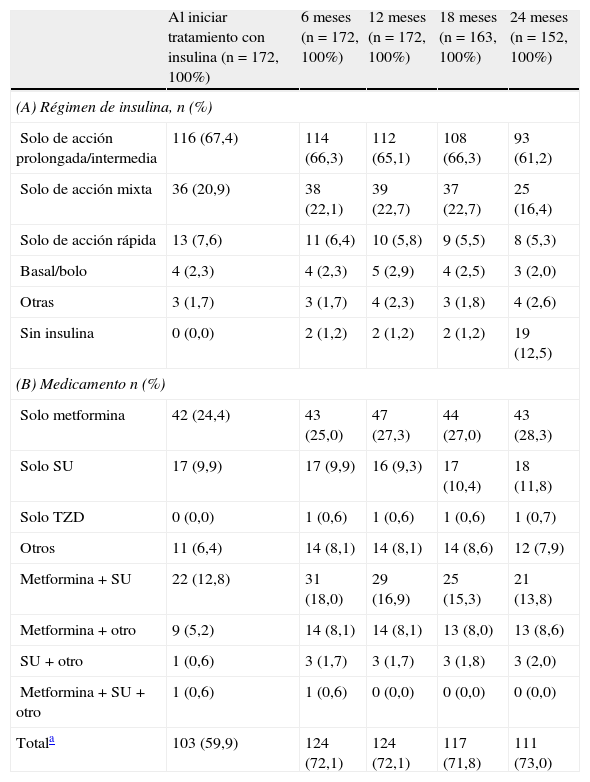
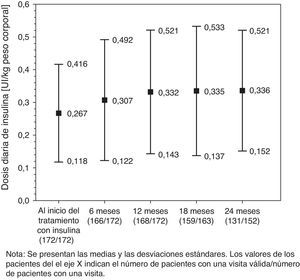
Tratamientos hipoglucemiantesLa distribución de los regímenes de insulinización a lo largo del período observacional se presentan en la parte (A) de la tabla 2. Los regímenes más frecuentes al inicio del estudio fueron (i) insulina de acción prolongada/intermedia solamente, (ii) de acción mixta y (iii) de acción corta solamente, iniciados por 116 (67,4%), 36 (20,9%) y 13 (7,6%) pacientes, respectivamente. En la última visita, 121 de los 152 pacientes que completaron el período de 24 meses de seguimiento se mantenían en su régimen inicial de insulina. De ellos, 11 (7,2%), 6 (3,9%) y 2 (1,3%) pacientes que iniciaron tratamiento con insulina de acción prolongada/intermedia solamente, de acción mixta y otros regímenes, respectivamente, habían abandonado la terapia con insulina al final del período de seguimiento. Como se muestra en la figura 1, la dosis media diaria [DE] de insulina se incrementó de 0,267UI/kg [0,149UI/kg] a 0,332UI/kg [0,189UI/kg] en los 12 primeros meses de la terapia con insulina, tras lo que se mantuvo prácticamente constante.
Regímenes de insulina (A) y de antidiabéticos orales (B) por visita
| Al iniciar tratamiento con insulina (n=172, 100%) | 6 meses (n=172, 100%) | 12 meses (n=172, 100%) | 18 meses (n=163, 100%) | 24 meses (n=152, 100%) | |
| (A) Régimen de insulina, n (%) | |||||
| Solo de acción prolongada/intermedia | 116 (67,4) | 114 (66,3) | 112 (65,1) | 108 (66,3) | 93 (61,2) |
| Solo de acción mixta | 36 (20,9) | 38 (22,1) | 39 (22,7) | 37 (22,7) | 25 (16,4) |
| Solo de acción rápida | 13 (7,6) | 11 (6,4) | 10 (5,8) | 9 (5,5) | 8 (5,3) |
| Basal/bolo | 4 (2,3) | 4 (2,3) | 5 (2,9) | 4 (2,5) | 3 (2,0) |
| Otras | 3 (1,7) | 3 (1,7) | 4 (2,3) | 3 (1,8) | 4 (2,6) |
| Sin insulina | 0 (0,0) | 2 (1,2) | 2 (1,2) | 2 (1,2) | 19 (12,5) |
| (B) Medicamento n (%) | |||||
| Solo metformina | 42 (24,4) | 43 (25,0) | 47 (27,3) | 44 (27,0) | 43 (28,3) |
| Solo SU | 17 (9,9) | 17 (9,9) | 16 (9,3) | 17 (10,4) | 18 (11,8) |
| Solo TZD | 0 (0,0) | 1 (0,6) | 1 (0,6) | 1 (0,6) | 1 (0,7) |
| Otros | 11 (6,4) | 14 (8,1) | 14 (8,1) | 14 (8,6) | 12 (7,9) |
| Metformina+SU | 22 (12,8) | 31 (18,0) | 29 (16,9) | 25 (15,3) | 21 (13,8) |
| Metformina+otro | 9 (5,2) | 14 (8,1) | 14 (8,1) | 13 (8,0) | 13 (8,6) |
| SU+otro | 1 (0,6) | 3 (1,7) | 3 (1,7) | 3 (1,8) | 3 (2,0) |
| Metformina+SU+otro | 1 (0,6) | 1 (0,6) | 0 (0,0) | 0 (0,0) | 0 (0,0) |
| Totala | 103 (59,9) | 124 (72,1) | 124 (72,1) | 117 (71,8) | 111 (73,0) |
n: número de pacientes; SU: sulfonilurea; TZD: tiazolidinodionas.
A un total de 103 pacientes (59,9%) se les prescribió por lo menos un ADO previo al comienzo de la terapia con insulina, 33 (19,2%) de los cuales tomaban 2 o más ADO (tabla 2). Más del 70% de los pacientes estaban en tratamiento con ADO en las visitas correspondientes a los 6, 12 y 24 meses; el ADO más frecuente utilizado fue la metformina (empleado, por lo menos, por el 25% de los pacientes en todas las visitas de seguimiento) (ver parte B de la tabla 2).
Resultados clínicosA los 6, 12 y 24 meses del comienzo del tratamiento con insulina, los cambios intraindividuales medios [DE] en los niveles de HbA1c observados con respecto al inicio fueron: -1,9% [1,65%], -1,6 [1,73%] y -1,5% [1,76%], respectivamente. En el caso de la glucosa plasmática en ayunas, los valores correspondientes fueron: -3,75mmol/L [3,76mmol/L], -3,66mmol/L [3,99mmol/L], y -3,56mmol/L [4,05mmol/L], respectivamente. Durante los primeros 2 años posteriores al inicio de la terapia con insulina, los pacientes ganaron una media de 0,23kg, que corresponde a una mediana (Q1-Q3) de 1,0kg (-3,0 a +4,0kg) de peso, lo que a su vez corresponde a 0,37kg/m2 (-1,14 a +1,46kg/m2) de IMC. No se observaron cambios importantes en el resto de los parámetros a lo largo del estudio.
Durante los 3 meses que precedieron el comienzo de la terapia con insulina, el 7% de los pacientes sufrieron episodios de hipoglucemia. El porcentaje de pacientes que sufrieron episodios de hipoglucemia fue del 19,8% en el período de 6 meses posterior al inicio de la terapia con insulina y del 9,9% para el período de 6 a 12 meses. En la visita de seguimiento a los 24 meses después del inicio del tratamiento con insulina, el 7,9% de los pacientes había sufrido episodios de hipoglucemia durante el período de 6 meses anterior a esa visita. Solamente 3 pacientes necesitaron hospitalización por hipoglucemia tras el inicio de la terapia con insulina (tabla 1).
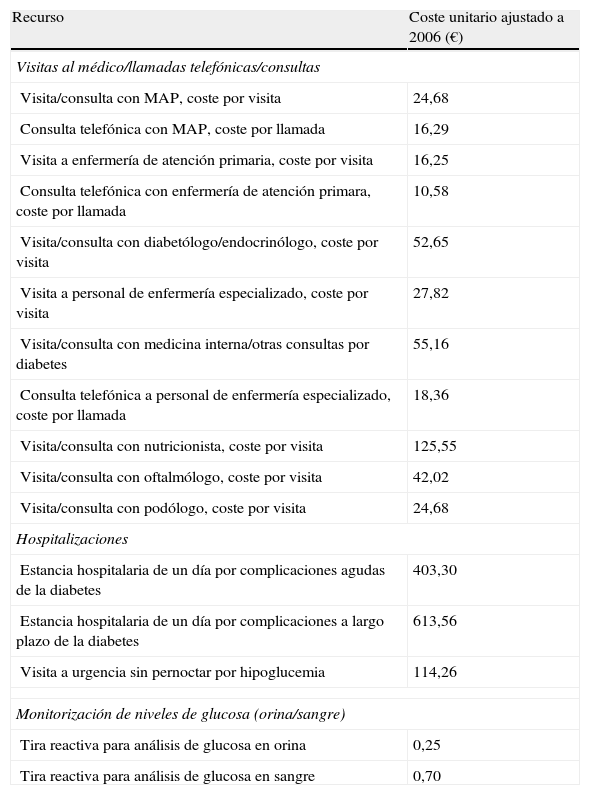
Costes directos sanitariosEn la tabla 3 se muestran los costes unitarios aplicados para calcular los costes directos por paciente.
Costes unitarios por unidad de recurso
| Recurso | Coste unitario ajustado a 2006 (€) |
| Visitas al médico/llamadas telefónicas/consultas | |
| Visita/consulta con MAP, coste por visita | 24,68 |
| Consulta telefónica con MAP, coste por llamada | 16,29 |
| Visita a enfermería de atención primaria, coste por visita | 16,25 |
| Consulta telefónica con enfermería de atención primara, coste por llamada | 10,58 |
| Visita/consulta con diabetólogo/endocrinólogo, coste por visita | 52,65 |
| Visita a personal de enfermería especializado, coste por visita | 27,82 |
| Visita/consulta con medicina interna/otras consultas por diabetes | 55,16 |
| Consulta telefónica a personal de enfermería especializado, coste por llamada | 18,36 |
| Visita/consulta con nutricionista, coste por visita | 125,55 |
| Visita/consulta con oftalmólogo, coste por visita | 42,02 |
| Visita/consulta con podólogo, coste por visita | 24,68 |
| Hospitalizaciones | |
| Estancia hospitalaria de un día por complicaciones agudas de la diabetes | 403,30 |
| Estancia hospitalaria de un día por complicaciones a largo plazo de la diabetes | 613,56 |
| Visita a urgencia sin pernoctar por hipoglucemia | 114,26 |
| Monitorización de niveles de glucosa (orina/sangre) | |
| Tira reactiva para análisis de glucosa en orina | 0,25 |
| Tira reactiva para análisis de glucosa en sangre | 0,70 |
HbA1c, hemoglobina glucosilada; HDL, lipoproteínas de alta densidad; MAP, médico de atención primaria.
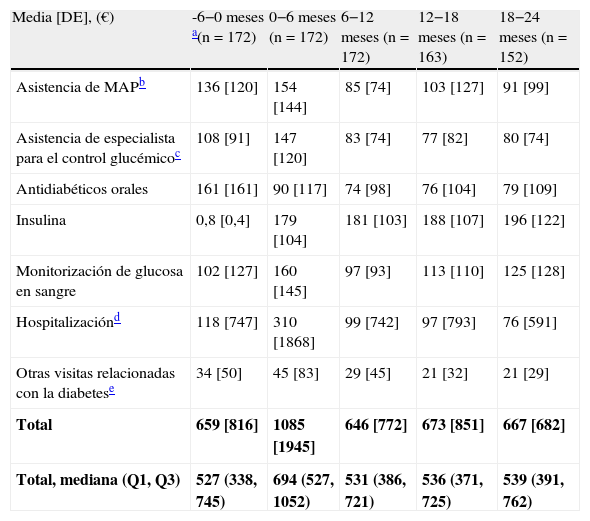
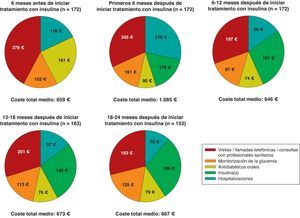
Durante los primeros 6 meses posteriores al inicio de la terapia con insulina, la media (mediana) de los costes directos del tratamiento de la DM2 fue de 1.085€ (694€) por paciente, más alta que durante los 6 meses anteriores al inicio del tratamiento con insulina, cuando el coste total medio era de 659€ (527€) por paciente. Seis meses después (datos recogidos en la visita a los 12 meses), los costes directos medios disminuyeron a 646€ (531€) por paciente y se incrementaron hasta 667€ (539€) por paciente en la visita a los 24 meses (tabla 4).
Coste del tratamiento de la diabetes por visita
| Media [DE], (€) | -6−0 meses a(n=172) | 0−6 meses (n=172) | 6−12 meses (n=172) | 12−18 meses (n=163) | 18−24 meses (n=152) |
| Asistencia de MAPb | 136 [120] | 154 [144] | 85 [74] | 103 [127] | 91 [99] |
| Asistencia de especialista para el control glucémicoc | 108 [91] | 147 [120] | 83 [74] | 77 [82] | 80 [74] |
| Antidiabéticos orales | 161 [161] | 90 [117] | 74 [98] | 76 [104] | 79 [109] |
| Insulina | 0,8 [0,4] | 179 [104] | 181 [103] | 188 [107] | 196 [122] |
| Monitorización de glucosa en sangre | 102 [127] | 160 [145] | 97 [93] | 113 [110] | 125 [128] |
| Hospitalizaciónd | 118 [747] | 310 [1868] | 99 [742] | 97 [793] | 76 [591] |
| Otras visitas relacionadas con la diabetese | 34 [50] | 45 [83] | 29 [45] | 21 [32] | 21 [29] |
| Total | 659 [816] | 1085 [1945] | 646 [772] | 673 [851] | 667 [682] |
| Total, mediana (Q1, Q3) | 527 (338, 745) | 694 (527, 1052) | 531 (386, 721) | 536 (371, 725) | 539 (391, 762) |
DE: desviación estándar; MAP: médico de atención primaria; n: número de pacientes; Q1: cuartil inferior; Q3: cuartil superior.
La desviación estándar aparece entre corchetes.
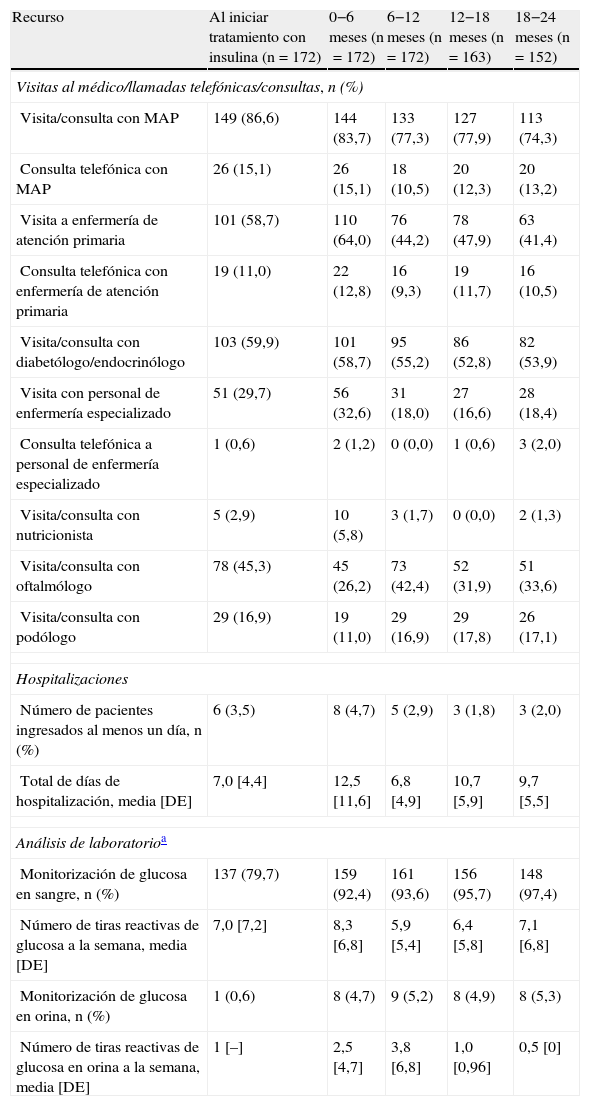
La figura 2 ilustra el desglose de los costes directos medios en las principales categorías de tratamiento. Durante los 6 meses previos al comienzo de la terapia con insulina, los principales contribuyentes al coste total fueron los ADO, las visitas o llamadas telefónicas a los médicos y personal de enfermería de atención primara y las consultas con los especialistas para el control glucémico, que en conjunto representaron el 62% del total de los costes directos sanitarios medios. Después de 24 meses del inicio de la terapia con insulina, los ADO y las visitas médicas (atención primaria y medicina especializada) representaron el 38% del coste total medio del tratamiento de la diabetes, donde solo la insulina representaba el 29%; a su vez, el coste medio de la monitorización de la glucosa en sangre fue un 23% más alto con respecto al valor basal. Durante los 6 meses previos al inicio de la insulinoterapia, el coste asociado a la monitorización de la glucemia supuso un 15% del total de los costes directos sanitarios medios; este porcentaje se incrementó al final del estudio, representando un 19% de los costes totales a los 24 meses del inicio del tratamiento con insulina. El porcentaje de pacientes que monitorizaron sus concentraciones de glucosa en sangre aumentó del 79,7 al 97,4% después de 24 meses, mientras que la frecuencia media de monitorización por paciente fue similar (7,0 y 7,1 veces por semana). A su vez, los costes medios asociados con los ingresos hospitalarios representaron el 18% de los costes totales medios al inicio del estudio; estos variaron considerablemente a lo largo del estudio, siendo a expensas de muy pocos pacientes. Después de que el coste medio asociado con los ingresos hospitalarios prácticamente triplicara su valor (de 118€ a 310€) durante los 6 meses que siguieron al inicio de la terapia con insulina, este disminuyó un 68% en los 6 meses siguientes. Tras esta disminución, el coste medio relacionado con los ingresos hospitalarios fue consistente y sustancialmente menor que al inicio del estudio, no representando más del 15% de la media de los costes totales directos por paciente (tabla 4 y fig. 2). La tabla 5 muestra los datos de utilización de recursos por visita.
Utilización de recursos por visita
| Recurso | Al iniciar tratamiento con insulina (n=172) | 0−6 meses (n=172) | 6−12 meses (n=172) | 12−18 meses (n=163) | 18−24 meses (n=152) |
| Visitas al médico/llamadas telefónicas/consultas, n (%) | |||||
| Visita/consulta con MAP | 149 (86,6) | 144 (83,7) | 133 (77,3) | 127 (77,9) | 113 (74,3) |
| Consulta telefónica con MAP | 26 (15,1) | 26 (15,1) | 18 (10,5) | 20 (12,3) | 20 (13,2) |
| Visita a enfermería de atención primaria | 101 (58,7) | 110 (64,0) | 76 (44,2) | 78 (47,9) | 63 (41,4) |
| Consulta telefónica con enfermería de atención primaria | 19 (11,0) | 22 (12,8) | 16 (9,3) | 19 (11,7) | 16 (10,5) |
| Visita/consulta con diabetólogo/endocrinólogo | 103 (59,9) | 101 (58,7) | 95 (55,2) | 86 (52,8) | 82 (53,9) |
| Visita con personal de enfermería especializado | 51 (29,7) | 56 (32,6) | 31 (18,0) | 27 (16,6) | 28 (18,4) |
| Consulta telefónica a personal de enfermería especializado | 1 (0,6) | 2 (1,2) | 0 (0,0) | 1 (0,6) | 3 (2,0) |
| Visita/consulta con nutricionista | 5 (2,9) | 10 (5,8) | 3 (1,7) | 0 (0,0) | 2 (1,3) |
| Visita/consulta con oftalmólogo | 78 (45,3) | 45 (26,2) | 73 (42,4) | 52 (31,9) | 51 (33,6) |
| Visita/consulta con podólogo | 29 (16,9) | 19 (11,0) | 29 (16,9) | 29 (17,8) | 26 (17,1) |
| Hospitalizaciones | |||||
| Número de pacientes ingresados al menos un día, n (%) | 6 (3,5) | 8 (4,7) | 5 (2,9) | 3 (1,8) | 3 (2,0) |
| Total de días de hospitalización, media [DE] | 7,0 [4,4] | 12,5 [11,6] | 6,8 [4,9] | 10,7 [5,9] | 9,7 [5,5] |
| Análisis de laboratorioa | |||||
| Monitorización de glucosa en sangre, n (%) | 137 (79,7) | 159 (92,4) | 161 (93,6) | 156 (95,7) | 148 (97,4) |
| Número de tiras reactivas de glucosa a la semana, media [DE] | 7,0 [7,2] | 8,3 [6,8] | 5,9 [5,4] | 6,4 [5,8] | 7,1 [6,8] |
| Monitorización de glucosa en orina, n (%) | 1 (0,6) | 8 (4,7) | 9 (5,2) | 8 (4,9) | 8 (5,3) |
| Número de tiras reactivas de glucosa en orina a la semana, media [DE] | 1 [–] | 2,5 [4,7] | 3,8 [6,8] | 1,0 [0,96] | 0,5 [0] |
DE: desviación estándar; MAP: médico de atención primaria; n: número de pacientes.
Los datos de monitorización de glucosa en sangre y en orina fueron recogidos en las respectivas visitas y hacen referencia a su utilización durante las cuatro semanas previas.
Los valores basales hacen referencia al período de 6 meses previo al inicio del tratamiento con insulina. Las medias y las DE de la tabla están basadas en los correspondientes datos de los valores no perdidos.
El estudio INSTIGATE proporciona datos sobre los resultados clínicos y los costes directos sanitarios de pacientes con DM2 que inician terapia con insulina como parte de su tratamiento dentro de la práctica clínica habitual. Los datos fueron recogidos de forma prospectiva a lo largo de 2 años contados a partir del comienzo de la terapia con insulina, y retrospectivamente durante 6 meses antes del inicio de la insulinoterapia. Según nuestro conocimiento, este es el primer estudio que trata de determinar los costes directos a medio plazo de pacientes con DM2 que comienzan tratamiento con insulina en España.
Los resultados obtenidos demostraron que el tipo de insulina que se prescribió con mayor frecuencia fue la insulina de acción prolongada/intermedia, seguida de los regímenes de insulina de acción mixta, y juntas representaron al menos el 78% del total de las prescripciones. Estos hallazgos están en la línea de estudios recientes sobre la distribución de terapias con insulina en pacientes con DM2 atendidos en centros de atención primaria en España. Yurgin et al. reflejaron que al 80% de los pacientes se les prescribió insulina de acción intermedia, o la combinación de insulina intermedia y de acción rápida13. Con respecto al control metabólico alcanzado, las concentraciones medias de HbA1c y de glucosa plasmática experimentaron una mejora después de 6 meses de tratamiento con insulina en comparación con los valores al inicio del estudio y se mantuvieron estables hasta la finalización del mismo. No obstante, no se observó una tendencia clara en cuanto al resto de los parámetros clínicos a lo largo de los 2 años de seguimiento. Las asociaciones médicas internacionales recomiendan que los niveles de HbA1c en los pacientes diabéticos se mantengan por debajo del 6,7−7% para disminuir el riesgo de complicaciones a largo plazo14–16. En el presente estudio, la mediana de las concentraciones de HbA1c osciló entre el 7,2 y el 7,4% en el período de seguimiento, con un valor medio ≥7,3%. Estos valores son similares a los obtenidos en estudios anteriores realizados en España, en los que los pacientes con DM2 que tenían niveles medios de HbA1c<7,5% constituían entre el 56 y el 66% de la muestra poblacional17–19.
Desde una perspectiva económica, las estimaciones de los costes de la diabetes en España en el año 2002 oscilaron entre 1.290 y 1.476€ por paciente al año, siendo estos entre 1,5 y 1,7 veces superiores a los de la población española sin diabetes (860€)5. Estudios anteriores han comunicado una amplia gama de estimaciones de los costes sanitarios relacionados con la diabetes junto con un desplazamiento a lo largo del tiempo de los ingresos hospitalarios hacia los medicamentos y las consultas externas. En 1994, Hart et al. obtuvieron un coste anual medio de 63.000 pesetas (alrededor de 379€) por paciente diabético, donde el coste asociado a la asistencia hospitalaria representaba la mayor parte de los costes directos sanitarios (58%), seguido de las visitas a consultas externas (14%), medicamentos antidiabéticos (13%), análisis de laboratorio (10%) y monitorización de glucosa en sangre por parte del paciente (4,7%)20. En el estudio de López-Bastida et al., los costes directos por paciente diabético en las Islas Canarias en el año 1998 fueron de 470€ (sin incluir los medicamentos y las intervenciones asociadas a las complicaciones diabéticas), los cuales representaban un 62% de los costes totales medios21. El estudio CODE-2 comunicó que la media de los costes directos anuales de los pacientes con DM2 (n=1.004) fue de 1.305€ por paciente22. Los antidiabéticos junto con la medicación concomitante (42%), las hospitalizaciones (32%) y las visitas a consultas externas (26%) representaron las mayores partidas. Ballesta et al. observaron costes directos sanitarios tan altos como 2.504€ por paciente con DM2, los cuales suponían un 59% de los costes totales asociados a la DM223.
El presente estudio muestra un incremento del promedio (mediana) de los costes directos del tratamiento de la DM2 en los primeros 6 meses después del comienzo de la insulinoterapia de 659€ (527€) a 1.085€ (694€) por paciente, que disminuyeron a 646€ (531€) por paciente después de 12 meses y a 667€ (539€) por paciente 24 meses después del inicio del tratamiento con insulina. Un análisis retrospectivo de cohortes en pacientes estadounidenses con DM2 que iniciaron tratamiento con insulina entre 1997 y 2000 mostró hallazgos similares24. En el citado estudio, Rosenblum et al. comunicaron un incremento inicial (en torno al 10%) de los gastos sanitarios al inicio de la terapia con insulina, seguido de una disminución significativa (de alrededor del 40%) en los gastos sanitarios totales 9 meses después. El inicio de la terapia con insulina dio lugar a un cambio en los principales contribuyentes a los costes directos en España de las consultas con médicos de atención primaria/especialistas, ADO e ingresos hospitalarios, representando respectivamente, el 37, 24 y 18 del promedio de los costes directos al inicio del estudio, hacia la insulina y la monitorización de la glucosa en sangre, representando un 48% del total del coste por paciente al final del período de observación.
Al inicio del estudio, cuando los pacientes estaban siendo tratados únicamente con ADO, el porcentaje de pacientes que monitorizaba su glucemia era del 79%. Asimismo, el porcentaje de pacientes y la frecuencia de utilización semanal de las tiras reactivas al inicio del estudio en comparación con el período que va de 0 a 6 meses, presentaron un leve incremento (79,7 vs. 92,4% y 7,0 [7,2] vs. 8,3 [6,8]), respectivamente. Esta diferencia relativamente pequeña puede deberse al hecho de que el régimen de insulina utilizado con mayor frecuencia al inicio del tratamiento con insulina en esta muestra de pacientes fue insulina de acción prolongada/intermedia solamente (67,4%). En el estudio realizado por Costa y Huguet en Tarragona en 199425, el porcentaje de pacientes que realizaba algún tipo de automonitorización era del 52%, siendo el 47% los que realizaban determinaciones en sangre capilar. En nuestro estudio, de carácter no intervencionista, los datos recogidos se corresponden con una muestra de pacientes con DM2 en el momento previo al inicio de la insulinoterapia. Diferentes aspectos han podido contribuir a este porcentaje más elevado de monitorización de la glucemia. Se trata de una población mal controlada al inicio del tratamiento con insulina (niveles de HbA1c de 9,0% [2,2]), por lo que existe una decisión terapéutica de progresar a insulinoterapia. A su vez, no podemos descartar que durante los meses previos a la insulinización se intentara reforzar la necesidad de mejorar el control glucémico y por lo tanto, la automonitorización. En lo relativo a la frecuencia de utilización semanal de tiras reactivas observada en el estudio INSTIGATE, las recomendaciones realizadas por la Sociedad Española de Diabetes26 con respecto a la medición de la glucemia capilar en personas con DM2 tratadas con hipoglucemiantes orales, en función del tipo de fármacos y si el control es estable o no, varía entre la no necesidad de monitorización o la realización de un control diario, lo que se aproximaría a nuestra observación. Al inicio del estudio, los costes asociados con la asistencia especializada para el control glucémico se incrementaron en comparación con el período de 0 a 6 meses (108 vs. 147€) y se redujeron posteriormente, probablemente debido a que, una vez establecida una dosis adecuada de insulina, los pacientes necesitaron menos asistencia especializada y, consecuentemente, los costes disminuyeron (tabla 4). Tras un incremento (de 118 a 310€) en los 6 meses que siguieron al inicio de la terapia con insulina, el promedio de costes asociados a los ingresos hospitalarios disminuyó a lo largo del estudio (76€ a los 24 meses). Esto puede deberse a que, en general, pocos pacientes fueron hospitalizados (6 al inicio del estudio, 8 en el período de 0-6 meses y 3 en el período de 18-24 meses, respectivamente) y a que, en comparación con el inicio del estudio, se observó un pequeño aumento de la incidencia de hospitalizaciones, junto a una mayor duración de la media de estancia hospitalaria (7 y 12,5 días, respectivamente) en los 6 meses siguientes, la cual disminuyó a 9,7 días al final del período del estudio. No están claras otras posibles razones que expliquen el aumento de los costes relacionados con las hospitalizaciones a corto plazo, pero podría atribuirse a la falta de cumplimiento del tratamiento, a las comorbilidades, o a la existencia de un período en el que los pacientes y los médicos tratan de ajustar los regímenes individuales de insulina, momento en el que es más probable que tengan lugar episodios de hipoglucemia.
El estudio presenta varias limitaciones. En primer lugar, los centros participantes en el estudio no fueron seleccionados según un procedimiento de muestreo aleatorio. Se procedió a incluir una muestra adecuada de investigadores de centros de atención primaria y especializada con un alto número de pacientes con DM2 que iniciaban la insulinoterapia. Es posible que esto pueda haber introducido un sesgo, ya que la selección incluyó un subconjunto específico de todos los posibles investigadores. En segundo lugar, de los 224 pacientes inicialmente admitidos en este estudio, 52 (23,2%) fueron excluidos del análisis a causa de un período de seguimiento inferior a los 12 meses y debido a que la información relativa a los valores al inicio del estudio estaba disponible únicamente en 35 de estos 52 pacientes. Sin embargo, no hemos encontrado nada que indique que los pacientes excluidos difieran de aquellos incluidos en el análisis. En tercer lugar, dado que los cuestionarios sobre la utilización de recursos proporcionaban información insuficiente como para asignar códigos grupales relacionados con los diagnósticos a las estancias hospitalarias, los costes de las hospitalizaciones relacionadas con la diabetes se estimaron en función de los costes por día de estancia en una unidad de endocrinología y cuidados intensivos o en urgencias, según el caso. Es más, los costes directos asociados a la diabetes pueden haberse infravalorado. Puesto que no se recogió información directamente de los pacientes en relación con el consumo de recursos durante el estudio, es posible que los recursos médicos directos utilizados no se hayan capturado en su totalidad. Además, es importante mencionar que los datos del período previo al comienzo de la terapia con insulina fueron capturados de forma retrospectiva al inicio del estudio y ello puede haber contribuido a la infraestimación de la utilización de recursos sanitarios.
A pesar de que el impacto económico global de la utilización de insulina en pacientes con DM2 sea ya conocido, debería confirmarse en estudios de coste de la enfermedad con períodos de seguimiento más largos; nosotros hemos observado un incremento en el coste medio de 24€ cuando se comparan individualmente los costes al inicio del estudio con los observados al finalizar el mismo. Los pacientes admitidos en el estudio INSTIGATE en España que iniciaron tratamiento con insulina mostraron una mejora del control glucémico en relación con los niveles basales, que se mantuvo estable hasta la finalización del estudio. Queda por determinar si la mejora del control glucémico después del inicio de la insulinización observada en el estudio INSTIGATE podría retrasar la progresión de la DM2, disminuyendo el riesgo de desarrollar complicaciones relacionadas con la diabetes y reduciendo la utilización de recursos sanitarios. Son necesarios más estudios que investiguen los beneficios clínicos y económicos potenciales a largo plazo asociados con el inicio del régimen terapéutico con insulina en pacientes con DM2.
ConclusionesEl estudio INSTIGATE aporta datos detallados y de actualidad sobre los resultados clínicos y económicos de los primeros 24 meses de la terapia con insulina en pacientes con DM2 en la práctica clínica habitual en España. Ciertos parámetros clínicos (incluyendo la HbA1c) experimentaron una mejoría poco después del comienzo de la terapia con insulina (6 meses). Después de un incremento a los 6 meses, los costes directos sanitarios relacionados con la diabetes regresaron a los niveles observados en el período de 6 meses que precedió al comienzo de la terapia con insulina. A los 24 meses, los costes de insulina/ADO, medicina general/especializada y monitorización de la glucosa en sangre representaron el 41, 26 y 19%, respectivamente, de los costes totales. El coste asociado a la monitorización de la glucemia se incrementó del 15% en los 6 meses anteriores al inicio del tratamiento con insulina, al 19% del total de los costes directos sanitarios medios al final del período de estudio. Este estudio presenta varias limitaciones. Los centros participantes en el estudio no fueron seleccionados en base a un procedimiento de muestreo aleatorio, lo cual pudo haber introducido un sesgo de selección, al incluir un subconjunto específico de todos los posibles investigadores que contaban con un alto número de pacientes con DM2 que iniciaban insulinoterapia. A su vez, un 23,2% de los pacientes inicialmente incluidos en el estudio fueron excluidos del análisis a causa de un período de seguimiento inferior a 12 meses y debido a que la información relativa a los valores al inicio del estudio no estaba disponible para todos los pacientes: no obstante, no se observaron diferencias entre los pacientes excluidos del análisis de aquellos incluidos en el mismo.
Conflicto de interesesTatiana Dilla, Claudia Nicolay, María Álvarez y Jesús Reviriego son empleados de Eli Lilly & Co.
Los autores agradecen a la Dra. Mónica Merito (Kendle GmbH, Alemania) su trabajo y apoyo en la redacción médica. El estudio INSTGATE ha sido financiado por Eli Lilly & Co y apoyado por Amylin Pharmaceuticals.
Los resultados preliminares de España fueron presentados en forma de póster en la 45ª Annual Meeting of the European Association for the Study of Diabetes (EASD), 2009, Viena, Austria, y en el 12° congreso anual europeo International Society for Pharmacoeconomics and Outcomes Research (ISPOR), 2009, París, Francia.