Se presenta el caso de una mujer de 40años sin antecedentes de interés que revisamos por hiperparatiroidismo primario asintomático. No se evidenció hallazgo patológico en la palpación de la glándula tiroides ni cadenas adenopáticas cervicales.
En el estudio analítico destacaban cifras de calcio de 11,8mg/dl (valores normales [VN] 8,5-10,5mg/dl), paratohormona intacta (PTH) 169pg/ml (VN 15-69pg/ml) y calciuria de 342mg/24h. En la densitometría ósea (DEXA) se evidenció un T score de –2,1 en la columna lumbar y de –0,5 en la cabeza femoral.
En el estudio de localización prequirúrgico se objetivaron imágenes compatibles con adenoma de paratiroides inferior izquierda e inferior derecha (gammagrafía-sestaMIBI) y bocio multinodular con 2 lesiones nodulares hipoecogénicas en el lóbulo tiroideo izquierdo de 5 y 7mm respectivamente y una lesión nodular hipoecogénica de 4mm en el lóbulo tiroideo derecho sugestivas de benignidad y 2 lesiones hipoecogénicas de 6mm de localización posterior sugestivas de naturaleza paratiroidea (ecografía tiroidea).
Se realizó exploración quirúrgica de las 4 glándulas paratiroides mediante cervicotomía de Kocher y tiroidectomía subtotal junto con extirpación de adenoma paratiroideo inferior izquierdo, inferior derecho y otro posible superior derecho. El estudio anatomopatológico confirmó hiperplasia de paratiroides, bocio nodular coloide y tiroiditis linfocitaria crónica. Tras la intervención, las cifras de calcio y PTH se normalizaron.
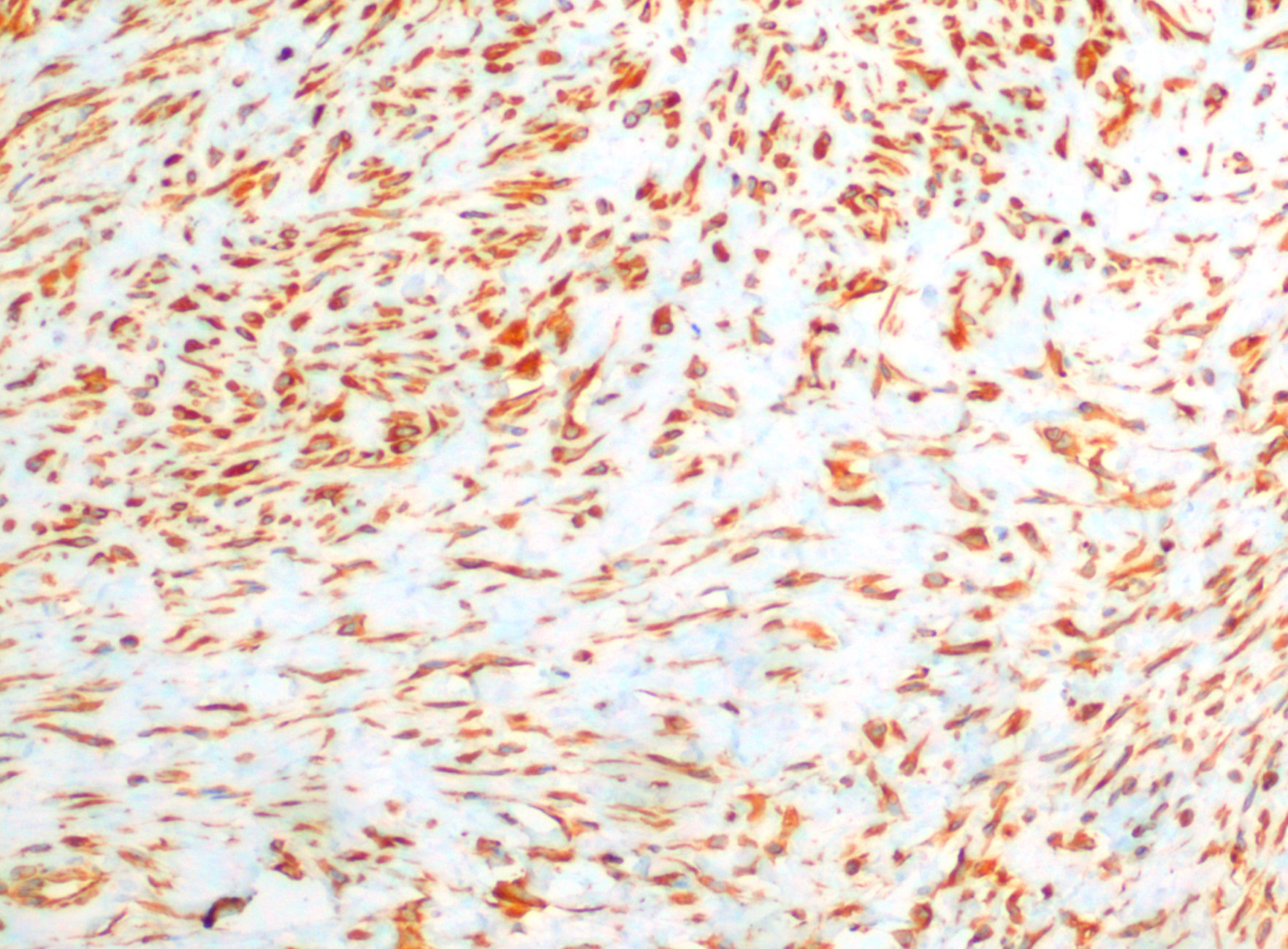
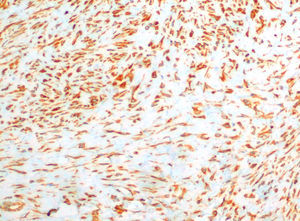
En la revisión posquirúrgica, por síntomas de disfagia, se practicó ecografía cervical que objetivó formación nodular hipoecogénica a nivel posterior y caudal al lóbulo tiroideo izquierdo, con dimensiones de 14×11×14mm de diámetro transversal, anteroposterior y longitudinal, respectivamente, que podía corresponder a tejido tiroideo o paratiroideo. Se realizó punción-aspiración por aguja fina guiada por ecografía cervical (eco-PAAF) sin obtener material suficiente para el diagnóstico. Se programó otra eco-PAAF con el resultado de fibras de músculo estriado, fibroblastos y escasas células foliculares, considerándose de nuevo como no diagnóstica. Así, se programó una tercera eco-PAAF, donde se apreciaron células de carácter fusiforme y con citoplasmas amplios, sobre fondo atigrado proteináceo, con diagnóstico citológico de fibromatosis músculo-aponeurótica o fascitis nodular (FN). El estudio de imagen se completó mediante tomografía computarizada (TC) cérvico-torácica que evidenció tumoración isodensa de 23×23×27mm localizada entre la inserción distal de la musculatura infrahiodea izquierda con la que no guardaba plano de separación y reborde anteroinferior de lóbulo tiroideo inferior. La lesión mostraba contornos bien definidos, sin calcio, grasa ni realce significativo con contraste de carácter inespecífico. Tras sesión conjunta con Cirugía Endocrina se decidió la extirpación mediante cervicotomía, realizándose sin complicaciones. Macroscópicamente se describió como fragmento irregular de tejido de consistencia elástica con un volumen aproximado de 2cc. En el examen microscópico se objetivó una lesión mesenquimal constituida por proliferación de fibroblastos sin atipia nuclear, dispuestos de forma fusocelular en estroma mixoide y entre fascias musculares, compatible con FN. El estudio inmunohistoquímico practicado fue positivo para vimentina (fig. 1).
A los 6meses postintervención, y mediante ecografía cervical de control, se evidenció recidiva de la lesión sobre el lecho quirúrgico de 22×22mm sin ocasionar sintomatología compresiva. Dada la estabilidad de tamaño, tras 18meses de seguimiento posquirúrgico se ha optado por manejo conservador y seguimiento ecográfico periódico.
La descripción de FN en el lecho tiroideo y en relación con cirugía tiroidea/paratiroidea es excepcional y no ha sido publicado hasta la fecha. La FN, también conocida como fibromatosis pseudosarcomatosa, fascitis proliferativa o pseudosarcomatosa, es un tumor benigno derivado del tejido fibroso, descrito por Konwaler et al. en 19551. Suele presentarse como tumoración única, redondeada, localizada a nivel subcutáneo. Sin embargo, puede aparecer en la dermis, la fascia profunda y el músculo esquelético, e incluso se han descrito casos a nivel intravascular, adyacentes al cráneo, intraarticular y envolviendo la superficie serosa del intestino delgado, la vejiga y la vesícula biliar2,3. El sitio más frecuente de aparición es en extremidades superiores, concretamente en la cara volar del antebrazo (46% de los casos), seguido del tronco (20%), la cabeza y el cuello (18%) y las extremidades inferiores (15%)3,4. Ocurre preferentemente en pacientes entre 20 y 40años de edad, aunque se han descrito casos de aparición en edades extremas de la vida5.
La etiología es incierta. Aunque en ocasiones muestra clara asociación con trauma reciente, mayoritariamente no existe este antecedente. Recientemente, anomalías cromosómicas clonales se han documentado en un pequeño número de casos, sugiriendo que pueda representar un tumor miofibroblástico5. El hallazgo de este en el lugar de la picadura de una garrapata que contenía ácido ribonucleico específico de Borellia afzetii orienta a una posible etiología infecciosa6,7. Por la presencia de receptores estrogénicos en las células tumorales, se propone que el embarazo podría inducir cambios proliferativos en los fibroblastos7, constituyendo un factor de riesgo para su desarrollo.
Clínicamente aparece como tumoración firme, de rápido crecimiento, dura y circunscrita, aunque no encapsulada y generalmente indolora. El tamaño no suele exceder los 4cm de diámetro máximo al diagnóstico. No presenta características radiológicas específicas, evidenciándose en la TC como lesión hiperdensa, homogénea, y en resonancia magnética nuclear como lesión hiperintensa en T2.
La PAAF puede ser útil como primera aproximación diagnóstica. Debido a la necesidad de descartar lesión sarcomatosa, se recomienda su extirpación y el estudio histológico7,8. Las características citológicas más llamativas son la presencia de células fusiformes, de citoplasmas amplios y aspecto claro, irregularidades nucleares, nucléolos inconspicuos y figuras de mitosis, inmersas en un fondo hemático, estroma mixoide y proteináceo celular. Además, se suman algunos linfocitos, células polimorfonucleares y macrófagos entre las células fusiformes agrupadas en forma de S. En ocasiones están presentes indicadores histológicos característicos de tumores malignos, tales como la atipia celular, alto grado de celularidad y mitosis, patrón infiltrante de crecimiento y necrosis que con frecuencia conllevan a errores en la interpretación y permiten incluir la FN en el grupo de lesiones pseudosarcomatosas6-9. El estudio inmunohistoquímico es fundamental para establecer el diagnóstico diferencial con estas y con tumores malignos como fibrosarcoma, fibrohistiocitoma maligno, neurofibrosarcoma y dermatofibroma mixoide protuberans8,9. Así, en la FN existe negatividad para CD-34, que descarta origen sarcomatoso, junto a negatividad para proteína S-100, caldesmina, desmina, tripsina, factorviii y HLA-DR, existiendo positividad para la vimentina y la actina del músculo liso9.
El tratamiento de elección es la extirpación quirúrgica local, observándose una tasa de recurrencia del 7% aun siendo una entidad benigna, por lo que el seguimiento clínico y ecográfico es necesario10.