El diagnóstico precoz de las complicaciones crónicas de la diabetes mellitus permite reducir la progresión de las mismas y, por tanto, mejorar la calidad de vida y disminuir la mortalidad cardiovascular.
ObjetivosEvaluar la eficiencia de una unidad de detección de complicaciones crónicas de la diabetes y analizar la incidencia y prevalencia de las mismas en una muestra de pacientes de nuestra área de referencia.
Material y métodosEstudio transversal en el que se realizó un despistaje de todas las complicaciones de la diabetes a pacientes de entre 18 y 80 años con diabetes mellitus tipo 1 o 2 diagnosticadas más de 6 meses antes. Se midieron variables antropométricas y se recogieron datos sobre el tratamiento farmacológico y el último perfil lipídico.
ResultadosSe incluyeron 460 pacientes. La prevalencia de complicaciones crónicas fue del 57%. La incidencia fue de un 35,4%. Un 42% de los pacientes presentaron una hemoglobina glucosilada ≤7%, un 20% de pacientes presentaron niveles de presión arterial inferiores a 130/80mmHg y un 46% presentaron niveles de LDL colesterol <2,59mmol/L. Los pacientes con complicaciones nuevas presentaron una edad más avanzada, mayor IMC, mayor perímetro de cadera y valores más elevados de presión arterial sistólica, así como un mayor consumo de fármacos hipotensores.
ConclusiónLa creación de una unidad de detección de complicaciones crónicas de la diabetes permite detectar micro o macroangiopatía en una sola visita anual, aumentando el cumplimiento de visitas, y en consecuencia establecer las medidas preventivas para su progresión.
Early diagnosis of diabetes mellitus complications reduces their progression and therefore improves quality of life and decreases cardiovascular mortality.
ObjectivesTo evaluate the efficiency of a unit for detection of chronic complications of diabetes, and to analyze the incidence and prevalence of complications in a sample of patients from our area of interest and concern.
MethodsA cross-sectional study performing routine screening of all diabetes complications in patients aged 18-80 years diagnosed with type 1 or type 2 diabetes mellitus at least 6 months before. Anthropometric variables were measured and data on drug treatment and the most recent lipid profile were collected.
Results460 patients were included in the study. The prevalence and incidence rates of chronic complications of diabetes were 57% and 35.4% respectively. Glycosylated hemoglobin values ≤ 7% were found in 42% of patients, blood pressure levels below 130/80mmHg in 20% of patients, and LDL cholesterol levels less than 2.59 mmol/L in 46% of patients. Patients with new complications were older and had higher BMI and hip circumference values, as well as higher systolic blood pressure levels and greater use of antihypertensive drugs.
ConclusionA unit for routine screening of chronic complications of diabetes would allow for detection of macroangiopathy and microangiopathy in a single annual visit, increasing visit compliance, and for implementation of measures to prevent its progression.
La calidad de vida de las personas con diabetes está determinada por la evolución de las complicaciones crónicas micro y macrovasculares1. Las de origen microvascular (retinopatía, nefropatía y neuropatía) causan discapacidad y pérdida de la calidad de vida, mientras que las de origen macrovascular son la causa de muerte en un 80% de los pacientes con diabetes mellitus de tipo 2 (DM2).
Desde el estudio United Kingdom Prospective Diabetes Study (UKPDS) se acepta que el 50% de los pacientes con DM2 presentan complicaciones micro y macrovasculares en el momento del diagnóstico2. Sin embargo, en los últimos años ha habido cambios importantes en el diagnóstico y seguimiento de estos pacientes. Así, estudios transversales poblacionales en Cataluña demuestran que este porcentaje podría ser menor en cuanto a las complicaciones microvasculares: retinopatía 12%, microalbuminuria 16%3.
Según las recomendaciones actuales de la American Diabetes Association (ADA), se debe efectuar una evaluación sobre la presencia de macro y microangiopatía en todos los pacientes con DM2 en el momento del diagnóstico, así como en todos los pacientes con diabetes mellitus de tipo 1 (DM1) de más de 5 años de evolución desde el diagnóstico. Habitualmente, el paciente con diabetes debe desplazarse por las diferentes consultas del hospital, laboratorio, centros de atención primaria, etc., con el fin de efectuar dichas exploraciones. Como consecuencia, se aumenta el riesgo de incumplimiento de visitas y, por tanto, también aumenta la probabilidad de infradiagnóstico de las complicaciones crónicas relacionadas con la diabetes y de otros factores de riesgo cardiovascular. Diferentes estudios han demostrado que la detección precoz de la micro y macroangiopatía permite disminuir la progresión de la misma y, por tanto, mejorar la calidad de vida de los pacientes con diabetes, así como disminuir la mortalidad de origen cardiovascular.
Por este motivo nos planteamos un estudio que evalúe la eficiencia de una unidad de detección de complicaciones crónicas de la diabetes en la cual, en una sola visita, sea posible realizar un cribaje completo de estas enfermedades.
Pacientes y métodosPacientesSe realizó un estudio de cohortes para determinar la prevalencia e incidencia de las complicaciones crónicas de la diabetes y los factores de riesgo cardiovascular en los pacientes diagnosticados de diabetes de nuestra área de referencia (132.000 habitantes).
Los criterios de inclusión fueron pacientes entre 18 y 80 años con diagnóstico de DM1 o DM2 con más de 6 meses de evolución, procedentes de los centros de atención primaria de referencia o de consultas externas de nuestro hospital. Se excluyeron pacientes con edad inferior a 18 años. El protocolo del estudio fue aprobado por el Comité Ético del hospital.
Los pacientes que cumplían criterios de inclusión fueron derivados al Hospital de Día de Endocrinología entre febrero de 2010 y septiembre de 2011 y fueron evaluados por un endocrinólogo y una enfermera.
Se recogieron datos sobre edad, género, año del diagnóstico de la diabetes, tipo de diabetes, datos antropométricos: peso, talla, índice de masa corporal (IMC), perímetro de cadera (medición a nivel de la parte más ancha de ambos glúteos) y perímetro abdominal (medición realizada en el punto medio entre la última costilla y la cresta ilíaca).
MedicionesSe determinó la presión arterial utilizando un método estandarizado. Se realizó siempre por el mismo explorador después de que el participante hubiera reposado durante 10min sentado en una habitación tranquilo. Se determinó en el brazo izquierdo con el codo flexionado a nivel del corazón, utilizando un esfigmomanómetro OMRON M6 (HEM-7001-E). Se obtuvieron 3 lecturas consecutivas y para el análisis se utilizó la media de las 2 últimas lecturas.
Se registró el último perfil lipídico realizado tras 12h de ayunas: triglicéridos, colesterol total, colesterol HDL, colesterol LDL. La concentración de triglicéridos y colesterol HDL se determinó mediante espectrofotometría de absorción molecular (método enzimático). La concentración de colesterol total se determinó mediante espectrofotometría de absorción molecular (método de la esterasa/colesterol oxidasa/peroxidasa). Las concentraciones de LDL se calcularon utilizando la fórmula de Friedewald si la cifra de triglicéridos era inferior a 4,6mmol/L.
Se interrogó también sobre el consumo de tabaco.
Se realizó un registro de fármacos antiagregantes, hipolipemiantes, hipotensores, hipoglucemiantes e insulina (número de inyecciones/día y dosis diaria total).
Para la medición de la hemoglobina glucosilada (Hba1c) se utilizó un aparato DCA 2000.
ExploracionesEl diagnóstico de retinopatía diabética fue establecido el mismo día de las exploraciones mediante realización de un fondo de ojo por un oftalmólogo experto en retinopatía diabética integrado en la unidad.
Para la evaluación de nefropatía diabética se utilizó el cociente albúmina/creatinina en una primera determinación con confirmación en una segunda determinación 3 meses después. La ausencia de nefropatía fue definida como normoalbuminuria (cociente albúmina/creatinina <30mg/g) y la nefropatía incipiente fue definida como la presencia de microalbuminuria (cociente albúmina/creatinina 30-299mg/g). Definimos nefropatía establecida como la presencia de macroalbuminuria (cociente albúmina/creatinina >300mg/g).
Para la evaluación de la neuropatía se interrogó sobre síntomas sugestivos de neuropatía (pérdida de sensibilidad en las extremidades inferiores, parestesias, disestesias). Se determinó la percepción de vibración con diapasón de 128Hz y la sensación de presión de un monofilamento de 10g en la cara distal plantar de ambos dedos gordos del pie y las articulaciones metatarsianas. Se consideró diagnóstico de neuropatía diabética la alteración de 2 o más de los 3 ítems evaluados.
Para el cribaje de vasculopatía periférica se interrogó sobre la presencia de claudicación intermitente y se determinó el índice tobillo-brazo mediante doppler bidireccional de extremidades inferiores. Se consideró diagnóstico de vasculopatía periférica la presencia de claudicación intermitente y/o un índice tobillo-brazo <0,9 o >1,3.
En todos los pacientes se interrogó sobre antecedentes de úlceras o de amputación.
Se recogieron datos sobre antecedentes de eventos cardiovasculares mayores (infarto agudo de miocardio, antecedentes de revascularización miocárdica, angioplastia, accidente vascular cerebral, accidente isquémico transitorio). A todos los pacientes sin antecedentes de enfermedad cardiovascular se les interrogó sobre posibles síntomas sugestivos de isquemia cardíaca y se les practicó un electrocardiograma basal. Los pacientes con síntomas y alteraciones en el electrocardiograma sugestivos de cardiopatía isquémica fueron evaluados por un cardiólogo.
Se definió prevalencia como la presencia ya conocida de alguna complicación micro o macrovascular en el momento de la evaluación por el endocrinólogo. Se definió incidencia como el diagnóstico nuevo de cualquier complicación micro o macrovascular.
Definimos hipertensión arterial como la presencia de tensión arterial sistólica (TAS) >130mmHg y/o tensión arterial diastólica (TAD) >80mmHg o el uso de fármacos hipotensores.
Definimos hipercolesterolemia como el uso de fármacos hipolipemiantes o la concentración sérica de un colesterol total >5,17 mmol/L, triglicéridos >3,88mmol/L, HDL colesterol <1,29mmol/L en mujeres o <1,16mmol/L en varones o LDL colesterol >2,59mmol/L.
Análisis estadísticoSe utilizó la prueba de la t de Student para la comparación de medias y la prueba de la Chi-cuadrado para el análisis de las variables categóricas, así como el test de la U de Mann-Whitney para aquellas variables que no siguieran una distribución normal. Para el análisis de los resultados se empleó el programa estadístico SPSS, versión 15.0 para Windows.
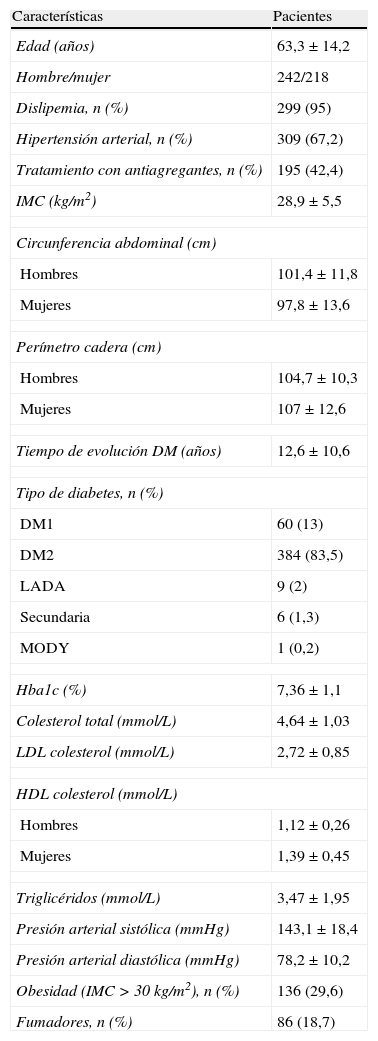
ResultadosSe incluyeron 460 pacientes visitados en el Hospital de Día de Endocrinología entre febrero de 2010 y septiembre de 2011. Las características demográficas, antropométricas y clínicas de la diabetes se muestran en la tabla 1.
Características demográficas, antropométricas y clínicas
| Características | Pacientes |
| Edad (años) | 63,3±14,2 |
| Hombre/mujer | 242/218 |
| Dislipemia, n (%) | 299 (95) |
| Hipertensión arterial, n (%) | 309 (67,2) |
| Tratamiento con antiagregantes, n (%) | 195 (42,4) |
| IMC (kg/m2) | 28,9±5,5 |
| Circunferencia abdominal (cm) | |
| Hombres | 101,4±11,8 |
| Mujeres | 97,8±13,6 |
| Perímetro cadera (cm) | |
| Hombres | 104,7±10,3 |
| Mujeres | 107±12,6 |
| Tiempo de evolución DM (años) | 12,6±10,6 |
| Tipo de diabetes, n (%) | |
| DM1 | 60 (13) |
| DM2 | 384 (83,5) |
| LADA | 9 (2) |
| Secundaria | 6 (1,3) |
| MODY | 1 (0,2) |
| Hba1c (%) | 7,36±1,1 |
| Colesterol total (mmol/L) | 4,64±1,03 |
| LDL colesterol (mmol/L) | 2,72±0,85 |
| HDL colesterol (mmol/L) | |
| Hombres | 1,12±0,26 |
| Mujeres | 1,39±0,45 |
| Triglicéridos (mmol/L) | 3,47±1,95 |
| Presión arterial sistólica (mmHg) | 143,1±18,4 |
| Presión arterial diastólica (mmHg) | 78,2±10,2 |
| Obesidad (IMC>30kg/m2), n (%) | 136 (29,6) |
| Fumadores, n (%) | 86 (18,7) |
Unidades expresadas en media ± desviación estándar salvo cuando se indique lo contrario.
En cuanto al grado de control metabólico y de los factores de riesgo cardiovascular, un 42% de los pacientes presentaron una hemoglobina glucosilada (HbA1c) ≤7%, un 20% de los pacientes presentaron niveles de presión arterial inferiores a 130/80mmHg y un 46% presentaron niveles de LDL colesterol <2,59 mmol/L. Un 45% de los pacientes presentaron un control óptimo de más de 2 factores de riesgo cardiovascular.
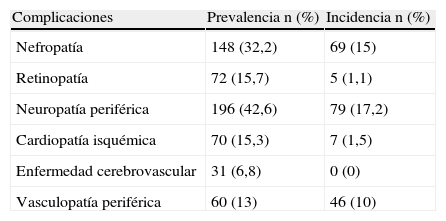
La prevalencia de complicaciones crónicas, considerada como la presencia de una o más complicaciones en el momento de la visita, fue de un 57%. Las complicaciones más frecuentes fueron la neuropatía periférica y la nefropatía.
En cuanto a la incidencia de complicaciones crónicas, 163 pacientes (35,4%) presentaron alguna complicación no conocida, la más frecuente fue la neuropatía periférica, seguida de la nefropatía. Un 27,6% de los pacientes presentaron al menos una complicación no diagnosticada previamente, un 6,3% presentaron 2 complicaciones no diagnosticadas y un 1,5% presentaron 3 complicaciones no diagnosticadas.
En la tabla 2 se muestra la relación entre las complicaciones crónicas ya conocidas y las diagnosticadas de novo.
Prevalencia e incidencia de complicaciones de la diabetes
| Complicaciones | Prevalencia n (%) | Incidencia n (%) |
| Nefropatía | 148 (32,2) | 69 (15) |
| Retinopatía | 72 (15,7) | 5 (1,1) |
| Neuropatía periférica | 196 (42,6) | 79 (17,2) |
| Cardiopatía isquémica | 70 (15,3) | 7 (1,5) |
| Enfermedad cerebrovascular | 31 (6,8) | 0 (0) |
| Vasculopatía periférica | 60 (13) | 46 (10) |
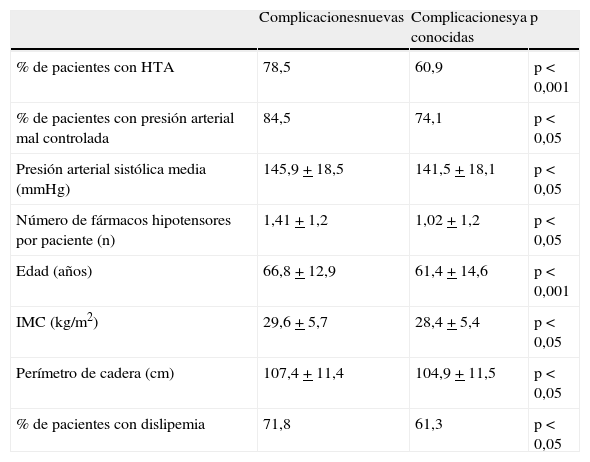
Cuando comparamos los pacientes que presentaron complicaciones nuevas con los que presentaron complicaciones ya conocidas (tabla 3) observamos que los pacientes a los que se diagnosticó alguna complicación nueva presentaron una edad más avanzada (61,4+14,6 años respecto a 66,8+12,9 años, p<0,001), mayor IMC (28,4+5,4kg/m2 respecto a 29,6+5,7kg/m2, p<0,05), mayor perímetro de cadera (104,9+11,5cm respecto a 107,4+11,4cm, p<0,05) y valores más elevados de presión arterial sistólica (141,5 + 18,1mmHg respecto a 145,9+18,5mmHg, p<0,05), así como un mayor consumo de fármacos hipotensores (1,02+1,2 fármacos respecto a 1,41+1,2 fármacos, p<0,05).
Diferencias entre los pacientes con diagnóstico de complicaciones nuevas y los pacientes con complicaciones ya diagnosticadas
| Complicacionesnuevas | Complicacionesya conocidas | p | |
| % de pacientes con HTA | 78,5 | 60,9 | p<0,001 |
| % de pacientes con presión arterial mal controlada | 84,5 | 74,1 | p<0,05 |
| Presión arterial sistólica media (mmHg) | 145,9+18,5 | 141,5+18,1 | p<0,05 |
| Número de fármacos hipotensores por paciente (n) | 1,41+1,2 | 1,02+1,2 | p<0,05 |
| Edad (años) | 66,8+12,9 | 61,4+14,6 | p<0,001 |
| IMC (kg/m2) | 29,6+5,7 | 28,4+5,4 | p<0,05 |
| Perímetro de cadera (cm) | 107,4+11,4 | 104,9+11,5 | p<0,05 |
| % de pacientes con dislipemia | 71,8 | 61,3 | p<0,05 |
Un 84,5% de los pacientes que presentaron alguna complicación nueva tenían cifras de TA>130/80mmHg frente a un 74,1% en el grupo de pacientes con complicaciones ya conocidas (p<0,05). Asimismo, se detectó un 78,5% de pacientes con hipertensión arterial en el grupo de pacientes con complicaciones diagnosticadas de novo frente a un 60,9% en el grupo de pacientes con complicaciones ya conocidas (p<0,001).
Un 71,8% de los pacientes que presentaron alguna complicación nueva estaban diagnosticados de dislipemia frente a un 61,3% en el grupo con complicaciones ya conocidas (p<0,05).
En el análisis de regresión logística se observó que la edad es la variable que más influye en el riesgo de aparición de complicaciones nuevas de la diabetes (Odds ratio, 1,03; 95% IC, 1,01-1,05; p<0,001).
DiscusiónEn nuestra serie de pacientes con diabetes un 57% de los pacientes presentan una o más complicaciones relacionadas con la diabetes. Estos datos concuerdan con los hallados en el estudio UKPDS en el cual un 50% de los pacientes con DM2 presentaron complicaciones micro o macrovasculares en el momento del diagnóstico, aunque debemos destacar que el tiempo de evolución medio de la diabetes en nuestra serie de pacientes fue de 12,6 años.
Estudios realizados en España sobre la prevalencia de complicaciones crónicas de la diabetes han observado una prevalencia de retinopatía diabética de entre el 15 y 50%, de microalbuminuria del 23%, macroalbuminuria del 5%, neuropatía periférica del 24%, cardiopatía isquémica entre el 10 y 25% y enfermedad cerebrovascular entre el 5 y 15%4.
En nuestra serie la prevalencia de neuropatía y nefropatía es mayor que la descrita en los anteriores estudios, siendo la prevalencia de retinopatía, cardiopatía isquémica y vasculopatía similares.
Debemos destacar que un 35,4% de los pacientes de nuestra serie presentaron alguna complicación no diagnosticada previamente. La incidencia más frecuente fue de nefropatía y de polineuropatía periférica (15 y 17,2% respectivamente). Estas cifras sugieren que probablemente en el seguimiento habitual del paciente con diabetes estas complicaciones están infradiagnosticadas ya que son muy superiores a la incidencia anual observada en estudios prospectivos con un gran número de pacientes. Es necesario, por tanto, incidir tanto a nivel de la atención primaria como de la especializada en la importancia del despistaje de las complicaciones para evitar un retraso diagnóstico y un peor pronóstico de las mismas.
Según nuestra serie, los pacientes que presentan edad avanzada, obesidad e hipertensión arterial tienen mayor riesgo de presentar alguna complicación nueva, siendo la edad la variable que más influye sobre el riesgo de desarrollar una complicación relacionada con la diabetes.
En cuanto al control de los factores de riesgo cardiovascular, solamente un 20% de los pacientes presentaron cifras de presión arterial <130/80mmHg y un 46% niveles de LDL <2,59mmol/L. Nuevamente, estos resultados ponen de manifiesto la gran diferencia entre los objetivos de control recomendados en las guías de práctica clínica y los observados en la práctica habitual. En esta situación es especialmente relevante no restar importancia a los valores de presión arterial y de lípidos, no demorar el inicio o la intensificación del tratamiento y evitar la inercia terapéutica. Un estudio realizado sobre una cohorte de 343 pacientes diabéticos con un seguimiento a 4 años demostró una mejora en el control de la presión arterial y el perfil lipídico con la intensificación del tratamiento5. También en este sentido, el estudio Multifactorial Intervention and Cardiovascular Disease in patients with Type 2 Diabetes (Steno-2) puso de manifiesto que un abordaje multifactorial del conjunto de factores de riesgo cardiovascular es capaz de reducir la incidencia de complicaciones micro y macrovasculares en más del 50%6 y la mortalidad de causa cardiovascular6,7.
De manera independiente, también se ha demostrado que reducir la presión arterial sistólica por debajo de 140mmHg y la diastólica por debajo de 80mmHg en individuos con diabetes disminuye el número de episodios de enfermedad cardiovascular e ictus y también disminuye la incidencia de neuropatía8,9.
Por otro lado, varios ensayos clínicos han demostrado los efectos beneficiosos del tratamiento farmacológico hipolipemiante sobre la evolución de la enfermedad cardiovascular en individuos con enfermedad coronaria y también para la prevención primaria de enfermedad cardiovascular. Los análisis de los subgrupos diabéticos de ensayos más grandes10–14 y de aquellos realizados específicamente en individuos con diabetes15,16 han demostrado una utilidad significativa del tratamiento farmacológico hipolipemiante en prevención primaria y secundaria de episodios de enfermedad cardiovascular. Así, en el estudio CARDS16 y en el Heart Protection Study11, el tratamiento con estatinas comparado con placebo en pacientes con diabetes demostró una reducción del 37 y 33% respectivamente del riesgo de padecer un evento cardiovascular mayor.
Las limitaciones del presente estudio se derivan de su diseño transversal, por lo que no debemos olvidar, por un lado, la posible variabilidad temporal que pueden experimentar los parámetros evaluados y, por otro, que los hallazgos descritos representan solo asociaciones y no implican causalidad. El hecho de no disponer de datos previos hace que no sea posible diferenciar la incidencia real de complicaciones respecto al infradiagnóstico.
Como conclusión, la creación de una unidad de detección de complicaciones crónicas de la diabetes permite detectar la micro o macroangiopatía en una sola visita anual, aumentando el cumplimiento de visitas, y en consecuencia establecer las medidas preventivas para su progresión.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.