Caso clínico
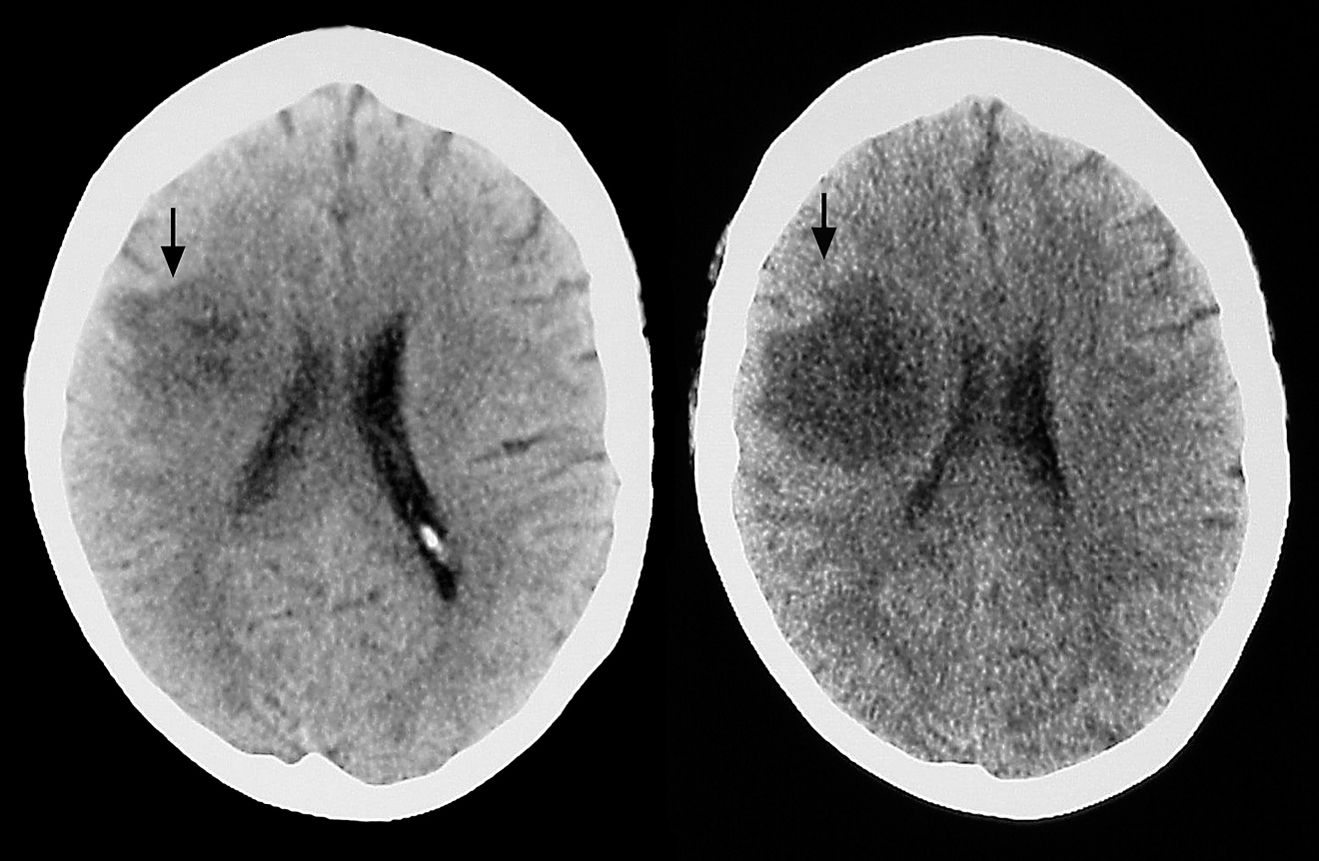
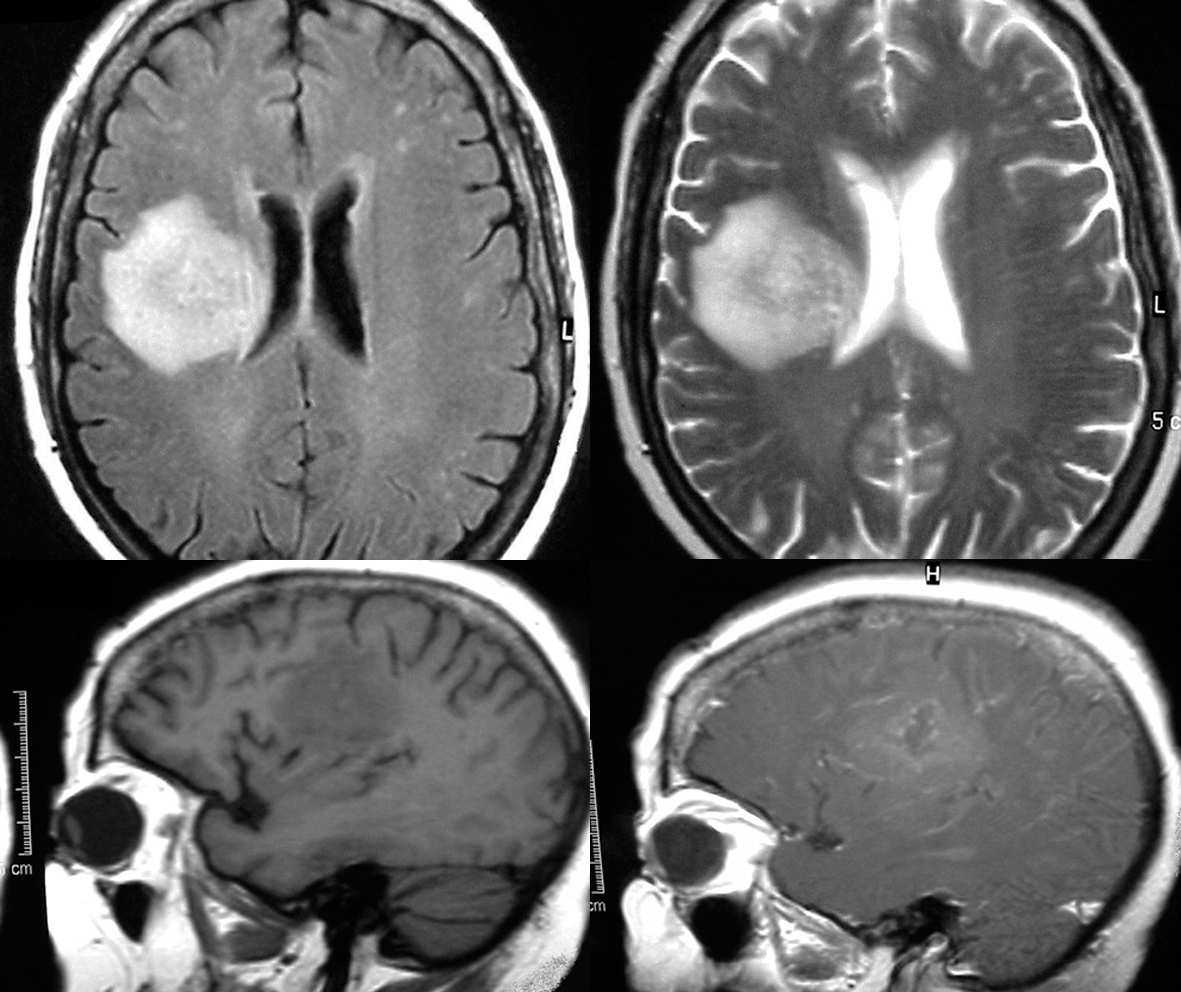
Mujer de 55 años con antecedentes de insuficiencia renal crónica por hialinosis focal, con un 69% de glomérulos esclerosados. Con presencia de anticuerpos anticitoplasma de neutrófilo (ANCA) perinuclear positivo reiterado y concentraciones plasmáticas de inmunoglobulina M (IgM) muy elevadas, que no permitían descartar una vasculitis sistémica tipo panarteritis nudosa microscópica. La paciente presentaba además de hipertensión, dislipemia e hiperuricemia. En tratamiento con ciclofosfamida (vía oral 50 mg/día), prednisona (tres bolos intravenosos de 500 mg tras la realización de la biopsia renal percutánea 4 meses antes del cuadro descrito a continuación, y posteriormente por vía oral en dosis de 30 mg/día), enalapril, pravastatina, bicarbonato sódico, ácido acetilsalicílico y alopurinol. Cuatro días antes de su ingreso comenzó con un cuadro febril, disminución del nivel de conciencia, y pérdida de fuerza progresiva en miembros izquierdos. En el momento del ingreso presentaba fiebre de 38 °C, una puntuación en escala de Glasgow de 12, paresia faciobraquiocrural izquierda, hiperreflexia en miembros izquierdos y reflejo cutaneoplantar izquierdo extensor. En la analítica complementaria destacaba: hemoglobina, 6,4 g/dl; 3.600 leucocitos; urea, 208 mg/dl; creatinina, 4,9 mg/dl, y glucosa, 258 mg/dl. Se tomaron hemocultivos. En la tomografía computarizada (TC) se observó una lesión hipodensa a nivel parietal derecho con edema perilesional (fig. 1A). La resonancia magnética (RM) mostró una imagen hiperintensa en FLAIR y T2 (fig. 2A y B, respectivamente) e hipointensa en T1 (fig. 2C) en el lóbulo parietal derecho, presentando una captación de contraste (fig. 2D) sutil e irregular delimitando una zona más hipointensa sugerente de necrosis; mostrando la imagen un edema perilesional, hallazgos sugerentes de un proceso infeccioso.
Figura 1A y B. TC. A) En el momento del ingreso, que muestra una lesión hipodensa, parietal derecha, con edema perilesional, y B) 48 h después del ingreso, en el que se observa un incremento del tamaño de la lesión, con mayor edema y marcado efecto masa.
Figura 2A-D. RM. La lesión se muestra hiperintensa en FLAIR y T2 (A y B, respectivamente), hipointensa en T1 (C) con captación irregular de contraste, delimitando una zona central hipointensa, sugerente de necrosis (D).
Diagnóstico y evolución
Se inició tratamiento antimicrobiano por vía intravenosa (cefotaxima 2 g/8 h, vancomicina 1 g/12 h, metronidazol 500 mg/6 h) y corticoideo, mejorando clínicamente. Tras 48 h, la paciente presentó deterioro respiratorio y neurológico que requirió su ingreso en la unidad de cuidados intensivos (UCI) coincidiendo con un aumento del tamaño de la lesión, según mostró la TC (fig. 1B). Se le practicó biopsia esteroatáxica. El material obtenido se envió al laboratorio de Microbiología, donde se realizó tinción de Gram en la que no se evidenciaron microorganismos, y donde después de 18 h de cultivo en Agar sangre (Biomedics, Tres Cantos, Madrid) crecieron colonias pequeñas y lisas, con ligera betahemólisis, catalasa positiva, que hidrolizaron la esculina en pocas horas, con movilidad positiva, y que en la tinción de Gram presentaron morfología de bacilos grampositivos pequeños, confirmándose posteriormente con ayuda de panel de identificación para grampositivos Wider (Soria Melguizo, Madrid) como Listeria monocytogenes1.
Con estos datos la paciente fue diagnosticada de absceso cerebral por L. monocytogenes. Se mantuvo tratamiento con vancomicina más ampicilina (12 g/día en 6 dosis), ajustando las dosis para su función renal. Progresivamente desarrolló acidemia metabólica y coagulopatía, junto con hipoxemia grave. El cuadro hemodinámico empeoró notablemente, y la paciente falleció en situación de fallo multiorgánico a las 48 h de estancia en UCI.
Comentario
La infección por L. monocytogenes en adultos afecta principalmente a pacientes con condiciones de base (linfomas, diabetes, cirrosis hepáticas) y edad avanzada. El haber recibido terapia inmunosupresora se muestra como un factor de riesgo especial2,3. Es bien conocido el particular tropismo que L. monocytogenes muestra por el sistema nervioso central (SNC), observándose cuadros de meningitis (más de la mitad de los casos con una mortalidad del 22%), cerebritis, romboencefalitis, siendo excepcionales la aparición de absceso cerebrales (representando el 10% de las infecciones del SNC por este microorganismo, mortalidad entre 27-57%)2,4. Hasta el año 1985 sólo existen 14 casos descritos de abscesos cerebrales por L. monocytogenes y desde entonces hasta la fecha, siguiendo los criterios descritos por Dee y Lorber aparecen en la literatura médica 23 casos más3,4. La mayoría de los abscesos cerebrales por L. monocytogenes muestran una asociación con meningitis y bacteriemia2,3. Estas características son raras para abscesos cerebrales de otras etiologías.
En nuestro caso los hemocultivos, aun siendo una importante herramienta diagnostica en los abscesos cerebrales por L. monocytogenes, donde se han comunicado tasas de positividad en torno al 85-100%3-5, fueron negativos. En general, la punción lumbar está contraindicada en pacientes con absceso cerebral, ya que ésta puede incrementar el riesgo de herniación transtentorial, y en la mayoría de los casos se muestran normales o cambios poco específicos7. En el caso de abscesos cerebrales por Listeria, uno de cada 4 casos se ha asociado con meningitis, con una tasas de positividad para el líquido cefalorraquídeo (LCR) en series descritas del 38%2,6. En nuestro caso no se obtuvo LCR para su estudio, por lo que no se puede excluir el diagnóstico de meningitis.
A pesar de la importante mejora que tanto la TC como la RM han supuesto en el diagnóstico y tratamiento de los abscesos cerebrales, los procedimientos quirúrgicos (aspiración o escisión) siguen siendo muy utilizados para estos fines, sobre todo en aquellas lesiones con un tamaño mayor de 2,5 cm o con marcado efecto masa8. El diagnóstico etiológico en nuestro caso se llevó a cabo gracias al cultivo del material obtenido por la cirugía estereotáxica.
El tratamiento de elección para abscesos cerebrales causados por Listeria es ampicilina más gentamicina, presentándose como una buena alternativa el uso de cotrimoxazol, que ha mostrado una eficacia similar4,6. El uso de vancomicina asociado al tratamiento de elección se ha descrito por algunos autores en el tratamiento de abscesos cerebrales por Listeria9 del mismo modo que en otras formas de presentación clínica de infección por Listeria2.
A pesar de la excepcionalidad de esta forma de presentación clínica es importante valorar la posibilidad de infección por este microorganismo en sujetos con alteración de su inmunidad celular y en tratamiento corticoideo3,4,6, ya que de ello se desprende tanto la realización de técnicas diagnósticas como la elección de un tratamiento antibiótico adecuado.