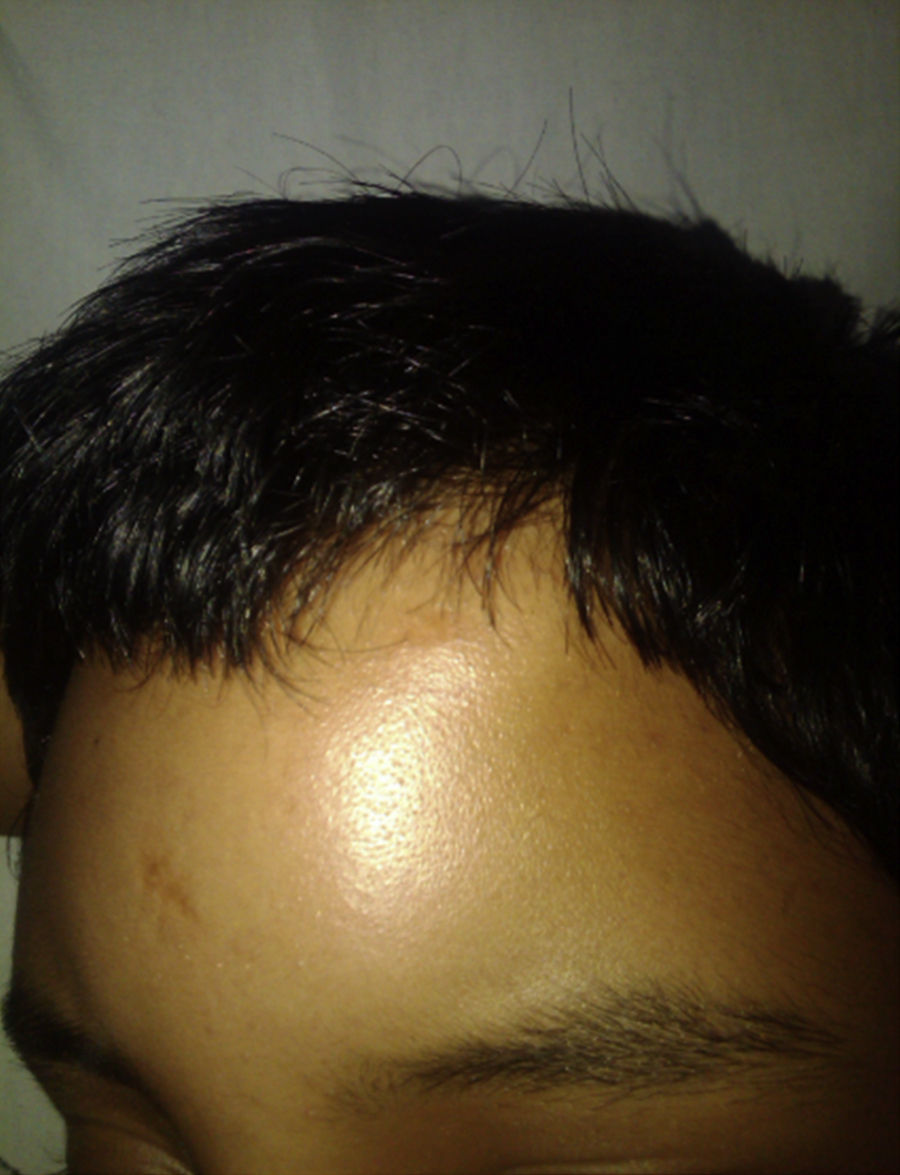
Varón de 13 años de edad, previamente sano, acude al servicio de urgencias por cefalea global, de moderada intensidad de 15 días de evolución, fiebre y vómitos 3 días previos al ingreso, presentó edema en región fronto-orbitaria izquierda de aparición súbita y progresiva (fig. 1).
A la exploración física, encontramos cráneo con aumento de volumen en región fronto-orbitaria izquierda, doloroso a la palpación superficial, no se palpan hundimientos ni exostosis, no crepita, presenta halitosis. Resto de la exploración física normal, neurológicamente íntegro.
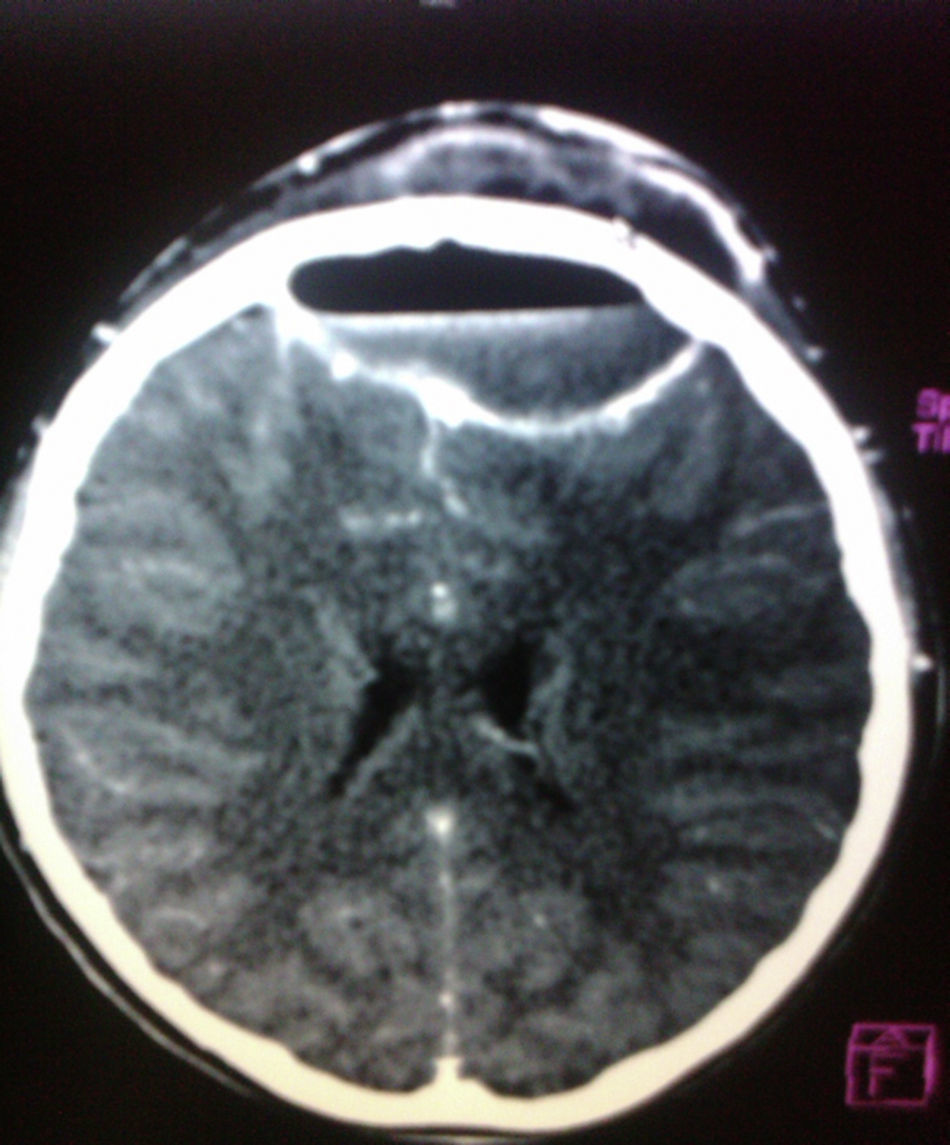
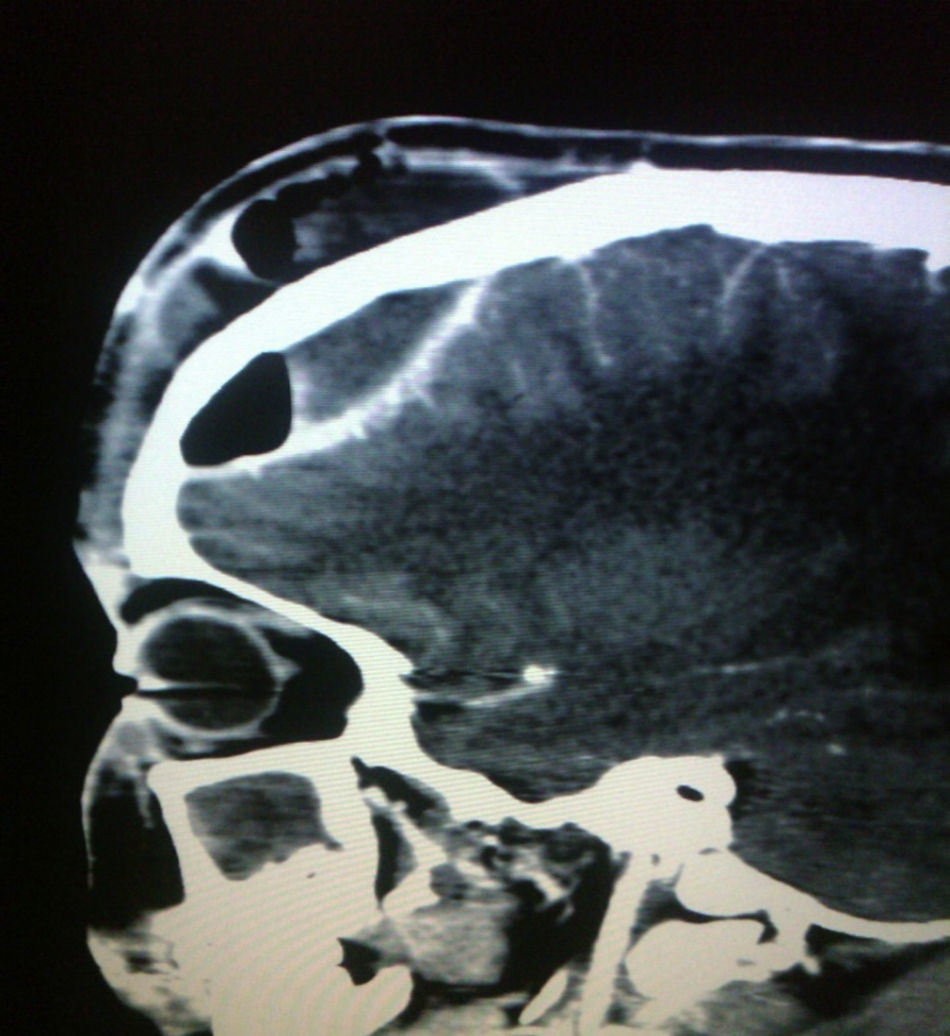
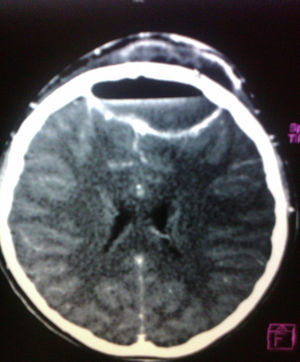
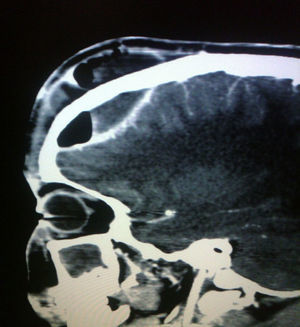
El hemograma reportó: leucocitos 17.900mm3, (rango: 4.500-14.000), N 77%, B 7%, L 13% y M 3%. La tomografía axial computarizada (TAC) creaneal reveló empiema epidural frontal, pansinusitis izquierda y compromiso de tejidos blandos a nivel frontal (figs. 2 y 3). Se inicia tratamiento con cefotaxima 200mg/kg/día, vancomicina 60mg/kg/día y metronidazol 30mg/kg/día para cubrir cocos grampositivos incluyendo neumococos, estafilococos, bacilos gramnegativos y anaerobios; se indica vancomicina para cubrir Staphylococcus aureus resistente a meticilina y neumococo resistente a la penicilina. Seis horas después ingresó en quirófano por parte de neurocirugía, que drenó colección purulenta epidural y subgaleal por medio de craneotomía por evacuación. A las 24h, otorrinolaringología realiza cirugía endoscópica de nariz y senos paranasales, encontrando pansinusitis izquierda y hallazgos compatibles con tumor edematoso de Pott; se toma cultivo en los 2 actos quirúrgicos, en el cultivo del empiema epidural creció Streptococcus B hemolítico del grupo C. El paciente continuó tratamiento antibiótico durante 4 semanas y fue dado de alta.
El tumor edematoso de Pott, es una entidad rara con aproximadamente 50 casos descritos, debido a la era antibiótica y el manejo antimicrobiano de las sinusitis, que en lo general se relacionan con su génesis. Se caracteriza por ser una masa bien circunscrita en el área frontal, inflamación de la piel y colección de pus por debajo del periostio, lo que conlleva a osteomielitis de la tabla anterior del frontal1–4.
Tiene una presentación aguda o subaguda, los adolescentes son los más afectados, debido al desarrollo del seno frontal al final de esta etapa y las características de las venas diploicas, las cuales son un sistema venoso largo, sin válvulas, con paredes delgada y más activas en este periodo1,2.
Las causas asociadas a su aparición incluyen: sinusitis frontal, maxilar, abscesos dentarios, uso de cocaína, trauma frontal, displasia fibrosa, tumor maligno del seno frontal, pacientes inmunocomprometidos, complicación tardía de un procedimiento neuroquirúrgico y puede presentarse recidivas tras la erosión de la tabla ósea1,5–7.
Los microorganismos relacionados con la enfermedad son en general los mismos que producen sinusitis, muchas de estas de origen polimicrobiano quee incluyen: Streptococcus (alfa y beta hemolíticos), bacterias gramnegativas como Haemophilus influenzae, anaerobios (Bacteroides, Prevotella, Fusobacterium y Peptostreptococcus spp.), y con menor frecuencia Staphylococcus aureus. Es importante tomar cultivos durante el drenaje quirúrgico, buscando la identificación microbiológica, para evaluar si el tratamiento instaurado es adecuado sobre el perfil de sensibilidad del microorganismo1-3,7.
En el paciente se aisló un Streptococcus B hemolítico del grupo C relacionado al contacto con ganado bovino y ovino, aunque el paciente no tenía contactos con animales, reportes recientes lo asocian a faringitis, bacteriemias, endocarditis o meningitis, aunque es poco frecuente como causante de sinusitis frontal.
Los síntomas pueden ser sutiles, o aparecer súbitamente edema en región frontal u orbitaria, fiebre, cefalea, rinorrea hialina o purulenta. En algunos casos presenta incremento de la presión intracraneana1-3.
Para el diagnóstico contamos con la TAC y la resonancia magnética (RM)1,7.
El estudio de líquido cefalorraquídeo se realiza cuando se sospecha meningitis.
Las complicaciones intracraneales son meningitis, absceso epidural, subdural o intracerebral, y trombosis de los senos durales. La mortalidad se ha estimado entre el 5 y el 10%2,7.
El tratamiento incluye manejo quirúrgico y médico; la conducta quirúrgica incluye drenaje de los senos paranasales, secuestrectomía, y evacuación del absceso subperióstico; el tratamiento antibiótico empírico debe ser adecuado, que cubra las bacterias asociadas a sinusitis, a dosis altas, y que tengan adecuada penetración al SNC; la terapia antibiótica debe completar entre 6 a 8 semanas, luego del drenaje quirúrgico1-3,7.