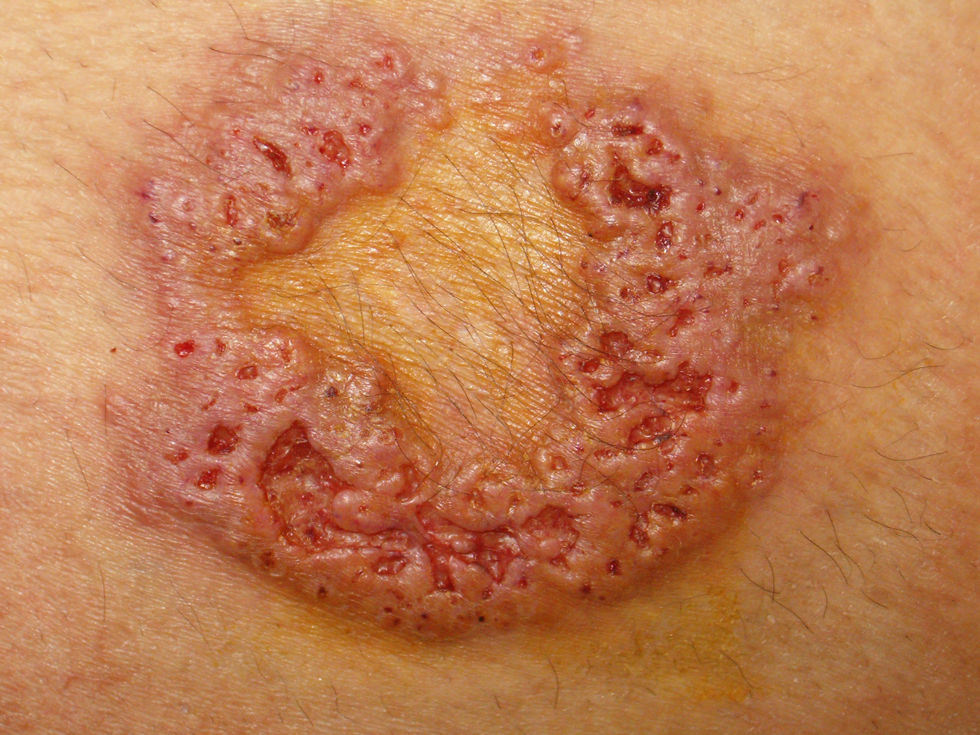
Mujer de 17 años, embarazada a término, que consultó por una lesión cutánea de 6 meses de evolución en la cara externa del muslo derecho. La lesión referida era una placa eritematoviolácea elevada en meseta, de forma anular, con superficie cubierta por múltiples ulceraciones milimétricas, exudativas, de formas irregulares. No había respondido a antibióticos ni corticoides tópicos. La paciente no recordaba haber sufrido un traumatismo en dicha zona (fig. 1).
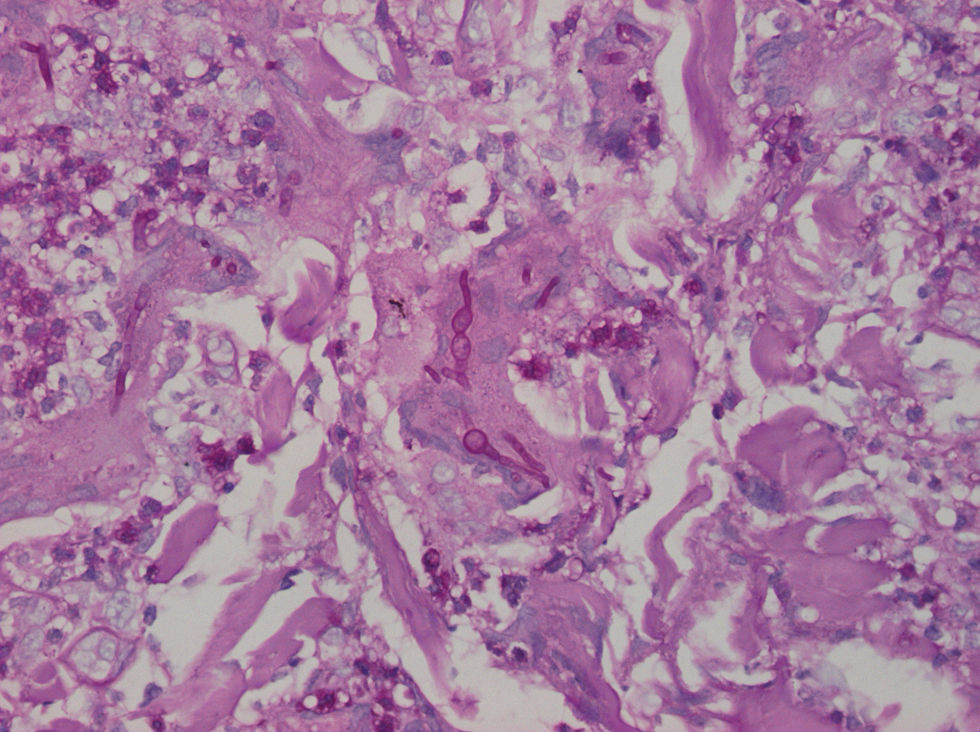
La analítica de sangre fue normal, y la serología para el VIH, negativa. La biopsia de la lesión mostró una reacción inflamatoria granulomatosa con infiltrado de tipo mixto, que llevó a la sospecha de micosis. La tinción de PAS reveló hifas septadas en el tejido (fig 2), lo que confirmó dicho diagnóstico. El cultivo de la biopsia en agar Sabouraud permitió aislar un hongo que no esporuló, por lo que se remitió al Servicio de Micología del Centro Nacional de Microbiología (Instituto de Salud Carlos III), donde se identificó como Alternaria infectoria mediante amplificación por PCR y secuenciación de los internal transcribed spacer (ITS) del ADNr. La secuencia obtenida se comparó mediante análisis de la parsimonia con 4 cepas adquiridas en el Central Bureau voor Schimmecultures y 16 cepas de la colección del Centro Nacional de Microbiología. La estabilidad del cladograma se verificó mediante boostrap con 2.000 simulaciones y fue del 100%. La secuencia ha sido depositada en el GENBANK con el número EU884175.
Diagnóstico y evoluciónCon el diagnóstico de alternariosis cutánea, se inició itraconazol a dosis de 200mg dos veces al día durante 3 meses; la lesión remitió, con cicatriz atrófica. Tras 6 meses de seguimiento, la enfermedad no ha recidivado. Mientras tenía lugar el proceso diagnóstico, se produjo el parto; nació un varón sano, sin afecciones fuera de lo habitual hasta el momento actual.
ComentarioAlternaria es un género de hongos ambientales1–12 habitualmente no patógenos para el hombre, salvo enfermedades alérgicas3,11,13. Raras veces producen infecciones, sobre todo en inmunodeficientes1–5,8–16, por lo que son patógenos emergentes1,8–11,16,17. En nuestro caso, la única causa posible de alteración inmunitaria sería el embarazo18. La especie de Alternaria más frecuentemente patógena es A. alternata3,8–10,13, seguida por otras como A. tenuissima3,8,9, A. chartarum8,9 y A. infectoria9. La transmisión ocurre mediante inoculación directa, habitualmente por pequeños traumatismos1,3,5,6,9,11,14–16, que suelen pasar inadvertidos.
La alternariosis cursa con diferentes lesiones cutáneas, como pápulas, tubérculos, placas infiltrantes, úlceras y abscesos3,6,9,12,15,16, en zonas expuestas a traumatismos3,5,6,12,14,15, y que son inespecíficas8,9,11, por lo que requiere biopsia para estudio histológico y su cultivo para identificar el agente. El aislamiento de Alternaria en cultivo no es diagnóstico12 sin histología compatible, ya que, con frecuencia, contamina cultivos por ser un hongo ambiental. La identificación de la especie se suele hacer mediante examen morfológico del aislado, siempre que éste esporule16. Sin embargo, ciertas especies, entre las que se encuentra A. infectoria, no suelen esporular, por lo que la única forma de identificarlas es la secuenciación de fragmentos de ADN, como los ITS, comparando la secuencia obtenida con otras de A. infectoria bien caracterizadas y analizando la fiabilidad de la comparación mediante técnicas filogenéticas, como el análisis de la parsimonia.
El tratamiento no está estandarizado2,6–9,11,12,15; el itraconazol es el agente con el que hay mayor experiencia1,2,6,7,9–17. La extirpación de la lesión puede ser curativa2,10–12,14–16,19, aunque tiene una alta tasa de recidivas en inmunodeficientes si no se combina con antifúngicos11,19.
Presentamos el primer caso descrito de alternariosis cutánea en una paciente embarazada. Como conclusión, cabe destacar que, a pesar de no considerarse patógeno de forma habitual, A. infectoria puede serlo Este hecho puede demostrarse gracias a las nuevas técnicas de identificación, ya que previamente no se podía identificar porque no esporula en cultivo, lo que hace posible el diagnóstico en pacientes sin claros factores de riesgo, como en este caso.