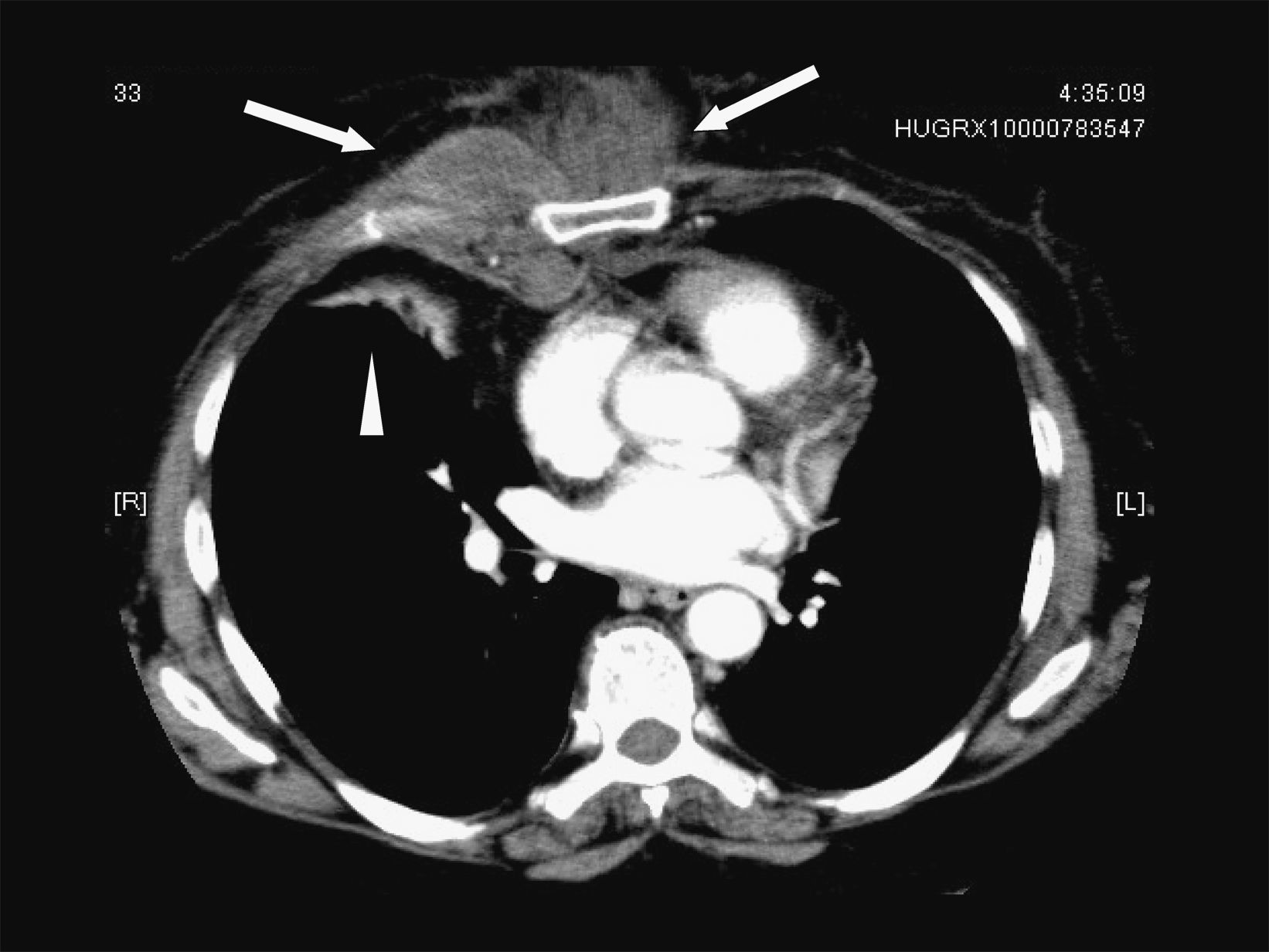
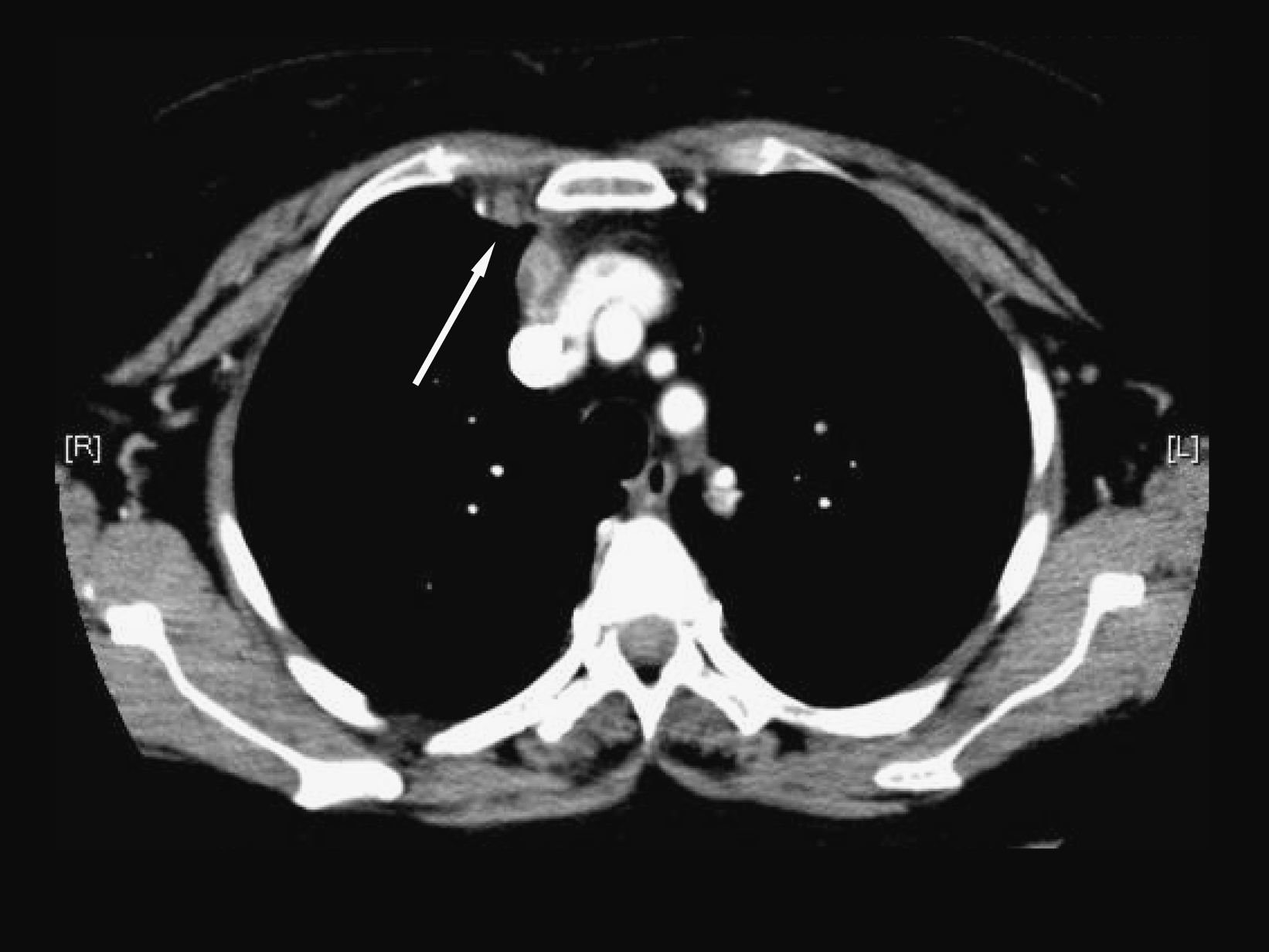
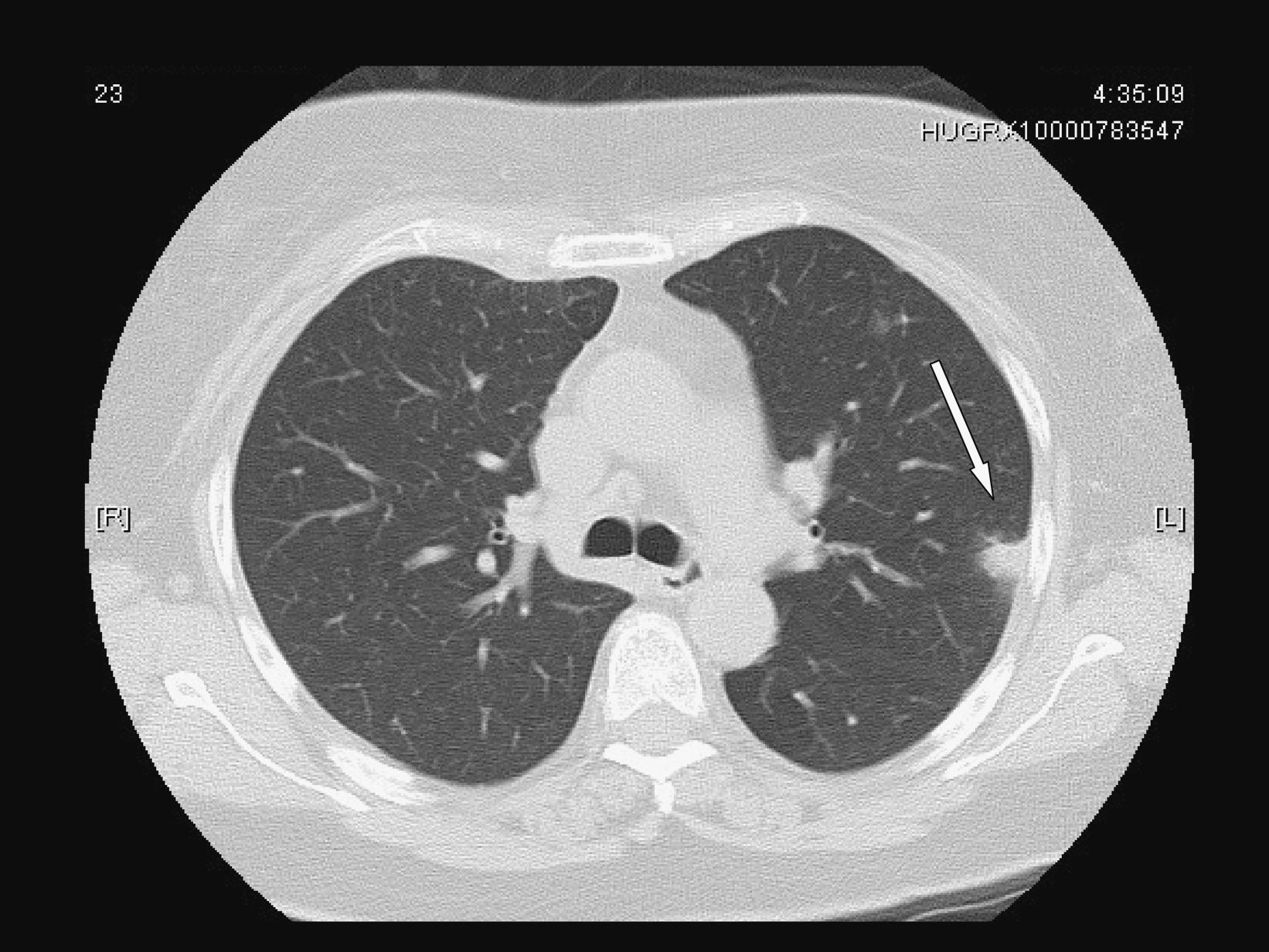
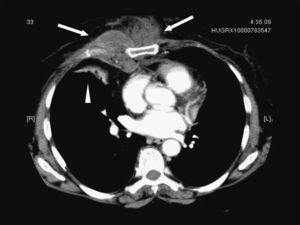
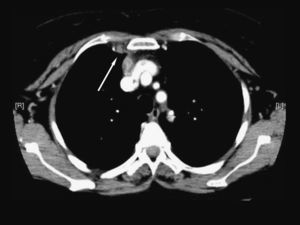
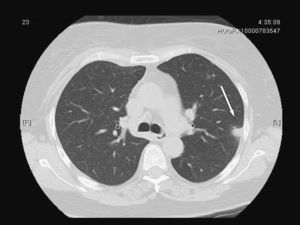
Mujer de 60 años con antecedentes de hipertensión arterial, diabetes mellitus tipo 2 e hipotiroidismo primario. Cumplía tratamiento con ibersartán (150mg/24h), acarbosa (100mg/24h), metformina (850mg/24h), glimepirida (1mg/24h) y levotiroxina (50mcg/24h). La paciente acudió a su médico de cabecera por dolor de 10 días de evolución, de características pleuríticas en la región escapular derecha irradiado a mama ipsolateral y región esternal. El médico le prescribió insulina rápida subcutánea por descompensación hiperglucémica y un antiinflamatorio por considerar que se trataba de un dolor de origen mecánico, aunque la paciente no recordaba haber tenido ningún golpe. Tres días antes de ingresar se añadieron escalofríos, sudación y fiebre de 38,5°C. No había notado mejoría después de 2 días de tratamiento con amoxicilina con ácido clavulánico (500/125mg/8h por vía oral) prescrito por su médico en una segunda visita. Al ingreso se encontraba sudorosa y con afectación del estado general con presión arterial de 160/93mmHg, 117lpm y 38°C de temperatura axilar. La piel de la región esternal y paraesternal derecha estaba indurada y con algunas zonas de fluctuación. El resto de la exploración era normal. En la analítica destacaba leucocitosis con un recuento de 21,43 × 109/l leucocitos (el 76% de neutrófilos, el 15% de linfocitos y el 8% de monolitos), hemoglobina (10,7g/dl) con volumen corpuscular medio de 84fl y concentración plaquetaria de 425× 109/l. La resultados bioquímicos, incluidas las enzimas musculares, eran normales; el fibrinógeno (875mg/dl) y la glucemia (307mg/dl) estaban elevados. En la radiografía de tórax se evidenció un aumento de densidad en el pulmón derecho que borraba el borde cardíaco derecho. Se obtuvieron hemocultivos y cultivos de exudado purulento mediante punción percutánea torácica. En una tomografía computarizada (TC) se observó una colección con captación periférica de contraste en el plano muscular anterior derecho que progresaba hacia el interior de la cavidad torácica (fig. 1), derrame pleural ipsolateral moderado, aumento del tamaño de la vena mamaria derecha indicativo de trombosis (fig. 2) y nódulos pulmonares múltiples, algunos de éstos de localización subpleural (fig. 3). No se demostró afectación de la grasa mediastínica ni signos de infección ósea o de los cartílagos costales. Se prescribió piperacilina con tazobactam iv (4g/6h) de modo empírico.
La paciente se intervino de urgencia y se observó una colección purulenta que afectaba al plano muscular torácico anterior que profundizaba a través de los espacios intercostales hacia el interior del tórax sin sobrepasar la fascia torácica. Las costillas y cartílagos costales explorados no mostraron alteraciones. Se realizó una limpieza y resección de las estructuras blandas afectadas y se dejó un drenaje percutáneo. En el exudado de la punción torácica y en las muestras obtenidas durante la cirugía de limpieza se aisló Staphylococcus aureus sensible a cloxacilina y los hemocultivos resultaron negativos. El tratamiento antibiótico se cambió a gentamicina iv (200mg/24h), que se mantuvo durante 5 días, y a cloxacilina (2g/4h), que se mantuvo durante 4 semanas. Para completar el estudio se realizaron ecocardiogramas transtorácico y transesofágico que no demostraron verrugas. Un rastreo isotópico con galio solicitado para descartar focos sépticos secundarios sólo demostró captación en la pared torácica. Los nódulos desaparecieron en una nueva TC realizada a las 4 semanas. Los hemocultivos durante y después del tratamiento también fueron negativos.
ComentarioEl cuadro clínico de la paciente se interpretó como piomiositis primaria con tromboflebitis séptica de la vena mamaria interna derecha y embolias pulmonares sépticas. Al considerar que la paciente presentaba una infección intravascular por S. aureus, se decidió administrar un tratamiento antibiótico prolongado que incluyera gentamicina, además de realizar un desbridamiento riguroso de la pared torácica. El agente etiológico que más frecuentemente ocasiona las piomiositis primaria es S. aureus y se considera que presenta un origen hematógeno en la mayoría de los casos. Sin embargo, los hemocultivos suelen ser positivos sólo entre el 15 y el 30% de los pacientes1–3. Asimismo, las enzimas musculares suelen ser normales1,4,5.
Entre los factores de riesgo de esta entidad figuran tener diabetes mellitus (como en el caso presentado), un traumatismo (que redujera la resistencia consustancial del tejido muscular a desarrollar metástasis sépticas), algunas infecciones parasitarias y víricas (como la infección por el virus de la inmunodeficiencia humana), determinadas neoplasias, ser portador de una hepatopatía crónica y las enfermedades autoinmunitarias1,3,4.
Los grupos musculares que se afectan mayoritariamente se sitúan en la región proximal de los miembros inferiores3, aunque hay casos descritos de afectación de la musculatura torácica. Se considera que la piomiositis tiene 3 fases3,4. La primera se caracteriza por molestias discretas y enrojecimiento difuso en la región afectada. La segunda fase coincide con la formación del absceso que, si no se trata adecuadamente, podría desembocar en un cuadro séptico generalizado (tercera fase)3. La interpretación inicial de los síntomas de la paciente como debidos a una sobrecarga muscular pudo contribuir al retraso del diagnóstico y a la progresión de la infección. La tendencia de esta entidad a desarrollar focos sépticos a distancia podría ser la causa de su elevada mortalidad, que se sitúa en torno al 10%4–7.