Caso clínico
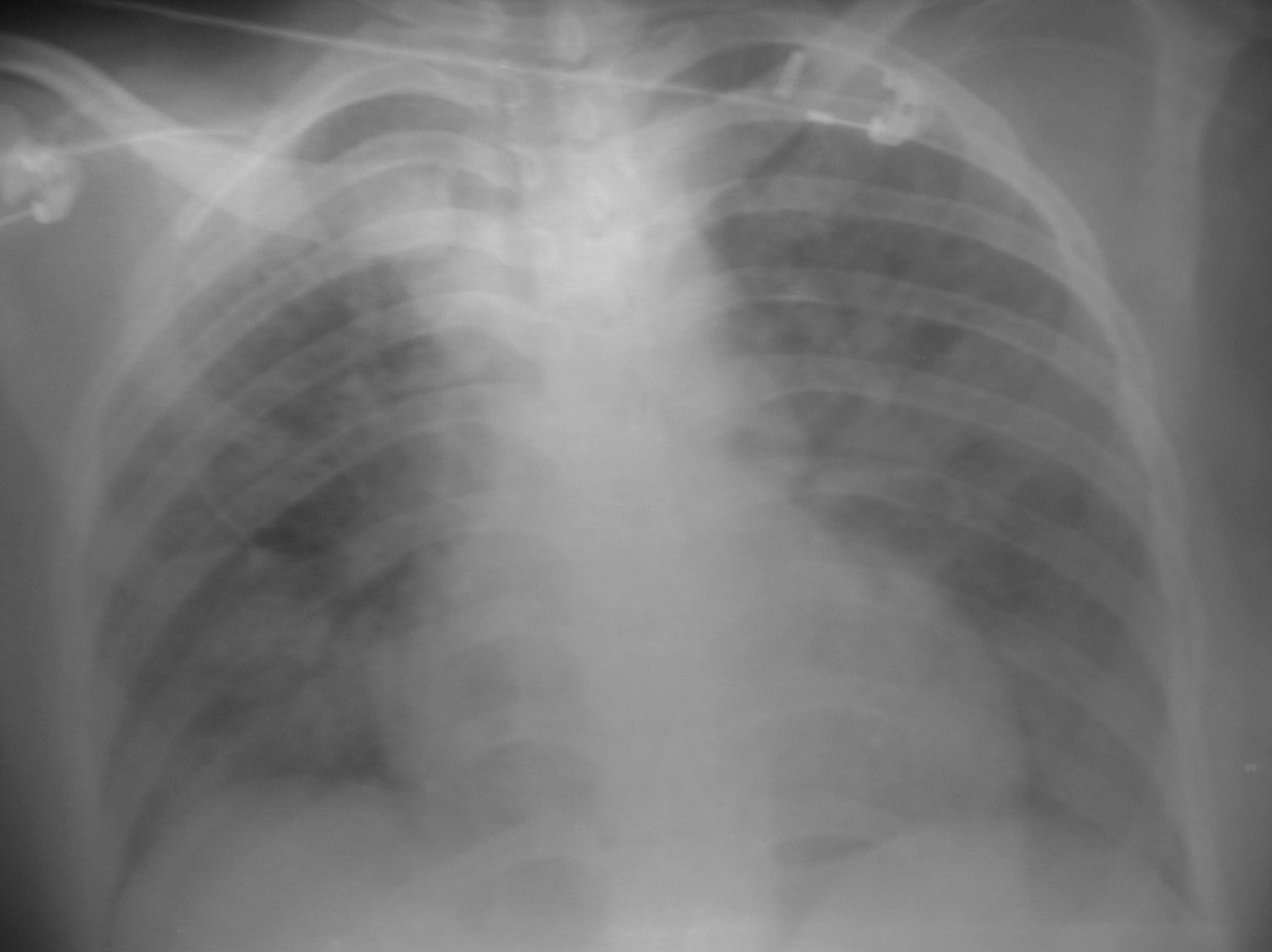
Presentamos el caso de una mujer de 24 años de edad, originaria de Kenia y residente desde hacía varios años en España, sin antecedentes médicos de interés que la semana previa al ingreso comienza con fiebre, tos seca, dolor costal y sensación disneica, que se agrava en los últimos días, refiriendo algún esputo hemoptoico. En la exploración se objetiva una temperatura corporal de 39 °C, taquicardia a 120 lat./min, taquipnea a 40 resp./min, con uso de musculatura respiratoria accesoria y una saturación de oxígeno basal del 80%. A la auscultación presenta crepitantes secos bilaterales con predominio en bases. En el borde de la lengua presenta lesiones compatibles con una leucoplasia vellosa y en paladar duro y tronco se objetivan varias lesiones compatible con sarcoma de Kaposi. La radiografía de tórax se muestra en la figura 1. En la analítica presenta 5.060 leucocitos/μl, con 700 linfocitos absolutos. El antígeno de Legionella y neumococo en orina son negativos. La serología para infección por el virus de la inmunodeficiencia humana (VIH) fue positiva para análisis de inmunoabsorción ligado a enzimas (ELISA) y Westerm blot, con una carga viral de 107.168 copias/ml, y el número absoluto de linfocitos CD4 fue de 20. Al tratamiento inicial empírico con ceftriaxona 1 g intravenoso cada 12 h, se le une trimetoprima-sulfametoxazol (TMP-SMZ) 25/5 mg/kg/6 h i.v. y 80 mg de metilprednisolona, presentando la paciente mejoría progresiva tanto clínica como radiológica en las siguientes 72 h. Todos los cultivos y tinciones para las muestras de sangre, orina y esputo resultaron negativos. Previo al alta se inicia tratamiento antirretroviral con zidovudina 300 mg/12 h, lamivudina 150 mg/12 h y lopinavir/ritonavir 400/100 mg/ 12 h, recibiendo un primer ciclo de doxorrubicina liposomal 20 mg/kg i.v. como tratamiento del sarcoma de Kaposi mucocutáneo.
Figura 1. Radiografía de tórax al ingreso.
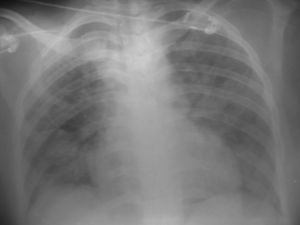
A los 12 días del alta la paciente comienza con fiebre de alto grado y 3-4 deposiciones diarreicas diarias, manteniendo un buen estado general, destacando en la analítica una leucopenia grave (860 leucocitos, con 200 linfocitos absolutos). Se instaura tratamiento con cefepime 2 g i.v. cada 8 h y filgrastim 300 mg como factor estimulador de colonias, sufriendo deterioro brusco de su estado general, con taquipnea intensa, tiraje, elevación de la lactato deshidrogenasa (LDH) (743 U/l), y un infiltrado bilateral masivo en radiografía de tórax, por lo que se somete a ventilación mecánica no invasiva durante 2 días, y se añade vancomicina 1 g/12 h i.v., imipenem/cilastatina 1.000/ 1.000 mg i.v. cada 8 h y TMP-SMZ a la misma dosis que con anterioridad, consiguiéndose una estabilización inicial con discreta mejoría clínica. Posteriormente, presenta nuevamente dificultad respiratoria intensa, pancitopenia y elevación progresiva de la LDH (3.852 U/l), recibiéndose una antigenemia en suero para citomegalovirus (CMV) positiva con 40-50 focos/50.000 pmn, iniciándose tratamiento con ganciclovir i.v. 5 mg/kg/12 h, pese a lo cual, la paciente fallece de insuficiencia respiratoria intensa a las 48 h.
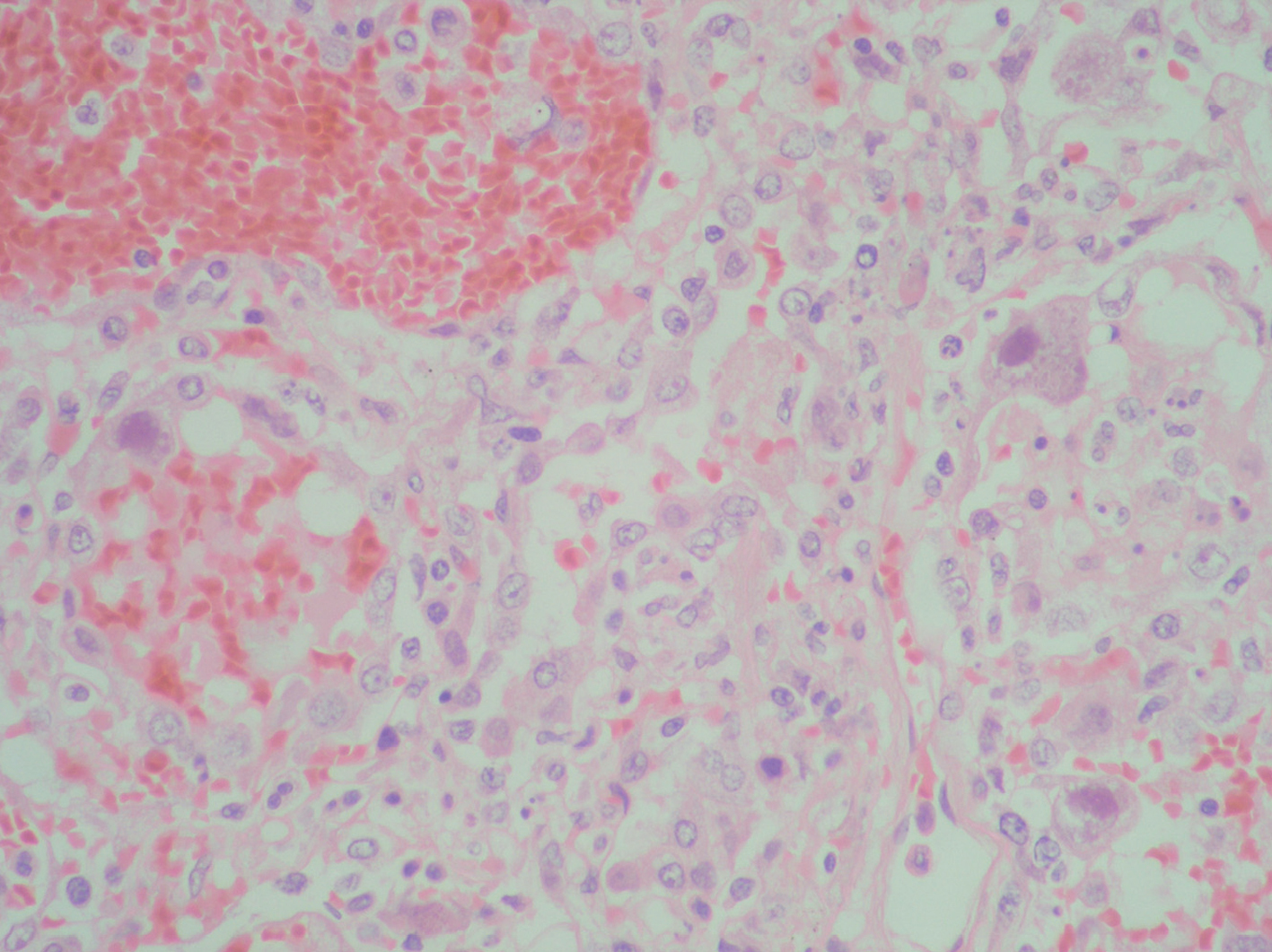
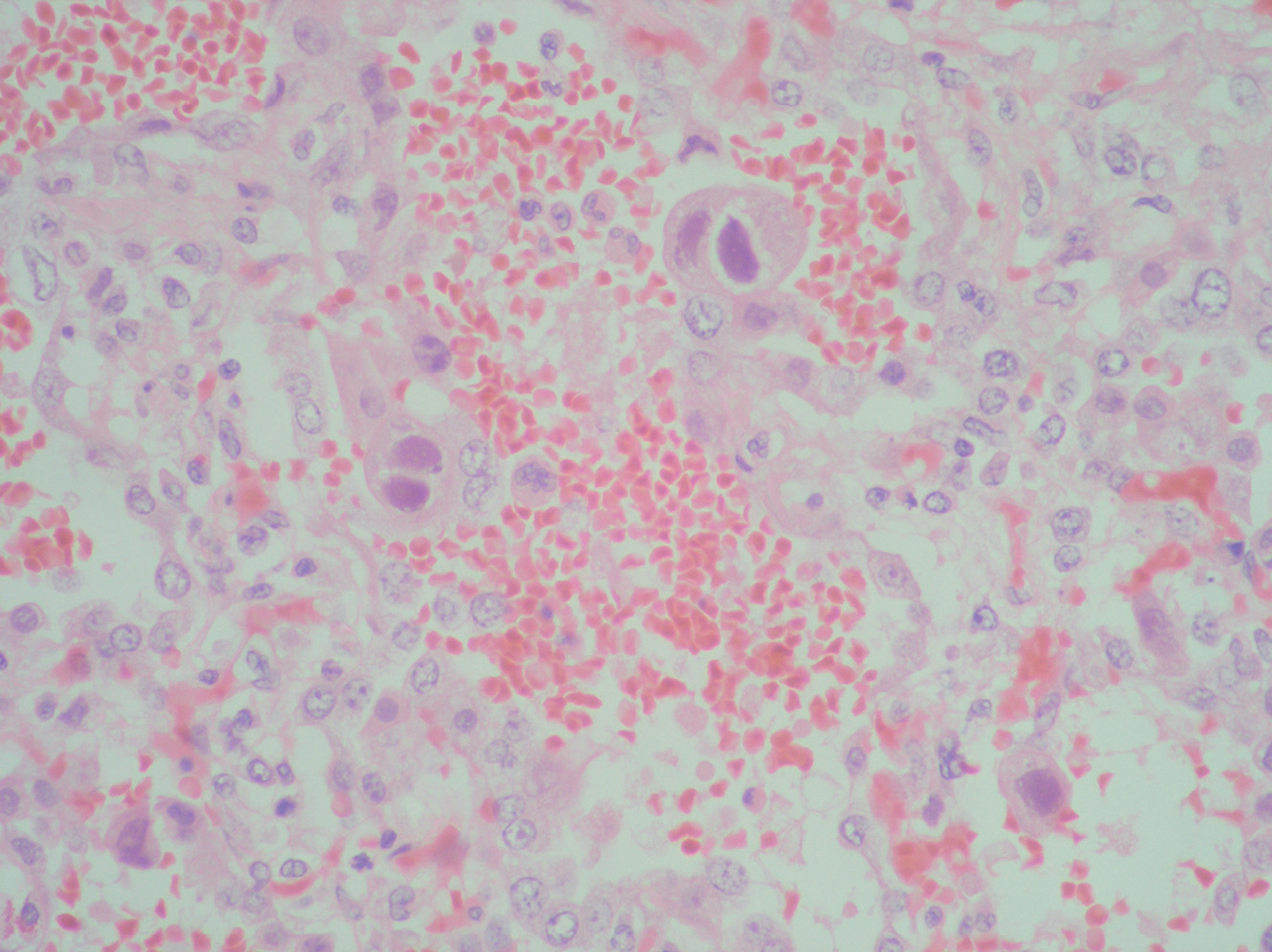
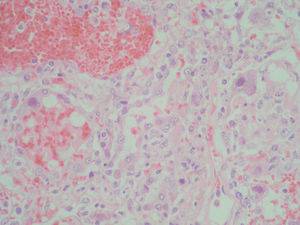
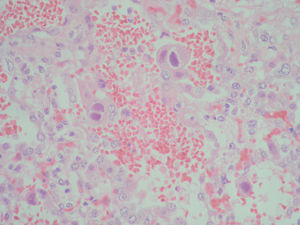
Se realizó necropsia que reveló un pulmón hepatizado y a nivel histológico una importante desestructuración, con hemorragia alveolar, signos de vasculitis y abundantes células megalocíticas con grandes cuerpos de inclusión nucleares con halo claro, compatible con afectación por CMV, sin observarse en las distintas técnicas realizadas ningún otro posible patógeno (figs. 2 y 3).
Figura 2. Tinción hematoxilina-eosina donde se aprecia el tejido pulmonar con una gran desestructuración, donde se observan los neumocitos afectados por citomegalovirus.
Figura 3. Típica imagen de células de búho.
Diagnóstico
Infección por virus de la inmunodeficiencia humana (VIH). SIDA. Probable neumonía por Pneumocystis jiroveci resuelta. Neumonía por CMV.
Comentario
La infección respiratoria es una importante causa de morbimortalidad en los pacientes con VIH, siendo una de las causas más importante de ingreso hospitalario en este grupo de población. La etiología más frecuente es la neumonía bacteriana, seguida de la tuberculosis pulmonar y la infección por P. jiroveci (antes P. carinii). Entre otras causas menos frecuentes está el CMV 1. Los pacientes con infección por VIH presentan en su mayoría seropositividad para CMV, y cuando su función inmunitaria se deteriora, es frecuente objetivar la presencia del virus en sangre, orina, semen, secreciones bronquiales. Sin embargo rara vez se ha documentado como causa de disfunción pulmonar. Su diagnóstico es difícil tanto por lo inespecífico de su clínica, como porque puede cultivarse de secreciones pulmonares en ausencia de afectación histológica, coexistiendo incluso con otros patógenos. Así, en estos pacientes, la utilidad del lavado bronquioalveolar (LBA) para el diagnóstico de afectación pulmonar por CMV es discutible, pues en más de la mitad de los pacientes se objetiva CMV sin repercusión clínica 2. Tampoco hay relación clara entre los cultivos de sangre y los resultados del LBA 3. En nuestra paciente inicialmente por la mejoría presentada y luego debido a su mala situación respiratoria no se llegó a hacer LBA, siendo en todo momento el tratamiento empírico. Así creemos que habría que pensar en tratar la posible infección por CMV en pacientes muy inmunodeprimidos, con CV < 100 CD4 4, en los que no se aísla otro patógeno, radiografía de tórax y clínica compatible, con LBA positivo para CMV, con afectación extrapulmonar 5 y que no responden a tratamiento de los patógenos más frecuentes. Hay, sin embargo, controversia en cuanto a la influencia que pueda tener en esta patología el uso previo de corticoterapia y de quimioterapia 6,7. De modo que el tratamiento de la infección por CMV es uno de los grandes interrogantes para el clínico en el pulmón de pacientes con sida 8.
Correspondencia: Dr. A. Muñoz Morente.
Servicio de Farmacia. Complejo Hospitalario Carlos Haya.
Avda. Carlos Haya, s/n. 29010 Málaga. España.
Correo electrónico: amcubo@telefonica.net
Manuscrito recibido el 27-1-2005; aceptado el 4-4-2005.