Mujer de 29 años, microbióloga de profesión y sin antecedentes de interés, acudió a la consulta con un cuadro de fiebre de 10 días de evolución con diaforesis nocturna, sensación de presión esternal, astenia intensa y tos seca persistente sin expectoración, dolor torácico ni disnea. La exploración física solo evidenció una leve esplenomegalia. La analítica fue normal excepto la PCR y la VSG que se encontraban elevadas. La paciente manifestó haber trabajado con cultivos vivos de microorganismos patógenos, entre ellos Mycobacterium tuberculosis y Francisella tularensis, si bien en estos casos trabajó en laboratorio de bioseguridad tipo 3 y en campana de flujo laminar de seguridad biológica.
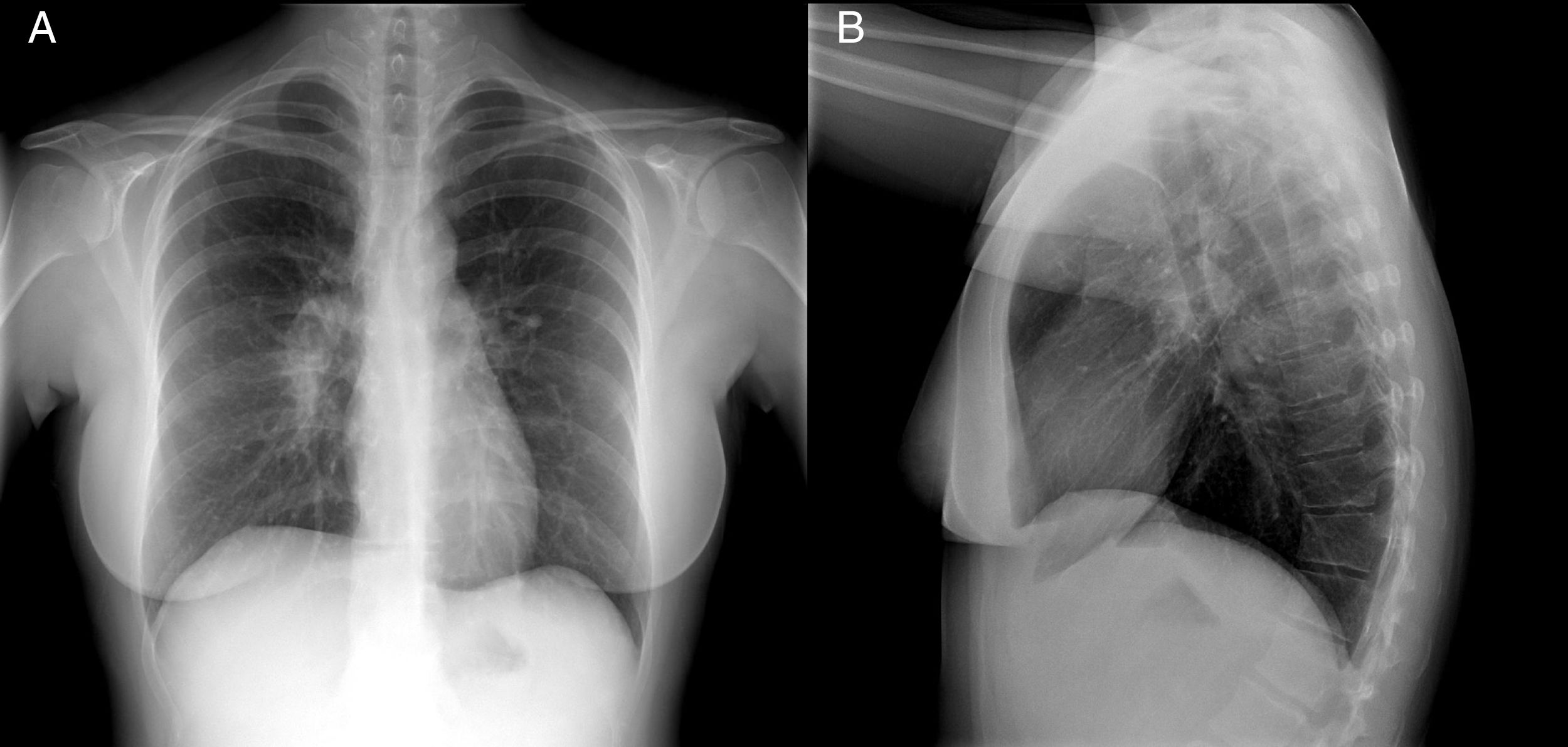
En la radiografía de tórax se observaron adenopatías hiliares derechas (fig. 1).
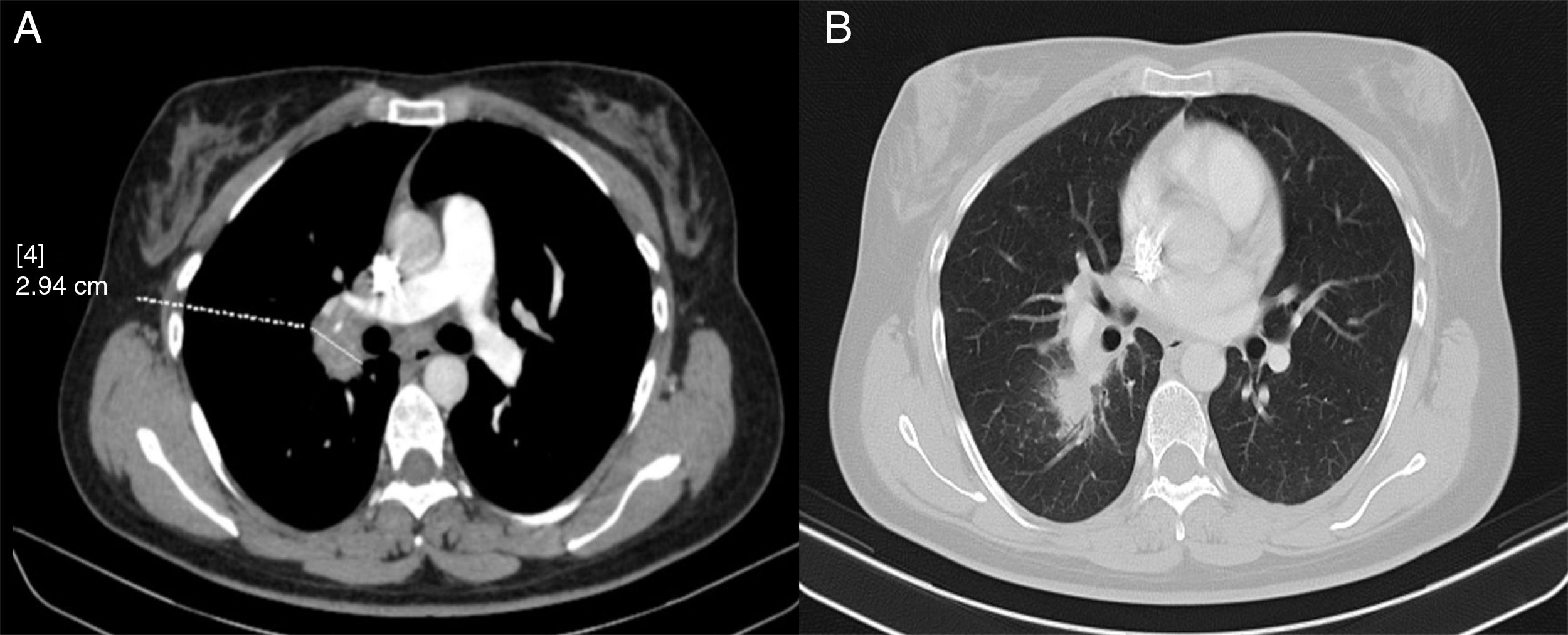
Ante estos hallazgos se realizó una tomografía computarizada (TC) que mostró adenopatías paratraqueales, hiliares, intrapulmonares y subcarinales derechas de tamaño patológico de hasta 2,9cm (fig. 2).
Dados los antecedentes laborales de la paciente y ante un probable origen infeccioso, se realizaron como pruebas complementarias Mantoux, Interferon Gamma Release Assay (IGRA), QuantiFERON® y serologías frente a Brucella, Francisella, CMV y VEB.
EvoluciónLa prueba de la tuberculina a las 48h no presentó induración y el QuantiFERON® fue negativo. Las serologías frente a Brucella y CMV fueron negativas. La serología frente a VEB anti-EBNA fue positiva; la inmunocromatografía frente a Francisella tularensis fue positiva débil y la microaglutinación negativa.
Ante el cuadro clínico, los antecedentes laborales y los resultados radiológicos y serológicos obtenidos y ante la posibilidad de una tularemia pulmonar en su fase inicial se solicitó nueva serología frente a Francisella tularensis. Además, se prescribió ciprofloxacino 500mg durante 14 días, remitiendo la fiebre en los primeros días y el resto de los síntomas al finalizar el tratamiento. La serología realizada con el segundo suero obtenido a los 15 días mostró una seroconversión de la microaglutinación, obteniéndose un título de 1/160.
Comentario finalLa tularemia es una zoonosis endémica en Castilla y León que se adquiere principalmente tras el contacto con múltiples especies animales infectadas, entre otras liebres, roedores y cangrejos de río, o bien artrópodos que actúan como vectores1,2. La dosis infectiva de Francisella tularensis es la más baja de todas las bacterias patógenas conocidas (10-50 bacterias)3 por lo que es relativamente frecuente la contaminación con polvo o aerosoles contaminados. Por ello, la capacidad infectiva del microorganismo constituye un alto riesgo de infección para los trabajadores de laboratorio, a pesar de que se adopten las medidas de seguridad requeridas para la manipulación de este tipo de microorganismos4.
A raíz del accidente laboral sufrido se tomaron medidas consistentes en la reeducación del personal que trabaja con microorganismos de alta infectividad y la revisión de los protocolos de seguridad del laboratorio.
F. tularensis subespecie holártica, la implicada en este caso, causa cuadros clínicos menos graves que F. tularensis subespecie tularensis3,4. Cuando estas son las picaduras de garrapatas y el contacto con animales, suelen darse las formas glandular y ulceroglandular y la linfadenopatía suele ser el síntoma más significativo. Cuando la vía de adquisición es la inhalatoria se puede presentar en forma neumónica, más raramente tifoídica (que puede deberse a cualquier forma de adquisición) o bien desarrollarse sin síntomas respiratorios con fiebre y astenia. En estos casos, no siempre se encuentran hallazgos radiológicos. Cuando estos aparecen pueden ser variados e incluir engrosamiento hiliar indistinguible de tuberculosis o linfoma4,5. En la práctica rutinaria, las pruebas diagnósticas para F. tularensis se basan en estudios serológicos, ya que el cultivo es difícil y peligroso de manipular y las técnicas de PCR, aunque proporcionan una detección más rápida y segura, no están al alcance de todos los laboratorios.
Los anticuerpos frente a F. tularensis pueden demostrarse mediante aglutinación en tubo, hemaglutinación, enzimoinmunoensayo, inmunocromatografía y microaglutinación. Los títulos de aglutinación suelen ser negativos durante la primera fase de la enfermedad y se requiere repetir la serología con nueva muestra de suero para evidenciar la seroconversión. Esta suele aparecer a las 2 semanas desde el inicio de los síntomas y mostrar un título máximo tras 4 o 5 semanas, considerándose positivo con títulos iguales o mayores de 1/1606. Los anticuerpos pueden mostrar reacción cruzada con Brucella spp. Yersinia enterocolitica O:3 y O:9 y Proteus OX 19, pero en estos casos los títulos frente a F. tularensis son casi siempre superiores7.