La parálisis del VI par craneal se considera la parálisis de nervios craneales más común en la infancia1. La etiología más frecuente es traumática o tumoral2. El conocimiento de la anatomía del nervio permite localizar la lesión y enfocar su estudio. Tras emerger de la protuberancia en la unión ponto-bulbar, asciende ventral al tronco del encéfalo, hasta girar en la punta del peñasco bajo el ligamento petroclinoideo. Penetra el seno cavernoso, entra en la órbita por la fisura orbitaria superior y se ubica lateralmente hasta alcanzar el músculo recto lateral2. Este largo trayecto condiciona que el VI nervio craneal puede lesionarse de forma directa por procesos focales o bien de forma indirecta con relación a la hipertensión intracraneal que tracciona el nervio. En esta situación la parálisis del nervio, uni o bilateral, constituye un falso signo localizador, pues la disfunción está distante respecto a la localización esperada, desafiando la correlación clínico-anatómica en la que se basa la exploración neurológica3.
Presentamos un caso de meningitis meningocócica B cuyo comienzo fue una parálisis bilateral del VI par con relación a la hipertensión intracraneal.
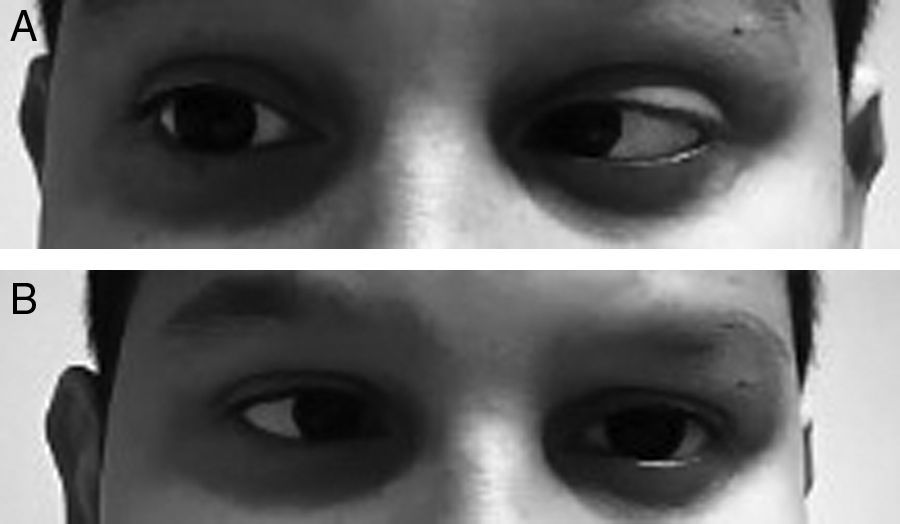
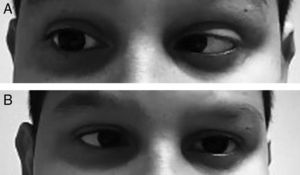
Varón de 11 años que acudió a urgencias por cefalea de 24h de evolución y pico febril aislado de 39°C el día previo. Como único antecedente personal, presentaba cefaleas episódicas de características inespecíficas, pero en esta ocasión el dolor era más intenso y se acompañaba de fotofobia, sonofobia y sensación de mareo, sin inestabilidad franca. Además, refería cervicalgia que él justificaba por una mala postura. La exploración neurológica fue completamente normal, sin signos meníngeos, y las constantes vitales mostraban temperatura de 37,1°C y tensión arterial de 116/74. El dolor mejoró tras la administración de metamizol oral y fue dado de alta con el diagnóstico de cefalea de características migrañosas. Al día siguiente volvió a urgencias por reaparición de la cefalea y visión doble en el plano horizontal. No se acompañaba de náuseas ni vómitos. La exploración general era normal, sin mostrar lesiones cutáneas. En la exploración neurológica destacaba la presencia de una parálisis del VI bilateral (figs. 1A y B) y signos meníngeos positivos. El fondo de ojo no mostraba papiledema y el nivel de conciencia era normal. La temperatura era de 37,2°C. En la analítica había 14.300 leucocitos/μl (11.500 neutrófilos/μl) y PCR de 20mg/dl. La TC craneal fue normal y se realizó una punción lumbar que obtuvo un líquido turbio blanquecino con presión de apertura de 52cm de H2O, con 3.702 células/mm3 (80%PMN), glucosa 18mg/dl (glucemia capilar 92mg/dl) y proteínas 0,54g/l. Se extrajeron hemocultivos, y se inició tratamiento empírico con ceftriaxona (100mg/kg/día) y dexametasona (0,6mg/kg/día repartidos en 4 dosis). La tinción de Gram no mostró gérmenes, pero en el cultivo de LCR creció una Neisseria meningitidis del serotipo B. La RMN craneal objetivó captación leptomeníngea de gadolinio en el interior de los surcos de ambos hemisferios, esperable ante una meningitis purulenta. A las 48h de evolución el paciente recuperó la movilidad completa del VI par izquierdo, y a los 5 días la del derecho, siendo dado de alta tras completar tratamiento antibiótico con una exploración neurológica normal.
La infección meningocócica invasiva se relaciona habitualmente con los serotipos A, B y C de Neisseria meningitidis. La meningitis es su forma de presentación más frecuente, llegando al 80% de los casos4. El curso clínico suele ser fulminante, y se caracteriza por fiebre alta, cefalea y rigidez de nuca. Estas manifestaciones varían en función de factores microbiológicos (carga bacteriana y endotoxina circulante) y del huésped (respuesta inmune innata y adquirida). Esto podría explicar lo excepcional del caso presentado, pues no comenzó con la tríada típica, sino directamente con un síndrome de hipertensión intracraneal con parálisis del VI par bilateral, sin tiempo suficiente de evolución para poder desarrollar papiledema. La rápida resolución de la sintomatología del paciente y la ausencia de captación de contraste en la RMN craneal descartan que la neuropatía fuera debida a invasión directa. Los nervios craneales pueden afectarse en el curso de las meningitis bacterianas. En una serie de 110 casos de enfermedad meningocócica invasiva la proporción de pacientes con lesión del VI par alcanzaba el 4,5%5. Pero su afectación no es esperable como comienzo clínico aislado, sin otros signos de sospecha de la infección. De ahí la importancia de la exploración neurológica detallada en la orientación diagnóstica del paciente. Ante una parálisis del VI par, uni o bilateral, hay que considerar la posibilidad de hipertensión intracraneal, y solicitar las pruebas complementarias necesarias (neuroimagen y punción lumbar) para establecer su etiología.