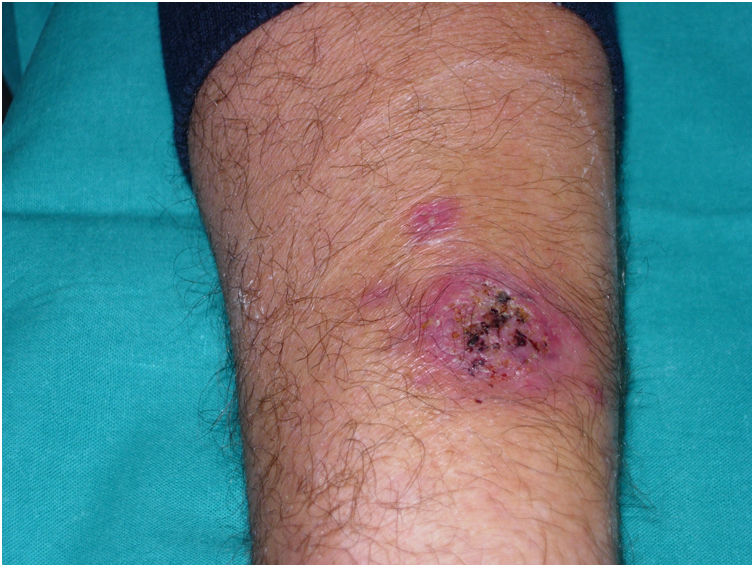
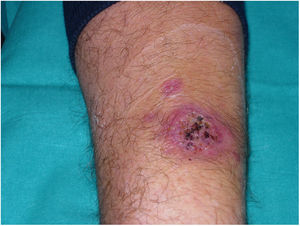
Varón de 54 años, con antecedentes de hemocromatosis hereditaria y cardiopatía hipertensiva, remitido a consulta de Dermatología para valoración de una lesión cutánea en antebrazo izquierdo, asintomática y sin clínica extracutánea asociada (fig. 1).
El paciente refería la aparición, tres meses antes, de dos pequeñas lesiones papulosas que aumentaron lentamente de tamaño. No había realizado viajes recientes, negaba contacto con animales, plantas o acuarios y no recordaba traumatismos en la zona.
Había recibido tratamiento antibiótico tópico y vía oral con amoxicilina-clavulánico (875/125) durante 10 días sin mejoría. La exploración física mostraba en la superficie de flexión del antebrazo izquierdo una placa redondeada de 6 cm de diámetro, de coloración violácea y superficie erosiva, con costras hemáticas. En la proximidad, y sin distribución en el trayecto de vasos linfáticos, dos lesiones satélites de superficie lisa de 1 y 2 cm. No se palpaban adenopatías regionales. Se realizó biopsia con punch de la lesión principal para estudio histológico y microbiológico.
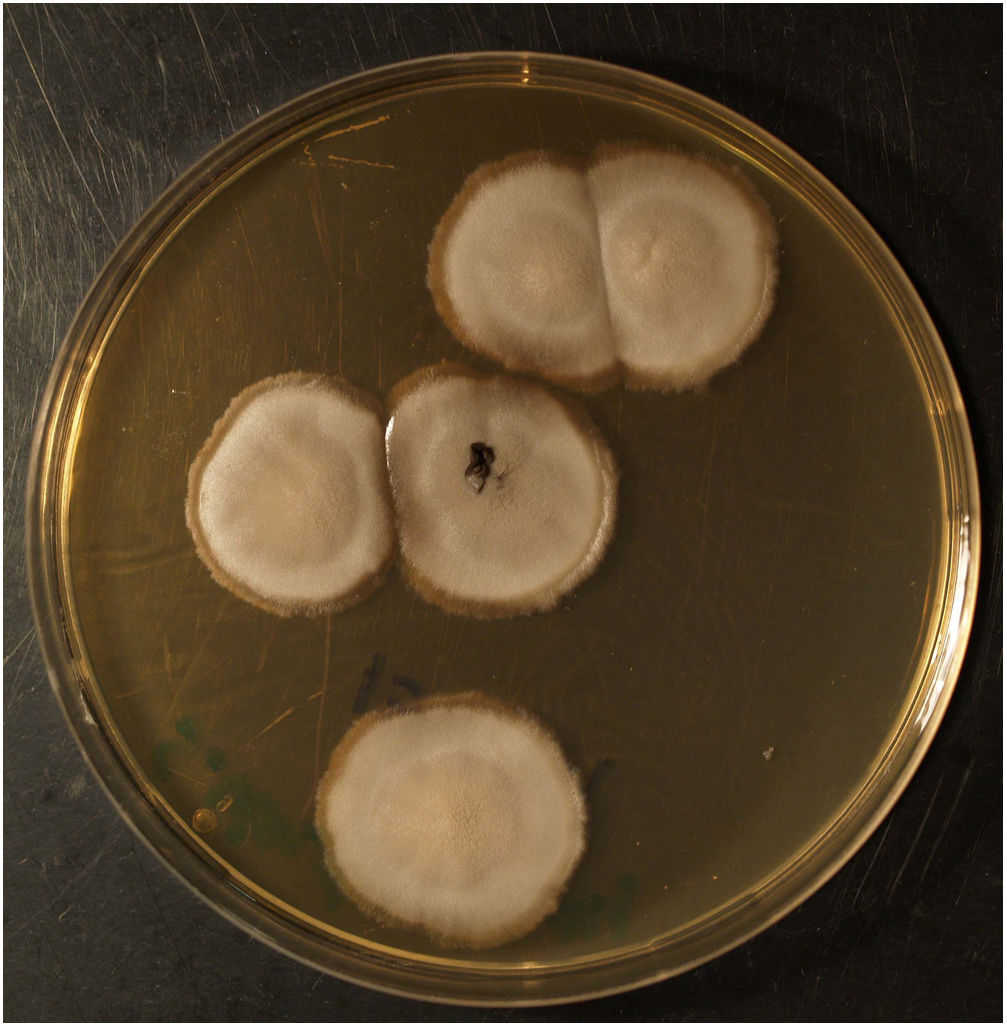
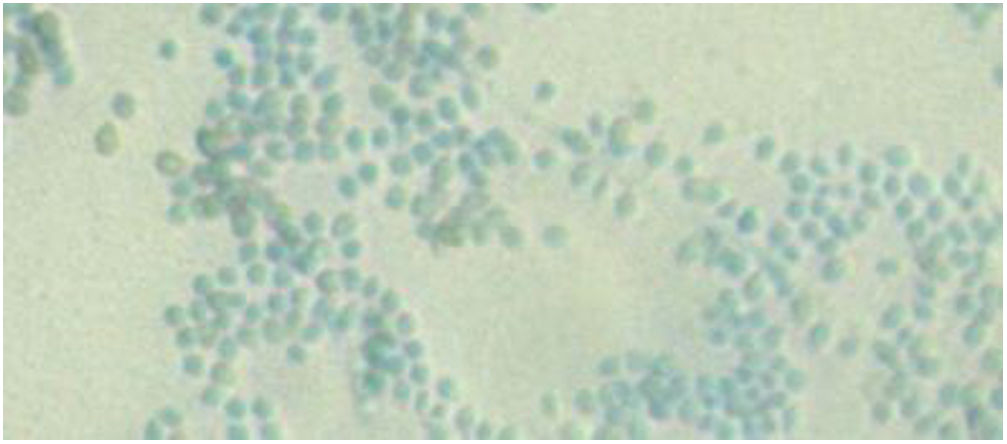
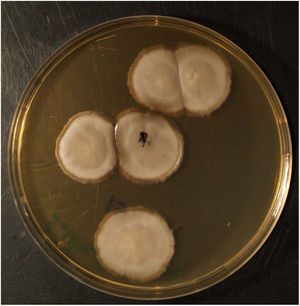
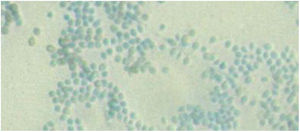
EvoluciónEn el estudio histológico se observaron granulomas abscesificados en dermis e hiperplasia pseudoepiteliomatosa suprayacente. Las tinciones de PAS, Grocott, Giemsa, y Ziehl-Neelsen fueron negativas. En el medio Sabouraud con gentamicina y cloranfenicol a 30°C del material de biopsia, se observó crecimiento de un hongo filamentoso cuya morfología y examen microscópico era compatible con la identificación de Sporothrixschenckii complex (figs. 2 y 3). La identificación definitiva se realizó mediante secuenciación de la región ITS y MALDI-TOF MS (VITEK® MS, bioMérieux).
Con el diagnóstico de esporotricosis cutánea fija, se realizó tratamiento con itraconazol 200 mg/día durante cinco meses, con buena tolerancia y curación de la lesión. El paciente, escayolista de profesión, refería haber trabajado en la rehabilitación de una casa antigua, deshabitada durante mucho tiempo.
Comentario finalLa esporotricosis es una infección micótica subcutánea granulomatosa de curso subagudo o crónico, causada por el hongo dimórfico Sporothrix schenckii complex, que incluye seis especies con diferencias en la distribución geográfica, características bioquímicas, grado de virulencia, patrones de enfermedad y repuesta a los tratamientos (S. albicans, S. brasiliensis, S. luriei,S. globosa, S. mexicana y S. schenckii sensu stricto)1. La esporotricosis tiene distribución mundial, siendo endémica en áreas de climas templados y cálidos, con alta humedad ambiental, y raramente se describe en Europa2. En España, entre 1920 y 1999, se publicaron 53 casos3,4 y no se ha detectado aumento de esporotricosis en los últimos años5, con casos aislados y una serie de ocho pacientes autóctonos en la provincia de Sevilla6.
S. schenckii es un hongo saprofito del suelo y de vegetales en descomposición. La forma más frecuente de adquisición de la enfermedad es por inoculación directa, siendo las profesiones relacionadas con la jardinería, guardabosques, agricultura y carpintería, donde más frecuentemente se observa, lo que explicaría que la mayor parte de las lesiones se observen en las extremidades, siendo el antebrazo la localización más frecuente en adultos. Los traumatismos cutáneos muchas veces pasan inadvertidos.
La presentación más frecuente de la esporotricosis es la cutánea, en las variantes fija y linfocutánea. La frecuencia varía según el área geográfica, presentándose la forma fija entre el 10-30% de casos frente al 85% de la linfocutánea7.
En la esporotricosis linfocutánea aparece en el punto de inoculación una lesión nodular y de forma progresiva aparecen nuevas lesiones, adoptando una distribución lineal en el trayecto de los linfáticos. En la forma cutánea fija, las lesiones permanecen localizadas en el sitio de inoculación. Es más frecuente en niños y predomina la localización facial1.
El diagnóstico definitivo de la esporotricosis cutánea se establece por el cultivo del hongo. Los hallazgos histopatológicos son inespecíficos y no permiten diferenciarla de otras enfermedades granulomatosas.
El tratamiento de elección para las formas cutáneas no complicadas es itraconazol a dosis de 100-200 mg/día durante tres a seis meses. Como segunda línea de tratamiento, la terbinafina y el fluconazol han demostrado ser eficaces. El tratamiento debe mantenerse dos a cuatro semanas después de la curación de las lesiones.
La esporotricosis es una infección rara en nuestro medio. La presentación clínica heterogénea puede simular otras enfermedades infecciosas granulomatosas, o tumores cutáneos. Es más habitual la sospecha clínica en la forma linfocutánea que en la variedad cutánea fija, en la que raramente se plantea el diagnóstico, especialmente en áreas no endémicas. Es importante conocer la actividad profesional del paciente e incluir la esporotricosis en el diagnóstico diferencial ante lesiones cutáneas con morfologías clínicas muy variables y de evolución crónica.
Conflicto de interesesLas autoras declaran no tener ningún conflicto de intereses.